Код мкб остеопороз с патологическим переломом
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
M80 Остеопороз с патологическим переломом.
Описание
Остеопороз — это заболевание, характеризующееся уменьшением в костной ткани количества кальция, и, как следствие, приводящее к повышенной ломкости костей. Человек зрелого возраста, который страдает этим недугом, может получить перелом при небольших, на первый взгляд, ушибах или падении с небольшой высоты.
Симптомы
Остеопороз проявляет себя целым рядом признаков, к которым относятся болезненные ощущения в области спины и костных тканей, частые переломы, изменение формы скелета и искривление костей.
Чаще всего случаются переломы лучевой кости, перелом шейки бедра, компрессионный перелом позвоночника. Также к симптомам этого заболевания относятся боли в мышечной ткани, окружающей позвоночник, так как в этой области образуется повышенная нагрузка из-за ослабления скелета. Остеопороз приводит к ощущению боли в области лопаток, деформации скелета и костей.
Причины
Первичный остеопороз возникает у людей пожилого возраста, в том числе у женщин после менопаузы, вторичный является следствием нарушений гормонального, эндокринного характера, заболеваний внутренних органов, долговременного лечения лекарствами, которые «вымывают» кальций из кости. Поэтому пожилым людям и всем, кто может подозревать у себя вероятность развития болезни, следует регулярно обращаться к специалистам для проведения периодических исследований.
К «группе риска» людей, имеющих вероятность заболеть таким заболеванием, как остеопороз, относятся следующие категории населения:
- Заболеванием страдают в большей степени женщины, чем мужчины. Особенно это касается женщин после наступления менопаузы, тем более, если она произошла в раннем возрасте или в результате оперативного вмешательства.
- Лица, ведущие малоподвижный образ жизни.
- Лица, страдающие хроническими заболеваниями желудочно-кишечного тракта.
- Пациенты с хронической почечной недостаточностью.
- Люди с наследственной предрасположенностью о остеопорозу.
- Курение, злоупотребление алкоголем, употребление кофе также усиливают вероятность такого заболевания, как остеопороз.
Лечение
На сегодняшний день наиболее эффективным подходом к лечению постменопаузального остеопороза является патогенетическая фармакотерапия, при которой все чаще применяются ингибиторы резорбции костной ткани — бисфосфонаты. Сейчас это дорогие патентованные препараты «Бонвива» (1 таблетка в месяц), «Акласта» (1 укол в год), «Фосаванс» (действующее вещество + витамин Д3, 1 таблетка в неделю).
В дополнение к медикаментозной терапии после переломов позвоночника медики рекомендуют использование корсетов, поддерживающих спину. Лечебный эффект при приеме медикаментов наступает очень медленно, в то время как корсет поддерживает позвоночник сразу после надевания. Однако, такие корсеты в верхней части давят ремнями или прочими элементами конструкции на кожу в районе плеч и подмышек, а в нижней части зажимают живот широким ремнём. Кроме того, очень редко корсет способен обеспечить вентиляцию, и кожа под ним потеет и местами натирается.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: M80.9
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M80-M94 Остеопатии и хондропатии / M80-M85 Нарушения плотности и структуры кости / M80 Остеопороз с патологическим переломом
Определение и общие сведения[править]
Остеопороз — системное заболевание скелета, приводящее к повышенной хрупкости кости и склонности к переломам, возникает из-за уменьшения массы и нарушения микроархитектоники костной ткани.
Эпидемиология
Эпидемиологические исследования в России показали, что среди обследованных лиц в возрасте старше 50 лет остеопороз выявлен у 30,5-33,1% женщин и у 22,8-24,1% мужчин. Аналогичные показатели распространённости остеопороза отмечены среди европеоидного населения Северной Америки и в ряде стран Западной Европы. Старение населения планеты ведёт к дальнейшему росту заболеваемости.
Для остеопороза наиболее характерны переломы дистального отдела костей предплечья, проксимального отдела бедренной кости и позвонков. Распространённость указанных переломов в России среди лиц старше 50 лет:
— переломы костей предплечья — 426,2 на 100 000 населения (201,1 у мужчин и 563,8 у женщин);
— переломы бедренной кости — 105,9 на 100 000 населения (78,8 у мужчин и 122,5 у женщин);
— данные по эпидемиологии переломов позвоночника единичные.
Классификация
Классификация Российской ассоциации по остеопорозу (1997 г.)
• Первичный остеопороз:
— постменопаузальный (I тип);
— сенильный (II тип);
— ювенильный;
— идиопатический.
• Вторичный остеопороз
Этиология и патогенез[править]
Остеопороз — мультифакториальное заболевание, так как вариабельность МПК и риск остеопоротических переломов зависят как от генетических, так и от средовых факторов. Семейные и близнецовые исследования, проведённые в различных регионах мира, показали, что генетические факторы определяют вариабельность МПК (на 46-62%) и значительно влияют на процессы обмена (формирования и резорбции) костной ткани. В настоящее время идентифицировано около 250 генов, влияющих на формирование и функционирование скелета. Среди множества изученных генов, влияющих на МПК, следует отметить ген синтеза рецептора к витамину D, к эстрогену, к кальцитонину, ген синтеза β1трансформирующего фактора роста, ИЛ6, коллагена I типа, коллагеназы, остеопротегирина и др. Аллельные варианты этих генов могут влиять на костную массу и участвовать в патогенезе остеопороза при изменении условий внутренней среды, в частности при дефиците эстрогенов после наступления менопаузы. Кроме того, нельзя также исключить вклад накапливающихся с возрастом соматических мутаций.
Патогенез
Медленная потеря костной массы связана с возрастными факторами и характерна для лиц обоего пола.
Кроме того, уменьшается продолжительность жизни остеоцитов.
Клинические проявления[править]
Заболевание развивается постепенно, долгое время течёт бессимптомно. Первое проявление остеопороза — переломы, возникшие при минимальной травме (например, при падении с высоты не выше собственного роста человека) или спонтанно. Для остеопороза наиболее характерны переломы грудных и поясничных позвонков, дистальных отделов костей предплечья и проксимального отдела бедренной кости. При переломах позвонков отмечают снижение роста по сравнению с ростом в молодом возрасте (от 1-3 см, при переломе одного, до 9-15 см, при множественных переломах). Переломы позвонков сопровождаются острой (при компрессионном переломе) или хронической (при постепенном оседании тел под действием тяжести собственного тела) болью в спине, усилением грудного кифоза и поясничного лордоза. Постепенно исчезает линия талии и выдаётся вперёд живот, а в выраженных случаях — нижние рёбра касаются крыльев подвздошных костей. Боли сопровождаются выраженными функциональными нарушениями, ограничивающими ежедневную активность пациента.
Остеопороз с патологическим переломом неуточненный: Диагностика[править]
Критерии диагностики ВОЗ для женщин европеоидной расы. Их основа — порог МПК (минеральная плотность кости) — снижение плотности более чем на 2,5 стандартных отклонения (SD) от значения пиковой костной массы (Т-критерий):
— норма — МПК снижена не более чем на 1 стандартное отклонение от значения пиковой костной массы;
— остеопения — МПК снижена на 1-2,5 стандартных отклонения;
— остеопороз — МПК снижена более чем на 2,5 стандартных отклонения;
— тяжёлый остеопороз — МПК снижена более чем на 2,5 стандартных отклонения, в анамнезе один и более переломов.
Однако эта классификация учитывает микроархитектурные изменения кости, способные снижать её прочность независимо от МПК.
Жалобы при остеопорозе связаны с его осложнениями — переломами. До развития переломов заболевание может быть диагностировано только с помощью остеоденситометрического исследования. Тщательно собранный анамнез позволяет выявить факторы риска заболевания.
Физикальное исследование
Осмотр позволяет выявить клинические проявления переломов. Снижение роста на 2,5 см за год или более чем на 4 см за жизнь может свидетельствовать в пользу остеопороза, осложнённого переломами позвонков. Если перелом был недавно, может быть локальная болезненность в области позвонка. При прогрессирующих изменениях осанки с формированием выраженного грудного кифоза может быть болезненность при пальпации в паравертебральной зоне и напряжение мышц спины, ограничение подвижности в позвоночнике.
Лабораторные исследования
Для дифференциальной диагностики первичного остеопороза и метаболических заболеваний скелета, а также перед назначением антирезорбтивной терапии рекомендовано обязательное исследование концентрации кальция и фосфора в крови, кальция в суточной моче или отношения концентрации кальция к креатинину в утренней моче. При первичном остеопорозе концентрация кальция и фосфора в крови в пределах нормы, однако возможна гиперкальциурия, особенно при повышенном костном обмене.
Инструментальные исследования
Для диагностики остеопороза применяют рентгенографию костей и измерение МПК с помощью костной денситометрии.
а) Рентгенография костей — единственный метод исследования, позволяющий оценить анатомические особенности костей и структуру костной ткани, а также обнаружить повреждения. Недостаток метода — низкая чувствительность: позволяет определять уменьшение костной массы, когда минерализация снижена на 20-40%.
Для диагностики остеопоротических переломов тел позвонков используют метод рентгеновской морфометрии позвоночника. Его суть — измерение высоты тел позвонков (передней, средней и задней) на боковой рентгенограмме и сопоставлении их друг с другом. Снижение любого из соотношений (индексов) более 0,8 (80%) говорит о деформации тела позвонка. При исключении воспалительных и невоспалительных заболеваний позвоночника, которые также могут быть причиной данных деформаций, ставят диагноз остеопоротического перелома. Этот метод позволяет выявить характерные для остеопороза клиновидные, двояковогнутые («рыбьи» позвонки) и компрессионные деформации тел позвонков.
Для оценки состояния костной ткани используют двуэнергетическую рентгеновскую абсорбциометрию, ультрасонометрию и количественную КТ. Кроме того, появились методы магнитнорезонансной визуализации и микроКТ.
Двуэнергетическая рентгеновская абсорбциометрия — «золотой стандарт» измерения МПК, оценивают количество минерализованной костной ткани в сканируемой площади (г/cм2).
б) Денситометрия поясничного отдела позвоночника и проксимального отдела бедренной кости — стандартные методы. Доказано, что риск переломов коррелирует с показателями МПК этих областей. Определение остеопороза, основанное на определении МПК этих областей, разработано ВОЗ для женщин европеоидной расы, но критерии нельзя использовать для периферической денситометрии, за исключением исследования на уровне верхней трети предплечья недоминантной руки. Исследование костей предплечья рекомендуют проводить при гиперпаратиреозе, если невозможно провести точную оценку состояния поясничного отдела позвоночника (выраженный сколиоз или другие деформации) и проксимальных отделов бедренных костей (протезирование, переломы, артроз, деформации), при большой массе тела пациента (если она превышает допустимые нормативы для аппаратуры и невозможна укладка пациента).
Показания для проведения костной денситометрии:
— женщины старше 65 лет;
— женщины младше 65 лет, но в постменопаузе или есть факторы риска;
— мужчины старше 70 лет;
— взрослые, перенёсшие переломы при минимальной травме;
— взрослые с заболеваниями или состояниями, приводящими к снижению МПК, в первую очередь глюкокортикоиды;
— взрослые, принимающие препараты, снижающие МПК;
— мониторинг эффективности лечения остеопороза.
в) Количественная ультрасонометрия периферических участков скелета. Её используют только для скрининговых исследований — выявление лиц с вероятной костной патологией. В дальнейшем обязательно проведение двуэнергетической рентгеновской абсорбциометрии.
г) Количественная КТ позволяет определить состояние костной ткани в трёхмерном пространстве (г/см3). Данный метод используют для изучения МПК в поясничном отделе позвоночника, при этом он позволяет оценить раздельно плотность трабекулярной и кортикальной костной ткани в телах позвонков. Однако следует помнить, что лучевая нагрузка при количественной КТ превышает таковую при двуэнергетической рентгеновской абсорбциометрии в 10-20 раз.
Дифференциальный диагноз[править]
При обнаружении сниженной МПК прежде всего необходимо разграничить первичный остеопороз от вторичных остеопений. Следует проводить дифференциальную диагностику с первичным гиперпаратиреозом, остеомаляцией, эндогенным гиперкортицизмом, миеломной болезнью, костными метастазами, в некоторых случаях — с болезнью Педжета, почечной остеодистрофией.
Остеопороз с патологическим переломом неуточненный: Лечение[править]
Цели лечения
Снижение частоты возникновения переломов, уменьшение болей, расширение двигательной активности, улучшение качества жизни у пациентов, перенёсших перелом.
Немедикаментозное лечение
Среди немедикаментозных методов следует отметить образовательные программы для пациентов, отказ от вредных привычек (курение табака, злоупотребление алкоголем, кофе), физические упражнения (ходьба, лечебная гимнастика). Сюда также относят и меры по профилактике потерь равновесия: коррекция зрения, подбор оптимальной дозы снотворных, седативных и психотропных препаратов, учёт и лечение сопутствующих заболеваний, оценка и изменение домашней обстановки, обучение правильным стереотипам движений, тренировка равновесия, а при высоком риске перелома проксимального отдела бедренной кости — ношение протекторов бедра.
Медикаментозное лечение
Для лечения остеопороза и профилактики возникновения новых переломов используют широкий спектр медикаментозных средств (в виде моно и комбинированной терапии).
Патогенетическая терапия остеопороза — использование препаратов:
— замедляющих костную резорбцию (бисфосфонаты, кальцитонин, селективные модуляторы эстрогенных рецепторов, эстрогены);
— усиливающих костеобразование — паратиреоидный гормон;
— оказывающих многоплановое действие на костную ткань — активные метаболиты витамина D и стронция ранелат (замедляет костную резорбцию и усиливает костеобразование).
Профилактика[править]
Своевременное выявление лиц с повышенным риском развития остеопороза — основа успеха профилактики.
Первичная профилактика остеопороза — создание и поддержка прочности скелета в разные периоды жизни, особенно во время интенсивного роста (пик формирования костной массы), беременности и кормления грудью, а также в периоды пре и постменопаузы. Профилактику потери костной массы проводят путём пропаганды здорового образа жизни и приёма лекарств.
Вторичная профилактика — предупреждение переломов при развившемся остеопорозе: приём лекарств; профилактика падений; ношение протекторов бедра (по показаниям).
Здоровый образ жизни: полноценное питание, повышение двигательной активности и выполнение физических упражнений, коррекция массы тела, отказ от курения табака и злоупотребления алкоголем.
Прочее[править]
Источники (ссылки)[править]
Ревматология [Электронный ресурс] / Под ред. Е.Л. Насонова, В.А. Насоновой — М. : ГЭОТАР-Медиа, 2010. — https://www.rosmedlib.ru/book/ISBN9785970416501.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Патологический перелом.

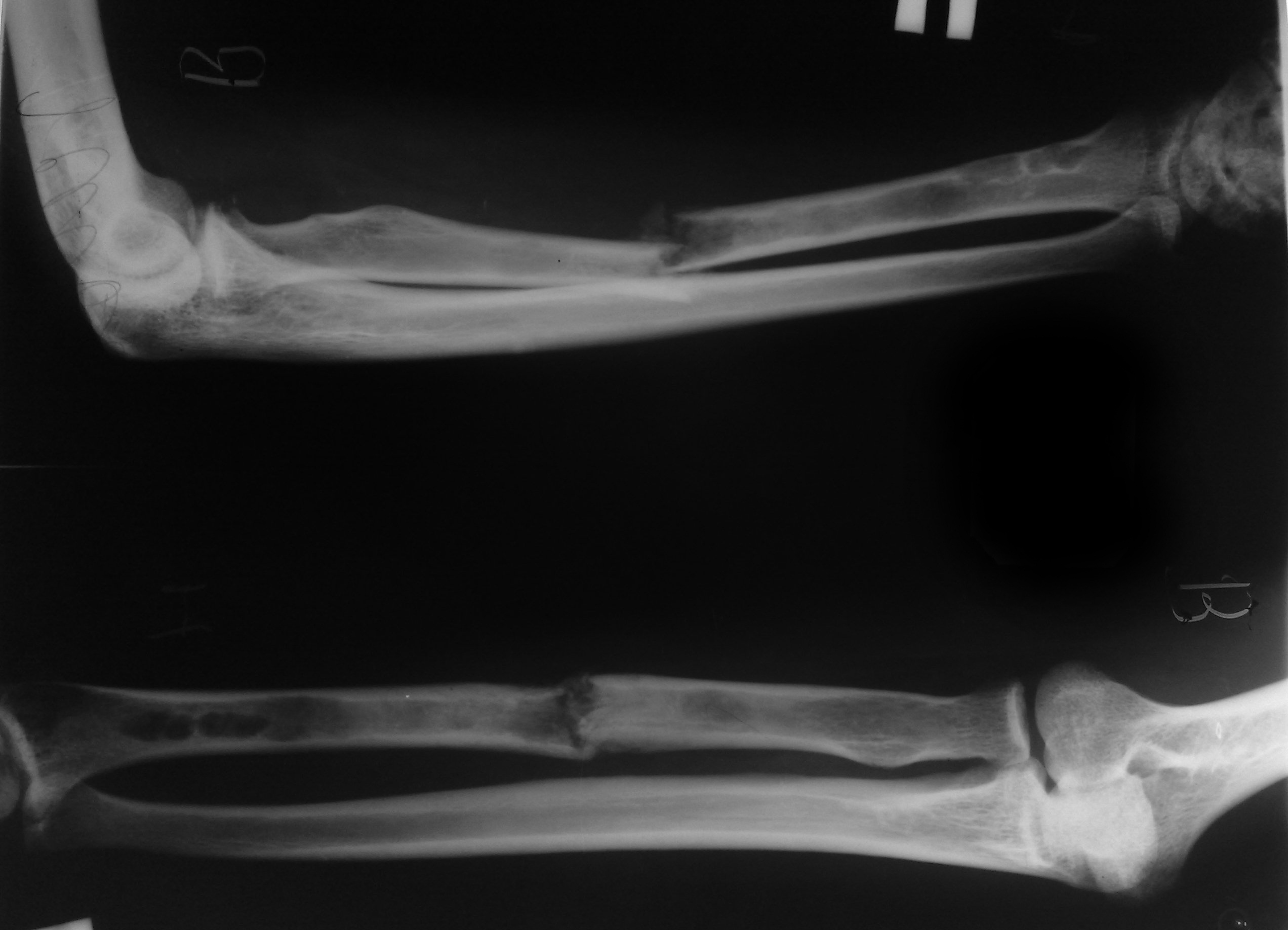
Патологический перелом лучевой кости после биопсии
Описание
Патологический перелом. Нарушение целостности кости в области ее патологической перестройки. В отличие от обычных переломов, возникает в результате незначительного травмирующего воздействия: падения с небольшой высоты, неинтенсивного удара или даже обычного напряжения мышц. Причиной развития является остеопороз, остеомиелит, злокачественные и доброкачественные новообразования костной ткани и некоторые другие заболевания. Диагноз устанавливают на основании рентгенографии, МРТ, КТ, сцинтиграфии, биопсии и других исследований. Лечение чаще оперативное.
Дополнительные факты
Патологический перелом – повреждение кости, прочность которой снижена в связи с каким-то заболеванием или патологическим состоянием. Наибольшее значение в силу своей распространенности, вероятных осложнений и возможного неблагоприятного исхода имеют патологические переломы при остеопорозе, нередко возникающие у людей пожилого и старческого возраста. Чаще всего в клинической практике встречаются патологические повреждения позвонков, шейки бедренной кости и дистального эпифиза лучевой кости.
Характерной особенностью данного вида повреждений является затруднение консолидации вследствие патологических изменений костной ткани. Из-за этого больные долго остаются обездвиженными, что становится причиной развития пролежней и застойных пневмоний, формирования тяжелых контрактур Это, а также необходимость удаления опухоли при доброкачественных и злокачественных новообразованиях, обуславливает высокую частоту оперативных вмешательств. Лечение патологических переломов в зависимости от причины их возникновения могут осуществлять травматологи, ортопеды и онкологи.
Причины
Чаще всего патологическими переломами осложняются новообразования костей и фиброзные остеодистрофии. По статистике, патологическое нарушение целостности кости наблюдается в 50-60% солитарных кист. Немного реже травматические повреждения возникают при фиброзной дисплазии. При болезни Педжета и болезни Реклингхаузена кости ломаются в 40-50% случаев, при гигантоклеточных опухолях – в 15% случаев.
Среди опухолевых процессов первое место по количеству таких осложнений занимают злокачественные опухоли, при этом патологические повреждения костей чаще наблюдаются при метастатических процессах и реже – при первичных опухолях. Отличительной особенностью переломов при метастазах является множественность, особенно выраженная при повреждениях тел позвонков. Множественные метастазы миеломы осложняются переломами в 2-3 случаев. Реже патологические переломы наблюдаются при метастазах гипернефромы и рака, а также при остеопластическом костном карцинозе. Нередки повреждения кости при остеокластических саркомах. Среди доброкачественных новообразований переломами чаще всего осложняются хондромы.
В наши дни в связи с увеличением продолжительности жизни и снижением двигательной активности «среднего» человека в травматологии и ортопедии все большее значение приобретают патологические переломы при остеопорозе. Повреждения чаще возникают у женщин постклимактерического возраста. Обычно нарушается целостность позвонков, шейки бедра или лучевой кости. Множественные повторные компрессионные переломы позвонков обуславливают развитие кифоза. Переломы шейки бедра становятся причиной инвалидности, а в старческом возрасте в 25-30% случаев заканчиваются летальным исходом вследствие тяжелых осложнений.
Переломы часто возникают при эхинококкозе и достаточно редко – при туберкулезе, остеомиелите и третичном сифилисе. Патологическая ломкость костей также наблюдается при остеопсатирозе и несовершенном остеогенезе, остеоартропатиях при сирингомиелии и сухотке спинного мозга и остеосклерозе различного генеза. Изменения костей вследствие неврогенных нарушений становятся причиной патологических переломов при парезах и параличах как травматического, так и нетравматического характера.
Своеобразные микропереломы всегда возникают при остеохондропатиях и в большинстве случаев – при врожденном сифилисе и детской цинге. Реже кости ломаются при остеомаляции и рахите и очень редко – при гемофилии. Патологическим переломом можно считать и нарушение целостности формирующейся костной мозоли, то есть, рецидив травматического перелома. Целостность кости также часто нарушается при анкилозах, в таких случаях атрофированная кость ломается поблизости от сустава. Многие специалисты относят к патологическим повреждениям переломы атрофированного и анкилозированного позвоночника при болезни Бехтерева.
Симптомы
Отличительной особенностью таких повреждений является слабая выраженность симптомов по сравнению с обычными травматическими переломами. Возможны незначительные или умеренные боли и нерезкая отечность пораженного сегмента. В ряде случаев такие переломы становятся первым проявлением патологического процесса в кости у людей, ранее считавших себя здоровыми. Достаточно часто патологическому нарушению целостности кости предшествуют костные деформации, неопределенные спонтанные боли или боли при нагрузке.
Боль в колене. Гиперкальциемия.
Диагностика
Значительное смещение фрагментов наблюдается очень редко. Часто возникают компрессионные поражения, надгибы, крупные трещины, вдавления и переломы трубчатых костей в виде подзорной трубы (поперечные повреждения, при которых истонченный корковый слой одного отломка надвигается на другой костный фрагмент). Патологическая подвижность и крепитация при подобных травмах отсутствуют, кровоизлияние может быть слабо выражено или вовсе не выражено. Все перечисленное затрудняет диагностику и становится причиной позднего обращения пациентов к врачам.
Диагноз выставляется с учетом жалоб, характерного анамнеза (незначительная травма), данных осмотра и дополнительных методов обследования. Наибольшее значение имеет рентгенография. Для более точной оценки состояния костей и окружающих мягких тканей также могут использоваться МРТ и КТ. При подозрении на метастазы большое значение приобретает сцинтиграфия, позволяющая в четыре раза чаще обычной рентгенографии выявлять метастатические поражения. При подозрении на остеопороз показана денситометрия. В некоторых случаях характер патологического процесса удается установить только при помощи биопсии.
Лечение
Лечебная тактика определяется с учетом основного заболевания, а также локализации и характера повреждения. Целью хирургического вмешательства может быть сокращение сроков лечения в стационаре, ликвидация болевого синдрома, облегчение ухода за пациентом, ранняя активизация больного и улучшение его психоэмоционального состояния, а также уменьшение вероятности развития осложнений: пролежней, тромбофлебита, трофических язв, застойных пневмоний, гиперкальциемии.
Метод оперативного вмешательства выбирают с учетом особенностей патологического процесса. При доброкачественных опухолях выполняют резекцию пораженного участка (в ряде случаев – с замещением образовавшегося дефекта алло- или гомотрансплантатом) в сочетании с накостным или внутрикостным остеосинтезом. При онкологических поражениях на первый план нередко выходит не увеличение продолжительности, а улучшение качества жизни пациента.
Вместе с тем, при успешном лечении основного заболевания патологические переломы, являющиеся осложнением злокачественных опухолей, достаточно успешно срастаются, что также необходимо учитывать при выборе оперативной тактики. При поражении сустава или околосуставной области по возможности осуществляют эндопротезирование, при нарушении целостности диафиза – сегментарную резекцию в сочетании с укреплением поврежденного участка костным цементом или замещением дефекта трансплантатом. Отломки фиксируют, используя гвозди, пластины, штифты, винты или устанавливая аппараты Илизарова.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
