Костная ткань метаболизм остеопороз
ОСТЕОГЕНЕЗ (костеобразование) — процесс формирования костей у позвоночных. Осуществляется при помощи специальных клеток (остеобластов), выделяющих костеобразующие минеральные вещества, которые объединяются с сетью коллагеновых волокон, в результате чего образуется основное вещество твердых костей.
РЕЗОРБЦИЯ (от лат. resorbeo — поглощаю) — рассасывание, растворение (разрушение).
Термины:
Костная ткань – вид соединительной ткани, из которой образуются все кости в человеческом организме. Состоит из особых клеток (остеобластов, остеокластов, остеоцитов) и межклеточного вещества.
Межклеточное вещество (костный матрикс) составляет 50% сухого веса костной ткани и состоит из органической (25%), неорганической (50%) частей и воды (25%).
Остеобласты (от др.-греч.: ὀστέον — кость, βλάστη — росток, отпрыск, побег) – молодые клетки костной ткани диаметром 15-20 мкм, располагающиеся в верхних её слоях и вырабатывающие компоненты межклеточного вещества. Проще говоря – клетки-строители костной ткани.
Остеокласты (от др.-греч.: osteon — кость и clao — раздроблять, разбивать) – это крупные многоядерные (5 — 100 ядер) клетки костной ткани размерами до 190 мкм, которые разрушают кость и обызвествлённый хрящ (хрящ с отложениями кальция).
Остеоциты (от др.-греч.: ὀστέον — кость, κύτος — вместилище, здесь — клетка) – основной тип клеток зрелой костной ткани длиной 20-55 мкм и шириной 5-15 мкм. Образуются из остеобластов в процессе развития костной ткани.
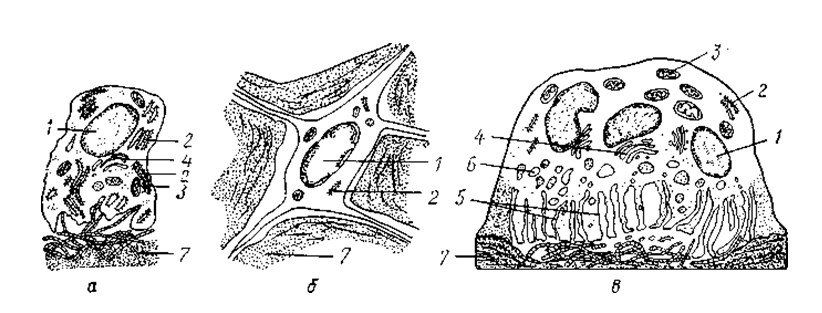 Рис. 1. Клетки костной ткани
Рис. 1. Клетки костной ткани
а — остеобласт; б — остеоцит; в — остеокласт; 1 — ядро; 2 — гранулярная эндоплазматическая сеть; 3 — митохондрии; 4 — комплекс Гольджи; 5 — гофрированная каемка; 6 — лизосомы; 7 — межклеточное вещество кости (по Е. А. Шубниковой с изменениями)

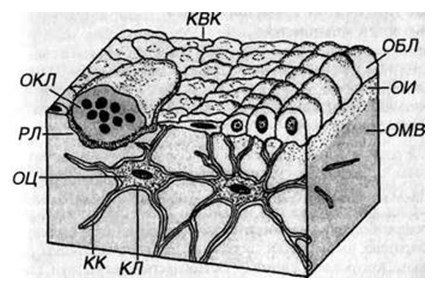
Рис. 2. Схема расположения клеток костной ткани
ОБЛ — остеобласты (активные), КВК — клетки, выстилающие кость (неактивные остеобласты), КЛ — костные лакуны с телами остеоцитов (ОЦ), КК — костные канальцы, содержащие отростки ОЦ, ОКЛ — остеокласт в резорбционной лакуне (РЛ), ОИ — остеоид, ОМВ — обызвествленное межклеточное вещество.
| Образование новой кости остеобластами | Рассасывание старой кости остеокластами | |
| Пусковой фактор к активизации процесса | Усиление насыщения кислородом костной ткани | — снижение насыщения кислородом костной ткани; — усиление в остеокластах процесса расщепления глюкозы без участия кислорода, вызывающего накопление солей молочной кислоты (понижают pH среды) и ионов водорода. |
| С чего начинается процесс | 1. Формирование органической части (органического матрикса) кости, который служит каркасом для дальнейшего отложения минералов. Состав органической части: а) коллагеновые белки (90-95%); б) неколлагеновые белки (их около 200); в) протеогликаны (белки+небольшое количество углеводов) фиксируют ионы кальция в очагах остеогенеза, образуя комплексы с минералом; г) гликозаминогликаны связывают большое количество воды, благодаря чему межклеточное вещество приобретает желеобразную консистенцию. д) вода. 2.Синтез аденозинтрифосфорной кислоты(АТФ) — источника энергии для процесса синтеза органического матрикса и донора фосфата для минерализации. 3. Активное накопление в митохондриях остеобластов положительно заряженных ионов кальция (кальция в митохондриях в 500 раз больше, чем в цитоплазме остеобластов) и отрицательно заряженных ионов фосфатов. — Повышение проницаемости клеточных оболочек остеобластов. | Снижение pH приводит к повышению проницаемости оболочек лизосом (клеточных органоидов остеокластов, в полости которых находится множество ферментов, ускоряющих расщепление органических соединений), освобождению ферментов и их выделению вместе с молочной кислотой и ионами водорода в межклеточный матрикс. |
| Развитие процесса | Собственно минерализация — отложение фосфата и кальция в виде кристаллов гидроксиапатитов в ранее сформированный органический матрикс. Этапы: 1. Активное отпочковывание в межклеточный матрикс особых пузырьков (мембранных везикул), содержащих: а) положительно заряженные ионы кальция (концентрация кальция в пузырьках в 25-50 раз выше, чем в остеобластах); б) сложные жиры (глицерофосфолипиды) – нужны для связывания кальция и фосфора с органическим каркасом; в) щелочную фосфатазу (ЩФ) – ей принадлежит ведущая роль в образовании центров кристаллизации гидроксиапатитов и ускорении процесса кристаллизации; также ЩФ ликвидирует вещество, тормозящее процесс минерализации (пирофосфат), расщепляя его. г) другие фосфатазы (пиро-, АТФ-, 5′-АМФ-), необходимые для кальцификации органического матрикса. 2. Разрушение оболочек мембранных везикул и освобождение содержимого пузырьков. 3. Частичный распад протеогликанов, освобождение кальция и фосфатов и формирование поверхности белков, на которой будет происходить образование кристаллической решётки гидроксиапатитов. 4. Формирование ядер кристаллизации гидроксиапатитов. Этот процесс начинается ещё в мембранных везикулах. 5. Формирование кристаллической решётки из минералов. 6. Рост кристаллов гидроксиапатитов. Растущие кристаллы вытесняют протеогликаны и воду до такой степени, что костная ткань становится практически обезвоженной. | В результате местного повышения кислотности происходит распад связей кристаллов гидроксиапатитов с белками межклеточного матрикса, кристаллы разрушаются. Белки разлагаются ферментами. Происходит разрушение межклеточного вещества костной ткани с образованием полостей. |
| Завершающий этап | По завершении процесса роста кристаллов гидроксиапатитов остеобласты оказываются окружёнными со всех сторон минерализованным матриксом и превращаются в остеоциты, основная задача которых – поддержание стабильности обменных процессов в уже минерализованных отделах костной ткани, т. е. сохранение постоянства её органического и минерального состава. При снижении активной синтетической (созидательной) деятельности остеобластов последние могут также превращаться в покоящиеся остеобласты. Эти клетки покрывают 80-95% покоящейся кости. Группы рядом расположенных покоящихся остеобластов под влиянием паратиреоидного гормона паращитовидных желёз вырабатывают ферменты, разрушающие костную ткань. В результате этого на поверхности костей формируются углубления (ниши резорбции). В этих углублениях в дальнейшем располагаются остеокласты, т. к. костным разрушителям в них легче прикрепиться к костной ткани. Процесс прикрепления остеокласта к костной ткани рассматривается как первый этап в рассасывании (резорбции) кости. | Продукты распада белков органического матрикса и кристаллов гидроксиапатитов поступают в кровь, кальций и фосфор с током крови доставляются к остеобластам. Происходит восстановление органического и минерального состава костной ткани. Выполнившие свою работу остеокласты погибают. |
Как избежать болей в суставах?
О том, как избежать болей в суставах, никто не задумывается – гром-то не грянул, зачем ставить громоотвод. Между тем от артралгии – так называется этот вид боли – страдают половина людей старше сорока лет и 90 % тех, кому больше семидесяти. Так что профилактика боли суставов – то, о чем стоит подумать, даже если вы…
Читать далее
Власть гормонов. Какие активные вещества регулируют восстановление хряща?
Состояние человека, слаженность работы органов его тела во многом определяются гормональным балансом. Восстановление хряща также подчинено влиянию вездесущих регуляторов жизни. Без нормализации гормонального фона полноценная регенерация сустава невозможна. За какие нити дёргает невидимый кукловод – эндокринная система, воздействуя на хрящевую ткань? Тестостерон Этот гормон вырабатывается половыми железами и корой надпочечников, как в…
Читать далее
Перелом голени: симптомы и лечение. Как восстановиться за короткий срок?
Переломы голени – довольно частая травма в практике врача-хирурга. Она составляет 10% от всех других переломов. Как быстро срастутся кости, какие методы лечения выберет доктор, зависит от сложности перелома, места его нахождения и общего состояния здоровья пациента. Обычно восстановление целостности кости занимает три-четыре месяца. Однако современная наука позволяет значительно ускорить этот процесс.
Читать далее
О ЗАБОЛЕВАНИЯХ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Пусть всегда будет солнце! Для чего нужен витамин Д?
Солнечный свет для человека – не только источник хорошего настроения, радости и счастья. При его попадании на сетчатку глаза и кожу в организме запускается большое количество физиологических процессов, например, синтез кальциферола. Для чего нужен витамин Д, помимо улучшения всасывания кальция? Как компенсировать его дефицит, если пребывание под ультрафиолетовыми лучами солнца нежелательно для человека? Для…
Читать далее
Навигация по записям
Источник
Анализ на маркеры метаболизма костной ткани, который позволяет оценить активность остеобластов, выявить изменения в процессах ремоделирования костей и заподозрить развитие остеопороза и других заболеваний костной ткани.
Результаты исследований выдаются с бесплатным комментарием врача.
Синонимы русские
Маркеры формирования костной ткани.
Синонимы английские
Osteoporosis screening, Bone formation markers.
Метод исследования
Иммунохемилюминесцентный анализ, кинетический колориметрический метод.
Единицы измерения
Нг/мл (нанограмм на миллилитр), Ед/л (единица на литр).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение и не курить в течение 30 минут до исследования.
Общая информация об исследовании
В костях непрерывно происходят процессы ремоделирования, которые включают в себя резорбцию (разрушение) существующей костной ткани и образование новой. При резорбции клетки остеокласты и ферменты разрушают костную ткань. Новый белковый каркас костей, который минерализируется и превращается в новую костную ткань, формируется благодаря клеткам остеобластам, которые секретируют белок остеокальцин и предшественники коллагена. Ежегодно в организме человека обновляется 8-10 % всей костной ткани.
В детстве формирование костей происходит значительно интенсивнее процессов резорбции. Максимальная костная масса достигается в возрасте 25-30 лет. Затем начинают преобладать процессы резорбции и костная масса постепенно уменьшается. Метаболизм костной ткани регулируется витамином D, кальцием, гормонами эстрогенами, андрогенами, паратиреоидным гормоном, кальцитонином. Дисбаланс между разрушением и восстановлением плотности костей может возникнуть при гормональных или диетических изменениях, недостаточном употреблении кальция. Преобладание процессов резорбции приводит к остеопении (снижении плотности костей), которая прогрессирует и переходит в остеопороз.
Остеопороз – патология опорно-двигательного аппарата, связанная с уменьшением плотности и прочности костной ткани и повышением риска переломов. Он может быть первичным (связанный с потерей костной ткани в связи со старением) и вторичным (обусловленный другим заболеванием или приемом некоторых препаратов).
Факторы риска развития первичного остеопороза: женский пол, возраст (риск переломов у людей старше 50 каждые 10 лет увеличивается в 2-3 раза), недостаточный вес (индекс массы тела ? 21 увеличивает риск развития переломов в 1,2-2 раза), недостаточное употребление кальция и витамина D в детстве, наследственная предрасположенность, ранее перенесенный перелом (риск повышается в 8 раз), курение (повышение риска в 1,2-2 раза), употребление алкоголя.
Вторичный остеопороз может возникнуть на фоне приема лекарственных препаратов (глюкокортикоидов, иммуносупрессоров, тироксина, ингибиторов ароматаз, тиазолидина, антиконвульсантов), синдрома Иценко – Кушинга, хронической болезни почек, ревматоидного артрита, тиреотоксикоза, дефицита витамина D, мальабсорции (например, при болезни Крона, целиакии), гипогонадизме, аменорее, миеломной болезни, противоопухолевого лечения.
Остеопороз чаще всего развивается вследствие возрастной потери костной ткани и диагностируется у 74 % всех женщин старше 80 лет, что связано со снижением уровня эстрогенов в крови. У некоторых женщин в первые 5-7 лет после наступления менопаузы потеря массы костной ткани может составить до 20 %. Снижение уровня тестостерона у мужчин также может привести к уменьшению плотности костной ткани.
Обычно клинические проявления остеопороза отсутствуют и его первыми признаками становятся переломы бедра, костей запястья или позвонков. Заподозрить остеопороз можно при болях в костях, кифозе, снижении роста у людей старших возрастных групп. Переломы у пациентов с остеопорозом приводят к ограничению подвижности, инвалидности, ухудшению общего состояния здоровья и даже могут являться предрасполагающими факторами летального исхода у пациентов старших возрастных групп.
Костная щелочная фосфатаза и остеокальцин отображают активность остеобластов в костной ткани. Стимуляция остеобластов происходит при интенсивных процессах деструкции костей, которые сопровождают остеопороз, болезнь Педжета, переломы, опухоли костей. При остеопорозе уровни остеокальцина и щелочной фосфатазы увеличиваются согласованно, причем нарушения метаболизма костной ткани возникают раньше первых изменений плотности костей, которые можно выявить при денситометрии (метода лучевой диагностики).
Раннее выявление остеопороза и лечение позволяют предотвратить прогрессирование заболевания и переломы, что значительно улучшает качество жизни людей старших возрастных групп.
Для чего используется исследование?
- Для ранней диагностики остеопороза.
- Для выявления риска переломов костей.
- Для прогнозирования потери костной ткани у женщин в постменопаузе и у мужчин пожилого возраста.
- Для мониторинга метаболизма костей при гормональной заместительной терапии.
- Чтобы определить целесообразность назначения антирезорбтивной терапии.
- Для оценки успешности терапии остеопороза.
- Для подбора наиболее эффективного препарата для лечения остеопороза и его оптимальной дозы.
Когда назначается исследование?
- При наличии факторов риска развития остеопороза (женский пол, возраст старше 50 лет, низкий вес, наследственная предрасположенность, курение, употребление алкоголя, эндокринные заболевания, длительный прием глюкокортикостероидов, нарушения всасывания в кишечнике, ревматические заболевания).
- При профилактическом обследовании женщин в постменопаузальном периоде.
- При профилактическом обследовании мужчин старше 70 лет.
- При наличии в анамнезе переломов, не связанных с тяжелой травмой.
- Перед началом антирезорбтивной терапии и затем каждые 3-6 месяцев лечения остеопороза.
Что означают результаты?
Референсные значения
- N-Остеокальцин: 2 — 22 нг/мл.
- Фосфатаза щелочная общая
Возраст | Референсные значения |
Меньше 4 лет | 104 — 345 Ед/л |
4-7 лет | 93 — 309 Ед/л |
7-10 лет | 86 — 315 Ед/л |
10-13 лет | 42 — 362 Ед/л |
13-16 лет | 74 — 390 Ед/л |
16-18 лет | 52 — 171 Ед/л |
Больше 18 лет | 30 — 120 Ед/л |
Причины повышения уровня N-остеокальцина:
- остеопороз,
- рахит, остеомаляция,
- первичный и вторичный гиперпаратиреоз,
- болезнь Педжета,
- опухоли и метастазы костей,
- акромегалия,
- переломы костей,
- диффузный токсический зоб,
- почечная остеодистрофия,
- хроническая почечная недостаточность.
Причины понижения уровня N-остеокальцина:
- гипопаратиреоз,
- дефицит соматотропного гормона,
- болезнь и синдром Иценко – Кушинга,
- прием глюкокортикоидов, бифосфонатов, кальцитонина.
Причины повышения уровня фосфатазы щелочной общей:
- болезнь Педжета – деформирующий остеит (значительное повышение),
- опухоли и метастазы костей, остеогенная саркома,
- остеопороз,
- рахит и остеомаляция,
- акромегалия,
- переизбыток витамина D,
- заживление переломов,
- патология печени и желчевыводящих путей, например непроходимость желчевыводящих путей, холангит, инфильтративные заболевания печени (саркоидоз, туберкулез, амилоидоз, абсцесс), цирроз (более чем пятикратное увеличение ЩФ), послеоперационный холестаз, опухоли печени и метастазы,
- патология поджелудочной железы (панкреатит, рак, кистозный фиброз) – за счет сдавливания общего желчного протока,
- хронический алкоголизм,
- лейкозы,
- миелофиброз,
- миелома (редко),
- гипертиреоз (тиреотоксикоз),
- первичный и вторичный гиперпаратиреоз,
- метастатическая карцинома легких,
- сепсис,
- вирусные инфекции (инфекционный мононуклеоз, цитомегаловирус),
- инфаркт легкого (через 1-3 недели после эмболии), заживающие участки инфаркта в других органах, в том числе печени,
- заживление обширных поверхностных ран (например, пролежней),
- гипернефрома (злокачественная опухоль почек),
- синдром Фанкони (врождённая патология почек с множественными метаболическими нарушениями),
- язвы и эрозии желудка, непроходимость кишечника, язвенный колит,
- мальабсорбция (в связи с вторичным дефицитом витамина D),
- застойная сердечная недостаточность,
- хроническая почечная недостаточность,
- семейная гиперфосфатемия,
- чрезмерное парентеральное введение глюкозы, альбуминов,
- физиологические причины (рост костной ткани у детей, беременность).
Причины понижения уровня фосфатазы щелочной общей:
- гипофосфатазия (наследственное заболевание с нарушением кальцификации костей при нормальных уровнях кальция и фосфора и значительном снижении активности ЩФ),
- гипотиреоз, кретинизм,
- цинга,
- квашиоркор (тяжелая дистрофия вследствие дефицита белка в питании),
- пернициозная анемия и тяжелые анемии (редко),
- дефицит цинка и магния,
- переливание крови и операция шунтирования сердца (кратковременное снижение активности фермента),
- целиакия (глютеновая энтеропатия),
- синдром Бернетта (синдром пищевой гиперкальциемии, молочно-щелочной синдром).
Что может влиять на результат?
- Возраст (у детей в связи с интенсивным ростом показатели формирования костной ткани повышены).
- Беременность (физиологически высокий уровень ЩФ).
- Суточные колебания уровня остеокальцина.
- Внутривенное введение альбумина (повышенная ЩФ может отмечаться в течение нескольких дней).
- Прием антикоагулянтов (например, варфарина).
- Почечная недостаточность (увеличение содержания остеокальцина за счет нарушения процессов клубочковой фильтрации или почечной остеодистрофии).
- Заболевания печени и желчевыводящих путей (повышение ЩФ).
- Любое лекарство, обладающее гепатотоксическими свойствами или вызывающее холестаз, увеличивает сывороточную активность ЩФ, иногда значительно. Описано около 250 таких препаратов.
- Препараты и вещества, которые могут повысить уровень ЩФ в крови: пероральные контрацептивы, метилтестостерон, фенотиазины, пероральные сахароснижающие, эритромицин, противоэпилептические, многие антибактериальные и противогрибковые препараты, метотрексат, сульфаниламиды, большие дозы витамина С, нестероидные противовоспалительные (аспирин, диклофенак), барбитураты, дилтиазем.
- Препараты, снижающие уровень ЩФ в крови: ацикловир, алендронат, алюминийсодержащие антациды, азатиоприн, витамин D, даназол, кальцитонин, кальцитриол, карведилол, клофибрат, колхицин, норэтиндрон, памидронат, пеницилламин, пероральные контрацептивы, преднизолон, тамоксифен, трифлуоперазин, урсодиол, циклоспорин, эстрогены в комбинации с андрогенами, этидронат.
Важные замечания
- Результаты данного исследования не являются основанием для постановки окончательного диагноза. При выявлении изменений показателей N-остеокальцина и общей щелочной фосфатазы необходимо дополнительное лабораторное и инструментальное обследование для уточнения причин патологического процесса.
- При нормальных результатах теста и наличии факторов риска развития остеопороза анализ рекомендовано повторить через 1-2 года.
Также рекомендуется
- Кальций в сыворотке
- Кальций ионизированный
- Кальций в суточной моче
- Фосфор в сыворотке
- Бета-CrossLaps (маркер костной резорбции)
- Паратиреоидный гормон, интактный
- Pyrilinks-D (маркер резорбции костной ткани)
- Маркер формирования костного матрикса P1NP
- Соматотропный гормон
- Тиреотропный гормон (ТТГ)
- Витамин D, 25-гидрокси (кальциферол)
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Скорость оседания эритроцитов (СОЭ)
- Лабораторное обследование при остеопорозе
Кто назначает исследование?
Терапевт, врач общей практики, ревматолог.
Литература
- Fischbach F.T., Dunning M.B. A Manual of Laboratory and Diagnostic Tests, 8th Ed. Lippincott Williams & Wilkins, 2008: 1344 p.
- Wilson D. McGraw-Hill Manual of Laboratory and Diagnostic Tests 1st Ed. Normal, Illinois, 2007: 666 p.
- Назаренко Г. И., Кишкун А. Клиническая оценка результатов лабораторных исследований. – М.: Медицина, 2000. – 544 с.
Источник
