Лечение артрита и остеоартрита
Остеоартрит — это общее название разнообразных заболеваний суставов, при которых в них развивается воспаление, происходит деформация и нарушение подвижности. Заболевание может протекать как в острой, так и в хронической форме. В Юсуповской больнице созданы все условия для лечения пациентов с остеоартритами:
- Комфортные условия в палатах;
- Обследование с помощью новейшей аппаратуры ведущих мировых производителей и современных лабораторных исследований;
- Лечение препаратами, зарегистрированными в РФ, которые обладают высокой эффективностью и минимальным спектром побочных эффектов;
- Индивидуальный подход к выбору тактики ведения пациентов в зависимости от причины заболевания и выраженности симптомов заболевания.
Тяжёлые случаи остеоартритов обсуждают на заседании Экспертного Совета с участием кандидатов и докторов медицинских наук, врачей высшей категории. Медицинский персонал уважительно относится к пациентам и их родственникам.
Остеоартрит и остеоартроз
Отличия между остеоартритом и остеоартрозом существенные. Суставы человека являются подвижными соединениями, которые позволяют сочленяющимся костям совершать движения относительно друг друга. В местах соприкосновения костные поверхности покрыты хрящевой тканью, что делает процесс скольжения лёгким и безболезненным. Изнутри сустав выстилает синовиальная оболочка, Она вырабатывает жидкость, или смазку, облегчающую движение суставных поверхностей.
Остеоартрит представляет собой воспаление суставов. Различают следующие виды остеоартритов:
- Реактивный — развивается под воздействием инфекционных агентов;
- Ревматоидный — системная патология соединительной ткани;
- Подагрический — возникает при нарушении обмене веществ;
- Псориатический — хроническое прогрессирующее заболевание суставов, которое возникает у больных псориазом.
При остеоартрите воспалительный процесс затрагивает преимущественно только синовиальную оболочку сустава. В ней находится много кровеносных сосудов, которые являются важными соучастниками воспалительной реакции. Причиной появления классических симптомов остеоартрита (боли, припухлости, нарушения функции сустава) является синовиальный выпот — жидкость, которую при воспалении в большом количестве продуцирует синовиальная оболочка.
Остеоартроз — дистрофическое заболевание, которое связано с постепенным и медленным разрушением хряща. Воспаление сустава вызывают элементы разрушающейся хрящевой пластинки. Различают следующие причины остеоартроза:
- Травмы;
- Частые остеоартриты;
- Нарушение обмена веществ;
- Дегенеративные возрастные изменения.
В начале развития деформирующего артроза количество внутрисуставной жидкости снижается. Затем хрящ теряет эластичность, покрывается трещинами, и, если не принимать никаких мер, полностью разрушается. Ревматологи Юсуповской больницы проводят дифференциальный диагноз (определяют отличия между остеоартритом и остеоартрозом) с помощью анализа клинической картины и истории болезни, данных лабораторных исследований, рентгенографии и магнитно-резонансной томографии. Пациентов консультирует травматолог-ортопед, фтизиатр, инфекционист, кардиолог. Только, убедившись в правильности диагноза, ведущие специалисты в области ревматологии составляют индивидуальный план лечения. Мультидисциплинарный подход позволяет добиться существенных результатов лечения пациентов.
Клинические рекомендации по лечению остеоартрита
Остеоартрит занимает ведущее место по распространенности среди ревматических заболеваний. Жалобы на боль и припухание крупных суставов в 54% случаев обусловлены остеоартритом. При поражении крупных суставов снижается работоспособность пациента, его жизненная активность.
Остеоартрит характеризуется хроническим воспалением, при котором в патологический процесс вовлечены все компоненты сустава:
- Синовиальная оболочка;
- Хрящ;
- Суставная капсула;
- Сухожилия;
- Связки;
- Субхондральную кость.
При наличии этих изменений симптомы заболевания отсутствуют, хрящ не имеет нервных окончаний. Клинические признаки остеоартрита начинают проявляться при вовлечении в процесс иннервируемых тканей. Это одна из причин поздней диагностики.
В дальнейшем развивается воспаление синовиальной оболочки сустава, происходит повреждение субхондральной кости, нарушается процесс костного восстановления, образуются остеофиты, возникает субхондральный склероз. Европейской антиревматической лигой и Международным обществом по изучению остеоартрита разработаны рекомендации по лечению заболевания.
Они включают нефармакологические, фармакологические и хирургические методы. На ранней стадии болезни доминируют боль и припухание коленного сустава, поэтому лечение направлено на их купирование с помощью нестероидных противовоспалительных препаратов или парацетамола. Основными в лечении остеоартроза являются медленнодействующие симптоматические средства. Они уменьшают выраженность боли и в то же время оказывают хондропротективное действие.
У больных остеоартритом коленного сустава установлены низкие показатели качества жизни. Это связано с прогрессирующим хроническим течением заболевания. В связи с пожилым возрастом больных, прогрессирующим поражением коленных суставов, болезнь оказывает отрицательное влияние на важнейшие функции пациента — физическое, психологическое, социальное функционирование.
Симптомы и диагностика остеоартрита
Проявлением остеоартрита могут быть следующие симптомы:
- Боль при движении и после длительного состояния покоя;
- Скованность суставов после долгой неподвижности;
- Припухлость суставов.
Остеоартрит не является системным заболеванием. Наиболее часто патологический процесс развивается в мелких суставах пальцев рук, стоп, коленных, тазобедренных суставах, а также суставах позвоночника. Нехарактерным для остеоартрита является поражение суставов кистей, плечевого, локтевого и височно-челюстного суставов.
Как проявляется остеоартрит колена? Наиболее частыми симптомами заболевания являются ноющие боли в одном коленном суставе, онемение и нарушение подвижности. Онемение нижней конечности чаще возникает при длительном отсутствии физической активности (долгом сидении, ночном сне) и облегчается после физической разминки. Боль обостряется в период повышенной влажности, после интенсивной нагрузки, чаще проявляются ночью. По мере прогрессирования заболевания больной жалуется на боль даже в покое, что вызывает нарушение качества сна. Признаком остеоартрита колена может крепитация (хруст) в коленном суставе во время движения.
Остеоартрит голеностопного сустава возникает на фоне системной волчанки, подагры, болезни Бехтерева, ревматизма. Развитию воспалительного процесса зачастую сопутствует инфекция, которая попадает в сустав с кровью и лимфой. Для острой формы заболевания характерно стремительное начало болезни с яркой симптоматикой. Которая выражается в быстром развитии отёка в области голеностопа с местным повышением температуры. При острой гнойной форме остеоартрита кожный покров над голеностопным суставом приобретает красноватый оттенок, температура тела повышается до высоких цифр.
Хронический остеоартрит голеностопного сустава проявляется болевыми ощущениями и ощущением скованности в суставе. При разрушении суставного хряща область голеностопного сустава заметно утолщается, человек испытывает значительные затруднения при ходьбе, пассивные движения голеностопом становятся крайне затруднительными. Симптомы остеоартрита стопы аналогичны признакам воспаления других суставов.
Остеоартрит плечевого сустава проявляется сильной болью, которая становится причиной постоянного дискомфорта. Нарастающая боль препятствует движению верхней конечности. Отмечается местное повышение температуры над поражённым плечевым суставом, нарушение подвижности руки, хруст при лёгком движении. При ревматоидном остеоартрите возникает припухлость над суставом.
Остеоартрит пальцев рук поражает каждого седьмого жителя планеты. В большинстве случаев страдают женщины в связи с тем, что они чаще занимаются мелким ручным трудом, чем мужчины. Обычно остеоартрит локализуется в пястно-фаланговых и межфаланговых суставах.
Это вторичное заболевание, которое является следствием уже имеющейся болезни. Остеоартрит пальцев рук наблюдается при ревматических, инфекционных и метаболических нарушениях. Следствием заболевания является утрата пациентом способности к труду и самообслуживанию. Человек при несвоевременном и неадекватном лечении может стать инвалидом.
Основным симптомом заболевания является боль, которую человек испытывает при совершении любых действий руками. На начальной стадии заболевания она может быть слабо выраженной. По мере прогрессирования патологического процесса неприятные ощущения становятся сильнее. Иногда боль сопровождается чувством жжения и покалывания. Суставы рук реагируют на смену погоды и перепады атмосферного давления. Если имеются симптомы остеоартрита, пальцы на фото напоминают сосиски.
При обострении воспалительного процесса кожа вокруг поражённых болезнью суставов становится красной, горячей на ощупь, натягивается. Мягкие ткани вокруг суставов рук отекают, что делает руки похожими на подушки. Пальцы утолщаются. В месте поражённого сустава повышается температура. При инфекционном или ревматоидном остеоартрите может повышаться общая температура тела, часто наблюдается лихорадка. Во время движения пальцами может быть слышна крепитация — характерный суставный скрип.
Диагностика и лечение остеоартрита
Врачи Юсуповской больницы устанавливают диагноз остеоартрит на основании жалоб пациента, сведений о развитии заболевания, данных инструментальных и лабораторных методов исследования. Рентгенологические признаки остеоартрита зависят от причины и вида воспаления суставов. Для визуализации изменений в крупных суставах проводят артроскопию — осмотр суставной полости с помощью эндоскопа. Воспалительные изменения выявляют с помощью лабораторных исследований. Для идентификации возбудителя инфекционного процесса применяют микроскопические с серологические методы диагностики.
Лечение остеоартрита в Юсуповской больнице проводят с помощью новейших препаратов. Лекарственное средство, дозу и длительность курса терапии врачи подбирают индивидуально каждому пациенту. Иглорефлексотерапия оказывает болеутоляющее, седативное и антидепрессивное действие, улучшает микроциркуляцию в суставах. Специалисты клиники реабилитации обладают достаточными знаниями и опытом, поэтому процедура является абсолютно безопасной, позволяет снизить применение лекарственных препаратов в процессе лечения, дает долгосрочный эффект.
Озонотерапия — внутривенное введение озонированного физиологического раствора и введение озонокислородной смеси в биологически активные точки вокруг суставов. Озон обезболивает, снимает воспаление, улучшает микроциркуляцию. У пациента быстро устраняется боль.
Под влиянием местного применения лечебных грязей улучшается состояние костно-мышечной системы, усиливаются защитные процессы в организме. У пациентов снижается мышечная контрактура, успокаивается боль. Ванны и компрессы уменьшают воспаление в суставах. Внутривенное лазерное облучение крови является методом фотобиологического воздействия на форменные элементы крови, в результате которого все системы организма активизируются для коррекции имеющихся нарушений. Электрофорез с использованием лекарственных препаратов оказывает обезболивающее, противовоспалительное, противоотёчное действие. Все процедуры в клинике реабилитации проводятся под контролем лечащего врача. Независимо от того, какие симптомы остеоартрита присутствуют, записывайтесь по телефону на приём к ревматологу Юсуповской больницы.
Источник
Роза Исмаиловна Ягудина, д. фарм. н., проф., зав. кафедрой организации лекарственного обеспечения и фармакоэкономики и зав. лабораторией фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Евгения Евгеньевна Аринина, к. м. н., ведущий научный сотрудник лаборатории фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Поражения суставов широко распространены во всех возрастных группах, особенно в старшей. Причиной артралгий могут быть разные заболевания, дифференцировать которые иногда бывает достаточно трудно. Сегодня мы поговорим о двух наиболее распространенных патологиях суставов, а именно об остеоартрозе суставов и ревматоидном артрите.
Этиология и течение остеоартроза
Остеоартроз (ОА) — хроническое дегенеративно-дистрофическое заболевание суставов, в основе которого лежит нарушение процессов синтеза и деградации матрикса суставного хряща, при этом в патологический процесс, как правило, вовлекаются все структуры сустава. Причин развития остеоартроза несколько. Наиболее частая — механическое повреждение суставных поверхностей, связанное с длительной статической нагрузкой на сустав, а также нарушение региональной гемодинамики. Наиболее значимые факторы риска для развития остеоартроза (ОА) — это женский пол и пожилой возраст больных. Также в группе риска оказываются спортсмены, люди с ожирением, и те, чья деятельность связана с длительным пребыванием на ногах.
Различают первичный (идиопатический) и вторичный ОА. Этиология первичного ОА до настоящего времени неизвестна. Причинами вторичного ОА являются дисплазия суставов и костей, травмы, метаболические заболевания (охроноз, гемохроматоз, подагра и др.), эндокринные (гипотиреоз, акромегалия и др.) и другие факторы.
Поражение суставов при ОА бывает локальным (менее трех различных суставных групп) и генерализованным (более трех суставных групп). Генерализованный ОА чаще встречается у женщин и передается по наследству.
Охроноз (алкаптонурия) — наследственное заболевание, обусловленное избыточным отложением в различных тканях гомогентизиновой кислоты в связи с отсутствием фермента гомогентизиназы.
Компенсированная стадия ОА может долго протекать без клинических проявлений и выявляться только при рентгенографическом исследовании суставов. Как правило, данная форма наблюдается более чем у 80 % людей в возрасте старше 60 лет. Однако в определенных стадиях ОА возникают клинические проявления.
Основные симптомы остеоартроза:
- боль в суставах (стартовая боль);
- ограничение движений;
- утренняя скованность (до 30 мин.);
- крепитация (хруст) в суставах при движении;
- болезненность при пальпации;
- дефигурация или деформация суставов;
- неустойчивость/нестабильность сустава;
- нарушение функции суставов.
Ведущий клинический симптом при ОА — боль в суставе, источником которой могут быть: синовиальная оболочка, капсула сустава, периартикулярные связки и мышцы, надкостница и субхондральная кость. При ОА боль носит неоднородный характер и является одним из ранних симптомов болезни. Заболевание может сопровождаться утренней скованностью, припухлостью сустава, локальным повышением температуры. Присоединяющийся синовит усугубляет течение болезни. Постепенно развиваются деформация и тугоподвижность суставов.
Наиболее инвалидизирующими формами заболевания являются гонартроз (поражение коленного сустава) и коксартроз (артроз тазобедренного сустава). Третья по значимости локализация — артроз дистальных и проксимальных межфаланговых суставов кисти (узелки Гебердена и Бушара).
Лечение остеоартроза
Лечение больных остеоартрозом включает различные комбинации медикаментозных и немедикаментозных методов. Терапевтическая тактика направлена на решение следующих задач:
- механическая разгрузка пораженных суставов;
- купирование синовита и болевого синдрома;
- профилактика прогрессирования заболевания.
К немедикаментозным методам лечения ОА относятся: ЛФК, плавание, коррекция массы тела, использование ортезов (наколенников, ортопедических стелек и др.), физиотерапия, иглорефлексотерапия, массаж, бальнеотерапия (сульфидные, радоновые ванны и т. д.). При недостаточной эффективности этих мероприятий назначается лекарственная терапия.
Препараты от остеоартроза, применяемые в лечении, можно разделить на 3 группы:
1. Симптоматические препараты для лечения суставов быстрого действия:
- анальгетики. Парацетамол — препарат первого выбора для купирования болевого синдрома при ОА.
- нестероидные противовоспалительные средства (НПВС) — кеторолак, нимесулид, напроксен и др. Показаны пациентам, не ответившим на терапию парацетамолом. Препараты назначают перорально, а также парентерально или местно в виде мазей, кремов, гелей (подробнее об этом можно прочитать в статье «Боли в спине»).
- опиоидные анальгетики (трамадол). Применяются в течение короткого периода при неэффективности и/или плохой переносимости НПВП.
2. Симптоматические препараты замедленного действия:
- диацереин, гиалуроновая кислота, неомыляемые соединения авокадо и сои. Эти препараты способствуют уменьшению болей в суставах, позволяют снизить дозу НПВС и хорошо переносятся. Обезболивающий эффект сохраняется в течение нескольких месяцев после завершения лечения.
3. ЛС, модифицирующие структуру хряща:
- хондроитин сульфат, глюкозамин сульфат. Глюкозамин сульфат принимает участие в синтезе мукополисахаридов, введение препарата стимулирует синтез в хряще гликозаминагликанов и протеогликанов. Хондроитин сульфат — компонент матрикса суставного хряща, который проникает в структуры матрикса и оказывает влияние на метаболические процессы.
- дериваты гиалуроновой кислоты для внутрисуставного введения. Оказывают пролонгированное симптомомодифицирующее (анальгетическое) действие, а также улучшают подвижность суставов благодаря эффекту смазки и стимуляции выработки собственной гиалуроновой кислоты синовиальными клетками.
Если при ОА развивается реактивный синовит, рекомендуется внутрисуставное введение пролонгированных глюкокортикостероидов (гидрокортизон, триамцинолон, метилпреднизолон и др.)
Также можно отметить еще не вошедшие в широкую клиническую практику структурно-модифицирующие препараты, содержащие глюкозамин сульфат, ингибиторы матриксных металлопротеиназ, ингибиторы фермента конвертазы интерлейкина 1b и катепсина К.
Этиология и течение ревматоидного артрита
Ревматоидный артрит (РА) — хроническое аутоиммунное заболевание с преимущественным поражением периферических суставов по типу эрозивно-деструктивного артрита.
В качестве этиологических факторов рассматривают стрептококки группы А и В, микоплазмы, вирусы (Эпштейна — Барр, цитомегаловирус, ретровирусы и др.), интоксикации и т. д. Заболевание развивается у людей, имеющих генетическую предрасположенность к РА, и чаще встречается у женщин среднего и пожилого возраста.
В основе развития РА лежит генерализованный дефект иммунных механизмов, которые регулируют клеточные и гуморальные реакции, что приводит к хроническому прогрессирующему воспалению, которое затрагивает не только суставы, но и внутренние органы.
Основным проявлением РА является стойкий артрит мелких суставов кистей и стоп. Для РА характерно ощущение утренней скованности, симметричность поражения, боль, припухлость суставов, повышение температуры кожи в области сустава. В большинстве случаев РА развивается постепенно, отличается волнообразным течением и медленным прогрессированием суставного синдрома. Клиническая картина при РА — деформация пястно-фаланговых (сгибательные контрактуры, подвывихи), проксимальных межфаланговых, лучезапястных суставов с отклонением кисти во внешнюю сторону, а также плюснефаланговых суставов. К внесуставным проявлениям ревматоидного артрита относятся: подкожные (ревматоидные) узелки в области локтевого сустава, серозиты (плеврит и перикардит), лимфаденопатия, периферическая нейропатия, кожный васкулит и др. У 70-80 % больных в сыворотке крови выявляют ревматоидный фактор (РФ), такой РА называют серопозитивным.
Выделяют несколько степеней активности ревматоидного артрита:
а)Степень 0 — неактивный ревматоидный артрит. Боли в суставах отсутствуют. Температура, СОЭ, содержание С-реактивного белка и другие показатели в норме.
б) Степень I — минимальная активность. Умеренные боли в суставах и небольшая скованность по утрам. СОЭ и показатели С-реактивного белка несколько повышены.
в) Степень II — средняя активность. Боли в суставах не только при движении, но и в покое. Экссудативные явления (припухлость, выпот, бурсит) и выраженное ограничение подвижности в суставах. Субфебрильная температура, СОЭ 30-40 мм/ч, значительное увеличение уровня С-реактивного белка.
г) Степень III — высокая активность. Выраженная утренняя скованность, сильные боли в покое, выраженные экссудативные явления в суставах (припухлость, гиперемия и повышение температуры кожи над суставами), выраженное ограничение подвижности. Признаки активного воспалительного процесса во внутренних органах (плеврит, перикардит, миокардит). Температура тела высокая. Значительное повышение СОЭ (40-60 мм/ч) и показателей С-реактивного белка.
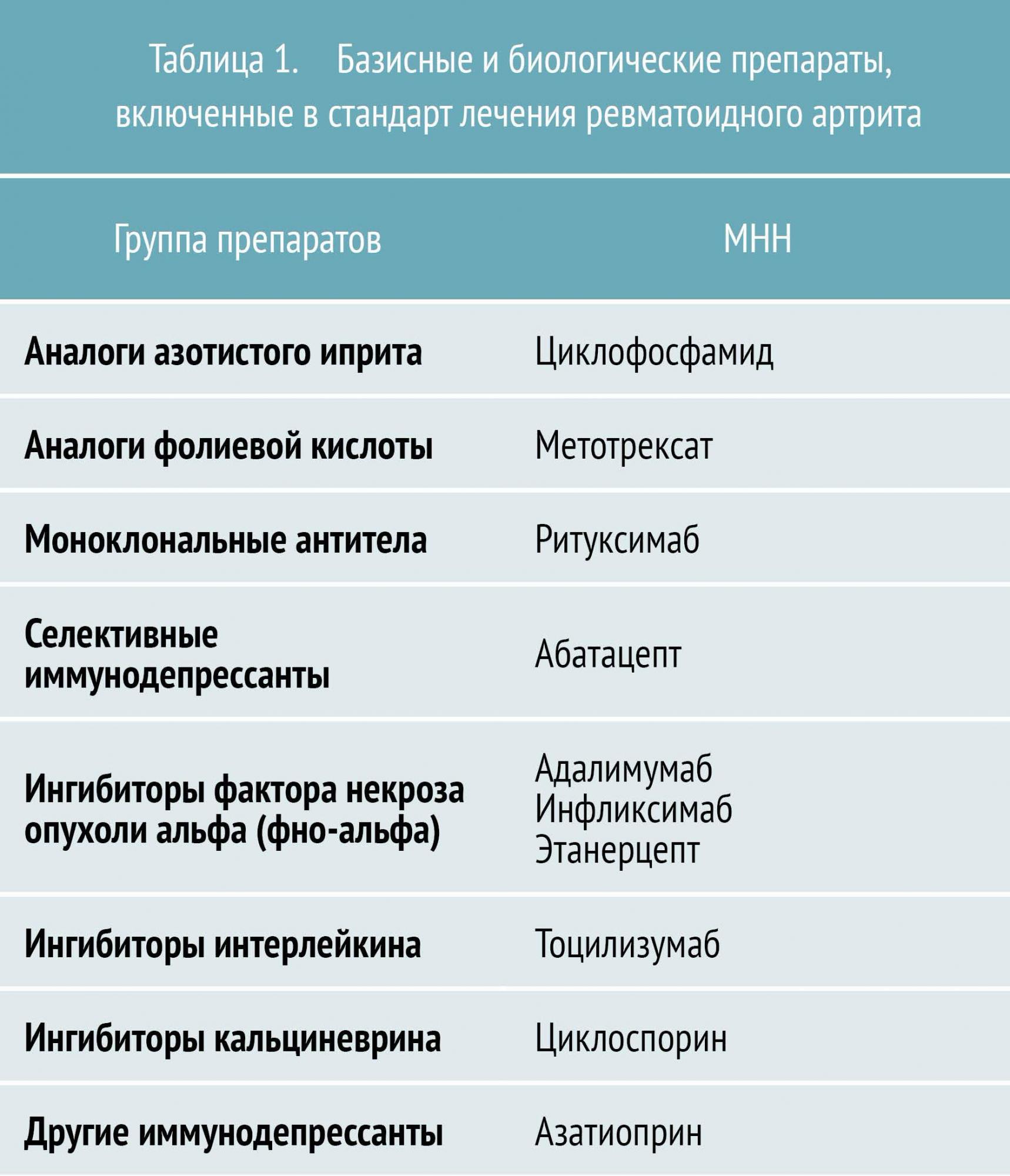
Таблица 1 — Лечение ревматоидного артрита: препараты

Лечение ревматоидного артрита лекарствами
Лечение РА направлено на подавление симптомов артрита и внесуставных проявлений, предотвращение костной деструкции и деформации суставов, сохранение качества жизни пациентов и достижение ремиссии заболевания.
Основу лечения ревматоидного артрита составляет медикаментозная иммуносупрессия. К группе иммуносупрессоров, применяемых для лечения, относятся базисные противовоспалительные препараты (БПВП), биологические препараты (см. таблицу 1) и глюкокортикостероиды (ГК).
Базисные противовоспалительные препараты (БПВП) в настоящее время являются основой лечения и назначаются после установления диагноза РА. БПВП подавляют активность и пролиферацию иммунокомпетентных клеток, замедляют прогрессирование эрозивного процесса в суставах, подавляют активность процесса (т. е. обладают иммуносупрессивным действием), а также пролиферацию синовиоцитов и фибробластов, что сопровождается выраженным снижением клинико-лабораторной активности РА и вызывает стойкую клиническую ремиссию.
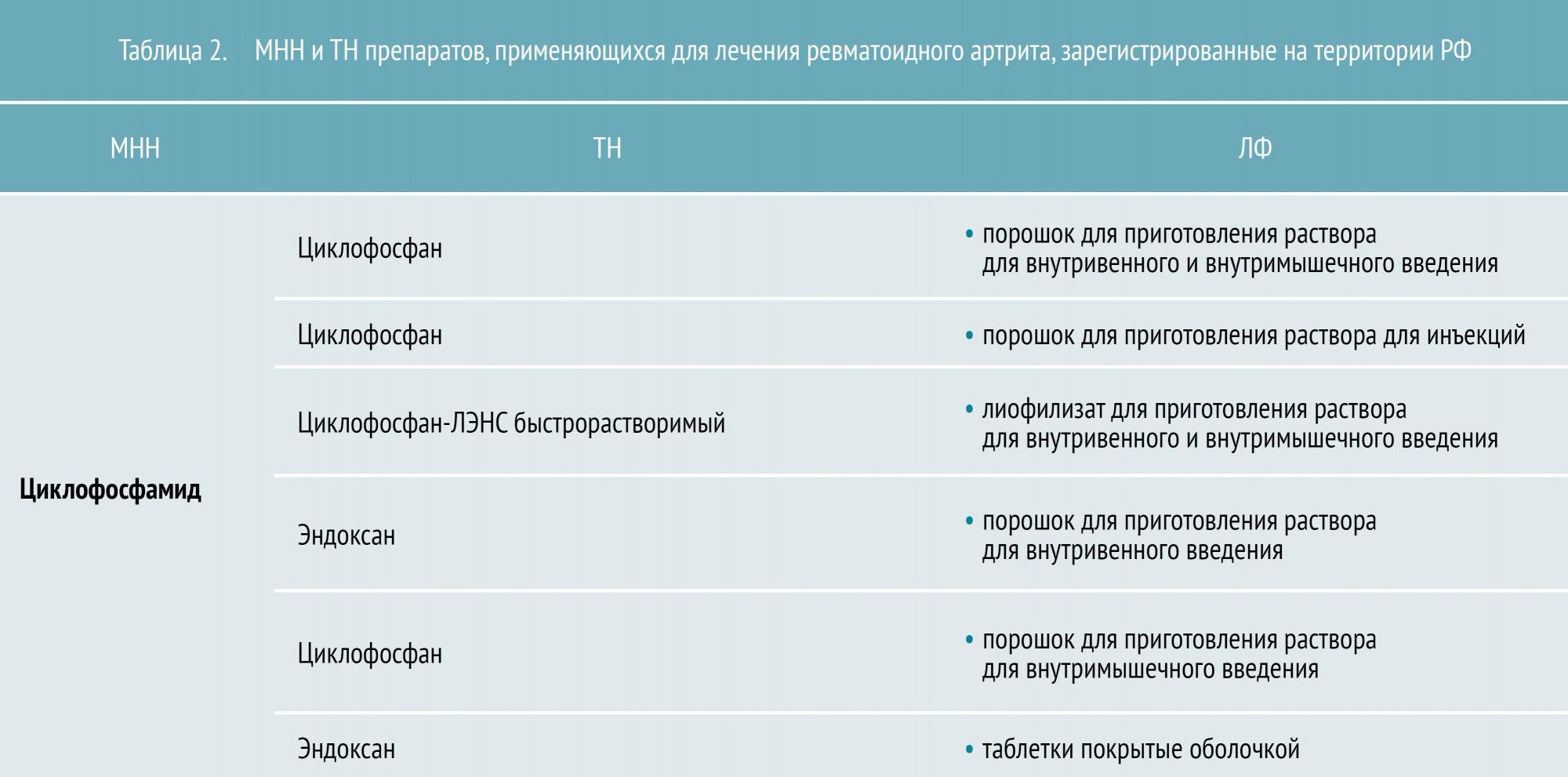
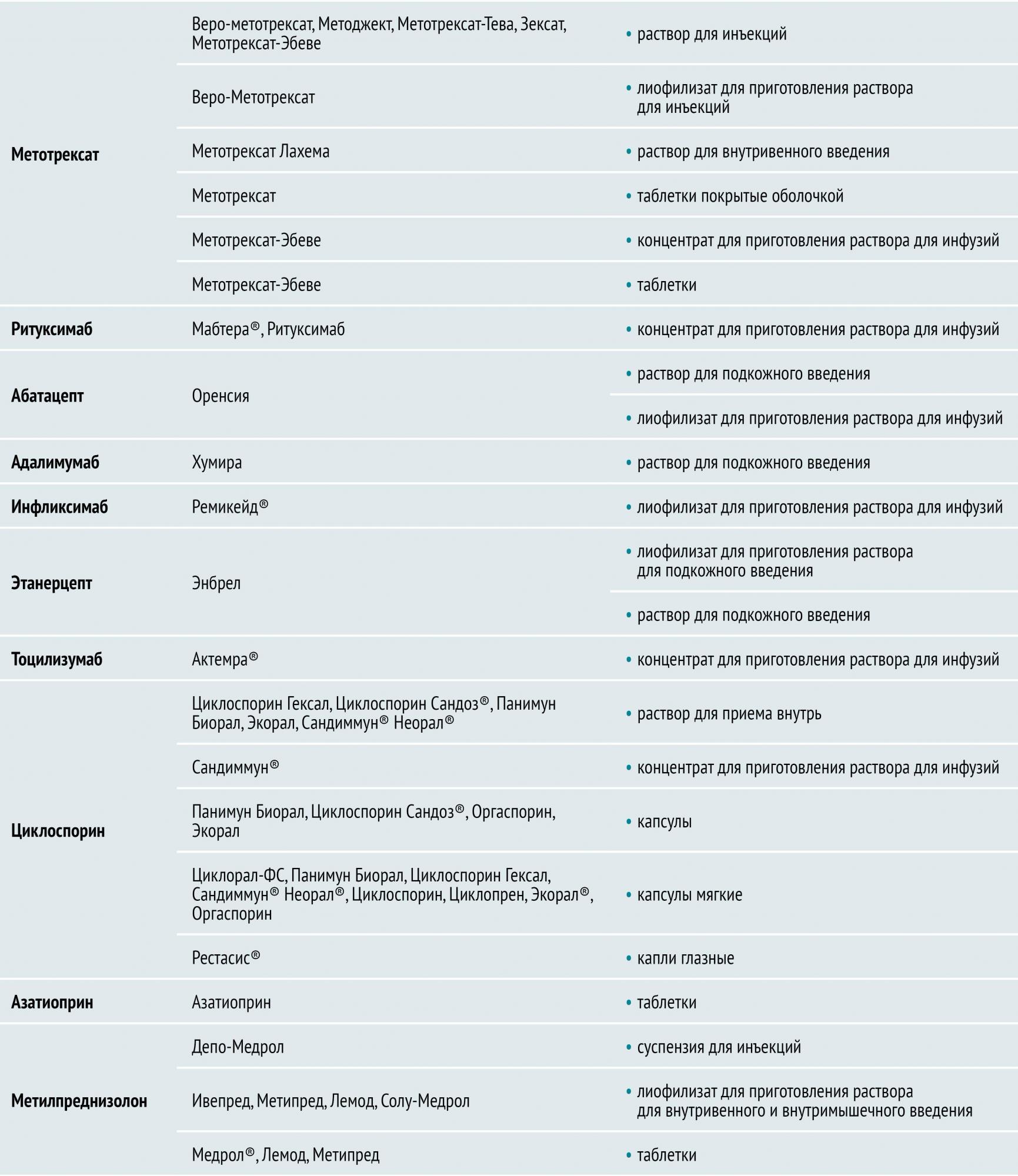
БПВП различают по механизму действия и особенностям применения. Условно их разделяют на препараты первого и второго ряда. К БПВП первого ряда относятся метотрексат, лефлуномид и сульфасалазин. Препараты второго ряда (циклофосфан, азатиоприн, циклоспорин А) обладают большей токсичностью и менее эффективны, поэтому назначаются, как правило, при непереносимости БПВП первого ряда.
Глюкокортикостероиды при РА применяются системно и локально. Они обладают выраженным противовоспалительным действием, оказывают быстрый дозозависимый эффект, однако не влияют на основные патогенетические звенья РА и не обеспечивают полноценного контроля над течением заболевания. Как правило, их назначают вместе с БПВП. При высокой воспалительной активности, большом количестве пораженных суставов, недостаточной эффективности БПВП назначают системную терапию низкими дозами ГК (преднизолон, метилпреднизолон) на длительный период. Для лечения тяжелых системных проявлений ревматоидного артрита (выпотной серозит, гемолитическая анемия, кожный васкулит, лихорадка и др.) назначают средние и высокие дозы глюкокортикостероидов внутрь, а также пульс-терапию глюкокортикостероидами.
В качестве дополнительного метода купирования обострений РА применяют внутрисуставные и периартикулярные инъекции ГК (бетаметазон, триамцинолон, метилпреднизолон, гидрокортизон).
Биологические препараты для лечения ревматоидного артрита производятся с помощью биотехнологий и подавляют иммунное воспаление путем воздействия на определенные молекулы-мишени (фактор некроза опухолей, цитокины и др.).
Основными такими препаратами являются:
инфликсимаб, адалимумаб, этанерцепт (воздействуют на фактор некроза опухоли (ФНО-α));
ритуксимаб (воздействует на CD20 рецептор В-лимфоцитов);
абатацепт (воздействует на CD80, CD86, CD28).
Биологические препараты оказывают выраженный клинический эффект и тормозят деструкцию суставов, поэтому занимают второе по значимости место в лечении РА после БПВП.
Нестероидные противовоспалительные препараты — вспомогательные средства в терапии РА. Действие НПВП связано с подавлением активности циклоксигеназы (ЦОГ) и снижением синтеза простагландинов. НПВП оказывают выраженное противовоспалительное и обезболивающее действие, но не оказывают влияния на течение заболевания. Их применяют в качестве симптоматической терапии, как правило, в сочетании с БПВП.
Напомним, неселективные НПВП блокируют обе изоформы циклоксигеназы (ЦОГ-1 и ЦОГ-2), селективные — избирательно блокируют ЦОГ-2. Селективные НПВП (мелоксикам, нимесулид, целекоксиб и др.) реже вызывают НПВП-гастропатии и серьезные осложнения со стороны ЖКТ, но полностью не исключают возможность их развития. К наиболее часто применяемым при ревматоидном артрите НПВП относятся диклофенак, нимесулид, целекоксиб, мелоксикам, ибупрофен, лорноксикам (подробнее об этом также в статье «Боли в спине»)
Источник
