Лечение при приступе остеохондроза

- Причины
- Шейный остеохондроз
- Грудной отдел
- Поясничный отдел
- Первая помощь
- Чего не следует делать
- Медикаментозное лечение
- Профилактика
Приступы остеохондроза имеют характерную симптоматику, проявляющуюся в зависимости от зоны локализации: шейной, грудной или поясничной. При обострении необходимо соблюдать важные правила для предупреждения осложнений. Купирование болевого синдрома производится в основном с помощью медикаментов.
Причины
Обострение остеохондроза и возникновение приступов может быть спровоцировано рядом факторов:
 Неудобная поза во сне — причина приступа
Неудобная поза во сне — причина приступа
- длительным нахождением в одном положении;
- резкими движениями;
- сном в неудобной позе;
- переохлаждением;
- повышенными физическими нагрузками;
- инфекционными заболеваниями;
- ослаблением иммунитета;
- стрессом.
Шейный остеохондроз
Приступ шейного остеохондроза возникает в результате сдавления кровеносных сосудов и нервных сплетений деформированными позвонками.
В зависимости от продолжительности выделяют два вида приступа:
- Кратковременный – может длиться несколько секунд или несколько минут и повторяться 3-7 и более раз в день. При этом пациент ощущает боль пульсирующего характера, локализованную в затылочной или другой части головы.
- Длительный – продолжается от часа до нескольких суток. Боль напоминает мигрень.
Острый приступ шейного остеохондроза проявляется в виде заднего шейного симпатического синдрома. Данное состояние имеет весьма разнообразную симптоматику. Клиническая картина включает в себя:
 При шейном приступе бывают головные боли
При шейном приступе бывают головные боли
- головные боли;
- нарушения со стороны вестибулярного аппарата;
- зрительные нарушения;
- нарушения слуха;
- глоточные и гортанные симптомы.
Головные боли в основном бывают жгучими. Жжение ощущается в затылочной области и распространяется на заднюю поверхность шеи. Болевой синдром возникает приступообразно. Он может быть связан с продолжительным неподвижным положением головы — главным образом наклонным или в повернутой на одну сторону позе. Очень часто приступ шейного остеохондроза возникает ночью, во время сна. Боли в основном имеют одностороннюю локализацию и проявляют тенденцию к распространению с шейно-затылочной части в направлении вперед. Длительность приступа может варьироваться от часа до нескольких дней. Сильные головные боли порой сопровождаются тошнотой и рвотой.
Вестибулярные нарушения. Они проявляются потерей равновесия, пошатыванием, головокружениями разной выраженности.
Зрительные симптомы включают в себя:
- ослабление остроты зрения;
- появление перед глазами пятен, “мушек”;
- двоение.
Они нередко сопровождаются болевыми ощущениями в глазницах, усиливающимся при поворотах головы.
Нарушения слуха выражаются в его ухудшении, появлении шума в ушах.
 Остеохондроз шейного отдела
Остеохондроз шейного отдела
Глоточно-гортанные симптомы являются наиболее редкими и проявляются при остром приступе остеохондроза. Пациенты жалуются на:
- боль в глотке;
- покалывание или снижение чувствительности глотки, языка, твердого неба;
- чувство инородного тела, заставляющее часто откашливаться;
- возможно появление охриплости или временная потеря голоса.
К неспецифическим постоянным симптомам приступа шейного остеохондроза относятся:
- слабость;
- утомляемость;
- нарушения сна;
- частые колебания настроения;
- обидчивость;
- повышенная раздражительность;
- ухудшение памяти;
- чувство тяжести в голове.
Грудной отдел
Клиническая картина приступа грудного остеохондроза во многом напоминает симптомы болезней органов желудочно-кишечного тракта, сердечно-сосудистой или дыхательной системы. В острой фазе возникают два основных синдрома: дорсаго и дорсалгия.
Дорсаго
 Приступ грудного отдела
Приступ грудного отдела
Дорсаго – это внезапный приступ острой “кинжальной” боли в грудной части позвоночника. В народе его называют грудным прострелом. В основном возникает при длительном нахождении в неудобной позе или выполнении однообразной работы из-за сильного мышечного спазма. Болевые ощущения чаще всего локализуются в межлопаточной области и бывают настолько выраженными, что пациент не может нормально дышать. Они могут распространяться по ходу ребер (аналогично межреберной невралгии) в направлении грудины, порой иррадиируют в лопатку. Симптомы приступа грудного остеохондроза при этом напоминают инфаркт миокарда. Отличием является усиление выраженности болевого синдрома при попытке совершать вращательные движения и при пальпации участка выхода нервного корешка спинномозгового нерва. Кроме того, ЭКГ не выявляет патологических нарушений, а прием нитроглицерина не приводит к облегчению состояния пациента.
Дорсалгия
Это второй синдром, который может развиваться при приступе остеохондроза в грудной области. Для него характерно постепенное начало и последующее нарастание. Приступ иногда длится до нескольких дней или даже недель. Сильный мышечный спазм резко ограничивает двигательную активность. Больной оказывается не в состоянии совершать повороты или наклоны. Боли усиливаются во время глубокого вдоха, а также в ночное время. Утром они ослабевают.
Симптомы дорсалгии напоминают пневмонию. Отличие состоит только в отсутствии кашля, одышки, высокой температуры.
Поясничный отдел
В зависимости от выраженности, продолжительности и степени распространенности приступ остеохондроза в поясничной области может проявляться в виде трех синдромов:
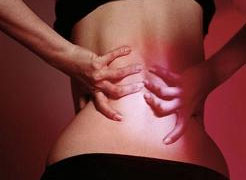 Приступ в поясничном отделе
Приступ в поясничном отделе
- люмбаго;
- люмбалгии;
- люмбоишиалгии.
Люмбаго
Для люмбаго характерно внезапное возникновение приступа жгучей боли после продолжительного однообразного напряжения мышц, переноса тяжестей, прыжка, резких движений, даже кашля, приводящих к резкому сдавлению нервных корешков. Интенсивность болевых ощущений во время приступа может быть средней или настолько высокой, что пациенту приходится оставаться в вынужденной наклоненной позе. Попытки разогнуться провоцируют усиление боли.
Люмбалгия
Для этого синдрома характерно постепенное нарастание. Вначале боли носят ноющий характер, по мере прогрессирования симптоматики становятся невыносимыми. Приступ люмбалгии проявляется после длительного сидения без опоры для спины (например, на табурете) или в результате повышенной физической нагрузки.
Люмбоишиалгия
Такой приступ поясничного остеохондроза обусловлен длительным мышечным спазмом на фоне обострения воспалительного процесса в мышцах и связках в области позвоночника. Острая фаза наступает в результате защемления чувствительных нервных корешков нижних отделов спинного мозга. При одновременном сдавлении двигательных волокон возможны спастические сокращения мышц, слабость или парезы ног. Порой боль иррадиирует в паховую или тазовую область.
Первая помощь
Что следует делать при приступе остеохондроза в первую очередь?
 Согрейте очаг тела, где возник приступ
Согрейте очаг тела, где возник приступ
- Приложить к зоне локализации боли легкое тепло – например, обвязать больной участок шерстяным платком. Иногда помогает прикладывание холода, но делать это можно только в первые сутки и исключительно под врачебным контролем.
- Лечь на жесткую поверхность: широкую доску, щит или пол (последний вариант выбирается в крайнем случае).
- Если болевой приступ локализован в шейной области, на шею следует наложить ватно-картонную шину, как это делается при травмах.
- При обострении грудного остеохондроза на грудную клетку накладывают тугую бинтовую повязку.
- В случае люмбаго под поясницей рекомендуется расположить небольшой валик. При сильном напряжении мышц нижних конечностей валик надо положить под колени или держать ноги в согнутом положении.
- До прихода врача лучше принять какое-нибудь обезболивающее: Парацетамол, Аспирин, Солпадеин и т.д.
Чего не следует делать
Во время приступа остеохондроза пациенты готовы на все, лишь бы снять его и избавиться от сильнейшей боли. Однако при этом от некоторых действий все же лучше воздержаться.
 Вправление позвонка доверьте только специалисту
Вправление позвонка доверьте только специалисту
- Нельзя пытаться самостоятельно вправить позвонок или позволить это делать некомпетентным людям. Это может привести к еще большему смещению и сдавлению нервных волокон, что чревато серьезными осложнениями.
- Не надо смазывать больной участок первой попавшейся мазью или другим веществом, основываясь только на его согревающем действии. Многие пациенты пользуются керосином, Финалгоном и другими сильнодействующими средствами, что чревато ожогами кожи, усилением боли и другими последствиями. Особенно опасно применение агрессивных средств для купирования приступа шейного остеохондроза, поскольку они могут спровоцировать резкий скачок артериального давления.
Медикаментозное лечение
Как и чем можно снять приступ остеохондроза? Для этого используют три группы препаратов.
- Нестероидные противовоспалительные средства в таблетированной форме или в виде мазей. Их назначают для снятия болевого синдрома на первом этапе лечения. Препараты используют только при усилении болевых ощущений, поскольку они могут оказывать ряд побочных действий.
 Снять приступ можно медикаментозно
Снять приступ можно медикаментозно - Миорелаксанты показаны при остром приступе шейного, грудного, поясничного остеохондроза. Их прием надо начинать по возможности раньше и продолжать до полного исчезновения болевого синдрома. Действие препаратов основано на устранении мышечного спазма, что приводит к значительному облегчению состояния пациентов.
- Хондропротекторы назначают с начала фазы обострения остеохондроза. Длительность курса составляет не менее полугода. Эти препараты не способны быстро снять приступ боли, но они более эффективны, чем простые анальгетики, поскольку воздействуют на саму причину ее возникновения: разрушение межпозвоночных дисков. Содержащиеся в хондропротекторах хондроитин сульфат и глюкозамин улучшают местные обменные процессы и насыщают хрящевую ткань необходимыми питательными веществами, тем самым стимулируя регенерацию поврежденных тканей.
Новокаиновые блокады: за и против
Для быстрого снятия приступа остеохондроза многие врачи используют новокаиновые блокады нервного корешка. Суть метода заключается во введении раствора новокаина в промежутки между позвоночными остистыми отростками, что приводит к быстрому купированию боли.
Однако в настоящее время данный метод имеет убежденных противников, которые утверждают, что блокады могут стать причиной значительных осложнений в виде аллергии на новокаин, инфекций, возможных расстройств вегетативных функций вследствие повреждения расположенных в поясничной области нервных сплетений, ответственных за регуляцию работы жизненно важных органов.
Профилактика
 Не поднимайте тяжести
Не поднимайте тяжести
Для предупреждения приступов остеохондроза необходимо соблюдать ряд правил:
- Избегать физического переутомления.
- Не поднимать тяжести.
- Не допускать переохлаждения.
- Спать на жесткой постели (можно подложить под матрац специальный щит).
- При вынужденном длительном нахождении в одной позе время от времени устраивать небольшие разминки.
- Уделять достаточное внимание физической активности, но избегать интенсивных занятий. Ежедневно выполнять комплекс лечебной гимнастики.
- Наладить режим питания и скорректировать рацион: сократить количество мяса, увеличить потребление овощей, фруктов, молочных изделий.
- По возможности избегать стрессов.
- При появлении боли некоторое время носить фиксирующий полужесткий корсет для снятия нагрузки с больного участка.
Источник
Остеохондроз, как правило, развивается долго. Он может быть хроническим и острым. Обострение заболевания – это приступ остеохондроза, для которого характерна своя симптоматика. Она проявляется в зависимости от места локализации воспаления.
Различают поясничный, шейный и грудной острые остеохондрозы. Во время приступа нужно придерживаться определенных правил, которые помогут справиться с болью и другими симптомами.
Как устранить болевой синдром при остеохондрозе
Первоочередная задача при обострении остеохондроза и внезапном приступе – купирование болевого синдрома. Есть несколько способов быстрого обезболивания:
- местные обезболивающие препараты и средства, которые применяют наружно, нанося непосредственно на область локализации боли. Их осторожно втирают в кожу;
Читать: Йога при остеохондрозе шейного отдела
- пероральные обезболивающие таблетки (капсулы, порошки), содержащие вещества, которые блокируют боль;
- инъекции этими же препаратами. Преимущество уколов – быстродействие. Сразу проникая в кровь, активные компоненты лекарства начинают действовать уже через 10 – 15 минут;
- смена положения тела во время приступа. Для каждого отдела позвоночника, охваченного болевым спазмом, есть свои позы, которые облегчают общее состояние.
Местные обезболивающие препараты делят на несколько групп, которые отличаются принципом действия. Все мази, гели и жидкости для натирания можно разделить на:
- Согревающие. Эффект наступает за счет раздражающего воздействия, при котором происходит согревание пораженной области. При нагревании ускоряется кровоток, мышцы расслабляются, снимается защемление нервных корешков. К этой группе относят: Капсикам, Финалгон, Эспол и др.
- Противовоспалительные нестероидные препараты. Они быстро снимают воспаление и хорошо обезболивают. Активные вещества проникают вглубь кожи, воздействуя на болевой очаг. В эту группу входят: Финалгель, Фастум гель, Вольтарен.
- Комбинированные средства. Это препараты, обладающие смешанным (комплексным) воздействием. Пример лекарственных средств данной группы – Долобене гель.
Таблетки и инъекции, снимающие боль, могут обладать и противовоспалительным эффектом. Наиболее действенные препараты, которые применяют при приступах остеохондроза:
- на основе активного вещества диклофенака – Наклофен, Олфен, Диклофенак;
- на основе ибупрофена – Нурофен, Ибупрофен;
- на основе парацетомола – Панадол или Эффералган;
- на основе кетаролака – Кетанов, Кетоконазол, Кеторал. Это одни из самых сильных обезболивающих препаратов.
Читать: Как избавиться от остеохондроза шейного отдела
Для купирования острой боли в момент приступа лечащий врач подскажет вам оптимальный вариант лекарства из перечисленных выше средств. Вид препарата зависит от степени болезни, индивидуальных особенностей больного, выраженности симптоматики и многих других факторов.
Что провоцирует приступ остеохондроза
Приступы в стадии обострения провоцирует целый ряд факторов, которые не всегда можно учесть. Острый период может наступить неожиданно и застать больного врасплох. Причины, которые могут вызвать приступ:

- поднятие тяжестей;
- длительный сон в одной (неудобной позе);
- резкие движения;
- физические нагрузки (особенно на позвоночник);
- резкое переохлаждение организма;
- пребывание в статичном положении длительное время;
- различные инфекционные заболевания;
- эмоциональный стресс;
- пониженный иммунитет.
Приступы остеохондроза могут вызывать сезонные обострения. Влияние погодных факторов на протекание заболевания – доказанный факт. Сильный мороз или жара могут провоцировать воспаление в любом отделе позвоночника.
Читать: Массаж при остеохондрозе позвоночника
Часто при остеохондрозе назначают курс массажа. Если процедура выполняется неправильно или непрофессионально, она может стать причиной обострения.
Виновницей проблем с позвоночником часто бывает баня. Резкие перепады температуры в парной вредны, особенно в острый период воспаления позвонков. К тому же, правила банных процедур при остеохондрозе часто нарушаются.
Как проявляется острый остеохондроз
Клинические проявления приступа зависят от отдела позвоночника, который подвержен остеохондрозу.
Во время приступа при грудном остеохондрозе наблюдаются острые болевые проявления:
- в грудине. Боль сопровождается чувством сжимания грудной клетки;
- в области между лопаток;
- в животе (желудке и кишечнике). Могут быть расстройства ЖКТ.
Болевые ощущения могут возникнуть в области сердца. Как правило, они ноющие и тупые.
Когда поражен шейный отдел позвоночника, обострение проявляется:
- острой болью в плечах;
- стреляющими болями в шее;
- ноющими головными болями;
- онемением рук и пальцев.
При такой локализации остеохондроза возможны лицевые боли. Они особенно выражены в челюстной зоне. Приступ при шейной локализации считают самым мучительным и тяжелым. Острая боль сильно отдает в уши. Невозможно даже слегка повернуть шею.
Поясничный остеохондроз имеет свою специфику. Боль при обострении возможна:
- в пояснице. Она острая и пронзительная. Любое движение вызывает спазм и чувство окаменения мышц;
- в ягодицах. Отдающая от поясницы;
- в области крестца. Проявляется как ощущение колющих иголок;
- в малом тазе. Она часто сопровождается ограничением подвижности.
Читать: Лечебная физкультура при грудном остеохондрозе
Острая боль может затрагивать ноги по всей длине. Особенно она ощущается в голенях и на внутренней поверхности бедер.
Каждому виду приступа характерна своя симптоматика. Человек, который не подозревал у себя такое заболевание, может столкнуться сразу с острой фазой воспаления. По специфической локализации боли он может самостоятельно определить вид остеохондроза.
Что нельзя при воспалении остеохондроза
При обострениях остеохондроза и после купирования приступа необходимо соблюдать некоторые ограничения. В такие моменты не рекомендуются:
- активные движения, динамические упражнения;
- массаж и самомассаж, особенно классический с надавливаниями и активными растираниями;
- банные процедуры. Парная и холодный бассейн;
- самостоятельные вправления смещенных позвонков;
- втирания в область поражения сильно разогревающих средств.
Читать: Плавание при остеохондрозе
Соблюдение всех мер предосторожности и правильное купирование приступа помогут быстро облегчить состояние больного.
ПОДПИСАТЬСЯ НА ОБНОВЛЕНИЯ САЙТА
Источник
Обострение остеохондроза позвоночника, независимо от его локализации, может протекать крайне тяжело, с усилением всех симптомов (в особенности болью) и даже повышение температуры тела (лихорадкой до 38 градусов по Цельсию).
Сильнее всего проявляется обострение шейного и поясничного отделов позвоночника, тогда как во время приступа грудного остеохондроза состояние больного в большинстве случаев остается удовлетворительным. К счастью, унять приступ можно в домашних условиях (без вызова врача).
Что такое обострение остеохондроза?
Что подразумевается под обострением остеохондроза? Обострение в данном случае — это внезапно развивающийся приступ, выраженный в усилении всех или большинства симптомов заболевания. Например, при приступе шейного остеохондроза могут резко усилиться головокружения и шейные боли.
Ощущение во время приступа крайне неприятные — больной может выпасть из привычного графика на несколько дней из-за невозможности заниматься даже бытовыми вещами. Тем не менее, как бы сильно остеохондроз не обострился, к тяжелым осложнениям это привести не может.

Обострение грудного остеохондроза
В идеале обострение развивается у больного дома, но на практике такое бывает редко. Чаще всего приступ возникает внезапно на работе или даже во время прогулки, и опасно это тем, что в случае с шейным остеохондрозом может развиться тяжелое головокружение и даже потери сознания.
Именно по этой причине в стадии обострения заболевания нужно находиться дома, равно до тех пор, пока симптомы не ослабнут (обычно на это нужно 3-4 дня). Также рекомендуется в период обострения болезни не просто находится дома, а соблюдать постельный режим.
В отдельных случаях проблема может сохраняться больше четырех дней, вплоть до двух недель. В таких случаях требуется мощное медикаментозное (обезболивающее, противовоспалительное) лечение, в том числе с помощью уколов (инъекций).
к меню ↑
Причины обострения остеохондроза
Существуют определенные причины развития обострения остеохондроза позвоночника, но нужно понимать, что во многих случаях видимых предрасполагающих причин может и не быть. Проще говоря, в ряде случаев приступ возникает просто из-за внутренних сбоев организма.

Боли во время обострения шейного остеохондроза
Обострятся остеохондроз позвоночника может по следующим причинам:
- Банальный переход болезни на новую стадию. Например, если заболевание не лечится годами, то периодически оно будет «давать о себе знать». При этом каждое новое обострение будет сильнее, чем предыдущее.
- Травмы позвоночного столба, в том числе вызванные физическими упражнениями (ротационные и осевые нагрузки на позвоночник).
- Развитие или обострение инфекционных, воспалительных или аутоиммунных вторичных заболеваний позвоночного столба.
- Длительное вынужденное статическое положение (например, сидение за компьютером в течении всей ночи, сон на неудобном матрасе).
- Температурные воздействия. Наиболее частой причиной является именно переохлаждение организма, но также обострение может возникнуть из-за резких перепадов температуры.
- Повышенная физическая активность, подъем тяжестей, резкие повороты или наклоны туловища.
к меню ↑
Симптомы обострения остеохондроза
Обострение остеохондроза ощущается совершенно по-разному. Однако в большинстве случаев просто усиливаются уже давно имеющиеся симптомы, причем усиливаются заметно. Например, если боль всегда была умеренной, то на несколько дней она может стать столь мучительной, что даже будет мешать заснуть.

Обострение поясничного остеохондроза
В целом же при обострении остеохондроза позвоночника могут развиваться следующие симптомы:
- боли различной интенсивности, нередко очень сильные, мешающие заснуть и выполнять даже базовые бытовые действия (поднимать предметы тяжелее трех килограмм, заметать, проводить уборку);
- при шейной локализации могут существенно усилиться головокружения, возможны приступы синкопе (потери сознания), появление зрительных артефактов (мушки, молнии и пелена перед глазами);
- усиление низкочастотного писка в ушах (тиннитуса), если тот ранее имел место быть;
- повышение температуры тела, вплоть до 38 градусов по Цельсию (такой симптом развивается крайне редко);
- приступы длительной тошноты, иногда рвоты (не приносящей облегчения), что тоже является редким симптомом обострения остеохондроза;
- нарушение равновесия (проблемы с выполнением позы Ромберга), нарушение чувствительности нижних или верхних конечностей, временная косолапость.
к меню ↑
Когда и у кого чаще всего обостряется?
В целом любой пациент, имеющий остеохондроз позвоночника (независимо от его локализации), может испытать обострение данного заболевания.

Локализация болей при обострении остеохондроза
Другое дело, что есть группы людей, у которых подобные приступы возникают чаще (или просто имеют высокий риск развития):
- Дальнобойщики, офисные работники, заядлые игроманы. Причина: длительное нахождение в сидячем положении, малоактивный образ жизни (как правило), гиподинамия, общая детренированность организма.
- Грузчики, профессиональные спортсмены, разнорабочие на стройке. Причина: поднятие тяжестей, причем нередко без страховочного бандажа и с неправильной техникой (без выпрямления спины во время поднятия предмета).
- Люди, занимающиеся единоборствами, профессиональные спортсмены. Причина: частые травмы позвоночного столба. Причем не обязательно, чтобы травмы были существенными, достаточно частых «мелких» травм.
- Вахтеры, охранники на уличных объектах, рыбаки. Причина: частое переохлаждение как организма в целом, так и отдельных областей опорно-двигательного аппарата в частности.
- Люди преклонного возраста, люди с сопутствующими заболеваниями спины. Причина: ослабленные иммунные и регенеративные возможности организма, чрезмерно поврежденные и изношенные ткани позвоночного столба.
к меню ↑
Обострение шейного остеохондроза: что делать? (видео)
к меню ↑
Сколько может длиться обострение?
Один из основных вопросов пациентов заключается в следующем: а сколько длится обострение остеохондроза позвоночника? На самом деле нельзя универсально ответить на данный вопрос, все слишком индивидуально от пациента к пациенту.
В среднем приступ может длиться три дня, однако в этом случае речь идет об остеохондрозе первой или второй стадии. Если же хондроз третьей или четвертой стадии, то приступ может растягиваться вплоть до двух недель, при этом протекая крайне тяжело.
У больных с сопутствующими заболеваниями опорно-двигательного аппарата, и в особенности позвоночного столба, приступы протекают дольше и жестче. У подростков наиболее умеренное течение приступов, так как заболевание у них очень редко находится на третьей или четвертой стадии (оно просто не успело еще развиться).
У людей преклонного возраста могут возникнуть самые большие проблемы. Во-первых, сам приступ может длиться долго. Во-вторых, протекает он чаще всего тяжело. В-третьих, у людей преклонного возраста в силу возрастных дегенеративных изменений позвоночника купировать приступ тяжелее всего.
Кроме того, пациента преклонного возраста противопоказаны многие группы лекарственных средств, применяющихся как раз для «гашения» приступа остеохондроза.
к меню ↑
Лечение обострения остеохондроза
Что делать для того, чтобы полностью снять или хотя бы облегчить приступ обострения остеохондроза? Очевидно, что проще всего было заблаговременно провести лечение болезни, так как приступы возникают только если ее не лечить вовсе, либо лечить неправильно.

Обострение остеохондроза можно купировать болеутоляющими
Но если уж такое произошло, то есть способы повлиять на ситуацию. Рассмотрим их:
- Если боль не настолько сильна, то попробуйте заняться общей гимнастикой (выполняя самые базовые и щадящие упражнения). Никаких ротационных и осевых нагрузок на позвоночный столб!
- Попробуйте провести самостоятельно (не самый лучший вариант) или попросить стороннего человека сделать вам поверхностный легкий массаж спины. Мануальная терапия запрещена!
- Выпейте любое болеутоляющее (пускай даже «Парацетамол») или противовоспалительное медикаментозное средство. Учтите, что противовоспалительные средства нельзя пить больше семи дней подряд.
- Выпейте «легкий» миорелаксант (например, препарат «Мидокалм»), который позволит устранять спазм мышц и частично уменьшит выраженность болевого синдрома.
- Примите ванну, лягте в воду и попросту расслабьтесь. Теплая вода снизит мышечный спазм и улучшит трофику тканей (за счет снятие спазма капилляров и артерий мелкого калибра). Про правила приема ванны при остеохондрозе можно почитать отдельно.
к меню ↑
Как предотвратить?
Бороться с обострением остеохондроза позвоночника можно, и можно успешно. Но куда проще предотвратить его. В идеале для предотвращения приступа нужно просто вылечить болезнь, но, если такой возможности пока не имеется, можно просто соблюдать определенные правила.

При обострении остеохондроза желательно вызвать врача на дом
Несколько правил предотвращения (профилактики) обострения остеохондроза позвоночника:
- поменьше поднимайте тяжести, но если этого действия не избежать, то поднимать тяжелый предмет нужно с исключительно ровной спиной;
- занимайтесь ежедневно хотя бы общей гимнастикой, но если имеется возможность, то занимайтесь специализированным лечебно-профилактическим комплексом упражнений (ЛФК);
- принимайте витаминные добавки, скорректируйте питание (побольше фруктов, овощей, и любой еды, особенно содержащей витамины группы В);
- посещайте бассейн, занимайтесь теннисом (в том числе настольным, почему нет?), волейболом, но вот боевые искусства лучше отложить до излечения заболевания;
- поменьше алкогольных напитков и табака — это крайне сильно вредит организм и пагубно сказывается на позвоночнике, снижая регенеративные и иммунные возможности организма в целом.
Источник
