Лечение ревматизма суставов и лечение остеохондроза
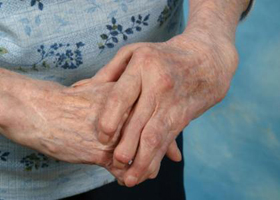

Существуют такие заболевания, которые постоянно о себе напоминают. К ним относится ревматизм.
Он мешает вести привычный образ жизни, ему нужно уметь противостоять.
Выявить ревматизм на начальной стадии не так просто, а запущенная форма может привести к серьезным последствиям, поэтому очень важно знать, как определить это заболевание и бороться с его развитием.
Что это такое? ↑
Ревматизм — это воспаление соединительной ткани, которая присутствует во всех органах.
Поэтому он может проявиться, как болезнь суставов, сердца, кожи, почек, легких, нервной системы и мозга.
Хронический ревматизм протекает приступами и периодическими обострениями.

В медицине его называют острой ревматической лихорадкой.
Так как это заболевание проявляется чаще всего симптомами в суставах, то в обиходе принято считать ревматизм болезнью суставов, и именуют его полиартритом или ревматическим артритом.
Доказано, что этому заболеванию в основном подвергаются дети и подростки в возрасте от 7 до 15 лет, переболевшие инфекционными заболеваниями ЛОР-органов, стрептококковой инфекцией, ангиной.
В преклонном возрасте люди страдают от последствий ревматизма, который начал развиваться давно и успел вызвать множество осложнений.

Считается, что холод стимулирует развитие ревматизма.
Суставы страдают в осенне-весенний период и в зимнее время, а летом симптомы болезни отступают.
В первую очередь это заболевание поражает крупные суставы: локтевые, коленные, голеностопные, развивается симметрично и постепенно распространяется на другие суставы, ткани и органы.

Если болезнь не контролировать, то человек может стать инвалидом.
Механизм развития заболевания ↑
В основе развития ревматизма лежит длительность и масштабность воздействия инфекции, а также особенность ответной реакции организма на это воздействие.
Иммунная система реагирует у всех по-разному: у одних быстро, у других замедленно. Затем развивается иммунное воспаление.
Образовавшиеся антигены, а также ферменты возбудителя инфекции (стрептококка) способствуют формированию особых антител, которые должны уничтожить стрептококк.
Но в связи с тем, что отдельные белки стрептококка схожи с белками тела человека, антитела начинают атаковать антигены соединительной ткани, разрушая ее и активируя медиаторы воспаления.

Сначала поражается один сустав: ткани вокруг него опухают, краснеют, и появляется боль.
Очень быстро реагирует и второй сустав, в развитии заболевания точно прослеживается симметрия.
Перескок симптомов с одного сустава на другой происходит в течение нескольких часов.
Болезнь может захватить всего 2 или 3 сустава, но бывают случаи, когда в течение 2–3 дней симптомы распространяются по всем суставам рук, ног, позвоночника, и даже нижней челюсти.

Чаще всего поражаются наиболее нагруженные суставы, или те, которые подвергались различным неблагоприятным воздействиям: переохлаждению, ушибам, сдавливанию.
Но серьезных нарушений в структуре самого сустава ревматизм не вызывает. Он поражает лишь синовиальную оболочку сустава, и эти изменения являются обратимыми.
Большую опасность представляют осложнения, при которых поражаются другие органы: сердце, легкие, нервные клетки и кожа.
При адекватном лечении положительный результат наступает спустя неделю или две.
Признаки и симптомы суставного ревматизма ↑
Первые признаки суставного ревматизма могут проявиться спустя 2 недели после перенесенного фарингита или ангины:
- Появляется общая слабость организма, снижается аппетит, повышается утомляемость, налицо все признаки интоксикации.
- Может резко подскочить температура всего тела, или околосуставных тканей до 38ºС и выше.
- Суставы краснеют и отекают. Болезнь затрагивает их симметрично. Если симптомы появляются в одном голеностопном суставе, то через 1,5–2 недели они перескакивают и на второй. Такие атаки длятся до 10–15 дней, но в любой момент их следующей целью может стать не сустав, а сердце.
- Боль в суставах может быть очень интенсивной. При поражении плечевого сустава, боль сковывает движения руки. Еще сложнее, если ревматизм затронул суставы ног, тогда больной не может ходить, каждое движение причиняет боль.
- Если тазобедренный сустав сводило болью при каждом движении, а затем она резко прекратилась, это не значит, что болезнь лечить больше не нужно. Она не уходит после прекращения боли, она просто переходит в другую форму.
- Иногда ревматизм суставов протекает в скрытой форме, боль отсутствует, температура тела держится на уровне 37ºС.

Поражаются чаще крупные суставы: голеностопный, коленный, локтевой, плечевой, но могут воспаляться и более мелкие, например, суставы пальцев рук.
Все эти атаки доставляют дискомфорт и неудобства. При воспалении челюстного сустава возникает боль и затруднения при жевании.
Через несколько лет или месяцев после перенесенной ревматической атаки, симптомы могут вернуться опять.
Заболевание носит хронический характер и для него типичны сезонные обострения и реагирование на изменения погодных условий.
Причины развития заболевания ↑
Есть несколько теорий оправдывающих возникновения ревматизма:
- проникновение бактерий в соединительную ткань и в суставы через кровь;
- патологическое влияние токсических веществ, выработанных инфекционными микроорганизмами;
- аллергическая реакция соединительной ткани на микроорганизмы.
Каждая из них отчасти верна.
Причины для развития ревматизма и у взрослых, и у детей одинаковые:
- наличие стрептококковой инфекции;
- наследственная предрасположенность;
- неполноценное питание;
- переохлаждение организма;
- переутомление.

Рис.: стрептококки
Особые стрептококковые бактерии запускают развитие ревматизма в организме человека.
Сначала они вызывают скарлатину, фарингит, тонзиллит, ангину, ринит или лимфаденит.
Затем, при наличии недостатков в иммунной системе и генетической предрасположенности, может развиться ревматизм.
У детей чаще всего ревматизм развивается через 3 недели после перенесенной инфекционной ангины.
Симптомы проявляются остро:
- сопровождаются лихорадкой;
- полиартрит развивается довольно быстро;
- суставы отекают и любое движение вызывает острую боль;
- кожа в области пораженного сустава ощутимо горячая.

Все симптомы поражения суставов при ревматизме через 2-3 недели проходят даже без лечения.
При беременности ↑
Первая и вторичная атака данного заболевания при беременности опасна и для матери, и для ребенка.
Поэтому женщины с ревматизмом в истории болезни обязаны пройти противорецидивное лечение в период беременности и сразу после родов.
Факторы риска ↑
К факторам, повышающим вероятность развития заболевания можно отнести:
- детский возраст от 7 до 15 лет;
- наличие ревматических заболеваний у ближайших родственников;
- женский пол;
- недавно перенесенная стрептококковая инфекция;
- наличие в организме особого белка, сходного с белками стрептококков.

Возможные осложнения ↑
При отсутствии лечения возникает ревмокардит.
Нарушения сердцебиения и частоты пульса, боли в сердце и сбои сердечного ритма говорят о том, что развивается воспаление сердечной ткани, сопровождаемое одышкой, потливостью и слабостью.
К другим последствиям невылеченного хронического ревматизма суставов относятся:
- ревмоплеврит (характеризуется болью в груди, кашлем, одышкой и повышением температуры)
- ревматическое поражение кожи ( появляются подкожные ревматические узелки или кольцевая эритема);
- если в воспалительный процесс вовлечены нервные ткани, то у больного появляются неконтролируемые мышечные сокращения (гримасы, резкие движения, речь становится невнятной, нарушается почерк).

Методы диагностики ↑
Диагноз может поставить только врач-ревматолог.
Для этого назначается комплексное обследование организма:
- общий клинический анализ крови необходим для выявления в организме признаков воспаления;
- иммунологический анализ крови делают для того, чтобы найти в ней характерные для ревматизма вещества (они появляются в крови через неделю после начала заболевания и максимально концентрируются на 3–6 неделе);
- эхокардиография сердца и электрокардиография назначается для оценки состояния сердца, определения или исключения его поражений;
- для оценки состояния суставов делают рентгеновский снимок суставов, биопсию, артроскопию и пункцию для исследования суставной жидкости.
Если имеются поражения других органов, то могут понадобиться консультации других специалистов.
Как лечить? ↑
Ревматизм протекает как хроническое заболевание с периодическими ремиссиями и обострениями.
В периоды обострения больным рекомендуется ограничить количество движений, чтобы уменьшить нагрузку на суставы. Для этого им показан постельный режим.
При легком течении болезни достаточно соблюдать полупостельный режим в течение 10 дней.
Легкую форму заболевания можно лечить и в домашних условиях.
При тяжелом течении, или ревматизме средней тяжести, необходим строгий постельный режим от 2 недель до 1 месяца.
По показаниям в динамике, при нормализации общего состояния и показателей лабораторных исследований, можно постепенно увеличивать активность движений.
Полностью излечить ревматизм невозможно, но совсем не лечить нельзя.

Идеально, если в комплексе применяются все возможные меры борьбы с этим заболеванием: медикаментозное, физиотерапевтическое лечение, диета и др.
Медикаментозное лечение
Успех лечения во многом будет зависеть от правильного выбора медикаментозной терапии.
Для лечения ревматизма суставов применяются несколько видов препаратов с различным действием:
- Нестероидные противовоспалительные препараты. Необходимы для устранения болевых симптомов и подавления воспалительного процесса в соединительной ткани.
- Антибиотики. Главная задача при лечении ревматизма — угнетение стрептококковой инфекции, которая является провокатором данного заболевания и последующих осложнений. Для этого применяют антибактериальные средства группы пенициллинов и их аналоги или антибиотики широкого спектра действия (эритромицин, ампициллин и др.). Такая терапия длится до 15 дней. В дальнейшем, для профилактики рецидива и осложнений на сердце в течение 5 лет 1 раз в 20 дней больному делают инъекцию этого препарата.
- Иммунодепрессанты. Иммунодепрессанты ослабляют ответную реакцию организма на инфекцию, слегка подавляют иммунный ответ.
- Кортикостероидные гормоны. Назначаются, если антибиотики и НПВС оказались малоэффективными в борьбе с ревматизмом. Они в комплексе с другими средствами позволяют устранить все неприятные симптомы в течение нескольких дней.

Все средства, применяемые для лечения эффективны, но имеют определенные противопоказания.
Поэтому для минимизации их вредного воздействия от длительного применения и повышения эффективности терапии лечение назначают комплексное. Проводится оно под строгим наблюдением врача.
Народные средства
Лечение ревматизма суставов народными средствами возможно.
И за многие годы народная медицина накопила множество рецептов для борьбы с этим недугом. Но лучше проводить лечение в комплексе с медикаментозным.
Предварительно желательно проконсультироваться с лечащим врачом о целесообразности и правильности данного лечения.

Настойки:
- Две столовые ложки свежих цветков одуванчика лекарственного измельчить и добавить 2 ложки сахара. Оставить в прохладном месте не 7–10 дней, потом отжать сок и принимать его 3 раза в день по 20 капель.
- В 200 мл водки настаивать в течение 1 недели 30 грамм листьев желтой акации. Принимать по 20 капель настойки утром, в обед и вечером.
- Кору вяза (20 грамм) залить стаканом кипятка и не снимать с огня 10 минут. Затем оставить на 3 часа. Приготовленную настойку можно принимать по 1 ложке 4 раза в день.
- Корни шиповника измельчить и залить водкой. В течение 2 недель настоять в темном месте. Принимать по 1 ложке трижды в день.
- Плоды облепихи, красной рябины или физалиса также обладают противоревматоидным эффектом. Из них готовят отвары и настойки.
- Аптечную настойку барбариса принимать по 30 капель 3 раза в день.
- Отжать сок крапивы, взять столько же меда и концентрированного спирта. Все это смешать и оставить в холодильнике на 15 дней. Принимать по 1 ложке 3 раза в день незадолго до еды. Курс приема — полгода. при развитии артрита рекомендуется применять, пока движения в суставах не станут легкими и свободными.
- Взять 40 грамм измельченного чеснока, залить 100 мл водки, и настаивать в темном месте 10 дней, периодически взбалтывая. Принимать по 10–15 капель 3 раза в день.

Чаи и отвары:
- Очень полезным при ревматизме считается зеленый чай. Его нужно пить не меньше 3 раз в день.
- Черный чай с ягодами малины (30 грамм ягод на стакан чая) тоже помогает бороться с симптомами воспаления.
- Полезными считаются травяные чаи из бадана толстолистого, толокнянки, дурнишника, пастушьей сумки, тысячелистника, татарника, фиалок, маргариток или люцерны.
- Смесь соков моркови и сельдерея в соотношении 7:3 пить каждый день.
- Отвар из корней лопуха и девясила нужно принимать в течение 2 месяцев по 2 ложки 3 раза в день.

Еще народная медицина рекомендует больным ревматизмом суставов принимать ванны с отваром из цветков ромашки, клевера, чабреца, корней шиповника или аира.
Диета
При лечении ревматизма питанию также необходимо уделить внимание: главное, чтобы организм получал все необходимые ему вещества.
Врачи рекомендуют придерживаться диеты № 15, увеличить белковую составляющую рациона и уменьшить количество потребления углеводов и соли. Не забывать о фруктах и овощах, пить теплые напитки: чай с малиной, отвар липы.
Из питания рекомендуют исключить:
- бобовые и горох;
- грибы;
- шпинат;
- щавель;
- виноград;
- мясные бульоны.
Необходимы продукты, содержащие витамины группы В, витамин С, Р и РР. Рыбу и мясо можно в отварном и тушеном виде.

В период обострения болезни и неделю после этого необходимо строго придерживаться этих правил.
После окончания кризиса, ограничения в питании можно снять, но все же стараться следовать данным рекомендациям при составлении рациона.
Физиотерапия
После окончания острого периода в заболевании можно применять физиотерапевтические методы для закрепления результата.
Эти процедуры можно осуществлять в условиях физиотерапевтической поликлиники или в специализированном санатории.
Для лечения и реабилитации больных ревматизмом им назначают:
- Электрофорез (лекарственный, на область суставов);
- Электросон;
- Прогревания инфракрасной лампой;
- Парафиновые аппликации;
- Аэроионотерапия;
- УВЧ;
- Микроволны.

Массаж
Массаж конечностей может назначаться в активной фазе заболевания для устранения последствий малоподвижного образа жизни и улучшения кровообращения.
Профилактика ↑
В целях профилактики возникновения заболевания необходимо:
- своевременно лечить инфекционные заболевания;
- закаливать организм;
- принимать витамины;
- усиливать иммунитет;
- соблюдать гигиену.
Для профилактики рецидивов обязательно:
- диспансерное ведение и наблюдение за больными ревматизмом;
- регулярное введение антибактериального препарата в течение нескольких лет;
- проведение курса профилактики дыхательных инфекций 2 раза в год (осенью и весной);
- своевременное лечение острой стадии ревматизма;
- необходимо вовремя лечить болезни зубов и ЛОР-органов;
- не допускать переохлаждения организма;
- правильно питаться.

Ревматизм — это заболевание, которое гораздо проще предупредить, чем потом бороться с ней долгие годы.
Для этого очень важно соблюдать меры профилактики.
Не менее важно уметь вовремя ее диагностировать, своевременно и правильно лечить, если она возникла, и делать это не самостоятельно, а под наблюдением опытного врача.
Источник
Общие сведения
Ревматизм – болезнь инфекционно-аллергического характера, которая поражает соединительную ткань как в сердечно-сосудистой системе, так и в коже, суставах, мышцах, внутренних органах. Как правило, ревматизм поражает человека в детстве и в юношеском возрасте.
Считается, что возбудителем болезни выступает гемолитический стрептококк, однако главным фактором, способствующим развитию ревматизма, является аллергия. Так, очень часто ревматизм возникает у человека как последствие ангины, острых воспалительных процессов в верхних дыхательных путях, сопровождает кариес зубов. Также возникновению ревматизма способствует переохлаждение, длительное пребывание на сырости.
Ревматизм суставов (другое название — ревматический полиартрит) – это заболевание, развитие которого может происходить в организме незаметно для человека, однако его последствия будут самыми серьезными. Почему-то принято считать, что ревматизм ног и суставов поражает преимущественно пожилых людей. Но практика свидетельствует, что чаще всего ревматизм суставов наблюдается у детей от 7 до 15 лет. Если рассматривать количество больных ревматизмом в целом, то примерно 80% взрослых пациентов являются людьми, которым еще не исполнилось сорока лет.
Причины ревматизма суставов
Очень часто ревматизм суставов развивается у тех людей, у родственников которых уже бывали случаи проявления этого недуга. Также страдают ревматизмом люди, которые часто болеют инфекционными заболеваниями, а также те, в чьем организме есть особый белок группы В. Замечено, что более часто ревматизм суставов возникает у женщин. Сильные приступы ревматизма проявляются в холодный период года, ведь именно переохлаждение часто становится одним из факторов, провоцирующих болезнь.
Причиной заболевания становится перенесенная ранее стрептококковая инфекция. Ее последствием в данном случае становится воспаление соединительной ткани ряда органов. Согласно исследованиям, ревматизм суставов проявляется как аллергическая реакция на процесс инфицирования организма одним из бета-гемолитических стрептококков группы А. Болезнями, предшествующими ревматизму суставов, часто становятся ангина, хронический фарингит, скарлатина, тонзиллит, воспаление среднего уха и др.
При попадании в человеческий организм стрептококка иммунная система усилено борется с возбудителем болезней, и при этом начинает продуцировать специфические антитела. Для таких антител характерно свойство находить стрептококки по определенным молекулам. Эти же молекулы есть у людей, склонных к ревматизму суставов. Как следствие, атаке антител подвергается собственный организм. В результате у человека проявляются воспалительные процессы в соединительной ткани. Вследствие таких процессов и возникает ревматизм сердца, суставов и др. Человек не может иметь иммунитет к инфекции, поэтому при повторном инфицировании происходят и повторные атаки ревматизма суставов. Иногда причиной проявления этого недуга является также генетическая предрасположенность.
Симптомы ревматизма суставов
 Если у человека развивается ревматизм, симптомы начинают проявляться с достаточно резких болевых ощущений в суставах. Как правило, поражение в первую очередь происходит в крупных суставах. Очень часто поражается голеностопный, коленный, локтевой, лучезапястный, плечевой суставы. При поражении сустава происходит его покраснение, на ощупь он становится горячим. Если у больного наблюдается дальнейшее прогрессирование ревматизма, симптомы усиливаются: боли в суставе становятся еще интенсивнее, часто больной не может двигаться и даже прикасаться к суставу. Ревматизм суставов протекает очень мучительно. Также у человека наблюдается возрастание температуры тела: часто она поднимается до 39° и даже до 40°.
Если у человека развивается ревматизм, симптомы начинают проявляться с достаточно резких болевых ощущений в суставах. Как правило, поражение в первую очередь происходит в крупных суставах. Очень часто поражается голеностопный, коленный, локтевой, лучезапястный, плечевой суставы. При поражении сустава происходит его покраснение, на ощупь он становится горячим. Если у больного наблюдается дальнейшее прогрессирование ревматизма, симптомы усиливаются: боли в суставе становятся еще интенсивнее, часто больной не может двигаться и даже прикасаться к суставу. Ревматизм суставов протекает очень мучительно. Также у человека наблюдается возрастание температуры тела: часто она поднимается до 39° и даже до 40°.
Только в редких случаях ревматизм поражает по одному суставу: чаще болезнь развивается в нескольких суставах сразу. В данном случае ревматический приступ проявляется следующим образом: сначала обострение наблюдается в одном суставе, но через несколько часов боль в этом суставе становится менее интенсивной, немного уменьшается припухлость и покраснение. Однако подобные изменения наблюдаются на тот момент уже в другом суставе. Таким образом, при развитии данной формы ревматизма симптомы имеют «летучий» характер. Если лечение ревматизма начинается сразу же после проявления первых его признаков, заболевание можно приостановить. Как следствие, в патологический процесс будут вовлечены только два или три сустава. В противном случае, при отсутствии должной терапии на протяжении длительного времени у больного будет происходить поражение все новых суставов. Постепенно заболевание может распространиться на все суставы конечностей, иногда оно затрагивает также суставы позвоночника и нижней челюсти. В таком случае человеку приходится терпеть очень сильную боль в процессе приема пищи.
Боль у пациентов с ревматизмом часто проявляется резко и неожиданно исчезает. При этом не происходит деформация пораженного сустава, ведь течение болезни преимущественно доброкачественное. Иногда боли могут носить мигрирующий характер. Воспаление суставов, как правило, продолжается около одной недели.
Согласно наблюдениям специалистов, которые занимаются проблемой лечения ревматизма суставов, чаще всего у людей происходит поражение тех суставов, которые человек в процессе профессиональной деятельности или каждодневного труда нагружает больше всего. Также ревматизм нередко поражает суставы, которые ранее были травмированы, то есть подвергались частому переохлаждению, ушибам, давлению, а также иным негативным воздействиям. К примеру, ревматизм ног часто проявляется у людей, которые много ходят или бегают.
Однако при ревматизме суставов далеко не всегда происходит проявление столь заметных признаков заболевания. Если приступы ревматизма происходят повторно, то начало недуга будет не настолько острым. Чаще всего симптомы ревматизма менее выражены у пожилых людей: боль ненастолько интенсивна, человек может двигать суставом, повышение температуры тела также несущественное. В некоторых случаях люди в подобном состоянии даже продолжают работать и не обращаются за помощью к специалисту.
Если суставная атака протекает настолько вяло, то у человека, как правило, наблюдаются повторные обострения заболевания, при которых усиливаются боли. В целом ревматизм суставов длится по нескольку месяцев.
Диагностика ревматизма суставов
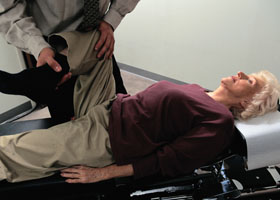 Осуществление диагностики ревматизма основывается на наличии ряда клинических признаков поражения определенных органов, а также на результатах лабораторных анализов. При острой фазе ревматизма суставов в крови, как правило, наблюдается нейтрофильный лейкоцитоз, в первые дни заболевания может уменьшаться уровень гемоглобина, а если рецидивы болезни повторяются часто, то возможно проявление анемии. Также наблюдается ряд других изменений, характерных для данного заболевания.
Осуществление диагностики ревматизма основывается на наличии ряда клинических признаков поражения определенных органов, а также на результатах лабораторных анализов. При острой фазе ревматизма суставов в крови, как правило, наблюдается нейтрофильный лейкоцитоз, в первые дни заболевания может уменьшаться уровень гемоглобина, а если рецидивы болезни повторяются часто, то возможно проявление анемии. Также наблюдается ряд других изменений, характерных для данного заболевания.
Важно провести дифференциальную диагностику с неспецифическим инфекционным полиартритомсептическим эндокардитом, туберкулезом, неврозом и другими болезнями.
Также для диагностики поражения сердца больному назначается проведение ЭКГ либо ультразвукового исследования сердца.
Лечение ревматизма суставов
Чтобы лечение ревматизма суставов возымело максимальный успех, необходимо обращаться за консультацией врача сразу же после появления подозрения на ревматизм суставов. Эффективность лечения зависит от многих факторов: прежде всего, важно правильно выбрать средства и методы лечения, а также соблюдать все рекомендации лечащего врача. Так, важно придерживаться постельного режима, соблюдать общий покой, находиться в чистом, хорошо проветренном помещении. Пациент должен соблюдать постельный режим до тех пор, пока активность воспаления не начнет спадать. Некоторые специалисты также советуют снизить количество употребляемых в пищу углеводов и увеличить количество белков.
В процессе лечения ревматизма суставов врачи часто назначают целый ряд разных средств, руководствуясь принципом комплексного лечения. Так, до исчезновения симптомов ярко выраженного воспалительного процесса лечащий врач может назначить курс антибиотиков. Ввиду стрептококковой природы ревматизма терапию часто проводят пенициллином. Также больному назначается нестероидный противовоспалительный препарат. Лечение пенициллином длиться на протяжении 10–14 дней. В зависимости от индивидуальных особенностей иногда продолжительность лечения увеличивается, либо назначается другой антибиотик. Нестероидный противовоспалительный препарат следует принимать, по крайней мере, на протяжении месяца, до того времени, пока все признаки активного ревматизма суставов не исчезнут.
Параллельно больному назначают прием иммунодепрессантов, глюкокортикоидов, а также гамма-глобулинов с целью укрепления защитных функций организма.
 После того, как острое состояние при ревматизме ног и суставов будет снято, больному показано пройти курс физиотерапевтических процедур. Часто в процессе лечения ревматизма используется электрофорез, УВЧ, прогревание лампой инфракрасных лучей, парафиновые аппликации.
После того, как острое состояние при ревматизме ног и суставов будет снято, больному показано пройти курс физиотерапевтических процедур. Часто в процессе лечения ревматизма используется электрофорез, УВЧ, прогревание лампой инфракрасных лучей, парафиновые аппликации.
Если приступы ревматизма наблюдаются у пациента на протяжении длительного времени, ему могут назначить процедуру плазмофореза (очистки крови). С помощью данного метода кровь очищается от разных токсинов и антител.
При правильном подходе к лечению болезненность и отеки суставов проходят у больных в большинстве случаев спустя одну-две недели. Но если к врачу пациент обращается незамедлительно, то приступ ревматизма может закончиться уже через несколько дней.
При необходимости в процессе лечения ревматизма сердца и суставов проводится также устранение причин хронического инфицирования, например, удаление миндалин.
Доктора
Лекарства
Профилактика ревматизма
В качестве предупреждения ревматизма применяются меры первичной и вторичной профилактики. Для первичной профилактики ревматизма, прежде всего, необходимо принимать все меры для повышения иммунитета. Для этого обязательно нужно практиковать закаливание, иметь регулярный полноценный отдых, предпочесть здоровое питание. Человеку, у которого наблюдаются симптомы инфекционных заболеваний, необходимо немедленно обращаться за помощью врача. Важен правильный подход к лечению как острой, так и хронической стрептококковой инфекции.
Не менее важны упомянутые выше методы профилактики ревматизма у детей в тех семьях, где были зафиксированы случаи ревматизма сердца, суставов и других органов. Профилактические меры следует применять к детям, которые часто болеют носоглоточной инфекцией либо хроническим тонзиллитом.
Меры вторичной профилактики ревматизма направлены на то, чтобы предупредить рецидивы болезни и прогрессирование ревматизма у больных, которые на данный момент состоят на диспансерном учете в связи с перенесенным ревматизмом.
Осложнения ревматизма суставов
Одновременно у человека часто проявляется и ревмокардит. В данном случае изменения в организме могут быть незначительными, то есть такими, которые диагностируют только в процессе специального обследования. Но в части случаев имеют место тяжелые поражения, при которых больной ощущает сильное сердцебиение, страдает от отеков, одышки, болевых ощущений в области сердца. Ревмокардит чаще всего проявляется у людей в 12-25 лет.
Заболевание представляет опасность с точки зрения его влияния на клапаны сердца. В процессе его развития сердечные клапаны сморщиваются, теряют эластичность и в итоге разрушаются. В итоге происходит деформация клапанов: они либо не раскрываются полностью, либо смыкаются не достаточно плотно. Поэтому осложнением ревматизма сердца и ревматизма суставов может быть клапанный порок.
Также осложнением ревматизма может стать поражение нервной системы, которое чаще всего проявляется у детей. В итоге ребенок становится очень раздражительным, капризным, часто рассеянным. Позже у больного ребенка могут обнаружиться проблемы с памятью, меняется характер речи, походки.
В некоторых случаях ревматизм проявляется анулярной эритемой. На коже больно появляются кольцевидные высыпания, под кожей – так называемые ревматические узелки. Однако данная форма осложнения встречается реже.
Диета, питание при ревматизме суставов

Диета при ревматизме
- Эффективность: лечебный эффект через 2-6 месяцев
- Сроки: 2-6 месяцев
- Стоимость продуктов: 1800-1900 руб. в неделю
Список источников
- Клинические рекомендации. Ревматология. Под ред. Е.Л. Насонова, М., ТЭОТАР-Медиа, 2005.
- Никонова Л.B., Фатихов Р.Г. Pевматоидный артрит: проблемы микрогемоциркуляции и периферического кровотока. Дифференцированная физическая терапия. — Казань, 2001.
- Мазуров В.И., Смульская O.A. Ревматизм (острая ревматическая лихорадка) //Клиническая ревматология. СПб.: Фолиант, 2001.
Источник
