Литература по теме подагра
В.А. Насонова,
М.Т. Астапенко. Клиническая ревматология.
– М.: Медицина. – 1989. – С.380-408.В.А. Насонова,
Н.В. Бунчука. Ревматические болезни:
Руководство для врачей. – М.: Медицина.
– 1997. – С.363-374А.А. Чиркин, А.Н.
Окороков, И.И. Гончарик. Диагностический
справочник терапевта. – Мн.: Беларусь.
– 1993. – С. 254-259.А.Н. Окороков.
Лечение болезней внутренних органов:
Практическое руководство. – 1996. –
С.103-129.Г.П. Матвейков.
Лечение внутренних болезней. Мн.:
Беларусь. – 1997. – С. 287-294.
Контрольные вопросы по теме
Дайте
определение подагры.Расскажите об
эпидемиологии подагры.Основные
характеристики метаболизма мочевой
кислоты.Лабораторные
показатели обмена мочевой кислоты.Классификация
подагры.Типы гипреурикемии.
Этиология подагры.
Назовите основные
предрасполагающие факторы подагры.Основные
патогенетические механизмы подагры.Патогенез острого
подагрического артрита.Патогенез поражения
почек при подагре.Клиника острого
подагрического артрита.Хроническая
подагра.Висцеральная
подагра.Подагрическая
нефропатия.Диагностика
подагры.Диагностические
критерии подагры.Дифференциальная
диагностика подагры с другими
заболеваниями суставов.Принципы лечения
подагры.Лечение острого
приступа подагры.Базисная терапия
подагры.
Клинические (ситуационные) задачи
Задача №1.
Больной 61 год.
Жалобы на резкие боли в правой стопе,
остро возникшие ночью. В прошлом перенес
два приступа почечной колики. Злоупотреблял
алкоголем. В течение 5 лет – боли в
эпигастральной области. 3 года – одышка
при физической нагрузке. Объективно:
масса тела 98 кг, рост – 170 см. В области
правого плюснефалангового сустава –
краснота, припухлость, резкие боли при
движении. Тофус на мочке правого уха.
АД 190/105 мм рт ст. На ЭКГ: гипертрофия
левого желудочка. Натрий крови – 145
мМол/л, калий – 4,8 мМоль/л, креатинин 90
мкМоль/л, мочевая кислота – 595 мкМоль/л.
Поставьте диагноз.
Объясните патогенез
острого артрита.Чем объяснить
ожирение и артериальную гипертензию?Назначьте лечение.
Вероятная причина
почечной колики?Какие обследования
еще необходимо провести?Вероятная
длительность процесса?
Ответ:
Подагра,
висцеро-суставная форма: моноартрит I
пальца стопы, подагрическая нефропатия.
ХПН 0 ст. Артериальная гипертензия Ш
степени, риск 3. Ожирение II
степени.Отложение мочевой
кислоты в тканях, их фагоцитоз макрофагами,
их гибель и освобождение лизосомальных
ферментов.Ожирение за счет
сопутствующего нарушения липидного
обмена, артериальная гипертензия как
осложнение подагрической нефропатии.Прекращение приема
алкоголя, гипокалорийная вегетарианская
диета, обильное питье, аллопуринол
0,2х2раза, затем 0,1х2, НПВП до купирования
острого артрита (найз).Клинический анализ
крови, холестерин, ß-липопротеиды,
анализ мочи общий, по Нечипоренко, по
Зимницкому, клиренс мочевой кислоты,
УЗИ почек.При наличии
тофусов, поражения почек, артериальной
гипертензии длительность заболевания
не менее 3-5 лет.
Задача №2.
Больной 37 лет,
работает токарем, обратился к участковому
терапевту с жалобами на остро возникшие
сильные боли в правом локтевом суставе,
значительное его припухание с гиперемией
кожи и резким ограничением движений. В
течение 2-х дней повышение температуры
тела до 40С,
общее недомогание. Обострение связывает
с переохлаждением. Подобные приступы
возникали раньше 1-2 раза в год, но
затрагивали коленные суставы или большой
палец стопы. Трудоспособность в
межприступный период не ограничена. У
отца было подобное заболевание.
Объективно: В области правого локтевого
сустава обширный отек, гиперемия,
ограничение объема движений с резкой
болезненностью. В ан. крови: лейк.-10,3
тыс., п/я -8, с/я- 72, э-3, м-4, л-12, СОЭ 34 мм/ч. В
бихим. ан. крови: мочевая кислота 0,68 м
Моль/л, С-реактивный белок (+++), фибриноген
6800 мг/л.
Поставьте диагноз.
Назначьте лечение.
Рекомендуемые
меры профилактики.
Эталон ответа:
Первичная подагра,
метаболический тип: моноартрит правого
локтевого сустава, течение легкой
степени тяжести.Покой, обильное
щелочное питье, соблюдение антиподагрической
диеты. Колхицин по 2 мг в первый день до
купирования приступа или появления
рвоты или поноса, затем снижение дозы
по схеме. Диклофенак-ретард по 100 мгх2
раза в день. После стихания явлений
острого артрита аллопуринол 0,2х 2 раза
в день длительно.Избегать
переохлаждений, больших физических и
эмоциональных нагрузок, соблюдение
диеты, контроль уровня мочевой кислоты
крови.
Соседние файлы в папке Методические пособия
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
В.А. Насонова,
М.Т. Астапенко. Клиническая ревматология.
– М.: Медицина. – 1989. – С.380-408.В.А. Насонова,
Н.В. Бунчука. Ревматические болезни:
Руководство для врачей. – М.: Медицина.
– 1997. – С.363-374А.А. Чиркин, А.Н.
Окороков, И.И. Гончарик. Диагностический
справочник терапевта. – Мн.: Беларусь.
– 1993. – С. 254-259.А.Н. Окороков.
Лечение болезней внутренних органов:
Практическое руководство. – 1996. –
С.103-129.Г.П. Матвейков.
Лечение внутренних болезней. Мн.:
Беларусь. – 1997. – С. 287-294.
Контрольные вопросы по теме
Дайте
определение подагры.Расскажите об
эпидемиологии подагры.Основные
характеристики метаболизма мочевой
кислоты.Лабораторные
показатели обмена мочевой кислоты.Классификация
подагры.Типы гипреурикемии.
Этиология подагры.
Назовите основные
предрасполагающие факторы подагры.Основные
патогенетические механизмы подагры.Патогенез острого
подагрического артрита.Патогенез поражения
почек при подагре.Клиника острого
подагрического артрита.Хроническая
подагра.Висцеральная
подагра.Подагрическая
нефропатия.Диагностика
подагры.Диагностические
критерии подагры.Дифференциальная
диагностика подагры с другими
заболеваниями суставов.Принципы лечения
подагры.Лечение острого
приступа подагры.Базисная терапия
подагры.
Клинические (ситуационные) задачи
Задача №1.
Больной 61 год.
Жалобы на резкие боли в правой стопе,
остро возникшие ночью. В прошлом перенес
два приступа почечной колики. Злоупотреблял
алкоголем. В течение 5 лет – боли в
эпигастральной области. 3 года – одышка
при физической нагрузке. Объективно:
масса тела 98 кг, рост – 170 см. В области
правого плюснефалангового сустава –
краснота, припухлость, резкие боли при
движении. Тофус на мочке правого уха.
АД 190/105 мм рт ст. На ЭКГ: гипертрофия
левого желудочка. Натрий крови – 145
мМол/л, калий – 4,8 мМоль/л, креатинин 90
мкМоль/л, мочевая кислота – 595 мкМоль/л.
Поставьте диагноз.
Объясните патогенез
острого артрита.Чем объяснить
ожирение и артериальную гипертензию?Назначьте лечение.
Вероятная причина
почечной колики?Какие обследования
еще необходимо провести?Вероятная
длительность процесса?
Ответ:
Подагра,
висцеро-суставная форма: моноартрит I
пальца стопы, подагрическая нефропатия.
ХПН 0 ст. Артериальная гипертензия Ш
степени, риск 3. Ожирение II
степени.Отложение мочевой
кислоты в тканях, их фагоцитоз макрофагами,
их гибель и освобождение лизосомальных
ферментов.Ожирение за счет
сопутствующего нарушения липидного
обмена, артериальная гипертензия как
осложнение подагрической нефропатии.Прекращение приема
алкоголя, гипокалорийная вегетарианская
диета, обильное питье, аллопуринол
0,2х2раза, затем 0,1х2, НПВП до купирования
острого артрита (найз).Клинический анализ
крови, холестерин, ß-липопротеиды,
анализ мочи общий, по Нечипоренко, по
Зимницкому, клиренс мочевой кислоты,
УЗИ почек.При наличии
тофусов, поражения почек, артериальной
гипертензии длительность заболевания
не менее 3-5 лет.
Задача №2.
Больной 37 лет,
работает токарем, обратился к участковому
терапевту с жалобами на остро возникшие
сильные боли в правом локтевом суставе,
значительное его припухание с гиперемией
кожи и резким ограничением движений. В
течение 2-х дней повышение температуры
тела до 40С,
общее недомогание. Обострение связывает
с переохлаждением. Подобные приступы
возникали раньше 1-2 раза в год, но
затрагивали коленные суставы или большой
палец стопы. Трудоспособность в
межприступный период не ограничена. У
отца было подобное заболевание.
Объективно: В области правого локтевого
сустава обширный отек, гиперемия,
ограничение объема движений с резкой
болезненностью. В ан. крови: лейк.-10,3
тыс., п/я -8, с/я- 72, э-3, м-4, л-12, СОЭ 34 мм/ч. В
бихим. ан. крови: мочевая кислота 0,68 м
Моль/л, С-реактивный белок (+++), фибриноген
6800 мг/л.
Поставьте диагноз.
Назначьте лечение.
Рекомендуемые
меры профилактики.
Эталон ответа:
Первичная подагра,
метаболический тип: моноартрит правого
локтевого сустава, течение легкой
степени тяжести.Покой, обильное
щелочное питье, соблюдение антиподагрической
диеты. Колхицин по 2 мг в первый день до
купирования приступа или появления
рвоты или поноса, затем снижение дозы
по схеме. Диклофенак-ретард по 100 мгх2
раза в день. После стихания явлений
острого артрита аллопуринол 0,2х 2 раза
в день длительно.Избегать
переохлаждений, больших физических и
эмоциональных нагрузок, соблюдение
диеты, контроль уровня мочевой кислоты
крови.
Соседние файлы в папке Практикум
- #
- #
- #
- #
- #
- #
- #
- #
Источник
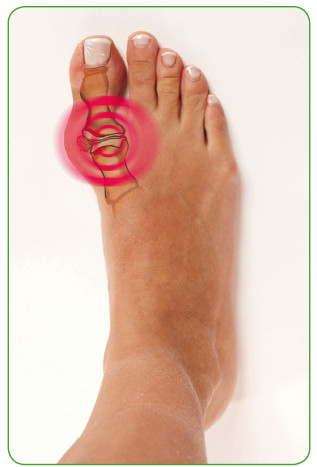
Ïîäàãðà
Ïîäàãðà õðîíè÷åñêîå çàáîëåâàíèå, â îñíîâå êîòîðîãî ëåæèò íàðóøåíèå îáìåíà ìî÷åâîé êèñëîòû ñ îòëîæåíèåì åå ñîëåé â ðàçëè÷íûõ îðãàíàõ, â òîì ÷èñëå è â ñóñòàâàõ, ÷òî ñïîñîáñòâóåò èõ âîñïàëåíèþ (àðòðèò). Áîëåþò â îñíîâíîì ìóæ÷èíû ñðåäíåãî è ñòàðøåãî âîçðàñòà.

Ìî÷åâàÿ êèñëîòà ÿâëÿåòñÿ êîíå÷íûì ïðîäóêòîì îáìåíà ïóðèíîâûõ îñíîâàíèé (ïóðèíîâ), ñîäåðæàùèõñÿ â îñíîâíîì â ìÿñíûõ è ðûáíûõ ïðîäóêòàõ ïèòàíèÿ. Ïîâûøåíèþ êîíöåíòðàöèè ìî÷åâîé êèñëîòû ñïîñîáñòâóþò àëêîãîëüíûå íàïèòêè, êàê êðåïêèå, òàê è ïèâî, à òàêæå íåäîñòàòî÷íîå âûâåäåíèå ìî÷åâîé êèñëîòû ïî÷êàìè. Ê ôàêòîðàì, ïðîâîöèðóþùèì âîçíèêíîâåíèå ïðèñòóïà ïîäàãðè÷åñêîãî àðòðèòà, îòíîñÿòñÿ òàêæå õèðóðãè÷åñêèå îïåðàöèè, òðàâìû, ïðèåì ìî÷åãîííûõ ñðåäñòâ.
Ñèìïòîìû
Îñòðûé ïðèñòóï ïîäàãðû (ïåðåâîä ñ ãðå÷åñêîãî «íîãà â êàïêàíå») îáû÷íî íà÷èíàåòñÿ íî÷üþ ïîñëå ïðàçäíèêà ñ îáèëüíûì ïðèåìîì ñïèðòíîãî è ìÿñà, ïðîÿâëÿåòñÿ îñòðîé áîëüþ â ñóñòàâå áîëüøîãî ïàëüöà ñòîïû. Ñóñòàâ ðàñïóõàåò è êðàñíååò. Õàðàêòåðíî ïîâûøåíèå òåìïåðàòóðû òåëà.
Äëèòåëüíîñòü ïðèñòóïà âàðüèðóåòñÿ îò 12 äíåé (â ëåãêèõ ñëó÷àÿõ) äî 710 äíåé.
Ïîñëå ïåðâîãî ïðèñòóïà áîëü íàäîëãî ïðîõîäèò, íå îñòàâëÿÿ ïîñëå ñåáÿ íèêàêèõ íåïðèÿòíûõ îùóùåíèé, íî åñëè íè÷åãî íå äåëàòü äëÿ ïðîôèëàêòèêè, òî ïðèñòóïû ïîâòîðÿþòñÿ ñ íàðàñòàþùåé ÷àñòîòîé.
Ïîñòåïåííî âîâëåêàþòñÿ è äðóãèå ñóñòàâû, â òîì ÷èñëå ñóñòàâû ïàëüöåâ ðóê.
Êðèñòàëëû ìî÷åâîé êèñëîòû îòêëàäûâàþòñÿ â òîëùå êîæè, ÷àùå íàä ñóñòàâàìè, ñ ôîðìèðîâàíèåì áåçáîëåçíåííûõ óçåëêîâ òîôóñîâ.
Ó 1520 % áîëüíûõ ïîäàãðîé âîçíèêàåò ïî÷å÷íîêàìåííàÿ áîëåçíü, ïðè÷åì ïðèñòóï ïî÷å÷íîé êîëèêè èíîãäà ìîæåò áûòü ïåðâûì ïðèçíàêîì ïîäàãðû.
Ïðè ïîäàãðå ïîñòîÿííî íàáëþäàåòñÿ ïîâûøåíèå óðîâíÿ ìî÷åâîé êèñëîòû â êðîâè.  íîðìå â ñûâîðîòêå êðîâè ìóæ÷èí ñîäåðæèòñÿ 0,180,53 ììîëü/ë ìî÷åâîé êèñëîòû, ó æåíùèí 0,150,45 ììîëü/ë.
Êîãäà îáðàùàòüñÿ ê âðà÷ó?
Ïðè ïîÿâëåíèè ïåðâûõ ñèìïòîìîâ ïîäàãðû íåîáõîäèìà êîíñóëüòàöèÿ âðà÷à, ïîñêîëüêó èìåííî íà ðàííèõ ñòàäèÿõ çàáîëåâàíèÿ ëå÷åíèå íàèáîëåå ýôôåêòèâíî.
Âðà÷åáíûå íàçíà÷åíèÿ
Îáñëåäîâàíèå
Äëÿ óãëóáëåííîãî îáñëåäîâàíèÿ îáìåíà ìî÷åâîé êèñëîòû âðà÷ ìîæåò íàçíà÷èòü ñïåöèàëüíûå èññëåäîâàíèÿ:
àíàëèç êðîâè íà ñîäåðæàíèå (êîíöåíòðàöèþ) ìî÷åâîé êèñëîòû;
ðåíòãåíîãðàôèþ ñòîïû;
èññëåäîâàíèå ñóñòàâíîé æèäêîñòè è êîæíûõ òîôóñîâ íà íàëè÷èå êðèñòàëëîâ ìî÷åâîé êèñëîòû è ïð.
Ëå÷åíèå
Îñíîâíûìè ìåòîäàìè ëå÷åíèÿ ïîäàãðû ÿâëÿåòñÿ ñîáëþäåíèå äèåòû è èñïîëüçîâàíèå ïðîòèâîïîäàãðè÷åñêèõ, îáåçáîëèâàþùèõ è ïðîòèâîâîñïàëèòåëüíûõ ñðåäñòâ âî âðåìÿ ïðèñòóïà. Ïîëíîñòüþ èçëå÷èòü ïîäàãðó íåëüçÿ, îäíàêî ñòðîãîå ñîáëþäåíèå äèåòû è âûïîëíåíèå âñåõ ëå÷åáíûõ ðåêîìåíäàöèé óìåíüøàåò ÷àñòîòó è èíòåíñèâíîñòü ïðèñòóïîâ, ñóùåñòâåííî îòîäâèãàÿ äåôîðìàöèþ ñóñòàâîâ è ðàçâèòèå çàáîëåâàíèé ïî÷åê. Ïðè ïîäàãðå ëå÷åíèå ïðîâîäèòñÿ íåïðåðûâíî âñþ æèçíü.
Äèåòà
Îñîáåííîñòÿìè ëå÷åáíîãî ïèòàíèÿ ïðè ïîäàãðå âíå îáîñòðåíèÿ (ïðèñòóïà) ÿâëÿþòñÿ:
çíà÷èòåëüíîå îãðàíè÷åíèå ïðîäóêòîâ, ñîäåðæàùèõ ìíîãî ïóðèíîâ (áóëüîíû, ñóïû è ñîóñû ìÿñíûå, ðûáíûå è ãðèáíûå, ìÿñíûå ñóáïðîäóêòû (ìîçãè, ïå÷åíü, ïî÷êè, ÿçûê è äð.)) è áîãàòûõ ùàâåëåâîé êèñëîòîé (áîáû, çåëåíàÿ ôàñîëü, ëèñòîâàÿ çåëåíü, îðåõè, ðåâåíü, öèòðóñîâûå, ùàâåëü, øïèíàò, êàêàî, øîêîëàä è äð.);
îáèëüíîå ïèòüå (äî 2 ë â äåíü) ïðè îòñóòñòâèè ïðîòèâîïîêàçàíèé ñî ñòîðîíû ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû è ïî÷åê.  ðàöèîí âêëþ÷àòü ôðóêòîâûå (îñîáåííî èç öèòðóñîâûõ) è îâîùíûå ñîêè, ìîëîêî è êèñëîìîëî÷íûå íàïèòêè, ùåëî÷íûå ìèíåðàëüíûå âîäû, îòâàð øèïîâíèêà, íàñòîè ìî÷åãîííîãî ÷àÿ è ò. ä.;
ðåçêîå îãðàíè÷åíèå èëè èñêëþ÷åíèå àëêîãîëÿ, îñîáåííî ïèâà è êðàñíîãî âèíà;
ðàçãðóçî÷íûå äíè (1 ðàç â íåäåëþ) èç ìîëî÷íûõ ïðîäóêòîâ, îâîùåé, ôðóêòîâ, ÿãîä, èõ ñîêîâ. Ïîëíîå ãîëîäàíèå îïàñíî, òàê êàê ñïîñîáñòâóåò îáîñòðåíèþ áîëåçíè.
Ïðè îáîñòðåíèè ïîäàãðû èç ïèòàíèÿ ïîëíîñòüþ èñêëþ÷àþò ìÿñíûå, ðûáíûå ïðîäóêòû è àëêîãîëü. Äèåòà ñîñòîèò èç æèäêîé è ïîëóæèäêîé ïèùè: ìîëîêî, êèñëîìîëî÷íûå íàïèòêè, ôðóêòîâûå è îâîùíûå ñîêè (îñîáåííî ëèìîííûé è ãðåéïôðóòîâûé, ðàçáàâëåííûå âîäîé), êèñåëè, êîìïîòû, îâîùíûå ñóïû, æèäêèå êàøè, ùåëî÷íûå ìèíåðàëüíûå âîäû. Ñëåäóåò âûïèâàòü íå ìåíåå 2 ë æèäêîñòè â ñóòêè.
Ëåêàðñòâåííûå ñðåäñòâà
Ïðîòèâîïîäàãðè÷åñêèå ñðåäñòâà: Àëëîïóðèíîë (Àëëóïîë, Ïóðèíîë), Êîëõèöèí (Êîëõèêóì-äèñïåðò), Ýòåáåíåöèä (Ýòàìèä).
Ïðîòèâîâîñïàëèòåëüíûå è îáåçáîëèâàþùèå ñðåäñòâà: Äèêëîôåíàê (Âîëüòàðåí, Äèêëîíàò Ï), Èáóïðîôåí (Áðóôåí ðåòàðä, Áóðàíà, Íóðîôåí), Êåòîïðîôåí (Ôëåêñåí), Êåòîðîëàê (Äîëàê, Êåòàíîâ, Êåòîðîë), Íàïðîêñåí (Íàëãåçèí), Íèìåñóëèä (Àïîíèë, Íàéç, Íèìåñèë, Íèìèêà), Ïèðîêñèêàì (Ýðàçîí), Òåìïàëãèí.
Äîìàøíèå ñðåäñòâà
Íàñòîé ïëîäîâ è öâåòêîâ ìîææåâåëüíèêà îáûêíîâåííîãî ïðè ïîäàãðå íàçíà÷àþò â âèäå àðîìàòè÷åñêèõ âàíí, ïðèíèìàåìûõ â òå÷åíèå 20 ìèíóò. Ïðèãîòîâëåíèå: 50 ã ìîææåâåëüíèêà çàëèâàþò 10 ë êèïÿòêà, íàñòàèâàþò íà ñëàáîì îãíå â çàêðûòîé ïîñóäå 30 ìèíóò, âûëèâàþò â âàííó ñ âîäîé. Òåìïåðàòóðà âàííû 3839 °C. Ïðîöåäóðû ñíèìàþò áîëü è âîñïàëåíèå ñóñòàâîâ.
Öâåòêè ðîìàøêè àïòå÷íîé ïðèìåíÿþòñÿ â âèäå íàñòîÿ â ñìåñè ñ ïîâàðåííîé èëè ìîðñêîé ñîëüþ äëÿ âàíí ïðè îïóõøèõ ñóñòàâàõ ðóê è íîã. Ïðèãîòîâëåíèå: 100 ã öâåòêîâ ðîìàøêè çàëèâàþò 10 ë êèïÿùåé âîäû, ñìåøàííîé ñ 200 ã ïîâàðåííîé èëè ìîðñêîé ñîëè, îñòóæàþò äî òåìïåðàòóðû 38 °C. Ïðîäîëæèòåëüíîñòü âàííû îò 30 äî 60 ìèíóò, íà êóðñ ëå÷åíèÿ 1015 âàíí.
Âàííû ñ îòâàðîì òðàâû øàëôåÿ ëåêàðñòâåííîãî ïðèìåíÿþò ïðè áîëüíûõ ñóñòàâàõ ðóê è íîã. Ïðèãîòîâëåíèå: 100 ã òðàâû çàâàðèâàþò 6 ë êèïÿùåé âîäû, êèïÿòÿò â çàêðûòîé ïîñóäå 10 ìèíóò, îñòóæàþò äî òåìïåðàòóðû 38 °C. Ïîðàæåííûå ñóñòàâû ïàðÿò 30 ìèíóò 1 ÷àñ (çàâèñèò îò ñîñòîÿíèÿ áîëüíîãî). Âàííû äåëàþò 1 ðàç â ñóòêè ïåðåä ñíîì â òå÷åíèå ìåñÿöà. Îíè ñïîñîáñòâóþò ðàññàñûâàíèþ øèøåê âîêðóã ñóñòàâîâ, ñíèìàþò áîëü.
Источник
Подагра (греч. poclos—нога, agra—захват, дословно «нога в капкане») известна с древнейших времен, но классическое ее описание связывают с именем английского клинициста XVII века Т. Сиденгамма. Это третья по частоте (после РА и ДОА) артропатия, встречающаяся как в острой (подострой), так и в хронической форме. Частота ее в Европе и США составляет 0,01—0,3 % случаев всех заболеваний, а среди болезней ревматической природы— 1,5— I. Обычно заболевают мужчины (80—98 %) 35—50 лет.
Этиология и патогенез.
Подагра относится к болезням «ошибок метаболизма» и микрокристаллическим артропатиям, связана с почти постоянной гиперурикемией — повышением содержания в сыворотке крови мочевой кислоты (более 0,25—0,32 м моль/л) и выпадением микрокристаллов мочевой кислоты в ткани сустава, почки, сосудистую стенку, реже — сердце, глаза и т. д. Без выпадения микрокристаллов мочевой кислоты в ткани организма подагры как заболевания нет, а есть лишь существенный фактор риска ее развития — гиперурикемия.
Различают первичную (наследственную) подагру, связанную с наследуемыми дефектами в определенных ферментных системах, в результате чего наблюдается либо гиперпродукция мочевой кислоты в организме (метаболическая форма), либо нарушение ее экскреции почками (почечная форма), либо имеет место и то и другое (смешанная форма). Подагра нередко входит в состав наследуемого так называемого метаболического синдрома, включающего также ожирение, сахарный диабет, гиперлипидемию и повышение артериального давления. Значительно реже встречаются так называемая вторичная подагра, связанная с приобретенной, значительной и длительной гиперурикемией (лейкозы в период их лечения цитостатиками, что приводит к массивному распаду клеток крови с высвобождением из них ядерных пуриновых оснований; поражение почек с нарушением их азотовыделительной функции; хроническая свинцовая интоксикация, некоторые синюшные врожденные пороки сердца). Очень существенным моментом патогенеза подагры является то, что выпадение микрокристаллов мочевой кислоты в ткани сопровождается реактивным воспалением с деструкцией (синовит в суставах, интерстициальный нефрит в почках). Хронический подагрический синовит весьма сходен по своей агрессивности с синовитом при РА, поэтому следствием его и является инвалидизирующий, деформирующий, обезображивающий полиартрит в поздних стадиях, малоотличимый от РА. Общепризнанными факторами риска для развития подагры считаются повышенное употребление с пищей продуктов, содержащих избыточное количество пуринов (мясо, особенно мозги, печень, язык, почки, рыба, грибы, бобовые, арахис, шпинат, шоколад), жиров, углеводов, употребление алкоголя, чая, кофе, переедание вообще и малая физическая активность.
Клиническая картина.
Классическим проявлением подагры считается острейший моно(олиго)-артрит, развивающийся за несколько часов, обычно ночью, в первом плюснефаланговом суставе стопы. Артрит этот сопровождается острейшей болью («нога в капкане»), быстро развивается багровая, а затем синюшная, горячая на ощупь опухоль мягких тканей; температура тела повышается до 38—40 °С. В клиническом анализе крови обнаруживают лейкоцитоз (10—20 . ЮУл); СОЭ 30—50 мм/ч.
Нередко все эти клинические проявления врачи принимают за флегмону’ стопы или рожу и назначают неадекватное лечение.
Волна острого артрита длится 6—7 дней и постепенно стихает. Первые годы подагра протекает приступообразно: 2—3 раза в год без видимых причин;
возникает описанный выше острый артрит, при этом в патологический процесс могут вовлекаться все новые и новые суставы, обычно конечностей. На 4—8-й год течения подагры в области пораженных суставов или регионарных сухожилий, а также в области ушных раковин, апоневрозов черепных мышц образуются безболезненные, средней плотности подкожные бугристые образования. Кожа над ними не изменена, слегка желтовато просвечивает. Это так называемые подагрические узлы, или тофусы (греч. tophus — пористый камень, туф), которые есть не что иное, как отложение микрокристаллов мочевой кислоты в плотной соединительной ткани. Тофусы имеют тенденцию вскрываться, и тогда из них выделяется крошковатая масса белесого цвета. Именно в этой тофуснон стадии заболевание уже начинает расцениваться как подагра, т. е. нередко на 4—8—12-й год течения подагры. Но бывают случаи, когда даже выделения из тофусов врачи принимают за гной и не диагностируют подагру даже в этот период, хотя мурексидная проба с крошковатыми массами из тофусов дает пато-гномоничную для кристаллов мочевой кислоты пурпурную окраску (мурек-сид—смесь азотной кислоты и аммиака).
Очень часто параллельно с подагрической артропатией исподволь развивается подагрическая почка (протеинурия, цилиндрурия, микрогематурия, изостенурия, повышение артериального давления с периодическими почечными коликами). Развитие почечнокаменной уратной болезни — один из характерных признаков подагры. Гистологически подагрическая почка включает в себя тофусы в паренхиме почек, уратные камни, интерстициальный нефрит, гломерулосклероз, артерио- и артериолосклероз с развитием нефроцирроза. Уремический финал нередок при подагре. В качестве раритета описаны случаи острой почечной недостаточности, развивающейся вследствие острой блокады почечных канальцев уратами при так называемых подагрических кризах. Поражение подагрой других органов (клапаны сердца, перикард) встречается очень редко. Подагрическая артропатия агрессивна и приводит к деформирующему полиартриту, весьма сходному с РА. Часто она годами протекает под диагнозом РА, поэтому адекватное лечение отсутствует. Агрессивность подагрической артропатии находит отражение в рентгенологических изменениях — в возникновении круглых, «штампованных» дефектов эпифизов костей, окруженных склеротической каймой, а также кистевидных (круглой и овальной формы) дефектах, нередко разрушающих кортикальный слой кости (костные тофусы?). Возможны костные эрозии как интраартикулярные, так и периарти-кулярные центральной и краевой локализации.
Диагноз и дифференциальная диагностика.
Диагноз подагры обосновывается наличием соответствующих факторов риска, включающих и наследственность, характерным развитием артропатии, ранним присоединением нефро-патии, наличием гиперурикемии (концентрированной мочевой кислоты в крови более 9 мг после трех дней беспуриновой диеты — с исключением мяса, рыбы, ливера, бобовых, шпината, шоколада) и гиперурикурии (в суточной моче содержание мочевой кислоты более 700 мг), характерными рентгенологическими изменениями, наконец, проведением мурексидной пробы с содержимым тофу- сов на предметном стекле. В синовиальной жидкости под микроскопом обнаруживают характерные кристаллы мочевой кислоты.
Дифференциальная диагностика подагры и РА нетрудна, сложнее дифференцировать подагру и хондрокальциноз (псевдоподагра). Хондрокальциноз возникает обычно у пожилых людей (чаще у мужчин), характеризуется, так же как и подагра, периодической острой артропатией с поражением обычно коленных (в общем любых) суставов и симфиза. Часто провоцируется другими острыми заболеваниями (в том числе и подагрой). Суть этой также микрокристаллической артропатии заключается в отложении в хряще суставов микрокристаллов, чаще всего пирофосфата кальция. Патогенетически заболевание связывают с гиперфункцией паращитовидных желез. Патогномоничным считают обнаружение в синовиальной жидкости микрокристаллов пирофосфата кальция и рентгенологическое выявление кальцификации гиалинового или фиброзного хряща, характерно поражение менисков коленного сустава. Изредка хондрокальциноз сочетается с подагрой.
Лечение.
Всем больным подагрой показаны диетические ограничения, снижение общей калорийности пищи, резкое ограничение продуктов, богатых пуринами (см. выше), обильное питье (до 2 л в день), исключение алкоголя, молочно-растительная пища. При остром приступе подагры применяют НПВП:
бутадион по 0,15 г 4 раза в сутки в первые три дня, затем по 0,15 г 3 раза в течение недели. Вместо бутадиона может быть назначен реопирин, индометацин, а при отсутствии эффекта — преднизолон (25—30 мг/сут). Ацетилсалицило-вую кислоту давать не следует, так как она эффективна лишь в больших, часто токсических дозах (не менее 4 г/сут). При прогредиентном течении подагры необходимо длительное лечение противоподагрическими базисными препаратами либо уменьшающими синтез мочевой кислоты в организме [урикоста-тики — аллопуринол (милурит) в суточной дозе 0,3—0,4 г в течение не менее 12 мес], либо увеличивающими выделение мочевой кислоты с мочой (урико-зурики — антуран, бенемид, этамид; антуран по 0,1 г 3—4 раза в день). Одновременно с последними препаратами назначают обильное питье и гидрокарбонат натрия до 3 г в день.
При поражении почек урикозурики не назначают. Противопоказаниями к назначению аллопуринола являются поражение печени, язвенная болезнь желудка и двенадцатиперстной кишки, кожные заболевания.
Источник
