Массаж стоп ног при вывихе

Массаж при растяжении связок и мышц — это один из способов лечения последствий травмы. Он помогает восстановить функции сустава, вернуть ему подвижность. После правильно проведенного массажа улучшается микроциркуляция крови в окружающих сустав тканях, нормализуется отток лимфы. Результатом этого становится уменьшение отека.

Когда можно начинать делать массаж?
Под растяжением мышц и связок понимают чрезмерное удлинение и разрывы коллагеновых или мышечных волокон. В легкой степени целостность их не нарушается, и пострадавший ощущает незначительную боль, а ткани, окружающие сустав, отекают.
При более сильных растяжениях часть волокон и кровеносные капилляры разрываются. Возникает резкая боль, а к отеку мягких тканей присоединяется кровоизлияние. Внешне сустав выглядит опухшим, со сглаженными контурами и видимыми гематомами.
Делать массаж сразу после травмы категорически запрещено. Действия массажиста только усилят кровотечение из поврежденных сосудов, заставят скопиться в тканях еще больше лимфы и будут способствовать увеличению опухоли.
Поэтому первая помощь заключается в попытках уменьшить насыщение тканей кровью и лимфой: на сустав накладывают охлаждающие повязки или компрессы.

Массаж поврежденного сустава при растяжениях связок и мышц можно начинать только на 2–3 сутки после травмы. Ранний массаж должен быть направлен на усиление лимфо- и кровотока над проблемной зоной (ближе к туловищу пациента). Через несколько дней переходят и на область отека.
Массаж при растяжении в первые дни после травмы
Начиная лечебный массаж на 2–3 день после травмы, массажист добивается восстановления микроциркуляции жидкостей в области, расположенной над суставом. Эту методику называют отсасывающей. Она направлена на усиление тока крови от сустава и призвана уменьшить отечность тканей вокруг поврежденной мышцы или связочного аппарата.
При растяжении мышц шеи или поясницы отсасывающий массаж производят на боковых поверхностях, в районе области, где имеются болезненные ощущения. Не следует слишком сильно давить на кожу и мышцы. Если пациент чувствует боль, то такой массаж может навредить ему. Для восстановления кровотока выполняют следующие движения:

- Поглаживание производят по направлению венозного кровотока (от сустава к туловищу). Если произошло растяжение плечевого сустава, то поглаживание выполняется по боковой стороне шеи от линии волос вниз, до плеча и к спине. При растяжении мышц бедра — выше места отека: по боковым, задним поверхностям ноги (в зависимости от места повреждения), ягодицам. Выполняют 2–3 поглаживающих движения.
- После поглаживаний в таком же направлении делают выжимание. Этот прием повторяют 3–4 раза и переходят к следующему.
- Подушечками 4 пальцев разминают мышцы, передвигаясь так же, по направлению венозного тока. Разминание производится в течение 10–15 секунд.
После разминания последовательность массажных движений повторяется. Общая продолжительность отсасывающего массажа — около 10 минут в первый раз, затем продолжительность постепенно увеличивается до 15 минут.
Такой массаж делают в течение 2–3 дней. Процедуру нужно проводить 2 раза в день: утром и вечером. Основное требование, предъявляемое к пациенту: полностью расслабить все мышцы. Массажист может добиться этого, если обеспечит конечности или телу пациента нормальное физиологическое положение.
Массаж для восстановления функций мышц и суставов
 Перед началом лечебного массажа при растяжении мышц или связок следует провести подготовительную процедуру. Она выполняется по методике, описанной для отсасывающего массажа. Цель подготовительной процедуры — обеспечить хороший ток крови во время основной части. Движения предварительного массажа выполняются по 4–5 раз, а разминание проводят в течение 15 секунд. Если пациент испытывает болезненные ощущения, то нужно уменьшить интенсивность давления.
Перед началом лечебного массажа при растяжении мышц или связок следует провести подготовительную процедуру. Она выполняется по методике, описанной для отсасывающего массажа. Цель подготовительной процедуры — обеспечить хороший ток крови во время основной части. Движения предварительного массажа выполняются по 4–5 раз, а разминание проводят в течение 15 секунд. Если пациент испытывает болезненные ощущения, то нужно уменьшить интенсивность давления.
После того как подготовительная часть окончена, массажные движения выполняются непосредственно в пораженной области. Для голеностопа они заключаются в следующем:
- Пациент должен лечь на живот. Обхватив большим и указательным пальцем ахиллово сухожилие, выполняют щипцеобразное поглаживание в направлении от пятки к голени. Передвигая руку в ту же сторону, выполняют и следующий прием — щипцовое поглаживание. Приемы дважды чередуют, выполняя каждый по 4–5 раз.
- Концентрическое или спиральное поглаживание боковых поверхностей лодыжки выполнять от лодыжки к голени. Затем стопу нужно обхватить обеими руками, большие пальцы поместить под лодыжками и поглаживать ими кожу снизу вверх.
- Завершить массаж задней поверхности ноги поглаживанием голени: конечность при этом обхватывают обе руки, а движения выполняются от голеностопа к колену.
- Уложить пациента на спину. Выполнить обхватывающее поглаживание от пальцев до колена. После этого массажист растирает переднюю поверхность сустава и голени, затем повторяет поглаживание. Подушечками 4 пальцев выполнить спиральное растирание от пальцев и вверх, завершить поглаживанием.
- В положении пациента на спине массажист обхватывает пятку кистями рук, а большими пальцами одновременно массирует области под лодыжками и по бокам от ахиллова сухожилия, как указано в пункте 2.
- Массаж завершается поглаживающими движениями стопы, а затем и голени.
После сеанса массажа выполняют движения стопой (вверх-вниз, вращение и др.). Они могут быть активными или пассивными, но делать их нужно осторожно и медленно. Сеанс массажа вместе с этими движениями занимает около 15 минут. Проводить массаж нужно ежедневно.
Массаж колена
Для лечения колена после растяжения применяют другие приемы. Начало сеанса подразумевает отсасывающий массаж в области бедра. Выполняют обхватывающее поглаживание от колена к паху, чередуя его с растиранием и спиральным растиранием в течение 4–5 минут.
 Затем выполнить следующие движения от голени (верхняя треть) до нижней трети бедра:
Затем выполнить следующие движения от голени (верхняя треть) до нижней трети бедра:
- Обхватывающее поглаживание производят единым непрерывным движением обеими руками сразу.
- Растирание боковых поверхностей.
- Обхватив ладонями сустав, большими пальцами проводят разглаживание с отжиманием от коленной чашечки к задней стороне ноги. При этом перед пальцами должна образовываться складка кожи.
- Спиральное растирание 4 пальцами по сторонам от коленной чашечки. Движение выполнять по направлению к паху.
- Большими пальцами выполнить поглаживание вокруг чашечки и по суставным щелям с обеих сторон сустава (от передней стороны к задней).
- Спиральные растирания по этим же линиям.
- Завершает массаж обхватывающее поглаживание. Его нужно выполнить от области чуть ниже колена до паховой складки.
Такой массаж нужно производить каждый день по 10–15 минут. Эти же движения выполняют и для массажа локтевого сустава при его растяжении, учитывая строение соответствующих частей.
Массаж спины и шеи
Подготовительный (отсасывающий) массаж при растяжении шеи или связок поясницы состоит из поглаживаний и растираний (по 5–6 движений), выполнять их нужно в направлении шеи. После этого выполняют разминание обеими руками одной половины спины, переходят к другой (по 1–2 минуты) и заканчивают подготовку поглаживанием.
Основная часть состоит из:
- пилящего растирания — большой и указательный пальцы находятся по обеим сторонам позвоночника, а при движениях кожа смещается;
- сдвигания — ладони находятся по разным сторонам позвоночника и двигаются в противоположных направлениях;
- массажа остистых отростков — пальцы находятся в ямках между костными выступами и выполняют круговые движения с небольшим давлением;
- разминания с надавливанием — большие пальцы надавливают на кожу и мышцы спины возле позвоночника и передвигаются в направлении от него;
- разминания приемом, напоминающим растягивание: прижимая пальцы обеих рук к мышцам поясницы, смещать их в сторону к позвоночнику и от него, растягивая кожу;
- завершить поглаживанием от ягодиц к шее.
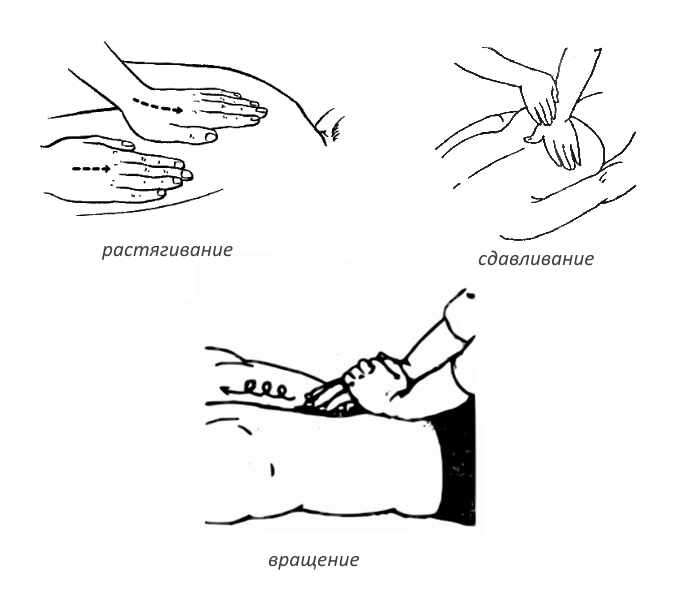
Каждое движение следует повторить 5–6 раз. Массаж при растяжении мышц спины можно проводить ежедневно по 10-15 минут.
При травме шейного отдела выполняют поглаживания боковых сторон шеи от линии волос вниз, к плечам. Затем производят разминание мышц над ключицами. На процедуру затрачивают всего 1–2 минуты, а давление не должно быть слишком сильным. В области шеи находятся крупные кровеносные сосуды, питающие головной мозг, поэтому массаж этой области нужно производить осторожно.
Противопоказания к массажу

При растяжении связок и мышц желательно показать больного врачу. Именно он может назначить нужный курс лечебных процедур. При самостоятельном проведении массажа нужно учитывать, что процедура противопоказана при:
- высокой температуре и лихорадочных состояниях;
- выраженных воспалительных явлениях (покраснение кожи над суставом, повышенная температура покровов, отечность);
- обширном кровоизлиянии или кровотечении;
- высыпаниях на коже, дерматитах и т.п.;
- диагнозе тромбоз, тромбофлебит.
В указанных случаях массаж может повлиять на общее состояние здоровья пациента, поэтому лучше всего не заниматься самолечением.
Источник
Содержание статьи
- Характеристика
- Клиническая картина
- Возможные осложнения
- Причины вывиха
- Диагностика
- Лечение
- Первая помощь при вывихе
- Реабилитация
- Профилактика
Вывих ноги – изменение положения головок костей в голеностопном суставе или сочленениях стопы. Чаще всего травма случается в момент неловкого движения ногой, когда вес тела переносится на боковую поверхность стопы с внешней стороны. Повреждение проявляется отечностью и деформацией сустава на фоне сильной боли. Для подтверждения характера травмы требуется осмотр травматолога и аппаратное обследование. Консервативное лечение включает симптоматическую терапию и вправление костей с последующей реабилитацией.

Характеристика
Травма, связанная со смещением костей в суставах, образующих ступню, а также в области лодыжки, называется вывихом ноги. Распространенное повреждение фиксируется у всех возрастов, но чаще у людей от 22 до 49 лет, что связано с активным образом жизни.
У детей вывих – редкое явление, это объясняется высокой эластичностью связок. В преклонном возрасте люди передвигаются осторожно, что является отличной профилактикой травматизма.
В большинстве случаев страдает голеностопный сустав. Расхождение наблюдается в сочленении между малоберцовой, большеберцовой и таранной костью. Существует несколько вариантов травмы:
- Наружный вывих – при подвороте ступни с опорой на его внутреннюю часть и траекторией в боковом направлении. В большинстве случаев повреждение сопровождается переломом латеральной лодыжки.
- Внутренний – если ступня уходит вовнутрь, причем нагрузка переходит на внешнее ребро стопы. При этом виде травмы нарушается анатомическая целостность медиальной (внутренней) лодыжки.
- Задний вывих ноги – диагностируется, когда стопа подворачивается назад с переносом веса на верхнюю сторону ступни. Появляется после сильного удара по костям голени спереди.
- Передний – патологическое расхождение фиксируется при ударе в заднюю часть, чаще при неудачном приземлении на пятку с большой высоты.
В травматологической практике первая два вида встречаются чаще, чем переднее и заднее направление. Кроме того вывихнутыми могут оказаться фаланги пальцев при насильственном сгибании или при хождении босиком по неровной поверхности.
Другие разновидности вывихов на ноге:
- таранной кости;
- подтаранный вывих;
- костей предплюсны (в суставе Шопара);
- костей плюсны (задействовано сочленение Лисфранка).
Каждый вид имеет свои особенности в проявлениях, тяжести течения, а также лечении и длительности восстановительного периода.
Клиническая картина
Вывих ноги сопровождается симптомами, которые характерны для этого вида травмы. В момент травмы в области ступни слышен глухой щелчок, который сменяется сильной болью. Болевые ощущения сохраняются, а при попытке переместить травмированную ногу, становятся интенсивнее.
На возникновение болевого синдрома влияют раздражение нервных окончаний, а при повреждении более крупных нервов, присоединяется неврологические симптомы. Потеря тактильной чувствительности, жжение, покалывание на коже, периодически появляются при нарушении иннервации стопы. Тяжелые травмы могут привести к параличу – полному обездвиживанию ниже места поражения.
Ключевое проявление вывиха – деформация поврежденного сустава. Часто под кожей хорошо просматриваются головки костей, расположенные вне суставной сумки. Неестественная форма сочленения сопровождается патологическим отклонением стопы по направлению траектории удара, который привел к травме.
За счет отека нога опухает, увеличиваясь в размере по сравнению со здоровой ногой. Нарастающий отек в мягких тканях усиливает боль, которая носит распирающий характер. В области смещенных костей появляются многочисленные кровоподтеки. При повреждении глубоких слоев кожи, гематомы проявляются несколько дней, добавляя «свежие» синяки к проходящим проявлениям подкожного кровоизлияния.
Кроме того, при нарушении анатомического расположения суставных костей часто сдавливаются кровеносные сосуды. Уменьшение микроциркуляции проявляется бледностью кожи, в тяжелых случаях – посинением. Нога мерзнет, наблюдается понижение температуры тела на травмированной ступне. Частая причина полного прекращения кровоснабжения – вывих в суставе Шопара. Такое состояние может осложниться гангреной и закончиться ампутацией ступни.
Возможные осложнения
При неосторожных действиях во время оказания первой помощи или при попытках передвинуть ногу самостоятельно, вывих ноги может осложниться:
- нарушением целостности мышц, связок или сухожильных тяжей;
- разрывом кровеносных сосудов;
- компрессией нервных стволов;
- увеличивается вероятность повторных вывихов;
- воспалительная реакция в суставе (артрит, синовит);
- со времен на поврежденных участках суставных тканях появляются деструктивные изменения, что неизменно приводит к артрозу с дальнейшим разрушением сочленения.
Травма на ноге редко носит обособленный характер. В большинстве случаев вместе с вывихом фиксируются растяжения связок, мышц, их разрывы, а также нарушение целостности костей, которых в стопе 26.

Причины вывиха
К основной причине механического нарушения сопоставимости костей в суставе относится травма. В момент резкого движения, которое сопровождается скручивающим, растягивающим движением большой силы. Повреждение можно получить во время спортивных тренировок, соревнований, на производственных площадках или в бытовых условиях. Вывих ноги провоцирует падение с приземлением на внутреннюю, наружную или боковую часть ступни.
Кроме травматических, в медицинской практике различают следующие предрасполагающие факторы:
- Патологические – относятся к вторичным состояниям. Нарушения возникают в результате патологий дегенеративного характера. Артроз, артрит, злокачественные новообразования, заболевания связок и другие патологии опорно-двигательного аппарата могут осложняться привычным вывихом суставов.
- Врожденные – к этой группе относятся аномалии и дефекты развития, которые могут проявиться сразу при рождении или после первых шагов. Толчком к патологии часто выступает генетический фактор или нарушение процесса развития на эмбриональном уровне. Вывих может быть получен во время родов при неправильном расположении плода, когда фиксируется тазовое предлежание.
Диагностика
Постановкой диагноза и выбором метода лечения занимается врач-травматолог. Самостоятельно определить характер травмы, а тем более принимать решение о терапевтических действиях в лучшем случае бесполезно. Осложнения могут проявиться не сразу, но иногда промедление может привести к инвалидности.
Диагностическое обследование состоит из осмотра, физикального и аппаратного исследования. В ходе сбора анамнеза врач выясняет причину травмы и жалобы. Предварительный диагноз ставится по внешним признакам, при необходимости неврологическим и болевым тестам.
Объективная оценка выносится на основании результатов рентгенографии и МРТ. Исследования помогают не только определить вид и тяжесть вывиха, но и своевременно заподозрить наличие сопутствующих травм связок, костей, сухожилий.
Лечение
Если подтвердился диагноз «вывих ноги», исход травмы зависит от того насколько быстро начато лечение. Чаще всего проводится врачебная манипуляция по сопоставлению суставных поверхностей. Решение о целесообразности, методе и форме анестезии принимает доктор. Самостоятельные попытки вернуть кости в нужное положение могут стать причиной новых травм или тяжелых осложнений.
Первая помощь при вывихе
Единственное, что необходимо сделать самому или окружающим, – это оказать доврачебную помощь пострадавшему:
- В первую очередь проводится иммобилизация пораженной ноги. Сделать это можно при помощи самодельной шины из двух прямых палок, которые размещают с двух сторон ноги и перебинтовывают. Если на поврежденную ногу надета обувь, и легким движением она не снимается, не нужно делать это принудительно.
- Больного укладывают на ровную поверхность и обеспечивают покой. Нельзя пытаться пошевелить травмированную ступню или вернуть ее в правильное анатомическое положение. Единственно, что нужно сделать, это придать конечности возвышенное положение, уложив ее на невысокий валик. Такое расположение обеспечит отток жидкости и предотвратит сильный отек.
- Пакет со льдом, охлажденные продукты или ткань, смоченную в холодной воде, прикладывают к месту вывиха. Для предупреждения получения холодовой травмы, максимальное время воздействия не должно превышать 15 минут. При этом холодный предмет предварительно оборачивают тонкой тканью.
- Вывих ноги всегда сопровождается сильной болью. Чтобы уменьшить болевое воздействие, пострадавшему дают выпить Анальгин, Баралгин в таблетках.
Завершающим этапом будет обязательная доставка больного в травматологический пункт для дальнейшего обследования. При этом не стоит забывать о необходимости сохранения неподвижности поврежденной ступне.
Вправление вывиха
Независимо от того, какой из суставов поврежден, манипуляция вправления показана в обязательном порядке. Процедура проводится только в стенах стационара, домашние условия и пункт приема травматологических больных категорически не подходят.
Процесс состоит из трех этапов:
- Обезболивание пораженной стопы обеспечивается местными анестетиками. В тяжелых случаях больной вводится в состояние общего наркоза.
- Сопоставление костей в правильное положение проводится плавными мягкими движениями, чтобы не нарушить целостность мягких тканей, связок, кровеносных сосудов.
- По окончании нога фиксируется гипсованием или формированием иммобилизирующей манжеты при помощи полимерных бинтов.
Длительность ношения фиксирующей повязки от месяца до полугода, зависит от тяжести повреждения. Прогноз зависит от скорости обращения за врачебной помощью и от соблюдения рекомендаций врача. Вправление проводится в первые три недели после травмы. При поздней диагностике чаще всего требуется хирургическое лечение.

Оперативное вмешательство
Показанием к проведению операции являются открытые травмы, разрыв связок или сухожилий, «старые» травмы, в результате которых сформировался привычный вывих ноги. В последнем случае устранить нестабильность возможно только хирургическим путем.
Для минимальной травматизации и предупреждения послеоперационных осложнений, в большинстве случаев выбирают малоинвазивное вмешательство – артроскопию. Через небольшой прокол в суставную полость вводится оптический прибор – артроскоп, который позволяет провести дополнительное обследование и определиться с дальнейшим лечением.
При необходимости вправления, через другой прокол внедряются хирургические инструменты, с помощью которых проводится лечебная манипуляция. Для фиксации суставных поверхностей в правильном положении устанавливаются хирургические скобы (якоря), которые имеют свойство самостоятельно рассасываться.
Лекарственная терапия
Специфическое медикаментозное лечение при вывихе не предусмотрено. Лекарственные средства принимаются для облегчения симптомов. Для купирования болевого синдрома назначаются НПВС – Нурофен, Кетанов, Кеторол. Препараты подбираются с учетом возраста и интенсивности боли пострадавшего. Допустимо применение средств для местного воздействия. Начиная с третьего дня после травмы, на область сустава наносится обезболивающий гель – Финалгон, Вольтарен, Найз гель. Для рассасывания гематом используют Троксевазин, Троксерутин, Лиотон.
Физиотерапия
Для восстановления кровообращения, улучшения работы мышечной и кровеносной системы назначаются физиотерапевтические процедуры. Электрофорез, магнитотерапия, воздействие лазерными лучами, ультразвуковыми волнами запускают процессы самовосстановления и регенерации поврежденных тканей, способствуют скорейшему выздоровлению. Процедуры проводятся курсами и подбираются с учетом противопоказаний.
Реабилитация
После длительного ношения жесткой лонгеты, мышечная и соединительная ткань нуждается в восстановлении. Реабилитационные мероприятия включают:
- Сеансы массажа – проводятся курсами. Манипуляцию осуществляет специалист, обладающий лечебной техникой массажа.
- Ношение бандажа для голеностопного сустава: в первое время назначается полужесткий ортез с гибкими металлическими вставками, в последующем используется компрессионный бандаж легкой степени фиксации.
- Вывих ноги провоцирует нарушение биомеханики стопы и развитие плоскостопия. Поэтому, в обувь вкладывают ортопедические стельки для уменьшения нагрузки и поддержки сводов в правильном положении.
- Лечебная гимнастика занимает одну из ведущих ролей для возвращения движения больной ноге. Упражнения подбираются врачом и выполняются регулярно. С течением времени комплекс корректируется. В него включаются более сложные упражнения, и постепенно увеличивается нагрузка.
При ранней диагностике, выполнении всех предписаний доктора, соблюдении рекомендованного режима активности и отдыха, в 95% случаев травма заканчивается выздоровлением.
Профилактика
Полноценное питание и регулярное выполнение несложных физических упражнений делает мышцы крепкими, а связки эластичными. Соблюдение принципов здорового образа жизни является одним из пунктов профилактики травматизма. Кроме того, предупредить вывих ноги можно, соблюдая осторожность при передвижении, избегая экстремальных видов спорта. Для ежедневной носки рекомендуется покупать удобную обувь, в зимнее время – с противоскользящими элементами на подошве. Если травма произошла, обязательно обратиться к врачу в первые часы после случившегося.
Источник
