Медиальный вывих берцовой кости
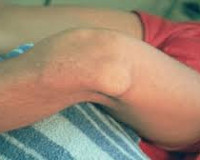
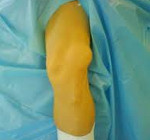
Вывих коленного сустава – это смещение суставных поверхностей костей, образующих коленный сустав, относительно друг друга. В коленном суставе может возникать два вида вывихов: смещение большеберцовой кости относительно бедренной и смещение надколенника относительно большеберцовой и бедренной костей. Патология проявляется резкой болью, отеком и деформацией зоны повреждения. Движения в суставе невозможны. Лечение – немедленное вправление с последующей иммобилизацией. При вывихах большеберцовой кости часто требуются восстановительные операции в отдаленном периоде.
Общие сведения
Вывих коленного сустава – патологическое состояние, при котором суставные поверхности костей смещаются и перестают быть конгруэнтными. Под данным термином в травматологии и ортопедии понимают два вида вывихов, значительно различающихся по тяжести: вывих большеберцовой кости и вывих надколенника. Вывихи большеберцовой кости возникают чрезвычайно редко, являются результатом значительного травматического воздействия и нередко влекут за собой тяжелые отдаленные последствия (болтающийся сустав, артроз). Вывих надколенника – достаточно распространенная травма, прогноз при этой патологии благоприятен.

Вывих коленного сустава
Причины
Вывихи коленного сустава могут быть приобретенными (травматическими) или врожденными. Причиной травматического вывиха большеберцовой кости (ББК) могут стать природные или производственные катастрофы, автодорожные аварии, падение с высоты и т. д. Нередки сочетания с другими поражениями: переломами костей скелета, ЧМТ, повреждением грудной клетки, травмой мочеполовых органов. Вид вывиха ББК определяется механизмом травмы:
- Передний вывих возникает вследствие насильственного переразгибания коленного сустава при фиксированной голени либо прямого грубого воздействия на нижнюю часть бедра спереди или на верхнюю часть голени сзади.
- Задний вывих формируется в результате форсированного давления или сильного толчка сзади на нижние отделы бедра или спереди на верхний отдел голени.
- Наружный и внутренний вывихи развиваются при интенсивном резком давлении на боковые поверхности бедра при фиксированных нижних отделах конечности или, наоборот, на боковые части голени при фиксированном бедре.
Причиной приобретенного вывиха надколенника, как правило, становится падение или боковой удар по колену, сочетания с иными травмами наблюдаются нечасто. Врожденные вывихи коленного сустава встречаются редко, обусловлены неблагоприятными воздействиями на этапе эмбриогенеза.
Патогенез
Бедренная и большеберцовая кости соединяются между собой, формируя коленный сустав, который имеет капсулу и укреплен мощными связками. Между суставными концами костей находятся эластичные прокладки – мениски. Значительное смещение суставных поверхностей костей возможно только при высокоэнергетических травмах, сопровождающихся нарушением целостности множества элементов сустава, поэтому вывихи коленного сустава сочетаются с разрывами связок, повреждениями менисков, переломами эпифизарной и метафизарной зон.
Надколенник располагается спереди, является сесамовидной костью (окостеневшей частью сухожилия), не соединяется с другими костями, сверху фиксируется сухожилиями четырехглавой мышцы бедра, снизу – собственной связкой надколенника. При вывихе надколенник может смещаться вбок (кнутри или кнаружи), разворачиваться вокруг своей оси или вклиниваться в суставную щель между большеберцовой и бедренной костями. Основные структуры колена при этом зачастую остаются неповрежденными или повреждаются незначительно.
Симптомы
Передний вывих коленного сустава
Считается наиболее распространенным вывихом ББК. Сопровождается разрывом крестообразных связок и задних отделов суставной сумки. Нередко также наблюдается разрыв боковой, срединной связок. Возможно сдавление или повреждение подколенных сосудов, малоберцового и большеберцового нервов. При повреждении сосудов голень бледная, холодная, синюшная, пульс ослаблен или не определяется. При повреждении нервов возможны расстройства чувствительности и параличи.
Пациент отмечает интенсивные боли в зоне поражения. Колено отечно, резко деформировано, при осмотре выявляются гематомы и кровоизлияния. Активные движения невозможны, при попытке пассивных движений определяется пружинящее сопротивление. Опора невозможна. При полных вывихах нога в состоянии разгибания или незначительного сгибания, обнаруживается укорочение конечности.
При неполных вывихах конечность в положении легкого сгибания, укорочение отсутствует. Выявляется значительное увеличение коленного сустава в переднезаднем направлении. По передней поверхности выдается бугристость и мыщелки большеберцовой кости, по задней выстоят мыщелки бедренной кости. Надколенник занимает косое положение и «ложится» на суставную поверхность ББК.
Задний вывих коленного сустава
Сопровождается повреждением крестообразных связок, часто также рвутся боковая и срединная связки. Возможен отрыв собственной связки надколенника в месте прикрепления (в области бугристости большеберцовой кости). Больной предъявляет жалобы на невыносимые боли. В области повреждения определяется значительный отек, синюшность, участки кровоизлияний, выраженная деформация. Движения в колене отсутствуют, опорная функция конечности утрачена.
При полном вывихе нога находится в положении разгибания, укорочена. При неполном вывихе нижняя конечность согнута, укорочение отсутствует. Впереди выстоят мыщелки бедра, сзади – суставная поверхность большеберцовой кости. Надколенник располагается косо и лежит на мыщелках бедра. Часто наблюдаются повреждения нервов и сосудов, проявляющиеся соответствующей симптоматикой.
Боковые вывихи коленного сустава
Внутренний и наружный вывихи колена встречаются редко и обычно бывают неполными. Сопровождаются разрывом боковой и срединной связки. Колено деформировано, отечно, резко болезненно. Отмечается невозможность опоры и движений. Нога в положении сгибания, стопа повернута. Надколенник смещается в сторону, противоположную вывиху, и занимает косо-поперечное положение.
Вывих надколенника
Повреждение сопровождается резкой болью. Коленный сустав отечен, слегка согнут. В передних отделах выявляется деформация. Наиболее распространенным является вариант, при котором надколенник смещается кнаружи (наружный вывих), смещение кнутри и вклинение между другими костями встречаются реже. Объем колена увеличен, как правило, определяется гемартроз. Активные движения отсутствуют, пассивные существенно ограничены. Пальпаторно – надколенник смещен, ощупывание области повреждения резко болезненно.
Врожденные вывихи коленного сустава
Данная разновидность врожденной аномалии сустава обнаруживается при рождении или в раннем возрасте. Вывих надколенника чаще встречается у мальчиков, сочетается с недоразвитием надколенника и наружного мыщелка, могут выявляться и другие аномалии развития коленного сустава. Основными проявлениями являются шаткость походки, неустойчивость и быстрая утомляемость конечности.
Врожденный вывих голени нередко возникает с двух сторон, одновременно выявляется недоразвитие коленного и голеностопного суставов. Возможна гипоплазия или аплазия большеберцовой кости. Без хирургического лечения с возрастом патология усугубляется, врожденные вывихи надколенника и большеберцовой кости становятся причиной развития тяжелых артрозов.
Осложнения
Ранние осложнения вывиха надколенника встречаются редко. В отдаленные сроки иногда наблюдается нестабильность, привычные вывихи. Смещение ББК сопровождается массивным повреждением других структур, при таких вывихах колена всегда обнаруживается разрыв связок, нередко выявляется нарушение целостности сосудов и нервных стволов. После выздоровления существует вероятность формирования нестабильности сустава, раннего развития прогрессирующего гонартроза.
Диагностика
Диагностика производится в условиях приемного покоя, характер повреждения устанавливается по результатам осмотра травматолога и данным дополнительных исследований. План обследования при вывихах коленного сустава включает:
- Внешний осмотр. Визуальное распознавание вывихов ББК не составляет труда из-за грубого нарушения контуров сустава, патогномоничного для вывихов отсутствия движений на фоне пружинящего сопротивления. Смещение надколенника также хорошо распознается при визуальном осмотре из-за деформации передней части колена.
- Рентгенография коленного сустава. Является основным инструментальным методом исследования. По данным рентгенограмм определяют тип (передний, задний, боковые) и выраженность (полный, неполный) вывиха ББК, диагностируют сопутствующие переломы. При вывихах надколенника на снимках уточняют вариант смещения (вбок, с разворотом, с вклинением).
- Другие визуализационные методики. Относятся к числу вспомогательных, применяются при необходимости уточнить характер и тяжесть повреждения мягких тканей и выбрать оптимальную тактику лечения. Для оценки состояния капсулы и связок могут быть назначены МРТ и УЗИ коленного сустава.
- Артроскопическое исследование. На этапе первичного обследования артроскопия не используется. Может назначаться после вправления при неэффективности результатов консервативного лечения и необходимости планирования оперативного вмешательства.
При подозрении на повреждение сосудов необходима консультация сосудистого хирурга, при возможном сдавлении или разрыве нервов – консультация нейрохирурга или невропатолога.
Лечение вывиха коленного сустава
Первая помощь
На этапе первой помощи ногу пострадавшего фиксируют шиной от стопы до тазобедренного сустава в том положении, в котором она находится. Попытки насильственного изменения положения конечности категорически запрещены, поскольку могут усугубить травму. Пациенту дают обезболивающий препарат, к области колена прикладывают холод для уменьшения отечности, организуют немедленную доставку в специализированное медицинское учреждение.
Лечение вывиха надколенника
Ведение больного обычно консервативное. Травматолог-ортопед осуществляет вправление надколенника под местной анестезией (у детей используется наркоз), при наличии гемартроза производит пункцию коленного сустава. Затем накладывают гипсовую лонгету и выполняют контрольную рентгенографию. Иммобилизацию продолжают 4-6 недель, больному назначают УВЧ и массаж.
В ряде случаев, особенно при раннем прекращении иммобилизации возможны рецидивы, поэтому в последние годы для улучшения отдаленных результатов активную тактику лечения все чаще используют не только при развитии привычных вывихов, но и профилактически. Хирургические методики включают:
- Артроскопическую стабилизацию. Является малоинвазивным вмешательством, производится при наружных вывихах на раннем этапе лечения для профилактики рецидивов, подвывихов и нестабильности сустава. Включает чрескостный шов медиальной связки в сочетании с латерорелизом (рассечением) латеральной связки.
- Открытую фиксацию. Выполняется при привычных вывихах коленного сустава с использованием традиционного разреза. Предусматривает фиксацию надколенника путем подшивания мышечного лоскута, участка фасции четыреглавой мышцы или капсулы сустава.
В послеоперационном периоде проводят перевязки, назначают антибиотикотерапию, осуществляют реабилитационные мероприятия.
Лечение вывиха ББК
Осуществляется в условиях травматологического отделения. Для предупреждения последствий возможного повреждения сосудов и нервов необходимо немедленное вправление. Манипуляция проводится под спинномозговой анестезией или общим наркозом. Затем выполняется пункция сустава, накладывается гипсовая повязка и проводится обязательный рентгенконтроль. Могут производиться следующие хирургические вмешательства:
- При разрыве сосудов, нервов, осложняющем вывих коленного сустава, показано оперативное лечение. Возможен шов нерва с привлечением нейрохирурга, шов или перевязка артерии при участии сосудистого хирурга.
- Из-за значительных повреждений сумочно-связочного аппарата исходом вывиха ББК нередко становится болтающееся колено, поэтому многие специалисты с самого начала выбирают активную хирургическую тактику, осуществляя не закрытое, а открытое вправление и сшивание связок.
После вправления вывиха коленного сустава больного направляют на УВЧ. Гипс сохраняют 4-6 нед., затем разрешают ходьбу. В восстановительном периоде назначают ЛФК и массаж.
Лечение врожденных вывихов
Основным методом лечения являются хирургические операции. Выбор методики и возраст проведения вмешательства определяются характером вывиха:
- Вывихи надколенника. Операции выполняют в детском или юношеском возрасте. Метод предусматривает перемещение собственной связки с ее последующей фиксацией.
- Вывихи голени. Хирургическую коррекцию рекомендуют проводить после достижения 2 лет. Объем вмешательств сильно варьируется, зависит от особенностей патологии, может включать костную пластику, пластику связок и другие манипуляции.
Прогноз
Исход определяется типом вывиха коленного сустава. После вывихов ББК рецидивы возникают редко. Может выявляться шаткость походки и ограничение объема движений. Нередко наблюдается нестабильность сустава, возможно раннее развитие деформирующего артроза. Многим пациентам для полного восстановления трудоспособности требуются реконструктивные операции на связках.
При травмах надколенника прогноз считается благоприятным, однако у некоторых больных после выздоровления формируется привычный вывих, требующий хирургического лечения. Полнота восстановления функций конечности при врожденных пороках определяется тяжестью аномалии, своевременностью и адекватностью лечения.
Профилактика
Меры по предупреждению травматических вывихов колена включают соблюдение техники безопасности на производстве, следование правилам дорожного движения, предупреждение бытовых и спортивных травм. Профилактика врожденных вывихов не разработана.
Источник
Гиподинамия, настигающая современного человека, провоцирует слабость суставных связок. Наиболее сильно это отражается на стопе, поскольку эта часть ноги несет на себе вес в 7 раз превышающий массу тела. В связи с этим вывих стопы – наиболее распространенное повреждение ноги.
Что делать при вывихе стопы? Как быстро и без последствий восстановиться?
Причины вывиха ноги
Вывихнуть можно любой сустав ноги. Чаще диагностируются вывихи стопы и голеностопного сустава. Вывих бедра происходит редко, в основном при дорожно-транспортных происшествиях или у людей, имеющих врожденные пороки сустава.
Вывихнутой считается та кость, которая располагается дистальнее (ниже) травмированного сочленения. Степень нарушения соединения костей может быть разной, поэтому вывихи подразделяются на частичные и полные. При частичном вывихе (подвывихе) незначительный контакт между прилегающими суставными поверхностями сохраняется. При полном – травмированные кости лишены соприкосновения друг с другом. Иногда, сильный вывих ноги может сопровождаться переломом костей.
Причин вывихов достаточно много. В практической травматологии выделяют три подгруппы:
- Травматические вывихи. Возникают вследствие резкого смещения, скручивания, растягивания одного участка конечности по отношению к другому. Травму можно получить при ударах и падениях на производстве и в быту.
- Патологические вывихи. Являются вторичным осложнением заболеваний, нарушающих структуру сустава. К этим заболеваниям можно отнести артрозы, опухолевые образования, артритам, патологии связочного аппарата, ряд врожденных аномалий в развитии костей и связок.
- Врожденные вывихи. Диагностируются у детей обычно в первые недели их жизни. В некоторых случаях врожденные вывихи выявляются уже после того, как малыш начинает ходить. Причины вывихов – родовые травмы, неправильное расположение плода в матке, аномалии развития опорно-двигательного аппарата.
Анатомия
В передней части коленного сустава находится надколенник (также называют коленная чашечка), он соединен сухожилием с четырехглавой мышцей бедра.
В связочный аппарат также входят крестообразные связки, которые находятся в полости сустава. Суставные поверхности костей покрыты хрящом.
Внутренний и наружный мениски, представленные в виде серповидных хрящей, расположены между сочленяющимися поверхностями бедренной и большеберцовой костей.
Виды вывиха нижних конечностей
Согласно статистике, чаще всего возникают вывихи в суставах стопы. Стопа состоит из 27 костей, прочно соединенных между собой связками образуя суставы. Она является опорой тела человека, а на суставы приходится основная нагрузка. Условно скелет стопы подразделяется на три части:
- Передняя – состоит из подушечек стопы и фаланг пальцев.
- Плюсна – кости свода стопы. В плюсну входят пять трубчатых костей.
- Предплюсна (задняя) – кости пятки.
Голеностопный сустав анатомически также относится к стопе. Единый сустав с костями голени образует таранная кость.
В стопе выделяют 3 поверхности – боковую (наружную и внутреннюю), тыльную и подошвенную.
Вывихи в голеностопном суставе
Травма характеризуется смещением относительно друг друга суставов большеберцовой, малоберцовой и таранной костей. В народе носит название вывих щиколотки. Существует четыре типа вывиха, в зависимости от характера подворота стопы:
- Наружный. Возникает, когда стопа подворачивается кнаружи и вбок.
- Внутренний. Нога поворачивается внутрь, практически всегда сочетается с перелом лодыжки.
- Передний. Травма происходит при патологическом сгибании стопы к тыльной поверхности.
- Задний. Вывих возникает, если стопа насильственно сгибается к подошве.
Особенности подтаранного вывиха стопы
Подтаранный вывих стопы – одновременное смещение ладьевидного и подтаранного суставов. Во время травмы таранная кость и голень смещаются к пяточной кости. Подтаранный вывих характерен для тех ситуаций, когда пострадавший резко подворачивает наружную часть стопы, то есть подошва поворачивается к здоровой конечности. Обычно это происходит при прыжках и падениях с высоты, и при автотранспортных авариях.
Подтаранный вывих приводит к повреждению связочного аппарата. При внутреннем вывихе можно прощупать головку таранной кости. В районе стопы возникает боль, деформация и отечность. Опереться на поврежденную ногу невозможно.
При задневнутренних подтаранных вывихах передний отдел стопы укорачивается, а задняя часть удлиняется, что хорошо заметно и визуально. Диагноз подтверждается рентгенографией.
Вывих подтаранного сустава вправляют под анестезией.
Гипсовая лонгета накладывается на срок до 6 недель.
Вывих костей предплюсны
Предплюсна образуется двумя рядами губчатых костей. В проксимальном ряде находится таранная и пяточная кости, в дистальном – кубовидная, ладьевидная и три клиновидных кости. Все вместе они образуют сустав Шопара.
Смещение костей предплюсны происходит при резком отклонении стопы в сторону, при этом передняя часть стопы обычно зафиксирована (плотно прижата). Чаще своего анатомического положения лишается средний сустав. Вывих может быть передним или внутренним. При визуальном осмотре отмечается сильная деформация и нарастающая отечность.
Вывих в суставе Шопара приводит к нарушению кровообращения, при отсутствии медицинской помощи это может дать толчок к развитию гангрены.
Вправляются кости под анестезией, носить гипсовую лонгету рекомендуется в течение 8 недель.
Вывих костей плюсны
Пять плюсневых костей создают сустав Лисфранка. Вывихи этой части стопы подразделяются на полные (смещаются все кости сустава) и неполные (меняется анатомическое положение одной плюсневой кости). С подвывихом стопы в суставе Лисфранка часто сочетаются переломы. Травма обычно происходит вследствие подворачивания стопы в ее передней части при резком толчке перед прыжком и при приземлении после него.
Визуально стопа укорочена и расширена, быстро нарастает отечность.
После вправления костей под анестезией, накладывают гипсовую лонгету, которую следует носить около двух месяцев.
Строение стопы
Большое количество видов вывихов стопы объясняется в медицинской науке множеством костей, из которых состоит конечность. Их 26, реже 27.
Стопа – сложно устроенная конечность, выполняющая важную работу. Это опорная и пружинящая функции. Благодаря этому обеспечивается:
- статичное вертикальное положение;
- бег и ходьба;
- прыжки.
Строение стопы
В ступне 4 отдела:
- Массивная кость пятки сзади. Именно она принимает на себя вес человека. Кость относится к предплюсне, но находится сзади от голеностопа.
- Предплюсна, размещена на стыке голеностопа. Это несколько коротких костей, которые плотно прилегают друг к другу. Их соединение очень крепкое благодаря связкам. Главное предназначение связок – формирование продольного свода, облегчающего движение во время ходьбы.
- Следующая часть – плюсна. В нее входят веерообразные расходящиеся трубчатые кости, позволяющие увеличивать площадь опоры во время каждого шага. Связки между плюсной и предплюсной формируют поперечный ключ Лисфранка.
Завершают ступню фаланги пальцев. Они самые подвижные. Благодаря фалангам обеспечивается толчок для ходьбы, бега и прыжков.
Клиническая картина
Общие признаки травмы:
- Боль. Выраженные болезненные ощущения возникают практически сразу в момент травмы, усиление боли происходит при попытках совершить любое движение.
- Деформация травмированного участка. После повреждения можно заметить выступающую головку вышедшей из сустава кости, не естественные выпуклости и углубления;
- Отечность. Отек начинает проявляться сразу после повреждения.
- Нарушение функций ноги. При попытках движения боль усиливается, теряется опорная функция травмированной конечности.
Если нога посинела в месте травмы – это указывает на разрыв кровеносных сосудов. При пальпации поврежденного места кожа на ощупь горячая, место отека плотное.
Повышение температуры после вывиха является следствием реакции организма на шок. Обычно она поднимается не выше 37,5 градусов по Цельсию и держится первые два-три дня. В случае повышения температуры тела выше 37,5 необходимо исключить инфекцию, которая возможна, если на коже в месте вывиха имеются раны.
Специфические признаки вывиха зависят от характера травмы, определить их может только грамотный хирург или травматолог.
Разновидности
Все вывихи классифицируются на следующие виды:
- Подтаранный. Таранная кость остается на своем месте, а прилегающая пяточная, кубовидная и ладьевидная расходятся. Одновременно значительно травмируются мягкие ткани, сосуды. Суставная полость и ткани покрываются крупной гематомой. Таким образом появляется отек, боль, нарушается поступление крови с питательными компонентами в стопу. При запущении данного повреждения повышаются риски развития гангрены стопы.
- Вывих поперечного сустава в предплюсне. Он проявляется при прямом воздействии травмирующего фактора. Стопа при этом развернута внутрь, кожа с тыльной стороны сильно натягивается. В процессе пальпации врач выявляет смещение ладьевидной кости. Отек сильный.
- Вывих плюсневого сустава. Одна из самых редких травм стопы. Обычно возникает при повреждении переднего края. Механизм повреждения – приземление на подушечки пальцев. При этом смещается первая и пятая фаланговые кости или сразу все пять. Становится выраженной деформация в стопе, отек, пострадавший не может наступить на ногу. Осложняются и движения пальцами ног.
А также выделяют вывихи пальцев. Чаще это случается с плюснефаланговым суставом первого пальца. Палец заметно смещается внутрь или наружу. Травма провоцирует сильную боль, которая усиливается во время ходьбы при отталкивании от земли поврежденной ногой. Затрудняется одевание и ношение обуви, иногда оно становится невозможным.
Диагностика
Диагностировать самостоятельно перелом, вывих или ушиб практически невозможно. С любыми травмами конечностей необходимо обращаться к врачу.
Диагностика начинается с расспроса пациента. Хирургу нужно установить обстоятельства получения травмы, что спровоцировало боль и появление деформации сустава – удар, прыжок, падение крупных предметов на ногу, спотыкание. Важно выяснить, когда начался отек, нагружалась ли нога после травмы.
Для уточнения или подтверждения диагноза проводят рентгенографию. В случае, если поставленный диагноз вызывает сомнения, пациент отправляется на компьютерную томографию.
Симптомы и признаки
У каждого повреждения своя симптоматика, а именно:
- Вывих голеностопа: боль, заметная деформация, нарушение функционирования, пострадавший не может ходить и опираться на ногу.
- Подтаранный вывих: проявление сильной боли и деформации снаружи.
- Вывих предплюсневого сустава: недостаточность двигательной активности стопы, резкая боль при минимальном движении, увеличивающийся отек, сильное посинение и опухоль.
- Вывих плюсневой части: укорочение стопы, ее деформация и болевые ощущения.
- Вывих фаланги: деформация в пальцах, сильная боль, опухание.
Если при повреждении целостность кожи сохраняется, то вывих считается закрытым.
Как определить: вывих или растяжение
Растяжением называется разрыв связок. При этом волокна могут повреждаться минимально. В таком случае проявляется припухлость, ощущается боль, появляется отек и гематома. Отличие растяжения и вывиха очевидное – в случае растяжения костная ткань не страдает, а вот при вывихе можно с большой вероятностью повредить мышцы и костные ткани. Для точного диагноза обязательно делается рентгенограмма. После изучения снимка врач определяет тип травмы.
Лечение вывиха
Пострадавшему необходимо оказать первую помощь и сделать это нужно максимально правильно, так как во многом именно от этого этапа зависят сроки реабилитации.
Первая помощь
При оказании первой помощи помните два правила:
- Если обувь тесно прилегает к стопе и для того чтобы ее снять нужно приложить усилия, то снимать обувь не нужно, чтобы избежать ещё большего травмирования.
- Вправлять предполагаемый вывих самостоятельно нельзя.
Доврачебная помощь при вывихе ноги в районе щиколотки заключается в следующем:
- Обездвиживаем стопу, используя подручные средства. Если нога в обуви и снять ее невозможно, то на поврежденное место накладывается шина: прикладываются дощечки с двух сторон и аккуратно прибинтовываются. Голую стопу не туго фиксируют эластичным бинтом.
- Приподнимите травмированную ногу, подложив под голеностопный сустав валик. Это замедлит распространение отечности.
- К месту повреждения приложить пакет со льдом, при отсутствии льда, это может быть любой замороженный продукт. Лед прикладывается через ткань не более чем на 30 минут.
- Дать обезболивающее. Можно использовать Анальгин, Ибупрофен в таблетках, Парацетамол.
После оказания первой помощи нужно вызвать скорую медицинскую помощь или самостоятельно доставить больного в медучреждение, стараясь сохранить неподвижность поврежденного сустава.
Вправление вывихов
Не зависимо от степени повреждения вывих стопы требует обязательного вправления. Лучше всего делать это когда травма еще свежая. Застарелые неосложненные вывихи (от момента повреждения прошло более трех недель) чаще всего лечатся только оперативным путем.
Этапы вправления:
- Анестезия. Восстановить структуру сустава проще при внутривенном введении наркоза, так как мышцы при этом максимально расслабляются.
- Непосредственно само вправление.
- Фиксация. Чаще всего накладывается гипсовая лонгета, срок ее ношения от 6 до 10 недель.
На полное выздоровление может понадобиться от двух недель до полугода. Время восстановления подвижности сустава зависит от тяжести повреждения и от того, насколько точно соблюдаются все предписания врача.
Операция пациентам при вывихах ноги назначается, если травма сопровождается открытыми переломами костей, разрывами связок и сосудов.
Медикаментозная терапия
Специфического медикаментозного лечения вывихов нет. При сильных болях врачи назначают прием нестероидных противовоспалительных средств – Ибупрофена, препарата Кетанов, Диклофенака. Если пострадавший – ребенок, то обезболивающие средства подбираются с учетом возраста.
В качестве местного лечения используют мази с противовоспалительным, противоотечным и рассасывающим действиями. Для этого подойдут следующие мази: Индовазин, Троксевазин, Финалгон, Вольтарен. Гипсовая лонгета перед процедурой снимается, затем снова возвращается на место.
Физиотерапевтические методы лечения
Физиотерапия в ранние сроки после вправления суставов назначается с целью уменьшения воспаления, отека и боли. После снятия лонгеты физиотерапевтические методы терапии помогают восстановить функцию сустава. Используют:
- Электрофорез;
- Амплипульстерапию;
- Магнитотерапию;
- Миоэлектростимуляцию;
- УВЧ-терапию.
Метод физиотерапии врачом подбирается каждому пациенту индивидуально с учетом противопоказаний.
Первая помощь: что делать
Запрещено пытаться вправлять стопу своими силами. Можно только усугубить травму и спровоцировать опасные осложнения. Шевелить поврежденной ногой тоже не следует.
Первая помощь
Оказание первой помощи в домашних условиях заключается в реализации следующих действий:
- Посадить пострадавшего поудобнее.
- Зимой обувь снимать запрещено, чтобы не обморозить ногу.
- Обездвижить стопу подручными средствами – приложить плотный ровный предмет нужного размера и зафиксировать его при помощи бинта, не изменяя положения стопы.
- Приложить охлажденный компресс на 10 минут, через 30 минут сделать это снова.
- Дать обезболивающее.
Необходимо как можно быстрее доставить пациента в больницу.
Профилактика
Вывих стопы может быть у человека в любом возрасте. Соблюдение простых правил значительно снижает риск получить вывих ноги:
- зимнюю обувь выбирайте с противоскользящей подошвой или используйте специальные приспособления;
- женщинам по возможности реже носить обувь на каблуках;
- спускаться по лестнице не спеша, придерживаясь за перила.
Вывихи в костях стопы реже происходят при сильном мышечном аппарате. Укреплению способствует регулярное хождение босиком по песку или гальке, поднятие на носки, подбирание мелких предметов с пола пальцами ноги. Дома можно пытаться ходить на внешней и внутренней сторонах подошвы. Разумеется, все упражнения следует делать аккуратно, не торопясь.
Вывих – травма, требующая лечения у грамотного врача. Отсутствие своевременной терапии может привести к трудно поддающимся лечению осложнениям. Поэтому, при подозрении на повреждение связки нужно немедленно обращаться в больницу.
Советы врачей по лечению вывиха ноги
Лечебная физкультура
Существует несколько эффективных упражнений, которые могут ускорить восстановление функций поврежденной стопы:
- Займите удобное положение на стуле. Сгибайте пальцы стоп обеих ног. Упражнение нужно повторить не менее 20 раз.
- Постарайтесь пальцами больной стопы захватить мелкий предмет, лежащий на полу. В качестве объектов для перетаскивания можно использовать карандаши, шарики или ручки.
- Встаньте на ноги и аккуратно перенесите вес на пальцы стоп. При появлении боли упражнение нужно немедленно прекратить.
Реабилитация
Через несколько дней после вправления вывиха, больному назначают УВЧ и ЛФК статического типа.
Через неделю разрешается ходить на костылях.
После снятия иммобилизации (примерно через два с половиной месяца) врач назначает ЛФК активного и пассивного типа, физиотерапевтические процедуры, однако ходить без костылей нагружая ногу, запрещено еще в течение месяца.
( 2 оценки, среднее 4.5 из 5 )
Источник
