Методы реабилитации при остеохондрозе позвоночника
На сегодня снижением физической активности или, по-научному, гиподинамией, страдает каждый пятый человек. Со временем неправильный образ жизни оказывает негативный удар по здоровью человека, в частности, по опорно-двигательной системе.
Далее пациента могут мучить боли в спине, образовавшиеся на фоне дегенеративно-дистрофического заболевания – остеохондроза. Данная патология лечится весьма затруднительно и в будущем может проявиться опять. Чтобы не случилось рецидива, медиками рекомендуется реабилитация при остеохондрозе. Как она проводится?

Осмотр позвоночника специалистом
Что такое остеохондроз?
Это не смертельное, но довольно серьезное заболевание, сопровождающееся регулярными болями в шейном, грудном или поясничном отделе позвоночника. Для патологии характерен прогресс, который грозит инвалидностью.

Часто встречающиеся дегенеративно-дистрофические заболевания позвоночника
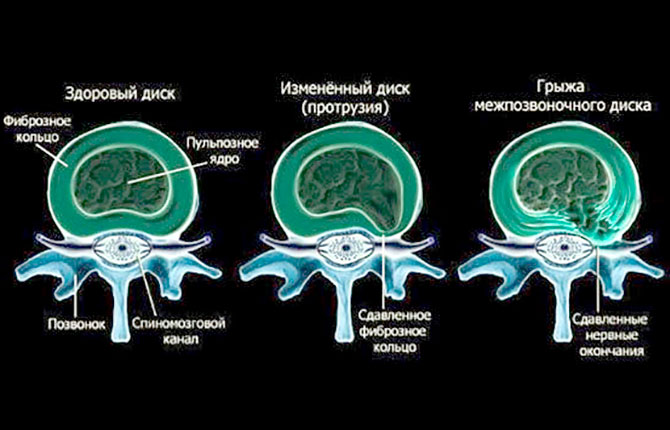
Понятие «остеохондроз» — очень собирательное, оно включает в себя дегенеративные изменения дистрофического характера в глубоких мышцах спины, связках и межпозвоночных дисках. Хребет, являющийся главной опорой человеческого организма, основой нервной и мышечной системы, постепенно утрачивает свои функции.
Таким образом, пациент ощущает боль в области шеи, между лопатками, пояснице, также непрятные ощущения могут отдавать в плечо, руку, верхнюю часть бедра. При дальнейшей динамике остеохондроза подключаются другие симптомы, такие как онемение конечностей, регулярные мигрени, нарушение функции внутренних органов на фоне снижения иннервации спинномозговых сегментов.

Болью в спине страдает каждый пятый человек
Межпозвоночные диски, утрачивая амортизационную функцию, начинают «проседать» и смещаться, ущемляя нервные корешки. Это начальная стадия грыжи. Далее, в результате неравномерной нагрузки на организм или травмы происходит разрыв фиброзного кольца, который сопровождается болью.
Таким образом, и развивается межпозвоночная грыжа, считающаяся одним из серьезных заболеваний позвоночника. Это все можно избежать, если обратиться к специалисту на стадии остеохондроза, своевременно пройти курс лечения и обязательно – реабилитацию.
Какие мероприятия входят в программу по восстановления позвоночника?
Проводится реабилитация после операции по поводу остеохондроза, а также снятия острой боли. Многие пациенты считают, что основной этап – это лечение, а восстановление – это второстепенное, поэтому проводить его можно в домашних условиях. На самом деле это не так, подробнее о лечении остеохондроза позвоночника.
Рекомендуется восстановление позвоночника проводить в санатории или в специализированных реабилитационных центрах. Если у пациента нет такой возможности, то специалист назначает ряд ежедневных процедур, которые выполняются на базе поликлиники.

Дегенеративно-дистрофические нарушения в хребте
Стандартные методы реабилитации при остеохондрозе – это массаж, лечебная гимнастика, вытяжение и физ. процедуры.
Восстановительные лечебно-профилактические мероприятия способствуют:
- укреплению мышечного корсета;
- повышению эластичности дисков;
- снятию ограничения подвижности;
- устранению асимметрии и искривления осанки;
- аккуратному восстановлению глубоких мышц.
Важно! Медицинская реабилитация остеохондроза должна повторяться раз в 6-12 месяцев (если есть необходимость, то раньше). В противном случае заболевание может вновь «проснуться» и вызвать более тяжелые осложнения, лечение которых возможно только оперативным путем.
Массаж
При остеохондрозе возникает спазм поверхностных и глубоких мышц спины, приводящий к неправильному фиксированию позвонков. Повышение тонуса мышечных волокон является одной из причин возникновения боли. Правильный массаж способен устранить патологических спазм, в результате чего восстанавливается подвижности позвонков.

Проведение профессионального массажа – путь к здоровой спине
Также с помощью ручного воздействия на спину можно добиться положительных эффектов:
- Улучшения кровоснабжения и иннервации позвоночника, спинномозговых нервов и корешков. Таким образом, тормозится развитие патологии. Кроме того, восстанавливается функция внутренних органов (головной мозг, сердце, легкие, почки и т.п.), которые страдали от недостаточного кровообращения.
- Оттока лимфы из мягких тканей спины. Снижается отечность, устраняются воспалительные процессы.
- Остеохондрозу подвержены люди, страдающие слабостью мышц спины. Массаж восстанавливает подвижность и силу в атрофированных мышечных волокнах. Это способствует укреплению мышечного каркаса и предупреждает патологическую подвижность позвоночных тел в будущем.
Умелое выполнение массажа, особенно в начальной стадии заболевания, значительно улучшит общее состояние пациента. Такие негативные симптомы, как болезненность, нарушение подвижности и чувствительности станут менее выраженными либо исчезнут вовсе.
Чаще всего при остеохондрозе назначается именно классический массаж. Первые несколько сеансов проводятся в легком режиме, а в последующем – практикуются силовые и в то же время терпимые для пациента воздействия.
Интересно знать! Профессиональные спортсмены имеют хорошо тренированные, но перегруженные мышцы, в том числе и спины. Перенапряженные мышечные волокна препятствуют поступлению крови к позвонкам и соединительной ткани. Таким образом, реабилитация спортсменов с остеохондрозом позвоночника проходит несколько иначе. Например, массаж делается намного жестче, чем обычным пациентам.
Процедура массажа состоит из нескольких этапов. Вначале проводится поглаживание и растирание поверхностных тканей. На это отводится около десяти минут.
Далее применяются более существенные приемы, состоящие из выжимания, глубокого разминания, вибраций, постукиваний и ударений. Рекомендуемая длительность ручного воздействия – сорок минут.

Как правильно провести массаж. Наглядные схемы.
Важно! Реабилитация больных с остеохондрозом позвоночника должна проходить абсолютно безболезненно. Если во время массажа пациент ощущает боль, то он должен обязательно сообщить об этом специалисту!
Процедуру следует проводить в специализированном, хорошо освещенном кабинете, оснащенным массажным столом, умывальником, ширмой и т.п.
Массажные движения должны быть мягкими, направлены по ходу лимфатических и кровеносных сосудов. Растирание начинают с воротниковой области и шеи, постепенно опускаясь к пояснице и тазу. Если присутствует асимметрическое поражение, то массируют сначала здоровую сторону, а затем – больную.
Лечебная физкультура и гимнастика
Основной принцип лечения и профилактики остеохондроза с помощью ЛФК заключается в укреплении мышц спины.
Для этого практически всегда назначаются лечебно-гимнастические упражнения, являющиеся по своей сути физиологичными, следовательно, пациент может (при необходимости) самостоятельно регулировать силу и интенсивность. Таким образом, исключается переутомление, растяжение мышц и другие травмы, нежелательные при остеохондрозе.
Помните! Лечебная физкультура и гимнастика (особенно первые занятия) проводится только под контролем тренера! Самостоятельно подобранные упражнения могут привести к усугублению патологического процесса!
Основные принципы, которые обязательно учитываются во время упражнений:
- движения проводить плавно, без резких толчков и мышечных перенапряжений;
- при выполнении упражнений не должно возникать болевых ощущений, в противном случае сообщить тренеру и временно отказаться от выполнения данного упражнения;
- напряжение мышцы обязательно должно чередоваться с расслаблением;
- следите за дыханием: вдох при напряжении и выдох при расслаблении.
Лечебная гимнастика, на усмотрение лечащего врача, может быть назначена на этапе медикаментозной терапии, направленной на устранение болевого синдрома. Как правило, это очень простые движения. Когда обострение купировано, пациенту назначаются сложные упражнения и именно они предупреждают возвращение болезни.
Интересно знать! Многие больные интересуются у специалиста, как долго проводить лечебную гимнастику? Рекомендуется делать ее ежедневно на протяжении всей жизни. Ведь выполнение гимнастики – это борьба с гиподинамией, а гиподинамия, как уже было сказано в начале – основная причина развития дегенеративно-дистрофических патологий.
Основные лечебно-гимнастические упражнения:
- Стать ровно, руки на пояс, ноги на ширине плеч. Повороты головой. Вначале выполнять медленно и очень плавно, в левом направлении, а потом – в правом. Далее голову запрокиньте вниз, стараясь подбородком достать груди. Затем запрокиньте назад, направляя затылок к спине. Голову можно надавливать рукой, чтобы оказать сопротивление, тем самым улучшить напряжение в мышцах шеи.
- Сядьте на стул, подбородок слегка приподнимите. Головой сделайте упражнение, будто пишите цифру «0», затем «1», «2» и так далее до 10. Такую тренировку можно проводить несколько раз в день, чтобы расслабить мышцы шеи и снять напряжение в спине.
- Стать прямо, спину держать ровно. Далее принять сутулую позицию – плечи постараться как можно ближе привести друг к другу, подбородок опустить вниз. В таком положении зафиксироваться на десять секунд. Затем плечи развести, спину выровнять, постараться, чтобы лопатки коснулись друг дружки. Голову при этом запрокинуть назад, затылком постараться достать спины.
- В этой же позиции, выровнявшись, работаем плечами. Вначале поднимаем одно, потом его опускаем, то же делаем со вторым. Затем поднимаем два. Также можно сделать круговые движения в одну сторону, потом в другую. При этом можно задействовать лопатки – сводить и разводить их.
- Наклоны вниз. Ноги на ширине плеч, колени не сгибать. Сначала постараться коснуться пальчиками пола. По мере частоты выполнения данного упражнения растяжка будет увеличиваться, поэтому в дальнейшем до пола достаем ладонями и упираемся ими. Голову притягиваем к коленям, насколько это возможно.
- Принимаем позицию на четвереньках. Упражнение на баланс. Правую руку и левую ногу отводим в сторону. В данном положении находимся десять секунд. Затем принимаем стартовую позицию. Далее отводим в сторону левую руку и правую ногу. Также балансируем десять секунд. Упражнение выполнить пятнадцать раз.

Простые упражнения от боли в спине
Это наиболее распространенные упражнения, которые назначаются многим пациентам, так как они практически не имеют противопоказаний.
Но, как правило, специалистами назначается еще несколько движений, затрагивающие именно тот отдел позвоночника, в котором диагностирован остеохондроз (подробнее об этом смотрите видео в этой статье). Пятнадцать минут ежедневных упражнений позволит привести в порядок спину и забыть о болях в хребте.
Вытяжение позвоночника
Скелетное вытяжение может быть сухим, которое осуществляется под весом тела человека, лежащего в наклонной плоскости, а также подводным, в этом случае тракция проводится в условиях водной среды (бассейне). Оба метода имеют свои преимущества и широко используются при реабилитации.
Сухое вытяжение – это старый метод, применяемый при различных патологиях хребта, в том числе при остеохондрозе (средняя цена одного сеанса – 1300-1600 рублей).

Сухое вытяжение позвоночника
Суть аппаратной тракции заключается в том, что кратковременная или длительная тяга, воздействующая на хребет, устраняет мышечный спазм путем возвращения позвонков в естественное положение и выравнивания патологических изгибов позвоночника.
Тянущая сила не должна превышать 10% от массы тела, в противном случае пациент будет ощущать дискомфорт и даже может произойти травматизация. В настоящее время изобретены компьютеризированные аппараты, «работающие» с больными по той программе, которую задал специалист.
Такой метод является безопасным при остеохондрозе и в то же время этого вполне достаточно для достижения стойкого эффекта. Так, за одну процедуру тело человека вытягивается на один сантиметр, а при выраженных искривлениях – на три-четыре. А вот подводное вытяжение в медицине практикуется относительно недавно. Оно бывает вертикальным и горизонтальным, первое – используется чаще.
Успешность лечения в том, что теплая вода полностью расслабляет мышечные волокна, а за счет небольшой нагрузки на спину увеличивается расстояние между двумя соседними позвонками, что способствует улучшению кровообращения и трофики в межпозвоночных дисках. Средняя цена за одну процедуру – 1300-1700 рублей.
Бассейн для вертикального вытяжения используется достаточно глубокий – около 2-2,5 метров, чтобы тело человека полностью (не включая головы) в него поместилось. Больного перед погружением закрепляют ремнями к специальной стойке, для повышения эффективности иногда крепят грузик к ногам.

Вертикальное скелетное вытяжение
Горизонтальное подводное вытяжение проводят в неглубоких ваннах (смотрите фото). Тело пациента фиксируют к щитку, который устанавливают под определенным углом (чем ниже угол, тем больше нагружается хребет).

Горизонтальное скелетное вытяжение
Вытяжение проводится двумя способами: непрерывным, то есть тяга воздействует на хребет во время всей процедуры и переменным – поочередно проводится тракция и релаксация. Второй вариант считается более эффективным.
Физиотерапия
Целью физиотерапии при остеохондрозе является стимулирование регенеративных процессов в организме и снятие болевого синдрома. Физиопроцедуры считаются эффективным, но второстепенным методом лечения. Для них характерно очаговое воздействие на пораженные ткани, не оказывая негативного влияния при этом на соседние участки и организм в целом.

Аппаратное лечение
Таблица «Физ реабилитация при остеохондрозе».
| Метод | Краткое описание |
| Электротерапия | Это наиболее простой и доступный метод лечения позвоночника. Электротерапия включает в себя франклинизацию, низкочастотную, высокочастотную и импульсную терапию. Инструкция по использованию аппарата должна четко придерживаться медицинскими работниками, так как прибор подключается к электросети. Цель лечения – нормализация кровообращения, снятие мышечного напряжения, стимулирование трофических процессов и устранение болевого синдрома. |
| Амлипульс | На очаг поражения аппарат «Амплипульс» воздействует модулированными синусоидальными токами. С помощью данного метода физиотерапии можно достичь ряда лечебных эффектов: снижения боли, активации работы сосудодвигательного центра, улучшения трофики тканей, нейростимулирующего действия. |
| Магнитотерапия | Это метод альтернативной медицины, основанный на воздействии магнитного поля на человеческий организм. Под влиянием поля в клетках происходят определенные физико-химические реакции, которые стимулируют вещественный обмен в пораженном участке, расширяют кровеносные сосуды, снимают воспалительные процессы и спазмы, блокируют нервные рецепторы (благодаря этому снижается чувствительность и ослабляется боль). |
| Ударно-волновая терапия | Лечение заключается в воздействии регулируемыми инфразвуковыми ударными волнами, которые направляются точечно, при этом не повреждаются близлежащие участки. Механический упор ударной волны улучшает микроциркуляцию и процессы трофики на клеточном уровне в мышечных волокнах, хрящевых и костных тканях. Ударно-волновое лечение стимулирует выработку клеток соединительной ткани – фибробластов. |
Все методы реабилитации позвоночника назначаются в совокупности. Взаимодополнение лечебных мероприятий ускорит процесс выздоровления. Врач, на свое усмотрение, может назначить повторный курс спустя несколько недель или месяцев. Пациенту важно прислушиваться к рекомендациям, находить время на свое здоровье и полностью следовать предписаниям специалиста.
Источник
Остеохондроз — патология позвоночного столба, сопровождающаяся дегенеративно-деструктивными нарушениями в хрящах межпозвоночных дисков и реактивными изменениями в близлежащих тканях. Характеризуется болевым синдромом, снижением чувствительности, двигательной активности, вегето-сосудистыми и трофическими расстройствами.
Заболевание часто становится причиной длительной нетрудоспособности и инвалидизации. Своевременная реабилитация при остеохондрозе позволяет добиться максимальной степени восстановления нарушенных функций организма и обеспечить нормальный образ жизни пациенту.
Стационарная реабилитация
На стационарном этапе оказывается помощь пациентам с выраженным болевым и мышечно-тоническим синдромами. Это самая насыщенная программа реабилитации при остеохондрозе. Она начинается с первого дня поступления в отделение больницы, продолжается до 5-15 дней. Восстановительный комплекс ежедневно занимает в среднем около 2,5-3 часов.
В этот период необходимо обеспечить разгрузку и покой пораженному сегменту позвоночника. С этой целью используют несколько методик.
Иммобилизация:
- ортопедический матрас;
- специальная кровать;
- ортопедическая подушка;
- ортез или корсет.
Правильная укладка пациента:
- лёжа на животе: валик под область пупка;
- лёжа на спине: плед, собранный в несколько слоев под спину;
- положение «на боку»: между коленями подкладывается подушка.

Также реабилитация при остеохондрозе включает такие направления:
- Медикаментозная терапия (анальгезирующая, противовоспалительная и т. д.) – преимущественно в виде инъекций и систем.
- Физиотерапевтическое лечение (УВЧ, ДДТ, дарсонвализация, чрезкожная нейростимуляция и др.).
- Психотерапия: обучение произвольным способам снижения болевых ощущений при помощи условно-рефлекторных методик.
- Лечебная физкультура и кинезиотерапия (такая реабилитация при остеохондрозе начинается после прекращения интенсивных болей).
Массаж и мануальную терапию в острый период использовать нельзя. Рекомендовано местное применение раздражающих, противовоспалительных мазей, гелей: финалгон, апизартрон, камфорная мазь. Возможна акупунктурная терапия.
Амбулаторно-поликлиническая реабилитация
После выписки из стационара человек продолжает реабилитацию в амбулаторных условиях, посещая поликлинику. Восстановительные мероприятия в этот период показаны вне зависимости от степени тяжести остеохондроза, в особенности при хроническом течении с периодами обострения и ремиссии.
Продолжительность этапа от 2-4 недель до нескольких месяцев и больше. Главное направление реабилитации в этот период – максимальное физическое восстановление, психосоциальная адаптация. Многое зависит от усилий самого человека.
Используют следующие методы реабилитации:
- Лекарственная терапия. Прием медикаментов продолжается, но инъекционные препараты заменяют на таблетированные и порошковые средства. К комплексу лекарств добавляют стимуляторы коллагенеза (хондропротекторы): терафлекс, алфлутоп.
- Физиотерапия: фонофорез с гидрокортизоном, магнитотерапия, УЗ-терапия и другие.
- Ортопедия. Время от времени необходимо носить разгрузочный корсет.
- Реабилитационный массаж – классический, восточный, точечный, мануальный.
- Тракционная терапия: подводная или сухая.
- Кинезотерапия, гидрокинезотерапия и ЛФК – улучшение подвижности позвоночника, укрепление брюшного пресса, мышц спины, расслабление мускулатуры вокруг позвоночного столба.
- Психокоррекция – устранение переживаний по поводу болезни, стимуляция на активное участие в реабилитации, настрой на выздоровление.

Ношение корсета при остеохондрозе
Рекомендовано санаторно-курортное лечение с грязевыми, минеральными ваннами, климатолечение, иглоукалывание.
Реабилитация в домашних условиях
В реабилитационно-профилактическом периоде болевые ощущения у пациентов снижены до минимума или отсутствуют – дискомфорт в спине, шее может наблюдаться после физических нагрузок. Цели этапа – стимуляция регенеративных процессов в тканях позвоночника, коррекция нервной возбудимости, нормализация метаболизма.
Реабилитационные методики, используемые в условиях дома:
- Поддерживающая медикаментозная терапия (хондропротекторы).
- Посещение кабинета физиотерапии – массаж, лазеролечение, магнитотерапия и др.
- Кинезотерапия – развитие правильной осанки, физиологических движений, тренировка координации движений, улучшение общего физического состояния. С этой целью рекомендована двигательная активность в виде пеших, лыжных прогулок, плавание брассом.
- Психотерапия, образовательные программы: формирование установки на систематическое выполнение упражнений ЛФК, настрой на трудовую деятельность. Посещение занятий школы «Здоровый позвоночник». Социальная реабилитация.
Все реабилитационные мероприятия не принесут успеха, если человек не придерживается здорового образа жизни, правильного питания. При остеохондрозе необходимо снизить калорийность рациона, использовать дробное питание – это поможет снизить вес, уменьшить нагрузку на позвоночник.
Общие вопросы и методы реабилитации
Реабилитация — комплекс мероприятий, направленных на предупреждение инвалидности в период лечения заболевания, а также помощь пациентам в достижении максимально возможной физической, психологической, социальной полноценности после окончания лечения. В процессе принимает участие не только медицинский персонал, но и специалисты других направлений – педагоги, психологи, социальные работники.

Реабилитация при остеохондрозе направлена на восстановление кровообращения и иннервации тканей, уменьшение болевого синдрома, спазма паравертебральной мускулатуры, ускорение процесса регенерации поврежденных структур позвоночника, предупреждение обострений заболевания.
Основные задачи восстановительной программы:
- Физическая реабилитация остеохондроза: повышение физической активности, работоспособности человека.
- Коррекция психоэмоционального состояния.
- Увеличение двигательной способности позвоночника.
- Адаптация к нагрузкам (производственным, бытовым).
- Нормализация качества жизни.
В зависимости от степени и характера нарушений, стадии заболевания, возраста, сопутствующих патологий, общего состояния человека используют разные методы реабилитации.
Лекарственная терапия
Назначение препаратов необходимо для купирования болей, нормализации микроциркуляции крови, устранения признаков воспаления. Лекарственные средства помогают быстрее вернуть человеку комфортное состояние, трудоспособность.
Используют следующие группы препаратов:
- нестероидные противовоспалительные средства. Оказывают анальгезирующее свойство, блокируют воспаление (Нимесулид, Мелоксикам, Диклофенак, Кетопрофен);
- местные анестетики (Лидокаин, Бупивакаин);
- глюкокортикостероиды (Дипроспан, Медрол);
- витамины (Цианокобаламин);
- мышечные релаксанты (Тизанидин, Толперизон);
- корректоры микроциркуляции (Пентоксифиллин);
- антиоксиданты (Октолипен, Берлитион);
- хондропротекторы (Хондролон, Румалон);
- мочегонные (Лазикс);
- стимуляторы тканевой регенерации (Актовегин) и др.
При выраженных болях проводят паравертебральные блокады. Они состоят из комплекса препаратов, обладающих:
- местноанестезирующим;
- противовоспалительным;
- противоотечным;
- анальгезирующим;
- антигистаминным и другими свойствами.
Физиотерапия
Реабилитация при остеохондрозе включает ряд физиотерапевтических процедур с целью устранения вазоспазма, снятия напряжения с мышц, улучшение кровотока и лимфооттока в области локализации патологии, ликвидации боли. Наиболее распространенные методы физиолечения:
- электрофорез с лекарственными средствами (никотиновая кислота, новокаин, эуфиллин);
- магнитотерапия;
- лазеролечение;
- диадинамотерапия;
- фонофорез;
- вибротерапия и т. д.
При остеохондрозе хорошо показывает себя метод нейромиостимуляции. Он активизирует процессы восстановления волокон, ответственных за двигательные функции. Вызывая возбуждение и сокращение мышц, он пассивно улучшает трофику, метаболизм, что предотвращает атрофию тканей, останавливает склеротические процессы.
Массаж и мануальная терапия
Массаж улучшает микроциркуляцию крови, способствует притоку кислорода к тканям, что улучшает местный обмен веществ, ликвидирует застойные явления. Он позволяет восстановить утраченные функции позвоночника, укрепить мышечный корсет, устранить болевые ощущения.
При остеохондрозе применяют следующие приемы массажа:
- классические;
- расслабляющие техники;
- растягивание спазмированных мышц;
- точечный массаж биологически активных зон;
- мануальный – индивидуально подобранное ручное воздействие на костно-мышечный аппарат позвоночника для снятия боли, увеличения объема движений, коррекции осанки.
Массаж спины при остеохондрозе
Профессиональный массаж при остеохондрозе улучшает общее состояние, восстанавливает внутренние силы организма, предупреждает рецидивы заболевания, риск развития осложнений.
Экстензия позвоночника
Метод позволяет расширить межпозвонковые пространства и освободить придавленные нервные окончания. Вытяжение позвоночника возможно за счет внешней силы (прямое воздействие) или за счет собственного веса пациента. Процедура проводиться стоя, лежа или сидя. Длительность манипуляции зависит от выносливости человека и фазы заболевания.
Наиболее распространенные виды экстензии:
- пульсирующая. Постепенное усиление нагрузки и последующее медленное ее снижение. Процедура продолжается 20 минут. Увеличивает расстояние между позвонками, снимает спазм с околопозвоночных мышц;
- кресельная. Поясничный отдел позвоночника находится в антилордозной позиции. Дополнительная сила извне не требуется. Такое вытяжение не перегружает кровообращение, снижает боль, легко переносится пациентами. Длительность сеанса: 25-30 минут. Эффект, как и при пульсирующей тракционной терапии;
- гравитационная – человек лежит на наклонном столе вниз головой. Увеличение угла наклона усиливает степень вытяжения. Процедуру начинают с 30 градусов в течение 10 минут. Наклон плоскости постепенно доводят до 60 градусов, а время экспозиции до 30 минут.

Вытяжение может проводиться в специально приспособленных ваннах, наполненных водой. У метода есть ряд противопоказаний, поэтому применять его можно только по назначению врача.
Лечебная физкультура
Комплекс лечебных упражнений назначают пациентам на стадиях полной и неполной ремиссии. ЛФК при остеохондрозе состоит из специальных и щадящих тренировок. Гимнастика снижает болевые ощущения, улучшает кровоснабжение пораженного участка позвоночника, уменьшает отечность тканей. На стадии ремиссии главной целью ЛФК является борьба с мышечной гипотрофией, укрепление мышечного каркаса спины и шеи.

Это позволяет снизить нагрузку на связочный аппарат, межпозвоночные диски, а также замедлить деструктивные процессы, затормозить дегенеративные нарушения в позвоночнике. Оздоровительный эффект от лечебной физкультуры возможен только при соблюдении определенных условий:
- комплексное сочетание определенных упражнений;
- регулярные ежедневные занятия;
- пожизненное выполнение (или максимально длительное);
- плавное увеличение нагрузки;
- индивидуальное составление программы ЛФК, с учетом особенностей пациента.
Упражнения направлены на растяжение и расслабление спазмированных мышц при остеохондрозе. Техника выполнения – без отягощения, резких движений. Положение – преимущественно «на четвереньках», сидя, лежа. Повтор движений – начинают с 4 повторов, постепенно увеличивая их до 15-20 повторений однотипного движения.
Для профилактики прогрессирования и обострения патологии необходимо строго следить за осанкой, походкой и весом – неправильное положение тела приводит к сдавливанию сосудов, нервных корешков, и как следствие — к остеохондрозу. Все методы реабилитации эффективно влияют на снижение клинической симптоматики заболевания и повышают результативность лечебных мероприятий. Комплексное применение реабилитационных мер при заболевании позволяет д?

