Международная программа лечения артрита

Программа лечения Врачи Цены Отзывы
В последнее время тактика лечения ревматоидного артрита значительно изменилась. Новое в лечении ревматоидного артрита — это отказ от выжидательной позиции и раннее назначение агрессивного курса терапии. Это привело к тому, что специалистами была признана обратимость патологического процесса на ранних стадиях заболевания при назначении активной терапии сразу после установления диагноза.
Врачи клиники «Парамита» используют самые современные методы и лекарственные препараты для помощи больным ревматоидным артритом, сочетая их назначение с методами восточной терапии.
Ревматоидный артрит в цифрах
По современным представлениям ревматоидный артрит (РА) — это сложное многофакторное, хроническое, неуклонно прогрессирующее, системное аутоиммунное заболевание, в основе которого лежит длительный воспалительный процесс в организме с язвенно-деструктивным поражением и разрушением суставов.
Причины ревматоидного поражения связывают в основном с генетической предрасположенностью, вирусными инфекциями и многочисленными внешними пусковыми факторами. Код серопозитивного РА по МКБ — 10 M05.0, серонегативного — 10 M06.0.
Поражение РА населения составляет около 1% всего населения земного шара. Болеют лица любого возраста, от младенцев до пожилых людей, чаще женщины. По статистике ревматоидный артрит был установлен на 1-м году заболевания у 57,9% пациентов, остальные лечились по поводу недифференцированного (неустановленного вида) артрита (НДА), а это значит, не получали необходимой терапии. Еще через год у 33% больных этой группы был выявлен РА, то есть, их лечение замедлилось еще почти на год.
Новейшие принципы лечения РА
В последние десятилетия сформировались основные принципы терапии ревматоидных поражений, их придерживаются специалисты всего мира.
Принцип первый — ранее выявление
Лечить ревматоидные процессы непросто, результат во многом зависит от результатов обследования, установленного диагноза и предполагаемого прогноза болезни. Выявить ревматоидную патологию на ранней стадии сложно, так как похожие симптомы наблюдаются и при других заболеваниях. Поэтому очень большое значение придается выявлению РА и установлению развернутого диагноза, позволяющего сделать прогноз течения болезни у данного больного и назначить ему адекватные лечебные мероприятия.
 Диагностика ревматроидного артрита
Диагностика ревматроидного артрита
Диагноз ревматоидного артрита ставится на основании:
- Характерных симптомов болезни.
- Данных лабораторных исследований, подтверждающих наличие РА:
- низкий гемоглобин или снижение числа эритроцитов — анемия;
- ускоренная СОЭ, высокие показатели СРБ — признак воспаления;
- наличие/отсутствие ревматоидного фактора (РФ положительный или отрицательный);
- наличие/отсутствие антител к цитруллину (АЦЦП);
- наличие в крови цитокинов, поддерживающих воспаление (ФНО альфа, ИЛ-1 и др.).
- Данных инструментальных исследований, подтверждающих диагноз:
- рентгенография — выявляется рентгенологическая стадия суставных поражений;
- МРТ — самый точный метод, позволяющий выявить нарушения, еще незаметные на рентгене;
- УЗИ — выявляются изменения суставных и околосуставных тканей.
В диагнозе обязательно отражается активность патологического процесса, она очень важна для прогноза заболевания. Индекс активности ревматоидного артрита — DAS-28 рассчитывается позволяет оценить состояние пораженных суставов и общее состояние здоровья.
ФК (функциональный класс) ревматоидного процесса позволяет оценить сохранность трудовых навыков. По степени их нарушения выделяют 4 ФК.
Диагноз должен включать в себя клиническую и рентгенологическую стадии заболевания, активность патологического процесса, наличие/отсутствие РФ и системных поражений. Это позволит подобрать больному наиболее подходящую схему лечения.
Принцип второй — раннее назначение медикаментозной терапии
Схемы лечения ревматоидного артрита нового поколения учитывают клинически подтвержденный факт, что при раннем назначении активных лечебных мероприятий патологический процесс можно остановить и даже повернуть вспять. Поэтому главной целью является раннее выявление заболевания с назначением адекватного лечения, а непосредственными задачами:
- устранение болевого синдрома;
- подавление прогрессирования заболевания болезни;
- достижение состояния стойкой ремиссии;
- предупреждение двигательных нарушений;
- повышение качества жизни больного.
Современная тактика ведения ревматоидных поражений — это агрессивная тактика, когда больному назначается комплексное лечение с максимальными дозировками основных (базисных) противовоспалительных препаратов (БПВП). При этом противовоспалительные средства подбираются по результатам обследования. Раз в квартал проводится текущее обследование с целью проверки результативности проводимой базисной терапии. В состав медикаментозной терапии обязательно вводятся биологические препараты.
 Раннее назначение агрессивной медикаментозной терапии
Раннее назначение агрессивной медикаментозной терапии
Принцип третий — сокращение симптоматической терапии
Новое в лечении ревматоидного артрита — это еще и подход к симптоматической терапии. Сейчас отказались от стандартных схем применения обезболивающих и общих противовоспалительных средств. Их назначают строго индивидуально при наличии воспалительной боли и обязательно сочетают с приемом базисных медицинских препаратов.
Допускается даже нерегулярный прием лекарств из группы нестероидных противовоспалительных препаратов (НПВП) — их принимают по мере необходимости максимально короткими курами или одноразово, используя только один препарат этой группы. Это связано с побочными эффектами НПВП — они вызывают эрозивно-язвенные поражения желудочно-кишечного тракта (ЖКТ). Еще одна опасность применения этой группы препаратов в том, что на ранних стадиях заболевания они быстро снимают все симптомы заболевания и создают иллюзию полного выздоровления. Это часто приводит к отказу больного от дальнейших лечебных мероприятий и прогрессированию ревматоидного процесса.
Еще одна группа препаратов для лечения ревматоидных поражений — глюкокортикостероиды (ГКС). Они оказывают, как симптоматическое, так (частично) и патогенетическое действие, подавляя процесс разрастания соединительной ткани в суставах, деструкцию хрящевой и костной ткани. На первых начальных стадиях ревматоидного процесса их назначают только при наличии выраженного болевого синдрома воспалительного характера — ГКС отлично снимают воспаление и боль, после чего их отменяют.
Но есть категории больных, в основном это лица преклонного возраста, которым не подходят препараты базисной терапии. В таких случаях эту роль берут на себя ГКС, назначаемые продолжительными курсами в низких дозировках. Иногда их вводят в суставы. Назначение их требует регулярного обследования больного из-за возможных побочек: остеопороза, язвенных процессов в ЖКТ и т.д.
В последние годы препараты этой группы все чаще назначают короткими курсами в высоких дозировках (пульс-терапия). Показаниями для таких процедур лечения являются тяжелые системные поражения (сердца, печени, почек).
Принцип четвертый — двигательная активность
Она необходима для профилактики контрактур и анкилозов (снижение объема движений в суставе или его полная неподвижность), а также мышечных атрофий необходима даже в период обострений — назначается щадящий комплекс лечебной физкультур — ЛФК. По мере улучшения состояния больного нагрузки увеличиваются.
Одновременно назначаются курсы лечебного массажа и физиотерапевтических процедур, усиливающих эффект ЛФК. Для сохранения нормального положения конечности назначают ношение ортезов, но только по нескольку часов в день — постоянное ношение ортезов считается неприемлемым. Двигательная активность значительно улучшает качество жизни больных с ревматоидными поражениями.
Препараты для медикаментозного лечения
Все препараты от ревматоидного артрита делятся на симптоматические и базисные. Симптоматические — это НПВП и ГКС, а базисные — синтетические и биологические.
НПВП
Лекарственные средства этой группы угнетают образование фермента циклооксигеназы (ЦОГ). ЦОГ делится на два вида: ЦОГ-2, участвующую в синтезе простагландинов, поддерживающих воспаление и боль, и ЦОГ-1, поддерживающую синтез простагландинов, стимулирующих секрецию слизи в органах пищеварения и защищающих стенки органов от различных воздействий.
Первые препараты группы НПВП — Диклофенак, Кетанов, Ибупрофен и др. эффективно подавляли оба вида ЦОГ, поэтому давали много побочных эффектов со стороны ЖКТ. Но Диклофенак и сегодня считается очень эффективным лекарством, его назначают короткими курсами для снятия боли и воспалительного процесса. Для мазей с НПВП ограничений в применении нет.
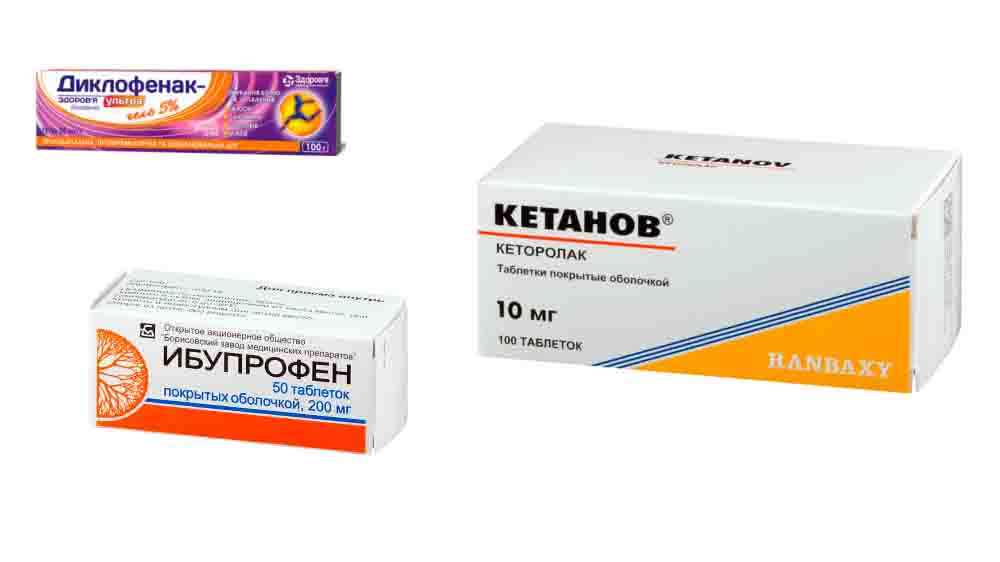 Симптоматические препараты для медикаментозного лечения
Симптоматические препараты для медикаментозного лечения
НПВП, подавляющие только ЦОГ-2 (Нимесулид, Мелоксикам), — это лекарства нового поколения. Они обладают селективным (избирательным) действием и почти не имеют побочного действия на ЖКТ при правильном применении. Они также применяются в современной практике.
Глюкокортикоидные гормоны
Глюкокортикоиды (Преднизолон, Дексаметазон, Метипред) назначаются при тяжелом течении ревматоидных процессов, сильных болях и поражении внутренних органов. В зависимости от состояния пациента эти препараты назначают или достаточно длительно малыми дозами (например, пожилым больным с противопоказаниями для базисной терапии), или короткими курсами очень большими дозами (пульс-терапия). Введение гормональных препаратов в полость сустава может приостановить его воспаление и формирование контрактуры.
Синтетические базисные противовоспалительные препараты
Синтетические базисные препараты применяются достаточно давно, но не потеряли своей актуальности. Курс начинается с назначения одного препарата этой группы. При высокой активности РА лечение начинают с Метатрексата, при средней и небольшой — с Сульфасалазина или Плаквенила. За эффективностью терапии тщательно наблюдают и если эффект есть, но недостаточный, присоединяют еще один базисный препарат (синтетический или биологический). Если эффекта нет, препарат меняют.
- БПВП первого ряда — назначаются в первую очередь:
- Метотрексат — считается «золотым стандартом» лечения РА базисными средствами; оптимальное сочетание лечебного действия и побочных эффектов; механизм действия связан с подавлением иммунных и воспалительных процессов, а также разрастания клеток соединительной ткани в синовиальной оболочке и разрушения хрящевой ткани; назначается длительными курсами до 4 — 5 лет; хорошо сочетается с Сульфасалазином, а еще лучше с Лефлуномидом;
- Сульфасалазин — таблетки с противовоспалительным и противомикробным действием;
- Лефлуномид — лекарство нового поколения этой группы; препарат тормозит активацию иммунной системы, оказывает противовоспалительное действие, подавляет процесс разрушения суставов.
- БПВП второго ряда — назначаются, если не подходят препараты 1-го ряда или в сочетании с ними. Это препараты:
- Плаквенил;
- Тауредон (соли золота);
- Циклоспорин А;
- Азатиоприн;
- Циклофосфамид.
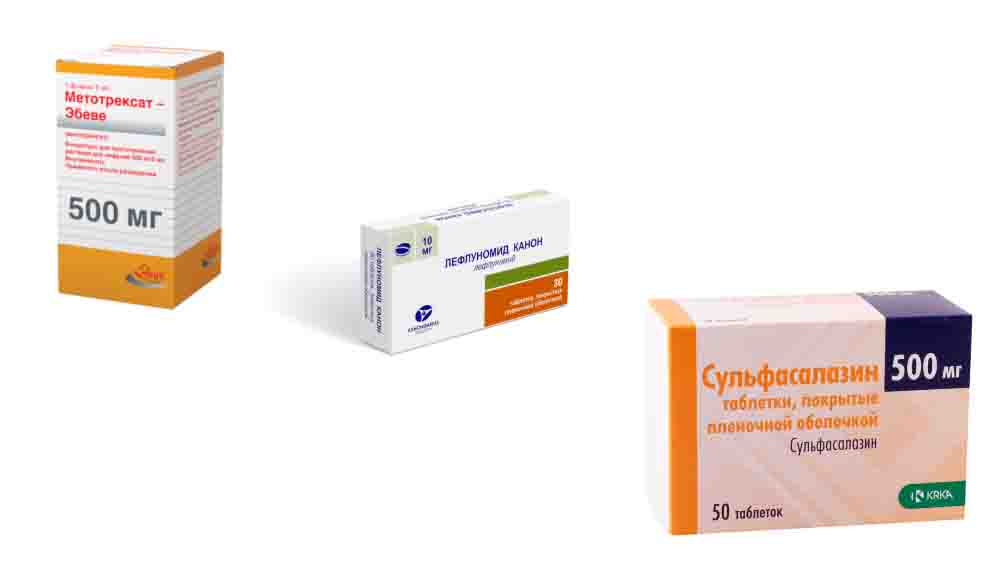 БПВП первого ряда для лечения ревматроидного артрита
БПВП первого ряда для лечения ревматроидного артрита
Биологические (генно-инженерные) БПВП — биологические агенты
Это новый метод лечения ревматоидного артрита. Лекарства данной группы — препараты нового поколения, оказывающие прицельное действие на провоспалительные (поддерживающие ревматоидное воспаление) цитокины (ИЛ-1, ФНО- альфа) или на рецепторы иммунных клеток лимфоцитов. Избирательность действия этих препаратов нового поколения позволяет свести к минимуму их побочные эффекты:
- Инфликсимаб (Ремикейд) — препарат содержит антитела к ФНО-альфа, оказывает противовоспалительное действие, тормозит развитие соединительной ткани и разрушение суставов; перспективным считается сочетание Инфликсимаба и Лефлуномида; аналогичным действием обладают препараты Адалимумаб и Этанерцепт;
- Анакинра — антитела к цитокинам ИЛ-1, оказывает противовоспалительное действие, предупреждает разрушение больных суставов;
- Тоцилизумаб — антитела к цитокинам ИЛ — 6 — аналогичное действие;
- Абатацепт — препарат содержит моноклональные антитела к рецепторам Т-лимфоцитов, отвечающих за клеточный иммунитет; отлично купирует аутоиммунные воспалительные процессы;
- Ритуксимаб — моноклональные антитела к рецепторам В-лимфоцитов, отвечающих за гуморальный иммунитет (образование антител).
Внутрисуставные инъекции гиалуроновой кислоты
Хондропротекторы что это как выбрать, насколько они эффективны
Сочетание синтетического базисного препарата Лефлуномида с биологическими препаратами (чаще всего с Инфликсимабом) отлично переносится больными и позволяет значительно улучшить результативность медикаментозной терапии ревматоидных поражений, особенно в случае неэффективности применения одного препарата (например, Метотрексата).
Дополнительные методы
Особенностью современных методов лечения ревматоидных поражений является назначение изотонических (статических) упражнений при высокой активности воспалительного процесса. Упражнения выполняются лежа с постепенным наращиванием нагрузки.
Физиопроцедуры используются на всех этапах лечебных мероприятий. В период ремиссии особенно эффективно санаторно-курортное лечение и особенно лечебные грязи.
 Физиопроцедуры используются на всех этапах лечения ревматроидного артрита
Физиопроцедуры используются на всех этапах лечения ревматроидного артрита
Для профилактики деформаций конечностей активно используются ортезы — приспособления, удерживающие конечность в правильном положении. Ношение ортеза сочетают с ЛФК, массажем и плаванием в бассейне.
Назначение индивидуально подобранной медикаментозной терапии в сочетании с дополнительными методами на ранних сроках ревматоидных поражений (в первые 3 месяца от начала заболевания) позволяет подавить прогрессирование патологического процесса и добиться стойкой ремиссии. Применение этих методов на поздних стадиях значительно улучшает качество жизни больного.
Подход к лечению ревматоидного артрита в нашей клинике
Специалисты клиники «Парамита» проходили подготовку в лучших европейских клиниках, а также в клиниках Китая и Тибета. Это позволяет значительно расширить спектр методов лечения ревматоидного артрита, сочетая передовые западные методики с проверенными столетиями восточными методиками. Обязательным условием назначения лечебных процедур является предварительное обследование и постановка развернутого диагноза. Наши специалисты используют следующие методы:
- медикаментозная терапия — применяются новейшие схемы назначения современных лекарственных препаратов; подбор схем и препаратов производится так, чтобы они идеально сочетались с другими лечебными мероприятиями;
- фитотерапия, народные способы, гомеопатия — все это входит в общую схему лечения для усиления эффективности и снижения лекарственной нагрузки;
- кинезитерапия, тейпирование, курсы ЛФК — все подбирается индивидуально для каждого пациента;
- физиопроцедуры — назначаются строго в соответствии со стадией заболевания;
- PRP-терапия — современный метод, позволяющий восстанавливать измененные ткани; основан на введении пациенту собственных тромбоцитов, обработанных по особой методике;
- рефлексотерапия (РТ) — древнекитайский метод; используя его, опытный врач может вылечить практически любое заболевание или просто остановить его прогрессирование;
- фармакопунктура — введение современных лекарств в акупунктурные точки — высокоэффективное сочетание восточных и западных методов.
Такой широкий выбор методик позволяет специалистам клиники «Парамита» в Москве быстро и эффективно справляться с болями и воспалением, характерных для ревматоидного артрита, а также предупреждать разрушающее воздействие болезни на суставы. Врачи нашей клиники не проходят мимо новых методов лечения РА и новых препаратов, не забывая старые методы, поэтому смогут помочь больному на любой стадии заболевания!
Литература:
- Яременко О.Б. Глюкокортикоиды в ревматологии: современная номенклатура дозовых режимов и рациональное применение // Укр. ревматол. журн. — 2002. — № 3. — С. 20-26.
- Яременко О.Б. Ранний ревматоидный артрит: диагностика и лечение // Мистецтво лікування. — 2004. — № 3. — С. 38-45.
- Ahmed K., Emery P. A case for early aggressive therapy. In: Bird H.A., Snaith M.L. (Еds.) Challenges in Rheumatoid Arthritis. Blackwell Science, Oxford, England, 1999. — Р. 106-115.
- Albers J.M., Paimela L., Kurki P. et al. Treatment strategy, disease activity, and outcome in four cohorts of patients with early rheumatoid arthritis // Ann Rheum Dis. — 2001. — Vol. 60. — P. 453-458.
Источник
Ревматоидный артрит — одно их самых распространенных хронических аутоиммунных системных воспалительных заболеваний — им болеет 0,5-1,0% людей в мире. По официальной статистике Минздрава РФ за 2014 год, в России зарегистрировано около 300 тысяч пациентов с РА, из них более 15 тысяч — в Москве. Однако, по мнению специалистов, в России данным недугом страдает намного больше людей. Ежегодно этот диагноз впервые ставится 26 тысячам пациентов, болезнь не щадит ни детей, ни стариков, но чаще всего с ревматоидным артритом сталкиваются женщины активного возраста. Представительницы прекрасного пола болеют РА в 2-3 раза чаще, чем мужчины, причем пик заболеваемости приходится на самый трудоспособный возраст 30-55 лет. При отсутствии своевременной активной терапии пациент становится инвалидом в течение первых 5 лет с момента начала заболевания.
В тяжелой форме РА вызывает полное разрушение суставов, которое превращает повседневную жизнь больного в непрерывную борьбу с болью и ограничением подвижности. Даже самые простые повседневные «активности» — встать с постели, подняться по лестнице, выйти на улицу — становятся настоящим испытанием воли. Заболевание может крайне негативно повлиять не только на качество, но и на продолжительность жизни пациентов — риск сердечно-сосудистых заболеваний у больных ревматоидным артритом в 5 раз выше, чем в обычной популяции.
Именно поэтому достижение ремиссии — важнейшая цель терапии ревматоидного артрита. Пациенты с РА обычно принимают лекарства всю жизнь, при этом более 30% из них нуждаются в высокотехнологичной помощи с применением генно-инженерных биологических препаратов (ГИБП), поскольку базисная терапия не приводит к контролю активности болезни.
Во всем мире эксперты признают необходимость инноваций и персонализированного подхода в лечении ревматоидного артрита, что означает выбор лекарственного препарата в зависимости от индивидуальных особенностей каждого пациента. Разработка одного из таких лекарственных средств была начата после открытия выдающимся японским ученым Тадамитсу Кишимото белка (интерлейкина-6), играющего важную роль в развитии воспалительных процессов, как в суставах, так и в организме в целом. Моноклональное антитело, зарегистрированное в России для лечения ревматоидного артрита у взрослых, а также системного и полиартикулярного ювенильного идиопатического артрита у детей, блокирует действие интерлейкина-6. Раннее начало терапии РА с применением высокоэффективных биологических лекарственных средств, которые тормозят прогрессирование заболевания и предупреждают разрушение суставов, позволяет в будущем избежать значительных затрат на множественное протезирование и длительную реабилитацию при утрате трудоспособности пациентов с РА.
«Концепция ингибирования интерлейкина-6 как метода лечения — очень продуктивна. Показания для его применения могут иметь очень большое значение не только для ревматологии, но и для других тяжелых заболеваний. Такие исследования сейчас проводятся во всем мире — мы пытаемся накопить опыт применения по разным показаниям. Я считаю, что это одно из крупнейших достижений не только ревматологии, но и мировой медицинской науки начала XXI века», — отмечает главный внештатный специалист-ревматолог Минздрава РФ, президент Ассоциации ревматологов России, академик РАН, д.м.н., профессор Евгений Львович Насонов.
«Важно, что при продолжительном лечении эффективность генно-инженерных биологических препаратов не «выходит на плато», а продолжает нарастать. Мы видим это по проценту пациентов, которые входят в ремиссию», — говорит главный ревматолог Северо-Западного Федерального округа РФ, главный терапевт Санкт-Петербурга, академик РАН, д.м.н., профессор Вадим Иванович Мазуров.
Развитие современной иммунотерапии направлено не только на поиск новых мишеней и создание таргетных препаратов, но и на усовершенствование уже существующих лекарств, доказавших свою эффективность. Это в первую очередь подразумевает оптимизацию режима дозирования и способа введения лекарства, позволяющую сделать лечение больных более удобным и комфортным. Ярким примером подобного усовершенствования (при сохранении эффективности и безопасности) является появление новой подкожной формы ГИБП.
В клинических исследованиях доказана сопоставимая эффективность и переносимость подкожной лекарственной формы, которая сокращает время введения препарата с одного часа до 15 секунд, и уже зарекомендовавшей себя формы для внутривенного введения. Под руководством медицинского работника и после соответствующей подготовки, взрослый пациент (или лицо, осуществляющее уход) может делать инъекции самостоятельно. По общему мнению врачей и пациентов, это обеспечивает не только более короткое время введения, но и создает большее удобство для пациентов, избавляет от необходимости внутривенного доступа, дает пациенту возможность получать лечение в амбулаторных условиях и обладает рядом других объективных достоинств.
«Новая форма дает нам новые возможности — больные могут быстро вернуться к своим обычным делам, активной жизни и работе. Человек, страдающий от тяжелого ревматоидного артрита, не только начинает очень быстро выздоравливать — он больше не привязан к больничной кровати. Он может путешествовать, уезжать в командировки и самостоятельно вводить лекарство. Я думаю, что за подкожной формой — будущее», — уверена заведующая лабораторией клинической фармакологии ФГБНУ «НИИР им. В.А. Насоновой», заведующая отделением ревматологии ГБУЗ «Московский Клинический Научный Центр», д.м.н., профессор Галина Викторовна Лукина.
Кроме того, терапия с использованием именно этой формы препарата требует от медицинского учреждения меньших финансовых и человеческих ресурсов (например, сестринского обслуживания, необходимого при длительном внутривенном введении, и наблюдении за состоянием пациента и т.д.).
Ревматоидный артрит — это не только тяжелое испытание для пациента, его родных и близких, но и острая социальная проблема государственного масштаба, решение которой требует комплексного подхода. Именно поэтому ингибитор интерлейкина-6 включен в Российские клинические рекомендации по лечению ревматоидного артрита и в перечни ЖНВЛП (Жизненно необходимых и важнейших лекарственных препаратов) и ОНЛП. Большинство специалистов видят необходимость включения в соответствующие перечни также и его подкожной формы — инновации, способной действительно облегчить жизнь пациентам и врачам.
Источник
