Молибденовая подагра что это

Молибденовая подагра: причины, симптомы, лечение
Заболевание, характеризующееся отложением мочекислого натрия преимущественно в суставах и почках, вследствие нарушенного обмена веществ, называют подагрой. Заболевание известно с глубокой древности – его описание встречается в трудах Гиппократа.
Основные виды подагры
Подагра в острой форме появляется внезапно после нескольких лет бессимптомного развития болезни. Подагрический приступ возникает обычно под утро, сопровождается покраснением пораженной области, отечностью, острой болью сустава. Приступ может продолжаться 1-7 дней. В этот период отмечается нарушение подвижности сустава. Если своевременно не начать лечение, то приступы будут учащаться, а болезнь перейдет на другие суставы. Этап между приступами называют межприступной подагрой, он может продолжаться год и более. Часто возникновение подагры сопровождается развитием других заболеваний, связанных с нарушением работы почек:
- мочекаменной болезни;
- нефросклерозом;
- артериальной гипертензии;
- подагрической нефропатии;
- протеинурии;
- атеросклероза.
Поэтому важно начать лечение немедленно, чтобы заболевание не приняло хроническую форму.
Ложная подагра или кальциевая, как и настоящая, вызывает воспаление суставов. Такой вид заболевания отличается немоносиликатными кальциевыми отложениями. Выявить это возможно только при рассмотрении жидкости из пораженных тканей под микроскопом и определении формы кристаллов кальция. Кальциевая подагра может развиваться совместно с обычной.
Один из видов заболевания – эндемическая подагра. Она появляется у людей, живущих в населенных пунктах, где почвы характеризуются высоким уровнем молибдена и недостаточным уровнем меди. Иначе она называется молибденовая. Вылечить такой вид заболевания возможно только на ранней фазе развития, при запущенной форме прогноз неблагоприятный.
Классификация и стадии развития
Болезнь классифицируют по этиопатогенестическому принципу, то есть по причинам ее развития, механизму накапливания мочевой кислоты, клиническому развитию болезни и видам суставных проявлений.
По этиопатогенестическому принципу различаются:
- идиопатическая подагра или первичная – развивается как самостоятельное заболевание;
- подагра вторичная – появляется как осложнение различных патологий или под воздействием медикаментозных средств.
Классификация болезни по механизму накапливания мочевой кислоты:
- метаболического типа;
- гипоэкскреторного (почечного) типа;
- смешанного типа.
Разделяют стадии подагры по клиническому течению:
- бессимптомное развитие болезни, сопровождающееся накапливанием в организме мочевой кислоты;
- наличие острых часто повторяющихся приступов;
- появление тофусов – подкожных отложений солей мочевой кислоты, вызывающих воспаление в суставах и сухожилиях;
- эта стадия наиболее тяжелая по причине развития мочекаменной болезни и других почечных патологий.
Развитие эндемической подагры
Молибден является редким элементом. С его помощью активизируются отдельные ферменты, в частности флавопротеины, он оказывает влияние на пуриновый обмен, тем самым ускоряя выведение из организма мочевой кислоты. Воздействует на обмен меди.
Суточная норма молибдена – 2 мкг/кг, то есть для взрослого человека дневная потребность составляет 150 мкг. Доза в 5 мг молибдена токсична для человека, а 50 мг – летальна.
При избыточном содержании молибдена в пище повышается формирование оснований пурина, входящих в нуклеиновые кислоты. Если почки не справляются с их выведением, то в организме накапливается излишняя мочевая кислота, которая, откладываясь в хрящах и сухожилиях, вызывает развитие подагры.
Существуют другие пути возникновения молибденовой подагры. Так, у людей, вынужденных в силу профессиональной деятельности контактировать с молибденом, довольно распространен этот вид заболевания.
Впервые профессором В.В. Ковальским было выявлено такое эндемическое заболевание в Анкаванском районе Армении, где отмечено высокое содержание молибдена в почве и распространены случаи развития подагры.
Чрезмерное накопление молибдена в органах и тканях может наблюдаться вследствие превышения безопасной нормы его поступления с пищей. Если суточное потребление не превышает от 0,5 до 10 мг – отмечаются биохимические отклонения, но они не приносят существенного вреда здоровью.
Доза 10-15 мг/день вызывает интоксикацию. С превышением молибдена 15 мг/сутки активно действует сложный фермент ксантиноксидаза, участвующий в пуриновом обмене, вследствие чего мочевая кислота скапливается, повышая тем самым вероятность развития подагры. Такие случаи отмечаются у лиц, контактирующих с молибденом на производстве.
При стабильной молибденовой интоксикации возникает пневмокониоз, раздражаются слизистые оболочки, снижается вес.
Основные источники молибдена:
- пивные дрожжи;
- говяжья печень;
- говяжьи почки;
- морковь;
- горох;
- чечевица;
- цветная капуста;
- чеснок;
- зеленый горошек;
- цельные зерна пшеницы;
- шпинат.
Признаки повышенной концентрации молибдена:
- высокая активность ксантиноксидазы;
- появление подагрического артрита, уратурии или мочекаменной болезни;
- рост концентрации мочевой кислоты в моче;
- пневмокониоз – хроническое заболевание легких, развивающееся при длительном вдыхании пыли и вредных соединений; раздражение слизистых;
- заболевания крови;
- снижение веса.
Клинические симптомы заболевания
Бессимптомный период подагры, как правило, продолжается несколько лет, после чего переходит в следующую стадию. Приступ острой боли возникает внезапно, чаще проявляется на большом пальце ноги. Воспаление сопровождается повышенной температурой. Может наблюдаться озноб, рвота, диарея, сердечные боли. Пораженный сустав опухает, краснеет.
Особенностью заболевания является формирование тофусов – плотных наростов на суставах. В результате постепенного разрушения суставов, тофусы могут лопаться, тогда видны кристаллы солей мочевой кислоты.
Хроническая форма заболевания приводит к деформации сустава. Если подагру не лечить, то болезнь перейдет на другие суставы.
Медикаментозное лечение подагры
Основные цели терапии при подагре: устранение причины возникновения заболевания, нормализация накапливания мочевой кислоты, снятие боли. Во время приступов подагрического артрита необходимо обеспечить покой больному. Для снятия болевых ощущений к суставу рекомендуется прикладывать лед.
На этом этапе лечение направлено на снижение болевых ощущений, снятие отека, нормализацию подвижности суставов. При остром приступе болезни применяют препараты-нестероиды: «Ибупрофен», «Напроксеном». Если поражены сразу несколько суставов назначается «Нимесулид». Не рекомендуется для снятия воспаления применять «Аспирин», в связи с тем, что препарат действует на уровень мочевой кислоты.
Может применяться противоподагрический и обезболивающий препарат «Колхицин». Он эффективно лечит заболевание, но имеет противопоказания к применению при почечной недостаточности, часто развивающейся на фоне подагрического артрита.
Если нестероиды не достаточно эффективны, то назначаются кортикостероиды с содержанием синтетических аналогов натуральных гормонов человека. Этот вид препаратов может спровоцировать повторное обострение заболевания, поэтому лечение проводится в условиях стационара под наблюдением врача.
Профилактика приступов и лечение хронического заболевания осуществляются с применением препаратов, понижающих накопление мочевой кислоты. Действие «Аллопуринола» направлено на предотвращение накапливания мочевой кислоты, «Сульфинпиразон», «Уродан», «Этамид» – обеспечивают ее выведение.
Схема лечения зависит от индивидуальных особенностей больного, клинических проявлений заболевания, общего состояния организма.
Физиотерапевтическое лечение
Физиопроцедуры применяются в основном для лечения заболевания в межприступном периоде. Они положительно воздействуют на синовиальную оболочку сустава, способствует выведению мочекислых солей, улучшая функциональные возможности почек. Этот вид лечения снимает воспаление, уменьшает тофусы, снижает частоту, продолжительность, выраженность приступов.
Под воздействием ультразвука на пораженный сустав уменьшаются отложения уратов, спадает воспаление и боль.
Фонофорез с гидрокортизоном эффективнее, чем ультразвук. Поступающий во время процедуры гидрокортизон, обладая иммуносупрессивным действием, снижает воспаление, усиливает местное кровообращение и лимфообращение, ускоряет выведение солей из пораженных тканей.
Теплолечение, включающее грязевые и парафиновые аппликации, совмещение аппликаций и индуктотермии, значительно улучшает функциональность суставов, уменьшает болевые ощущения и воспаление, снижает концентрацию уратов.
Диетотерапия при подагре
Действенность медикаментозной терапии усилится, если придерживаться правильного питания.
Возникновение молибденовой подагры связано с увеличением уровня молибдена в организме. Поэтому следует исключить из рациона содержащие его продукты. Длительная варка очищенных овощей, размораживание мяса в воде способствует выходу из них молибдена.
Необходимо отказаться от жирной, сладкой, копченой, соленой, острой пищи, способной вызвать обострение заболевания.
Следует исключить блюда из мяса и рыбы.
Требуется ограничить использование соли, ее суточное потребление не должно превышать 7 г. Во время приступов соль нужно полностью исключить.
Следует пить не меньше 2 литров жидкости ежедневно. Улучшают обмен веществ при подагре свежевыжатые соки из огурцов, тыквы, кабачков.
Прогноз подагры при своевременно начатом лечении благоприятен. Без лечения болезнь будет прогрессировать, переходя на другие суставы. Хроническую форму подагры вылечить практически невозможно.
Источник статьи: https://cutw.ru/revmatologiya/molibdenovaya-podagra-prichiny-simptomy-lechenie
Источник

Врач-ревматолог 1 категории. Кандидат медицинских наук.
Шишкина
Ирина Александровна
Стаж 8 лет
Врач-ревматолог 1 категории. Кандидат медицинских наук. Награждена Почетной грамотой администрации г. Кирова за высокий профессионализм и многолетний труд по оказанию помощи населению, 2018 г. Победитель регионального этапа Всероссийского конкурса врачей в номинации «Лучший терапевт», 2018 г.
Записаться на прием
Подагра или подагрический артрит – это ревматическое заболевание системного характера, причиной которого является повышенное содержание мочевой кислоты в крови (больше 6,8 мг/дл). Состояние артрита развивается из-за кристаллизации моноурата натрия в синовиальной жидкости с последующим фагоцитозом и образованием инфламмасом. Именно последние являются главным механизмом системного воспаления. Подагра, что это за болезнь и как с ней бороться – нужно знать, особенно если на ноге стала беспокоить косточка. Она появляется в области сустава большого пальца. Среди ревматических патологий подагра занимает второе место после остеопороза. Заболевание возникает чаще у мужчин, чем у женщин. Официальная статистика свидетельствует, что 0,3% населения в РФ живут с диагнозом подагра.
Вся важная информация о подагре
Заболевание подагра характеризуется наличием аутовоспалительных особенностей и регулярными острыми приступами. Чаще всего патология развивается в суставах стоп и в области большого пальца, но подагра на руках, в локтях, коленях также может дать о себе знать.
У мужчин заболевание диагностируется после 40 лет, а у женщин – после менопаузы. Приступ подагры сложно спрогнозировать. Он наступает внезапно. Какой именно фактор влияет на кристаллизацию моноурата натрия с последующим образованием тофусных очагов – неизвестно. Нарушение концентрации мочевой кислоты в крови может быть генетически обусловленным или приобретенным.
Какие причины развития патологического состояния суставов
Причины подагры кроются в нарушении пуринового обмена. И большую роль в этом играет питание человека. В списке причин находятся:
- чрезмерное употребление пива и алкоголя;
- прием ряда лекарств (аспирин, тиазидовые диуретики, циклоспорин);
- употребление продуктов с повышенным содержанием пуриновых оснований;
- регулярное переедание;
- хирургические вмешательства и трансплантация органов;
- отравление свинцом;
- диабет, псориаз, гипертония, почечная недостаточность, ишемическая болезнь сердца.
Симптомы при подагрическом артрите
Симптому подагрыпроявляются внезапно. Приступы появляются преимущественно в ночное время. Спровоцировать может стресс, эмоциональное перенапряжение, переутомление, незначительная травма или избыточное употребление белковой пищи. Диета при подагре имеет большое значение. С ее помощью можно корректировать состояние и течение болезни.
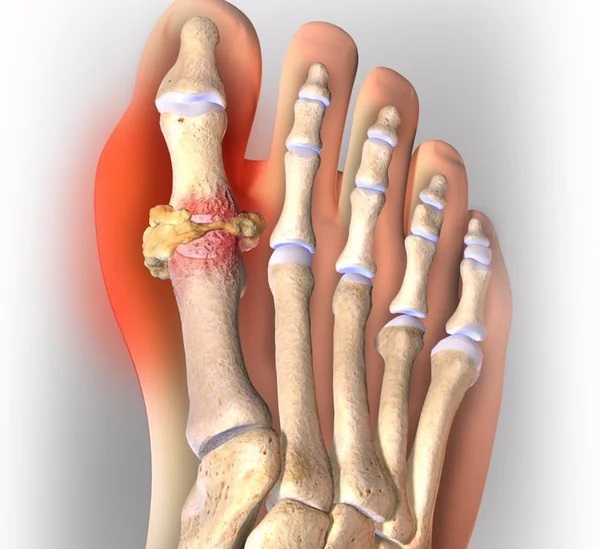
Признаки подагры:
- сильный болевой синдром;
- наростание боли в течение 8-12 часов;
- покраснение и отечность в области пораженного сустава;
- гипертермия кожи и повышение температуры тела;
- ограниченная подвижность суставов;
- могут быть тофусы с извержением содержимого.
Классификация и виды подагры
Поклассификации подагра подразделяется две категории. Первичная и вторичная форма обусловлены разными факторами. Клиническая картина имеет отличия. Острая или первичная подагра симптомы проявляет внезапно. Общее самочувствие ухудшается, может быть лейкоцитоз и тахикардия. Приступ подагры может затягиваться до 3 недель. Без терапии и при наличии воспалительного процесса больше 3 месяцев заболевание переходит в хроническую стадию. В системе классификации различают следующие виды подагры:
- идиопатическая;
- тофусная;
- свинцовая;
- молибденовая;
- известковая;
- ревматоидная;
- неуточненной этиологии.
Гендерные различия течения заболевания
Соотношение случаев патологии между мужчинами и женщинами составляет в среднем 7:1. Признаки подагры у женщин проявляются меньше по причине низкого содержания мочевой кислоты в крови и более высокого показателя эстрогена в крови. После менопаузы показатель приближается к уровню мужчин.
Если раньше средний возраст для патологии составлял 40 лет, то сейчас начинается от 30. С каждым годом количество пациентов с подагрическим артритом увеличивается. Исследования в этой области показали один из факторов, почему у женщин стала чаще диагностироваться подагра. Причина кроется в приеме диуретиков. В 1/3 случаев это необоснованное решение. Для подагры признаки и лечение у женщин имеют свои особенности в зависимости от возраста. Например, может повыситься риск развития заболевания при ранней менопаузе.
Какие группы людей подвержены ревматической патологии
Подагра, что это за болезнь – основной вопрос, когда начинает ухудшаться самочувствие на фоне характерных симптомов. В группе риска находятся люди, которые:
- имеют генетическую предрасположенность;
- часто употребляют алкоголь;
- в анамнезе имеют частые инфекционные болезни;
- впадают в крайности питания (голодание и переедание);
- часто посещают сауны и бани.
В чем опасность подагры
Симптомы подагры у женщин и мужчин нельзя игнорировать и терпеть в надежде, что боль утихнет сама. Без должного внимания к купированию приступов большая вероятность разрушения пораженных суставов. Особенно, когда кристаллизация становится ощутимее, боль интенсивнее и патология переходит в хроническую стадию. Диагностика подагры позволяет установить стадию болезни и принять меры. В противном случае возможно развитие осложнений в виде распространения подагрического артрита на другие суставы и мочекаменной болезни.
Подагрический артрит: диагностика и терапия
Проявление признаков подагры и лечение заболевания зависит от интенсивности развития патологии. Диагностические мероприятия начинаются со сбора анамнеза. Врач устанавливает наличие хронических заболеваний, генетической предрасположенности, провоцирующих факторов, образ жизни и привычки питания. Признаки и лечение подагры у мужчини женщин схожи. Лабораторные и инструментальные исследования состоят из:
- анализов крови (общий и биохимический);
- общего анализа мочи;
- исследования синовиальной жидкости;
- исследования уровня мочевой кислоты;
- определения уровня уратов в сыворотке;
- бактериологии синовиальной жидкости;
- пункции сустава (по назначению врача);
- МРТ или УЗИ суставов и почек.
Назначение лечения

Для заболевания подагра лечение назначается в зависимости от полученных результатов анализов. Терапия назначается врачом-ревматологом. Полностью вылечить подагру нельзя. С помощью поддерживающей терапии и соблюдения медицинских рекомендаций, контроля питания можно купировать болезненные приступы, их интенсивность и регулярность возникновения. Для подагры клинические рекомендации заключаются в применении фармакологических и немедикаментозных методик. Главная задача – стабилизация показателей уровня мочевой кислоты в крови и уменьшение количества кристаллических отложений. Условно можно разделить лечение подагры на три этапа:
- купирование острого приступа и уменьшение болевого синдрома;
- предупреждение развития заболевания;
- профилактика патологии.
Лекарство от подагры прописывает ревматолог в зависимости от тяжести приступа, количества пораженных суставов, наличия почечной недостаточности. В медикаментозной терапии в разной комбинации и концентрации применяют: колхицин, преднизолон, НПВП, ГКС внутрисуставно, ингибиторы ксантиноксидазы и др. Лечение подагры на ногах у мужчини женщин во многом зависит и от соблюдения специальной диеты.
Лечение подагры в домашних условиях предполагает выполнение медицинских рекомендаций: прием лекарств по назначенной схеме и соблюдение диеты на постоянной основе.
Специфика составления рациона
Особый контроль требует питание при подагре с целью понижения до допустимого уровня мочевой кислоты в крови. Ревматолог проводит детальную консультацию каждому пациенту, ведь от самоконтроля зависит результат терапии. Рекомендуется придерживаться диетического питания – стол №6 и №8.
Запрещенные продукты при подагре:
- жирные разновидности рыбы, мяса, субпродукты;
- алкоголь в любом виде и количестве;
- консервы, сало, мясные бульоны;
- бобовые (фасоль, соя и горох) и грибы;
- шоколад, какао, крепкий чай, кофе;
- щавель, шпинат, баклажаны, редис, салат;
- копчености и колбасные изделия;
- малина и кондитерские изделия с жирными кремами.
Вопрос-ответ
Можно ли вылечить подагру навсегда?
Полностью вылечиться от заболевания нельзя. Но и отчаиваться не стоит. Доказано, что для подагры медикаментозное лечение и диета являются основными составляющими хорошего самочувствия, несмотря на диагноз. Избавиться от патологии невозможно, но предотвратить негативное влияние на суставы и их разрушение можно.
Как лечить подагру в период обострения?
Симптомы подагры на ногах у мужчин и женщин, на руках, локтях и в области других суставов (полиартрит) нивелируются с помощью медикаментозной терапии. Необходимо пить не меньше 2 литров жидкости (щелочные минеральные воды, морсы, овощные соки) в день и придерживаться малокалорийной и низкоуглеводной диеты с включением полиненасыщенных жирных кислот. Профилактика подагры имеет определяющее значение, позволяя сократить частоту возникновения острых приступов и их интенсивность.
Что можно есть при подагре?
Меню при подагре разрабатывается с учетом исключения запрещенных продуктов. Диета №6 позволяет снизить уровень мочевой кислоты в крови, нормализовать обмен пуринов и сдвинуть реакцию мочи в щелочную сторону. Для улучшения самочувствия рекомендуется также №7 и №8. В питание могут входить: мясо, рыба и птица только нежирных сортов, пшеничный и ржаной хлеб 1-го и 2-го сорта, молоко, творог, кефир низкой жирности, салаты из свежих и квашеных овощей, омлеты, вегетарианские первые блюда.
Источник
