Может ли болеть поджелудочная железа от остеохондроза
Сбой в работе поджелудочной железы может обернуться серьезным приступом. Знать о местонахождении важнейшего органа пищеварения в теле человека нужно. Это поможет определить локализацию болевого синдрома и по основным признакам быстро сориентироваться в проблеме.

Где она находится у человека, где расположена?
Рассматривая анатомическое строение брюшной полости человека, стоящего прямо, можно описать, как размещены органы в ней:
- сразу под диафрагмой находятся печень и желудок (основная часть печени – справа, желудка – слева);
- с левого бока, около желудка есть еще один орган, маленького размера, – селезенка;
- перед печенью, рядом с желудком помещается желчный пузырь;
- за желудком, прижимаясь к задней стенке брюшной полости, расположена поджелудочная железа;
- ниже – начинаются толстая и тонкая кишка.
Таким образом, интересующий нас орган лежит не под желудком, как об этом ошибочно думают, исходя из названия, а за ним. Если человек находится в горизонтальном положении, тогда поджелудочная железа действительно, оказывается ровно под желудком.

Со стороны спины расположение поджелудочной определяется по позвонкам: орган упирается изнутри в область между первым и вторым позвонками, принадлежащими поясничному отделу. Со стороны живота ориентируются на пупок: примерно на 6–9 см выше его.
Если говорить о размерах, то нормой у взрослого человека считается примерно 20-сантиметровая, весящая около 75 грамм поджелудочная железа.
Состоит она из трех отделов:
- основного – головки (начинается рядом с желчным протоком);
- тела (за желудком, вдоль поперечной кишки);
- хвоста (проходит возле селезенки).

То есть основная часть поджелудочной располагается справа от срединной линии живота, а ее хвост уходит в область левого подреберья.
Какие функции выполняет орган?
Функции поджелудочной железы условно делят на две основные:
- Эндокринную (или внутреннюю).
- Экзокринную (или внешнюю).

Первая отвечает за выработку гормонов, регуляцию обмена веществ. Вторая – за выделение панкреатического сока.
Внешняя секреция важна для того, чтобы правильно переварить пищу, попавшую из желудка в двенадцатиперстную кишку. Поджелудочная железа выделяет панкреатический сок, включающий в себя достаточное количество следующих ферментов:
- липазов, которые расщепляют жиры;
- лактазов и амилазов, переваривающих углеводы;
- трипсинов и химотрипсинов, так необходимых для усвоения белков.

Ферменты – это еще не все ценные вещества, которые содержит панкреатический сок. В нем также имеются элементы, способные предохранять слизистую кишечника от чрезмерной кислотности. Эти важные вещества нейтрализуют кислоту из желудочного сока и тем самым регулируют щелочной баланс ЖКТ.
Внутренняя секреция заключается в сбалансированной выработке таких гормонов, как глюкагон и инсулин. Первый повышает глюкозный уровень в крови, второй – понижает. В результате получается адекватный углеводный обменный процесс. Если в нем что-то пошло не так – развивается сахарный диабет.
Где болит, с какой стороны?
Очень часто человеку трудно описать болевой синдром, охватывающий его во время панкреатического приступа. Ощущения могут иметь следующие вариации:
- резкая боль в правом подреберье, отдающая в поясницу;
- ноющая боль под диафрагмой с покалыванием в левую руку;
- опоясывающая пупок сильная боль, которая немного облегчается при наклонах вперед.

Воспалившая поджелудочная железа, как правило, начинает болеть с основной своей части – с головки. Поэтому и боли скорее возникают в области, расположенной чуть выше пупка, справа от срединной линии. Если резкая боль резонирует в спину, в ее поясничный отдел, речь идет уже о распространении воспаления на хвост органа и на более серьезные патологии.
Почему болит?
Болевой синдром могут вызвать патологические процессы, происходящие в поджелудочной железе:
- когда повышается внутреннее давление в органе;
- если сдавливается желчный проток;
- возможно, влияние на сенсорные нервы фиброзных изменений в тканях;
- из-за ишемии сосудов, обогащающих кровью орган;
- появление кисты или ракового образования.
Воспаленная, отекшая поджелудочная железа увеличивается в размерах и давит на соседние органы. Из-за этого боль может усиливаться и распространяться по всей брюшной области.
Причин же, по которым панкреатические боли, вообще могут возникнуть, довольно много. К самым основным первичным факторам, по которым поджелудочная железа не справляется со своими функциями и дает сбой, относят:
- систематическое переедание и увлечение жирными блюдами;
- отравление организма никотином, алкоголем, химикатами, медикаментами;
- желчекаменная болезнь.

Нередко панкреатит возникает на фоне долгого психического или физического перенапряжения. Практически все причины панкреатической боли – это длительное систематическое пренебрежение здоровьем, не долечивание хронических болезней, ослабление иммунитета.
Как понять, что болит именно она?
Иногда легко спутать панкреатическую боль с другой патологией. Например, при радикулите неприятные ощущения возникают ближе к левому боку и могут резонировать в подреберье. Поэтому нужно обращать внимание не только на то, как болит поджелудочная, но и на сопутствующие симптомы:
- Если к резкой боли добавляется непрерывная рвота, можно заподозрить пищевое отравление. Острый панкреатит отличается тем, что боль становится все интенсивнее, а рвота не приносит даже временного облегчения.
- Частые давящие неприятные ощущения вверху живота и чувство переедания от малых порций говорят о хроническом панкреатите. Дополнительно об этом могут свидетельствовать снижение веса, сухость и горечь во рту.
О серьезных проблемах поджелудочной железы можно судить и по калу. Массы на вид становятся блестящими, прилипают к стенкам унитаза и могут содержать видимые кусочки не переваренной пищи.
Основные симптомы
Нарушенная секреция поджелудочного сока вызывает типичную и для мужчин, и для женщин симптоматическую картину:
- Болевой синдром. Невыносимая режущая боль над пупком, уходящая в левое подреберье или ноющая, нарастающая. Некоторое облегчение приносит сидячее положение с наклоном вперед или «поза эмбриона».
- Диспепсические расстройства. Тошнота, рвота с желчью, диарея, вздутие, отрыжка – все эти признаки сопровождают сбой ферментации панкреатического сока.
- Интоксикация. Ферменты, заблокированные в поджелудочной железе, начинают разрушать окружающие ткани, а пища в двенадцатиперстной кишке, не получив нужные элементы для расщепления, разлагается. Все это отравляет организм и проявляется в тахикардии, холодном поту, повышении температуры тела, головных болях, сильной слабости, головокружении.

Хронический панкреатит ведет к еще более серьезным патологическим процессам в организме. Например, из-за разбалансировки выработки инсулина, начинается сахарный диабет. А нарушения обменного процесса влияет на печень. В результате появляется желтушность кожных покровов и глазных склер.
Какие симптомы и признаки патологий органа?
По клинической картине и характеру болей врачи могут определять ту или иную патологию органа.
О наличии кисты, которая растет и увеличивает пресс на панкреатические ткани, говорит характерная симптоматика:
- ноющая боль после или во время трапезы;
- приступы тошноты с головокружением;
- рвота без облегчения общего состояния.
Об отечности и увеличении воспаленной железы сигналят симптомы:
- тяжесть и вздутие верхней части живота;
- потеря аппетита и тошнота;
- привкус желчи во рту;
- нестабильный стул.
О панкреатическом неврите, при котором воспаленная зона увеличивает сенсорность нервных окончаний, свидетельствуют признаки:
- боли высокой интенсивности в левом боку с резонацией в поясницу;
- болевой синдром несколько ослабевает, если наклониться вперед и обхватить руками колени;
- тошнота возникает из-за резкого приступа боли, когда становиться трудно дышать.
Чем скорее будет поставлен точный диагноз и начато полноценное лечение, тем меньше вероятность развития патологий и последствий.
Диагностика заболеваний
Для подбора эффективной комплексной терапии, прежде всего, необходим точный диагноз. Для его квалифицированного дифференцирования проводят комплекс диагностических мер, включающий несколько этапов:
- Визуальный осмотр врачом кожных покровов, глазных склер. Прощупывание болевых зон методом пальпации.
- Изучение анамнеза, генетических предрасположенностей, других хронических заболеваний пациента.
- Изучение лабораторным методом показателей крови, кала и мочи. В кровяной сыворотке измеряют уровень панкреатических ферментов. Биохимическим анализом выявляет степень активированности билирубина и печеночной ферментации, а также глюкозо содержание. В моче анализируют амилазный уровень. Содержание не переваренных жиров определяют из кала.
- УЗИ брюшной полости показывает контуры поджелудочной и степень ее увеличения, присутствие каменистых образований или рубцов в желчепротоках. С теми же целями могут назначать рентгенографию или послойную компьютерную томографию.

Только все данные в совокупности могут дать ясную картину патологии и помочь найти наиболее эффективную стратегию лечения.
Лечение
Консервативная методика лечения состоит из медикаментозных препаратов и обеспечения максимального покоя поджелудочной железе (голода с последующим переходом на строгую диету). К терапии могут быть добавлены некоторые домашние средства и рецепты народной медицины, но только после предварительного согласования с врачом.
Антацидные препараты
Медикаментозное лечение обязательно включает прием антацидных препаратов – лекарств, способных подавлять соляную желудочную кислоту. Сила действия, продолжительность эффекта и состав – основные характеристики лекарств, которые различают в этой группе.
К самым эффективным и быстродействующим относят антациды всасывающиеся. Предпочтение отдают проверенным много раз простым соединениям:
- окисю магния;
- фосфорнокислому или сернокислому натрию;
- гидрокарбонату натрия.
В стационарном лечении эти вещества вводят в чистом виде внутривенно. В амбулаторном лечении популярны аптечные препараты, состав которых основывается на перечисленных антацидах (речь идет о микстуре Бурже, смесях Ренни или Тамс).
Антациды не всасывающиеся действуют более продолжительный период, хотя и наступает эффект от них медленнее. На этих элементах (алюминиевой соли кислоты фосфорной, гидроокиси магния, алгината) основывается фармацевтика, выпускающая такие препараты, как «Алмагель», «Фосфалюгель», «Маалокс».
Ферментные препараты
Из-за ферментативных дисфункций пища плохо усваивается, и человеку, страдающему воспалением поджелудочной железы, прописывают препараты-ферменты. Потому, на каком веществе лекарства основаны, их делят на группы:
- их животных белков;
- растительные.
В производстве первых (например, панкреатина, мезима, креона) используют белок свиной. Он улучшает пищеварение и ферментацию панкреатического сока. Но может вызывать аллергии. Особенно у детей и беременных женщин. Вторая группа действует мягче и слабее, зато основывается на не аллергенных папаине или рисовом грибке (сомилаз, пепфиз, юниэнзим).
Гастроэнтерологи предупреждают о зависимости организма, привыкшего к искусственной ферментации. Со временем поджелудочная железа отказывается вырабатывать нужные элементы самостоятельно.
Поэтому, если патология еще не зашла слишком далеко, врачи сами рекомендуют рассматривать лекарственные рецепты народной медицины (травы, отвары, настои) – те, которые улучшают перистальтику желудка и выработку ферментов естественным природным путем.
Оперативное вмешательство
Хирургический метод лечения поджелудочной железы применяют нечасто, только если традиционная терапия не справляется с задачами и патология быстро прогрессирует. Показаниями к операции становятся кисты, раковые образования, некроз поджелудочных тканей, большие камни в желчных протоках.
Операция проходит под общим наркозом. В ходе вмешательства хирург может отсечь часть органа (провести резекцию отдельного пораженного участка) или удалить только опасное образование (кисту, опухоль). В исключительных случаях возможна пересадка поджелудочной железы. Во время операции купируется воспалительный процесс, устраняется болевой синдром, проводится дренаж и вывод желчи.

Как ухаживать за органом?
Лечение поджелудочной железы – это всегда сложный и долгий процесс. Намного легче предотвратить новое воспаление органа, придерживаясь простых советов гастроэнтерологов:
- Отказаться от алкогольных напитков и никотина. Ничто так сильно не разрушает поджелудочную и печень, как эти две опасные привычки.
- Следить за здоровым рационом в питании. Обильная жирная пища ведет к тому, что поджелудочная перестает справляться с выработкой ферментов в достаточном количестве, чтобы переварилась вся вредная еда.
- Периодически нужно очищать организм от шлаков и токсинов. Раз в месяц желательно устраивать разгрузочный день, полностью отказавшись от пищи, принимая лишь целебные отвары из трав.
Укрепить здоровье поджелудочной железы помогают полезные соки, приготовленные дома: морковный, картофельный, из петрушки и алоэ вера. Очень полезно начинать день со стакана чистой воды, в которую добавлена одна столовая ложка лимонного сока и одна чайная ложка меда.
Роль диеты в лечении органа
Диетическое питание – основополагающий фактор здоровой поджелудочной железы. Задача правильного рациона в том, чтобы как можно меньше нагружать ЖКТ тяжелой пищей, перенасыщенной жирами, белками и углеводами.
Пережив панкреатический острый приступ, человеку прописан голод для полного покоя поджелудочной и возможности очиститься от интоксикации. Нормальная ферментация не сможет восстановиться без строгой диеты.
Без нее не помогут ни медикаменты, ни народные средства. Только строжайшее соблюдение советов диетологов способно действительно вылечить заболевания поджелудочной железы.
Источник
#1
Добрый день, уважаемые врачи! Нужна Ваша консультация. Боли больше 2 месяцев. Началось с острой боли слева от солнечного сплетения, немного уходя под левое ребро, боли резкие колющие. При движение боль усиливается, когда нагибаешься боль усиливается. Если нажать на эту точку ( придержать ее) и сделать движение боль меньше. Так же отдаёт в спину ( слева) , левое плечо и левую руку. Кисть болит как буд- то выкрутили. Боли мигрирующие, то спина может резко заболеть , то прям жутко крутит кисть где большой палец.
Один врач сказал панкреатит хронический, другой что проблемы с позвоночником. Обследования: мрт поджелудочной все в норме, показатели амилазы и липаза- норма. По ФГД язв нет, поверхностный гастрит, дуоденит. Рентген шейного отдела неустойчивость в одном месте. МРТ грудного отдела начальная стадия остеохондроза , грыжи шмоляра . Так как сижу на правильно Питание- похудела на 5 кг. Стала замечать болевую точку на позвоночники в районе ниже рёбер на спине ( когда сажусь на лавку удоряюсь этим позвонком и не приятно) Во сне боли не беспокоят, причём когда болит в районе солнечного сплетения не болит рука и спина, когда там прошло, заболела рука и прям выкручивает ее. С утра скованность( допустим сажусь на стул , наклоняю голову вниз до груди , так болит в районе груди-поясницы на спине, в течение дня не болит .
Какие обследования посоветуете пройти, к кому обратиться? Спасибо за любое мнение !!!!!!! Очень жду отклика !!!!!
#2
@Натали 123, здравствуйте!
Покажите, пожалуйста, имеющиеся снимки врачам форума.
О том, как это сделать, смотрите здесь
Вы можете обратиться к любому специалисту форума на странице его личного профиля или в переписке, дав ссылку на свою тему и задав вопросы, которые Вас интересуют.
#3
мрт поджелудочной все в норме, показатели амилазы и липаза- норма
И ни тошноты, ни рвоты. О каком панкреатите тогда может идти речь.
#4
@горошек, рвоты нет, иногда бывает тошнотворное состояние и отсутствие аппетита( думаю из за того что ничего вызывающего аппетит, мне нельзя ( салат, квашенную капусту и тд) а есть без бульонные супы и гречку уже сложно) пить не пью, боясь нарушить диету, спровоцировать обострение.Вернее я даже не отследила ещё взаимосвязь с питание, могу день не поесть заболело , могу 5 раз в день по чуть чуть по диете( всеравно болит)
#5
Так как сижу на правильно Питание- похудела на 5 кг.
А можно этот момент чуть по подробнее?
поверхностный гастрит, дуоденит.
А это может болеть?
#6
@Игорь_ЕД, сижу на диете 5п, по совету одного из гастроэнтерология, ( все отварное, ничего жирного, никаких сырых овощей) села на диете месяц назад. Боли не прошли. Гастрит и Дуоденит давно, так они не болят
#7
Анализ крови общий покажите.
Источник
Боль в молочной железе при остеохондрозе.
Клинически остеохондроз проявляется разнообразными симптомами. Некоторые их них настолько специфичны, что для установления их взаимосвязи с этой патологией опорно-двигательного аппарата требуется проведение сложных инструментальных исследований. К таким признакам относится боль в молочной железе. Она бывает постоянной или эпизодической, острой или ноющей, тянущей. Только врач может определить, является ли боль следствием остеохондроза, или в молочную железу отдает по каким-либо другим причинам.
Может ли болеть молочная железа при остеохондрозе?
Важно знать! Врачи в шоке: «Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует…» Читать далее…
Чаше всего молочная железа болит при грудном остеохондрозе или поражении нижних шейных позвоночных сегментов. Происходит это из-за постепенного разрушения межпозвонковых дисков и развития тяжелых осложнений. Остеохондроз — хроническая дегенеративно-дистрофическая патология, при отсутствии лечения медленно и неуклонно прогрессирующая. Повреждение дисков становится причиной их уплощения, уплотнения, утраты амортизирующих свойств. Они уже не способны предотвращать избыточные нагрузки, возникающие при статических и динамических движениях.
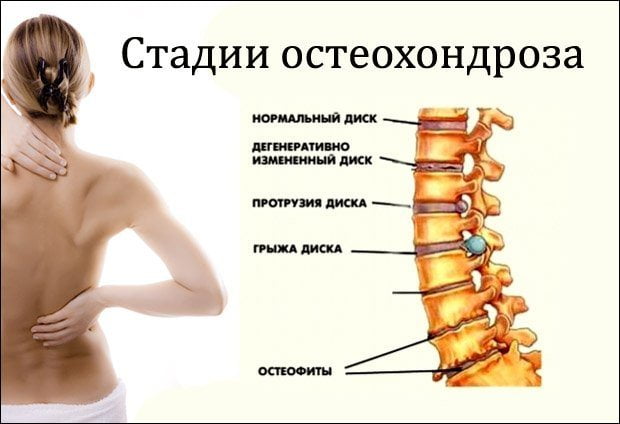
Повреждение дисков приводит к следующим патологическим состояниям:
- деформации позвоночника;
- разрастанию костных тканей, формированию остеофитов (костных наростов);
- смещению дисков с образованием протрузии или грыжи.
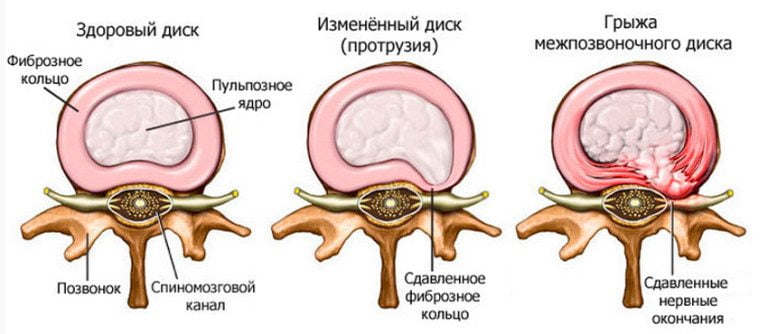
Так как около позвоночника расположено много чувствительных нервных окончаний и кровеносных сосудов, то их ущемление провоцирует сильные боли в спине. Они не локализуются на одном участке, а распространяются на соседние области тела, например, молочные железы.
Причины возникновения болевого синдрома
Боли иррадиируют в молочную железу обычно при грудной патологии, которая диагностируется очень редко. Диски и позвонки в этой области надежно защищены крепким реберным каркасом. Они редко подвергаются чрезмерным нагрузкам, так как мало принимают участие в движении. Но если сегмент грудного отдела поражается остеохондрозом, то в клинической картине присутствуют весьма специфические симптомы, например, боль в груди, схожая с приступом стенокардии.
Дискомфортные ощущения в молочной железе редко возникают из-за сдавливания крупных или мелких кровеносных сосудов, хотя это может стать причиной повышения их интенсивности. Боль появляется в результате ущемления спинномозгового корешка:
- острыми краями остеофитов;
- грыжевым выпячиванием;
- воспалительным отеком.
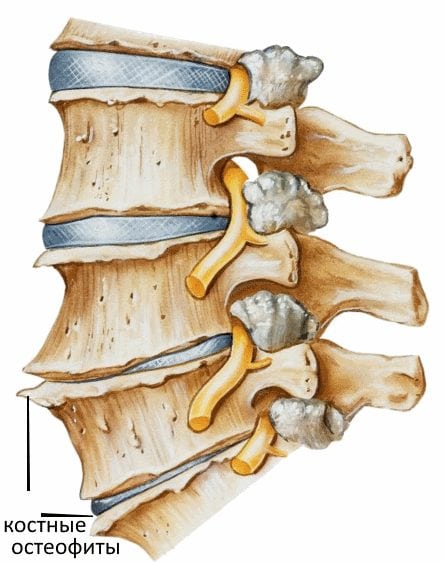
Остеофиты.
В ответ на ущемление спинномозгового корешка возникает мышечный спазм. За счет ограничения подвижности организм пытается снизить выраженность болезненных ощущений. Но напряжение скелетной мускулатуры часто только усугубляет ситуацию. Боль распространяется в молочную железу, плечи, предплечья, внутренние органы.
Симптоматика
Боль в молочной железе может возникать при остеохондрозе 2-3 степени тяжести, когда произошла необратимая деструкция межпозвонковых дисков. А на начальном этапе развития патология клинически не проявляется. Поэтому наиболее часто заболевание диагностируется по уже выраженным рентгенографическим признакам. Для остеохондроза 2-3 степени тяжести характерны следующие симптомы:
- острая боль во время рецидивов, возникающих после переохлаждения, избыточных физических нагрузок, при ОРВИ, гриппе;
- тупая боль на стадии ремиссии, появляющаяся при перемене погоды или после тяжелого рабочего дня;
- ограничение подвижности, трудности при выполнении наклонов или поворотах корпуса;
- принятие вынужденного положения тела для предупреждения болезненности;
- снижение чувствительности.
Сдавление спинномозговых корешков становится причиной формирования экстравертебрального синдрома. Одним из составляющих его симптомов при грудном остеохондрозе является боль в молочной железе.
Как отличить заболевания молочной железы от проявления остеохондроза
Самостоятельно установить взаимосвязь остеохондроза и болевого синдрома не получится. Определенной подсказкой служит присутствие основных симптомов патологии опорно-двигательного аппарата — болей при наклоне или повороте, их исчезновением в положении лежа. На первичном приеме невролог или вертебролог дифференцируют поражение межпозвонковых дисков от мастопатии, доброкачественных, злокачественных образований по таким признакам:
- при попытке сделать глубокий вдох возникает острая или тупая боль;
- покалывание в груди сопровождается ощущением жжения;
- подъем рук приводит к онемению и покалыванию в пальцах;
- «отраженные» боли ощущаются в области сердца, почек, органов желудочно-кишечного тракта;
- усиление симптоматики наблюдается во время менструации.
Но эти симптомы служат только маркерами, позволяющими предположить, что боль в молочной железе спровоцирована остеохондрозом. Мастопатия, опухоли могут маскироваться под симптомы грудной дегенеративно-дистрофической патологии.
Методы диагностики
При подозрении на опухоль или мастопатию проводится рентгенологическое исследование (биоконтрастная маммография). Наиболее информативны и специфичны снимки, сделанные во фронтальной и боковой проекции. Также пациентам показано УЗИ молочных желез для выявления кистозных изменений по эхогенности структуры тканей.
Если при пальпации обнаруживаются узловые образования, то с помощью пункции берется биологический образец для гистологического исследования. Для диагностирования непосредственно грудного остеохондроза проводятся следующие мероприятия:
- рентгенография позвоночника для обнаружения остеофитов, сужения спинномозгового канала, уменьшения расстояния между телами позвонков;
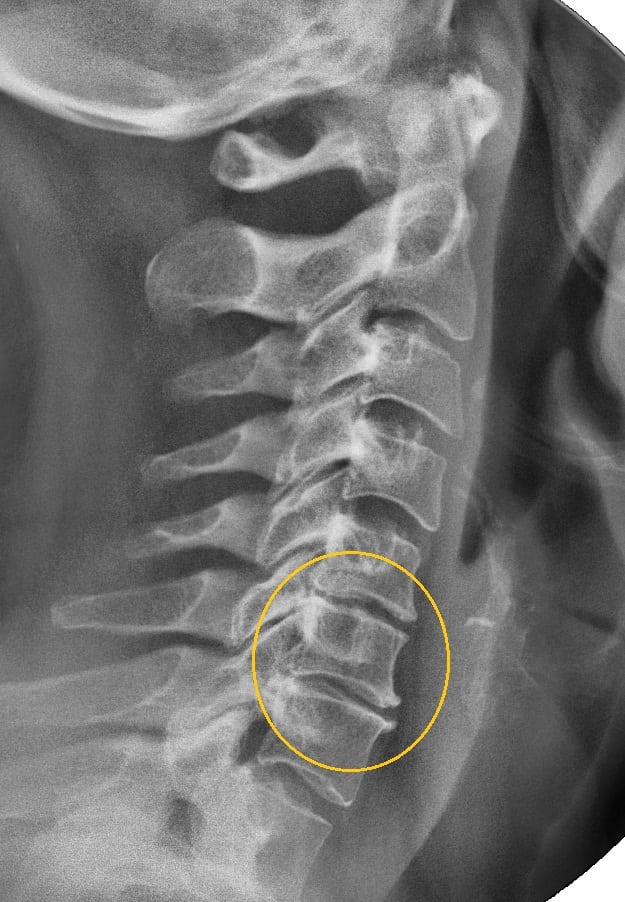
Остеохондроз на рентгене.
- МРТ или КТ для выявления грыжевого выпячивания, оценки состояния спинномозговых корешков, кровеносных сосудов, мышц, связочно-сухожильного аппарата.
МРТ позвоночника.
Прицельно исследовать пораженные межпозвонковые диски позволяет проведение дискографии. Определить степень и локализацию поражения нервных окончаний помогают электрофизиологические исследования — электронейрография, электромиография.
К какому врачу обратиться
Пациенты с болью в молочной железе обычно обращаются к маммологу, а при отсутствии его в штате медицинского учреждения — к терапевту. Врачи проведут внешний осмотр, назначат все необходимые общеклинические и инструментальные исследования. Если их результаты свидетельствуют о неврогенном происхождении симптоматики на фоне прогрессирующего остеохондроза, то больной будет направлен к неврологу или вертебрологу для проведения дальнейшего лечения.
К этим врачам узкой специализации можно обратиться сразу при подозрении на то, что боль в молочной железе спровоцирована разрушением межпозвонковых дисков.

Остеохондроз лечит вертебролог.
Какие методы лечения используются
К терапии остеохондроза любой локализации практикуется комплексный подход. На начальных этапах развития патология хорошо поддается консервативному лечению. Пациентам рекомендуется в течение дня носить ортопедические приспособления — эластичные бандажи, корсеты с жесткими вставками в форме колец, спиралей, пластин. Они стабилизируют поврежденные позвоночные сегменты, способствуют правильному распределению нагрузок. Для устранения болезненной симптоматики применяются медикаментозные препараты, массажные и физиопроцедуры, ЛФК. При неэффективности консервативного лечения, устойчивых болях, возникших осложнениях пациента готовят к проведению хирургической операции.
Медикаментозная терапия
Для улучшения самочувствия пациента используются нестероидные противовоспалительные средства (НПВС). Устранить острые боли помогает парентеральное введение растворов с диклофенаком, кеторолаком, мелоксикамом, лорноксикамом.
Избавиться от дискомфортных ощущений слабой и средней выраженности можно приемом таблеток Целекоксиб, Нимесулид, Ибупрофен, Кеторол, Эторикоксиб. Также в терапевтические схемы включаются препараты следующих клинико-фармакологических групп:
- миорелаксанты Баклосан, Мидокалм, Сирдалуд для купирования мышечных спазмов;
- Никотиновая кислота, Эуфиллин, Пентоксифиллин для улучшения кровообращения;
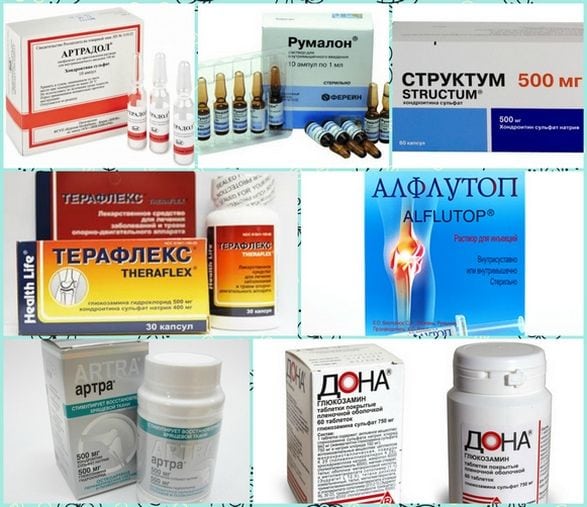
- хондропротекторы Артра, Структум, Терафлекс для частичного восстановления хрящевых тканей межпозвонковых дисков.

Препаратами первого выбора при лечении осложненного неврологическими расстройствами остеохондроза становятся средства с витаминами группы B. Это Комбилипен, Мильгамма, Нейробион, Нейромультивит. Активные ингредиенты препаратов нормализуют передачу нервных импульсов, устраняя вертеброгенные нарушения.
Физиотерапевтическое лечение
При сильных болях пациентам назначаются несколько сеансов электрофореза или ультрафонофореза с НПВС, анестетиками, реже — глюкокортикостероидами. Для улучшения иннервации, кровообращения, микроциркуляции в период реабилитации применяются витамины группами B, хондропротекторы. В лечении остеохондроза используются и такие физиотерапевтические мероприятия:
- гальванические токи;
- УВЧ-терапия;
- магнитотерапия;
- лазеротерапия;
- ударно-волновая терапия.
Ударно-волновая терапия при остеохондрозе.
После купирования сильных болей и асептического воспаления проводятся аппликации с парафином и (или) озокеритом. Пациентам рекомендовано бальнеолечение целебными грязями, минеральными водами.
Рефлексотерапия
Так называется механическое воздействие на акупунктурные точки, расположенные вдоль позвоночного столба, с лечебными целями. Наиболее востребовано в терапии осложненного болями в молочной железе остеохондроза иглоукалывание.
Сеанс иглорефлексотерапии при остеохондрозе шейно-грудного отдела.
Во время процедуры на тело пациента устанавливаются небольшие тонкие иглы из стали, серебра или золота. Они раздражают чувствительные нервные окончания, стимулируя приток крови, оказывая отвлекающее действие. В ответ на поступающие в ЦНС импульсы вырабатываются биологически активные вещества:
- эндорфины, улучшающие самочувствие человека;
- простагландины, цитокины, купирующие боль и воспаление.
Одно из направлений рефлексотерапии — лечение медицинскими пиявками. При прокусывании кожи кольчатые черви не только раздражают рецепторы, но и впрыскивают в кровь полезные биоактивные вещества.

Сеанс гирудотерапии.
Массаж
Неврологические симптомы остеохондроза можно устранить проведением классического, точечного, сегментарного, шведского массажа. Терапевтические процедуры показаны для расслабления спазмированной скелетной мускулатуры, устранения защемления спинномозговых корешков и кровеносных сосудов, улучшения кровоснабжения тканей питательными веществами и кислородом. Обычно массаж сочетается в лечебных схемах с физиотерапевтическими мероприятиями и ЛФК.
Нередко избежать хирургического вмешательства помогает обращение к мануальному терапевту. Врач воздействует на позвоночник и расположенные поблизости мышцы, в результате чего увеличивается расстояние между позвонками.
Массаж при остеохондрозе.
Лечебная физкультура
Ежедневные занятия лечебной физкультурой и гимнастикой — самый эффективный способ избавиться от болей в молочной железе, предупредить появление рецидивов остеохондроза. Врач ЛФК составляет комплекс упражнений и график тренировок только после изучения результатов диагностики и проведенного лечения. Обязательно учитывается физическая подготовка больного, степень тяжести патологии, возникшие осложнения.
При грудном остеохондрозе пациентам рекомендованы наклоны и повороты корпуса, упражнения на растяжку, например, вис на перекладине или занятия на доске Евминова. Движения должны быть плавными, с небольшой амплитудой. Регулярные тренировки способствуют укреплению мышечного каркаса, улучшению кровообращения и микроциркуляции.
Народная медицина
Средства народной медицины используются в реабилитационный период, когда основное лечение будет уже проведено. В них нет ингредиентов, обладающих регенерационными или выраженными анальгетическими свойствами. Поэтому народные средства целесообразно применять для устранения слабых дискомфо?
