Национальные рекомендации по лечению артроза

Артроз коленного сустава (гонартроз, деформирующий артроз коленного сустава) – дегенеративно-дистрофическое заболевание, при котором поражается гиалиновый хрящ, покрывающий мыщелки большеберцовой и бедренной костей.
На поздних стадиях гонартроза в процесс вовлекается весь сустав; подлежащая часть кости уплотняется и разрастается.
Гонартроз занимает первое место по распространенности среди всех артрозов.

Подробнее…
Болезнь обычно возникает у пациентов в возрасте старше 40 лет и чаще наблюдается у женщин. В некоторых случаях (после травм, у спортсменов) гонартроз может развиваться в молодом возрасте.
Основным проявлением гонартроза являются боли, усиливающиеся при движениях, ограничение движений и синовит (накопление жидкости) в суставе.
Гонартроз развивается постепенно, в течение многих лет.
Лечение гонартроза консервативное. Существенную роль играет своевременная профилактика.
Рекомендации по лечению артроза коленного сустава
1. Соблюдать охранительный и ортопедический режим (минимальная нагрузка на сустав, но выполнять сгибание и разгибание в коленном суставе около 200 раз/сутки).
2. НПВС (нестероидные противовоспалительные препараты): — Мовалис (мелоксикам) по 1 таб 1раз/день №14 (или артрозилен капсулы 1раз/день №14, катадалон-форте 1 таб. 1 р/сут — №14.)
3. Местно гель-артрозилен (или вольтерен эмульгель, лейкопластырь-вальтерен).

4. Блокады с дипроспаном (по показаниям — решает лечащий врач) 1раз/неделю №2.
5. Блокады с препаратов гиалуроновой кислоты (ферматрон, гиалган, хиалубрикс, хаймовис и др..).
6. Вечером перед сном компрессы с димексидом в течение 30-40 минут (разводить 1 часть препарата 4 части воды).
7. ЛФК для сустава, массаж мышц (ягодичных, бедра, голени).
8. Бассейн (гидрокинезотерапия). Электростимуляция мышц конечностей.
9. Физиолечение — лазеротерапия, магнитотерапию, ультразвук с гидрокортизоном, грязевые или парафиновые аппликации.

Подробнее…
10. Исключить поднятие тяжестей, длительного вынужденного положения.
11. Использовать ортез коленного сустава (мягкий или средней степени жесткости) при планировании длительной физической нагрузки, переходов.
12. Избегать переохлаждение, перегревание конечности.
13. С целью разгрузки внутреннего отдела сустава ношение ортопедической стельки (клиновидный подпяточник).
14. Проводить курс реабилитации 1-2 раза в год.
15. Коррекция массы тела.
При не эффективности консервативного лечения, показана операция — эндопротезирования коленного сустава!
Расписанный курс лечения при артрозе
- ✅ ОГРАНИЧЕНИЕ НАГРУЗОК НА КОЛЕННЫЕ СУСТАВЫ, НОШЕНИЕ ОРТЕЗОВ (НАКОЛЕННИКОВ), ЗА ВЕСЬ ПЕРИОД ПРОВЕДЕНИЯ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ (наращивать нагрузки только после повторного, МРТ-контроля, положительной динамики);
- ✅ ХОНДРОГАРД, 200 МГ. ВНУТРИМЫШЕЧНО, ЧЕРЕЗ ДЕНЬ, №20 ;
- ✅ ГЕНИТРОН 15МГ. ВНУТРИМЫШЕЧНО , 1 РАЗ В ДЕНЬ, 6 ДНЕЙ ;
- ✅ ГЕНИТРОН 15 МГ. ПО 1 ТАБЛЕТКЕ, 1 РАЗ В ДЕНЬ, (С СЕДЬМОГО ДНЯ), 2 НЕДЕЛИ ;
- ✅ ФОНОФОРЕЗ С ГИДРОКОРТИЗОНОВОЙ МАЗЬЮ, ОДИН РАЗ В ДЕНЬ (С ЧЕРЕДОВАНИЕМ НА ОБА КОЛЕННЫХ СУСТАВА , ЧЕРЕЗ ДЕНЬ) ПО № 5 ;
- ✅ АЭРТАЛ КРЕМ , НА ОБЛАСТЬ КОЛЕННЫХ СУСТАВОВ , 2 РАЗА В ДЕНЬ, 10 ДНЕЙ ;
- ✅ ЕСЛИ ВАШ ОРТОПЕД ПРЕДЛОЖИТ ВНУТРИСУСТАВНОЕ ВВЕДЕНИЕ ПРЕПАРАТОВ ГИАЛУРОНОВОЙ КИСЛОТЫ , НАПРИМЕР ФЕРМАТРОНА, ТО РЕКОМЕНДУЮ СОГЛАШАТЬСЯ ;
- ✅ ОМЕЗ 20 МГ. 2 РАЗА В ДЕНЬ НА ВЕСЬ КУРС ЛЕЧЕНИЯ ;
- ✅ ПЛАЗМОЛИФТИНГ НЕ РЕКОМЕНДУЮ, — ПОЛЬЗЫ ОТ НЕГО МАЛО .

Подробная информация об артрозе: причины, классификация, симптомы и т. д.
Особенно часто суставы страдают у тех людей, которые в юности занимались спортом, потом в 20 лет бросили, а в 40—45 лет решили опять возобновить занятия и стали заниматься спортом с интенсивностью 16-летних….
Подробнее…
doclvs.ru
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Источник
На сайте новая статья — Остеоартроз клинические рекомендации 2019. Здравствуйте, уважаемые читатели блога «Медицина и здоровье». Остеоартроз — самое распространенное заболевание среди ревматических болезней.
Что такое остеоартроз
Согласно официальной статистике, в России более 4 миллионов человек преимущественно старшей возрастной группы страдает этим недугом. Раньше остеоартроз связывали со старением организма. Пациенты часто слышали от врача: «Ну что же вы хотите, возраст…»
Сегодня болезнь значительно помолодела, ее расценивают как хроническое, медленно прогрессирующее воспалительное заболевание, при котором поражается не только хрящ, но и все структуры сустава — синовиальная оболочка, субхондральная кость, места прикрепления связок к кости, мышцы.
Исследования последних лет показали, что синовиальная жидкость у больных остеоартрозом подвержена тем же иммунологическим изменениям, что и при ревматоидном артрите. Поэтому сейчас заболевание у нас в стране и за рубежом называют остеоартритом.
Начальные проявления остеоартроза, при которых происходят изменения в клетках хряща, пациент, как правило, не замечает и к врачу обращается, лишь когда появляется боль. Ограничивая подвижность человека, боль порождает беспомощность, страх, бессонницу, депрессию.
А если учесть, что у пожилых людей остеоартроз (ОА) часто протекает одновременно с сахарным диабетом, артериальной гипертензией, другими сердечно-сосудистыми заболеваниями, то жизнь становится не в радость.
Но так ли все беспросветно? Постараемся разобраться и вселить оптимизм, заметив только, что пациентам придется приложить усилия, чтобы отсрочить недуг, а если он имеется — побороться с ним.
Факторы риска
Ожирение способствует развитию остеоартроза
Начнем с факторов, которые способствуют развитию болезни. Это генетическая предрасположенность, врожденная патология кости, О- или Х-образный тип ног, ожирение, травмы (даже незначительные, но частые), занятия профессиональным спортом, ряд профессий, связанных с вибрацией и перегрузками.
Чем вы можете помочь себе сами?
Прежде всего необходимо снизить вес, так как при ходьбе опорные суставы (тазобедренные, коленные, суставы стопы) испытывают нагрузку в 5-6 раз больше веса больного, а при индексе массы тела (ИМТ) более 30 риск развития остеоартроза возрастает у женщин в 4 раза, у мужчин — в 4,8 раза.
Не носите тяжести, но сохраняйте физическую нагрузку для работы мышц. Не сидите долго на корточках и коленях, а также с согнутыми коленями. Ограничьте прогулки — не более З км без отдыха. Не курите.
Как изнашивается сустав
Теперь рассмотрим, что происходит с суставом на ранней стадий болезни. Все структуры сустава, испытывающие ежедневную нагрузку, постепенно разрушаются, как принято говорить, «изнашиваются», и в первую очередь — суставной хрящ, поверхность которого становится прерывистой, слоистой, с вертикальными трещинами.
В субхондральной кости появляется отек, нарушаются ее структура, минерализация (пороз), в синовиальной оболочке начинается воспаление (синовит). При прогрессировании болезни формируются костные эрозии и остеофиты (грубые костные образования по краям сустава). Они вызывают боль — первый симптом болезни.
Сначала боль незначительная, появляется в коленных, тазобедренных суставах, на которые при длительной ходьбе, подъеме тяжести приходится наибольшая нагрузка. Исчезает в состоянии покоя. По мере развития остеоартроза боль становится интенсивной, длительной, может беспокоить даже ночью.
Причины и симптомы остеоартроза
Сильные боли в коленном суставе
Выделяют несколько причин возникновения боли.
- Механические боли появляются при нагрузке на сустав, бывают чаще к вечеру и стихают после отдыха, поскольку связаны с давлением массы тела на кость.
- Стартовые боли возникают при трении пораженных хрящей, когда человек встает после долгого сидения. Через несколько шагов они проходят.
- Ночные боли связаны с повышением внутрикостного давления из-за венозного застоя, исчезают утром при ходьбе.
- «Блокадные» симптомы возникают при ущемлении части хряща («суставной мыши») между суставами.
- Боль внезапная, резкая, блокирующая движение в суставе, проходит после определенных движений, позволяющих соскользнуть «мыши» с поверхности суставов.
- Воспалительная — результат раздражения синовиальной оболочки остеофитами и ее воспаления. Боль может возникать и из-за мышечного спазма.
В последнее время выделен нейропатический тип боли, обусловленный поражением периферических нервных волокно, а также формированием «очага боли» в центральной нервной системе.
Для остеоартроза характерны небольшая скованность после отдыха (менее получаса), нарушение подвижности (тугоподвижность) в суставах при сгибании, крепитация («хруст») при движении, подвывихи, ощущение нестабильности сустава, увеличение его в размере, болезненность при ощупывании.
Диагностика
МРТ коленного сустава при остеоартрозе
Остеоартроз — клинические рекомендации 2019 включают инструментальные методы обследования диагностики остеоартроза — УЗИ, МРТ позволяют выявить повреждение хряща, отек костного мозга, субхондральные кисты, патологию мениска, связочного аппарата, остеофиты.
Рентгенологически определяют стадию болезни по ширине суставной щели, наличию остеофитов, субхондрального склероза, а также остеопороза.
Специальных лабораторных признаков болезни нет, показатели воспаления — СОЭ, ЦР-белок, как правило, не повышены. Биомаркеры костной, хрящевой деструкции, иммунного воспаления достаточно сложны в исполнении и дороги для широкого использования.
Принципы лечения остеоартроза
В первую очередь необходимо устранить факторы риска развития недуга. Особое внимание — снижению веса с помощью оптимизации питания, увеличения физических нагрузок.
Это означает, что не нужно голодать, резко ограничивать себя в каких-то продуктах, переходить на вегетарианство.
Проанализируйте свой обычный рацион — его состав, количество, калорийность, режим питания. Постарайтесь понять, что надо есть и сколько. Если с продуктами получаете энергии меньше, чем затрачиваете, значит, постепенно будете терять вес, однако быстрая его потеря нежелательна.
Когда садиться за стол? Если нет заболевания, которое требует приема пищи в определенные часы, ешьте, когда возникнет чувство голода, а не потому, что нечем заняться, или соседка пришла попить чайку с пирогами.
Последний прием пищи — не позднее 4-5 часов до отхода ко сну. Если почувствуете голод, съешьте яблоко, выпейте стакан нежирного кефира. .
Питание и диета
Откажитесь от сахара, конфет, варенья, пирожных, сладких напитков. Сахар замените изюмом, другими сухофруктами. Бытует мнение, что при ОА происходит «отложение солей». Это заблуждение, ничего не откладываемся, просто избыток соли вызывает задержку жидкости, повышает артериальное давление.
Организму требуется в день не более 5 г соли с учетом ее присутствия в продуктах. Для улучшения вкуса блюд используйте перец, травяные приправы, но не глутаматы, которые активируют центр аппетита в головном мозге.
Часто для укрепления хряща рекомендуют студень. Это тоже ошибочное суждение: его готовят из наваристого бульона, в котором много холестерина, а чтобы получить для хряща необходимый «строительный материал», студень нужно есть килограммами.
Откажитесь от жирных колбас и животных жиров. Выбирайте постное мясо, обезжиренные молочные продукты, готовьте блюда на пару. Много насыщенных жиров в пальмовом и кокосовом маслах. К слову, любое растительное масло содержит калории, поэтому используйте его не очень часто.
Для перекуса подойдут фрукты и овощи, которые богаты витаминами, минералами и антиоксидантами, снижающими воспаление. Ешьте не менее пяти порций в день.
Одна порцию — это половина грейпфрута (авокадо, манго), одно яблоко (апельсин, персик, банан), две сливы или два мандарина, один болгарский перец (помидор, три стебля сельдерея, 3 ст. ложки тертой моркови).
Полезны омега-3 полиненасыщенные жирные кислоты, они уменьшают воспаление. Содержатся в жирной рыбе, рапсовом, конопляном, льняном маслах, грецких орехах. Рыбу жирных сортов желательно включать в меню не реже двух раз в неделю.
К естественным противовоспалительным продуктам относятся имбирь, можжевельник, сок из свежих корней сельдерея, чеснок, черная смородина, черника. Ешьте их вдоволь, чеснок — если нет проблем с желудком.
Активный образ жизни
Скандинавская ходьба при остеоартрозе
Снизить вес поможет активный образ жизни, но без чрезмерного усердия — надо беречь суставы от повышенной нагрузки. Исключите бег, особенно по неровной местности, прыжки, приседания.
Двигательная активность, не оказывая негативного воздействия на хрящ, должна способствовать улучшению кровообращения в ногах. Прогулки — каждый день не менее получаса. Делайте разнообразные упражнения, постепенно увеличивая их количество.
Танцуйте, играйте в подвижные игры с детьми и внуками, не сидите, сложа руки, на диване или лавочке. Очень полезны занятия в бассейне, где возможен значительно широкий спектр движений в суставах.
Облегчает нагрузку хождение с тростью, причем держите ее в противоположной от больного сустава руке. Подберите стельки: нормальное состояние стопы облегчает боль в коленных и тазобедренных суставах.
Важно подобрать и удобную обувь, она должна быть широкой, мягкой, с устойчивым каблуком не выше 3-4 см.
Медикаментозная терапия
Мовалис рекомендуют при остеоартрозе
Цель лекарственной терапии — не только уменьшить боль и воспаление, но и замедлить процессы прогрессирования остеоартроза.
Препаратами первого ряда являются нестероидные противовоспалительные препараты (НПВП). Причем некоторые из них (индометацин, пироксикам) отрицательно действуют на хрящ, поэтому старайтесь их избегать, советую принимать препараты, сохраняющие хрящ (мовалис, нимесулид, ацеклофенак).
Не забывайте о нежелательных реакциях НПВП на желудочно-кишечный тракт, почки, сердечно-сосудистую систему, которые могут возникнуть при длительном приеме лекарств. Поэтому непременно посоветуйтесь с врачом.
Для уменьшения дозы таблетированных НПВП используйте кремы и мази — 2-3 раза в день 10-12-дневными курсами. Наиболее эффективны вольтарен-эмульгель, крем долгит, кетонал, найз гель.
Мощным противовоспалительным действием обладают глюкокортикоиды, которые любят вводить в сустав хирурги. Однако нужно помнить, что при остеоартрозе их действие кратковременно, и применять следует только при выраженном воспалении — синовите коленного сустава.
Регулярное использование вызывает те же нежелательные реакции, что и прием в таблетированном виде, — сахарный диабет, повышение артериального давления, остеопороз, структурные изменения в суставном хряще.
Остеоартроз — клинические рекомендации 2019: лечение ОА, особенно на ранних стадиях, необходимо начать с приема так называемых хондропротекторов — препаратов, действующих медленно, но сохраняющих структуру хряща и уменьшающих боль. К тому же они практически не вызывают серьезных нежелательных реакций.
Большинство таких средств представляют собой хондроитин сульфат или глюкозамина гидрохлорид или их комбинацию, например, артра, терафлекс, дона, кондронова. Лечение этими лекарствами — длительное. Обычно их назначают трехмесячными курсами с перерывом 2-3 месяца, при более выраженном процессе желательно принимать постоянно.
Эффективны препараты для внутримышечного введения — алфлутоп, румалон, мукостат, курсами по 20 инъекций через день с интервалом 4-6 месяцев. Лучший эффект бывает при одновременном лечении таблетками и инъекциями.
Дополнительные клинические рекомендации 2018, 2019
Остеоартроз — клинические рекомендации 2019 представляют из других медленно действующих препаратов назову пиаскледин, содержащий экстракт масел авокадо и сои, и диацереин (артродарин, артрокер, диафлекс), которые подавляют иммунное воспаление и сохраняют хрящ.
Еще один подход к лечению ОА — внутрисуставное введение препаратов гиалуроновой кислоты, это синвиск, гиалган, остенил, синокром. Раньше считалось, что они выполняют роль «протеза» синовиальной жидкости, уменьшая трение суставных поверхностей.
Относительно их применения при ОА коленных суставов мнения ревматологов неоднозначны. В последнее время появились работы, в которых доказана эффективность этих препаратов.
Они значительно улучшают механические свойства синовиальной жидкости. Особенно у больных с сохраненной структурой костной ткани сустава, при 1-2-й стадиях болезни. Меньший эффект отмечают при наличии выпота в суставе, его деформации, других грубых изменениях.
Недавно стали применять локальное введение в сустав плазмы. Состав обогащен тромбоцитами и трансплантацией хондроцитов, взятых у пациента. Но эти методики — инновационные, требуют накопления данных об их эффективности.
Без адекватного лечения в суставах начинаются изменения, которые приводят к нарушению функций. Они выражены болями, в конечном счете к необходимости замещения сустава эндопротезом. Если есть изменения в надколеннике, используют артроскопию — более щадящий метод.
Реабилитация больного остеоартрозом
После операции требуется реабилитация для восстановления оперированного сустава. У пожилых пациентов нестабильность суставов, мышечная слабость, головокружение могут приводить к падению и переломам. Это связано еще с одной проблемой — остеопорозом, когда нарушается структура костной ткани.
Рекомендуется раз в год делать денситометрию поясничного отдела позвоночника и шейки бедренной кости. Это касается особенно женщинам в менопаузе. Как известно, причина остеопороза — недостаточное поступление кальция с пищей и дефицит витамина D3.
Ешьте обезжиренный творог, жирные сорта рыбы, пейте молоко. Добавляйте в блюда кунжутные семечки, а также рыбий жир, он содержит витамин D3.
Из лекарственных препаратов для профилактики остеопороза принимайте кальцемин адванс. В состав препарата входят кальций, витамин D3, а также различные минералы. Последние необходимы для построения костного каркаса.
Теперь вы знаете, что такое остеоартроз — клинические рекомендации 2019. Выполняйте рекомендации врача для скорейшего выздоровления.
Дорогие читатели! Предлагаю перейти по ссылке внизу, чтобы ознакомиться с народными рецептами лечения остеоартроза от наших читателей.
Продолжение статьи
Страницы: 1 2
Источник
В статье представлены обновленные на основании доказательной системы GRADE и новых систематических обзоров и метаанализов клинические рекомендаций по лечению больных остеоартритом 2019 года. СЛУШАТЬ АУДИОЗАПИСЬ СТАТЬИ.

Введение
Остеоартрит (ОА) — это хроническое прогрессирующее заболевание, при котором в зависимости от тяжести болезни требуется комплексный подход к лечению. ОА чаще возникает во второй половине жизни, и, по данным эпидемиологических исследований, частота его возрастает из-за увеличения продолжительности жизни человека. Второй, не менее важной, причиной его возникновения является «эпидемия» ожирения, которое не только ассоциируется с развитием ОА, но и обусловливает более быструю прогрессию болезни [1]. Эти факторы определяют и высокую коморбидность больного ОА, при которой наблюдается повышение риска развития кардиоваскулярных заболеваний (КВЗ), нежелательных явлений (НЯ) со стороны желудочно-кишечного тракта (ЖКТ), почек, влияющих на выбор антиостеоартритической терапии.
Современная модель доказательной медицины основывается на принципе использования баз данных, путем анализа которых принимаются клинические решения и рекомендации. Рекомендации, в свою очередь, создаются на основе баланса между относительной пользой и вредом от лечения, с одной стороны, и важности лечения для пациента и его предпочтений — с другой.
Работа над рекомендациями по лечению больных ОА крупных суставов берет свое начало в 1995 г., когда эксперты Американского колледжа ревматологов предложили клинические рекомендации по управлению ОА крупных суставов. Немного позже последовательно появились рекомендации, созданные под эгидой EULAR (European League Against Rheumatism — Европейская антиревматическая лига) по управлению ОА коленных, тазобедренных суставов и суставов кистей [2–4]. Далее были предложены совместные европейские и американские рекомендации по ведению больных ОА [5–7].
Углубленное изучение патогенетических путей развития болезни привело к пониманию того, что ОА включает в себя несколько подтипов болезни, которые можно гипотетически разделить, например, по установленным факторам риска развития ОА либо по первоначальным изменениям тех или иных тканей, образующих сустав (остеогенный, воспалительный и др.). И, безусловно, меняющееся представление об ОА ставит новые задачи по его лечению, а именно создание рекомендаций для определенного фенотипа ОА. Это обусловлено прежде всего весьма противоречивыми результатами многочисленных систематических обзоров и метаанализов, на основании которых разрабатываются клинические рекомендации по лечению ОА.
Подходы к лечению ОА
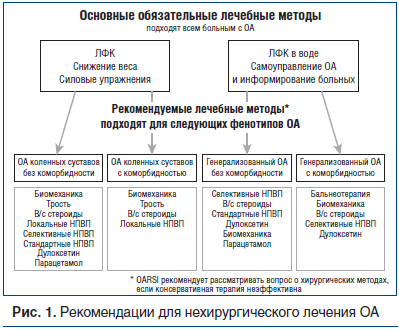
Первая попытка персонифицированного подхода к лечению ОА коленных суставов была предпринята экспертами OARSI (Osteoarthritis Research Society International — Международное общество по изучению остеоартрита) [8], которые предложили дифференцированный подход к лечению на основании выделения фенотипов ОА по локализации поражения и наличию или отсутствию коморбидности (рис. 1).

В июле 2014 г. [9] был опубликован алгоритм ведения больных ОА коленных суставов в реальной клинической практике, последовательно отражающий основные принципы лечения ОА. Он был создан комитетом, состоящим из клиницистов и ученых разных стран, Европейского общества по клиническим и экономическим аспектам остеопороза и остеоартрита (ESCEO), и учитывал эффективность и безопасность лечебных мероприятий.
Существующие многочисленные рекомендации по лечению ОА содержат данные по эффективности тех или иных методов лечения, но различные уровни доказательств относительно безопасности и НЯ терапии ОА. На очередном конгрессе ESCEO в 2019 г., состоявшемся в Париже, были обновлены прежние рекомендации на основании доказательной системы GRADE и новых систематических обзоров и метаанализов.
Лечение больных ОА должно проводиться с использованием комбинации нефармакологических и фармакологических методов. Нефармакологические методы помимо образовательных программ, лечебной физкультуры и снижения массы тела должны включать ортопедические приспособления для коррекции оси сустава. Интересно, что недавно появились рекомендации по немедикаментозным методам для врачей первичного звена (рис. 2), которые с учетом гетерогенности боли при ОА рекомендуют психосоциальные вмешательства и коррекцию нарушений сна [10].
![Рис. 2. Рекомендации EULAR по ведению пациентов с ОА [10] Рис. 2. Рекомендации EULAR по ведению пациентов с ОА [10]](https://www.rmj.ru/upload/medialibrary/a78/2-2.png)
Что касается медикаментозного лечения, то пошаговое назначение препаратов сохранено (рис. 3). Шаг 1 — это базисное лечение ОА. На первых этапах при небольших болях рекомендовался прием парацетамола. Парацетамол длительное время использовался в качестве анальгетического средства при ОА благодаря его безопасности, несмотря на относительно небольшой анальгетический эффект. В последние годы стало увеличиваться количество данных о повышении частоты развития КВЗ, НЯ со стороны ЖКТ, почек и печени при длительном его применении. Conaghan et al. [11] представили клинический обзор литературы по безопасности парацетамола, рекомендуя c осторожностью использовать его при хронической боли.
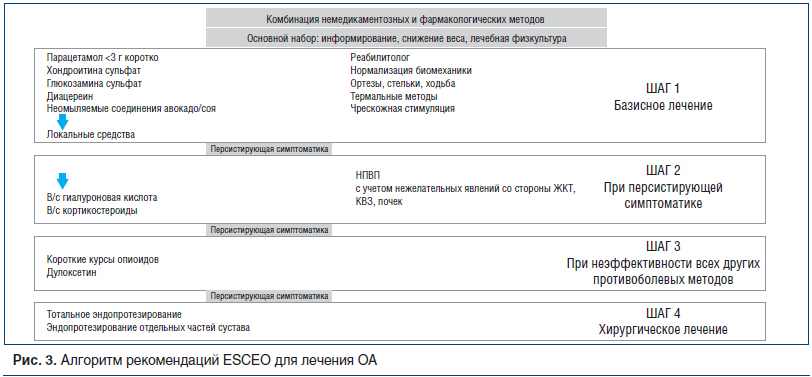
Симптоматические медленнодействующие препараты (SYSADOA) — класс разнообразных препаратов, которые положительно влияют на симптомы ОА и имеют доказательства болезнь-модифицирующего действия при их длительном применении [12–14]. Метаанализы плацебо-контролируемых исследований SYSADOA доказали, что глюкозамина сульфат (ГС), хондроитина сульфат (ХС) и диацереин, неомыляемые соединения авокадо/соя обладают положительным действием (от небольшого до умеренного) при ОА [14]. ESCEO рекомендуют использование этих препаратов, но только фармацевтически качественных, как первое базисное лечение ОА. Применение в нескольких исследованиях кристаллизованного ГС продолжительностью от 6 мес. до 3 лет при ОА доказало его преимущество перед плацебо по влиянию на боль (0,27 (95% доверительный интервал (95% ДИ): 0,12–0,43) и функцию суставов (0,33 (95% ДИ: 0,17–0,48) [15]. Другими словами, размер эффекта оказался таким же, как при применении коротких курсов нестероидных противовоспалительных препаратов (НПВП), а применение его в течение 3 лет замедляло прогрессирование ОА [16]. В России появились инъекционная и пероральная формы ГС — Сустагард®Артро, изучен синергизм препарата с 7 наиболее часто назначаемыми НПВП, его антитромботические эффекты, безопасность его применения при сопутствующем сахарном диабете, установлено синергичное действие ГС одновременно на транскриптом, протеом и реактом. Комплексное противовоспалительное действие ГС, снижающее синтез провоспалительных цитокинов и ослабляющее их воздействие на клетки, является фактором, влияющим на патогенез не только ОА, но и коморбидных ему патологий, сопровождающихся хроническим воспалением [17, 18].
ХС тоже способен замедлять прогрессирование ОА, кроме того, этот препарат обладает довольно выраженным действием на боль — размер анальгетического эффекта, по некоторым данным, достигает 0,75. Недавно опубликованное исследование показало эффективность ХС в отношении уменьшения структурных изменений в суставах с параллельным симптоматическим клинически значимым действием [19], что нашло подтверждение и в последующих работах. Эффективность и безопасность инъекционной формы ХС (Хондрогард®) изучались у 70 пациентов с ОА коленных суставов в ФГБНУ НИИР им. В.А. Насоновой. Терапия ХС в виде внутримышечных инъекций была эффективна у подавляющего большинства больных. Отмечено статистически значимое улучшение как отдельных показателей: боли, скованности, функциональной недостаточности (ФН), так и индекса WOMAC (Western Ontario and McMaster Universities Osteoarthritis Index) в целом. Из 63 пациентов, отметивших положительный эффект проводимой терапии, полностью прекратили прием НПВП 44% человек. Уменьшили дозу в 2 раза или стали принимать НПВП не чаще 1 раза в 3 дня 33% больных [20].
Несмотря на противоречивость некоторых рекомендаций по лечению ОА, SYSADOA широко с успехом используются во многих странах и как рецептурные препараты, и как продаваемые без рецепта. Профиль безопасности препаратов этой группы был представлен в систематическом обзоре и метаанализе исследований по сравнению SYSADOA с плацебо при ОА [21]. ХС и ГС, только фармацевтически качественные, рекомендуются как безопасные и эффективные SYSADOA. Ограниченные данные относительно безопасности представлены по неомыляемым соединениям авокадо/соя, которые содержат ингредиенты из многих натуральных растительных экстрактов, показана безопасность запатентованного препарата. Применение диацереина ассоциируется с отдельными небезопасными явлениями, поэтому польза препарата должна оцениваться для каждого пациента с учетом подходящей дозы и характеристик больного [22].
Локальные НПВП в целом рекомендуются до назначения пероральных НПВП, они обладают умеренным действием на боль, сравнимым с эффектом пероральных НПВП, но лучшим профилем безопасности благодаря низкой системной адсорбции. Эти данные систематического обзора и метаанализа представлены Honvo et al. [23]. Было отмечено незначимое увеличение кожных и подкожных НЯ, большинство из них относились к диклофенаку. Локальные НПВП могут рассматриваться как безопасное лечение, особенно по отношению к ЖКТ.
При персистирующей симптоматике назначаются системные НПВП. Их средняя эффективность при лечении боли ассоциируется с широким диапазоном токсичности со стороны ЖКТ, КВЗ и почек. В литературном обзоре Cooper et al. [24] представили резюме по безопасности неселективных НПВП с 2011 г. Отмечено, что токсичность как в отношении ЖКТ, так и в отношении сердечно-сосудистой системы присуща всем НПВП [25]. Практически все НПВП потенциально могут вызывать острое повреждение почек, и коморбидные больные ОА с такими патологиями, как сахарный диабет 1 типа, артериальная
гипертензия и сердечная недостаточность, имеют увеличенный риск развития НЯ.
Curtis et al. представили систематический обзор и метаанализ ингибиторов циклооксигеназы 2 типа
(ЦОГ-2) [26]. Хотя ингибиторы ЦОГ-2 были созданы для того, чтобы избежать НЯ со стороны верхних отделов ЖКТ, результаты этого анализа показали наличие повышенного риска со стороны указанных отделов, особенно абдоминальной боли, у всех препаратов данного класса. Эти препараты ассоциируются с увеличением риска КВЗ. Даже при удалении из метаанализа рофекоксиба риск развития сердечной недостаточности и отеков остается значимым, поэтому предлагается осторожный подход к использованию НПВП и ингибиторов ЦОГ-2 при выборе лечения, с учетом индивидуальных характеристик пациента и ограничением длительности применения препаратов — интермиттирующего или курсового — для минимизации НЯ.
Внутрисуставное введение гиалуроновой кислоты (ГК) рекомендуется в случае наличия противопоказаний для приема НПВП, у пожилых больных с коморбидностью или у больных, не ответивших на проводившуюся ранее терапию [27]. Несмотря на возрастающее количество доказательств эффективности ГК, особенно при ОА коленных суставов, и широкое использование ГК в клинической практике, все еще обсуждается соотношение польза/риск применения этих препаратов. Данные систематического обзора и метаанализа Honvo et al. [28] не позволяют определенно высказаться в отношении безопасности ГК (только низко- и среднемолекулярной), поэтому требуется дальнейшее накопление данных.
Опиоиды рассматриваются только как фармакологическое лечение ОА при наличии очень интенсивной боли, когда нет ответа на другие методы лечения, когда уже возникает вопрос о хирургическом лечении [27]. Систематический обзор и метаанализ, проведенный Fuggle et al. [29], подтверждают безопасность использования опиоидов при ОА, но они ассоциируются с увеличенным риском развития НЯ со стороны ЖКТ, кожи и центральной нервной системы, поэтому опиоиды рекомендуется назначать при неэффективности всех других противоболевых методов и только на короткий период времени.
При неэффективности терапевтического лечения и ухудшении качества жизни проводится оперативное лечение.
Заключение
Таким образом, обновленный алгоритм лечения больных ОА на основании принципов доказательной медицины предлагает комплексный подход к лечению ОА, с помощью системы доказательств GRADE обосновывает необходимость назначения базисной терапии препаратами SYSADOA уже на первом этапе лечения, с пошаговым назначением лекарственных препаратов, что, безусловно, будет полезным для практикующих врачей.
Источник
