Немедикаментозные методы лечения остеопороза

Остеопороз – это системное заболевание, при котором процессы разрушения костной ткани превалируют над ее возможностями к регенерации и укреплению. При этом происходит вымывание солей кальция из костей, так как они становятся не в состоянии их удерживать внутри. Как итог, повышенная хрупкость костей, высокая склонность к переломам, которые случаются даже при незначительном воздействии извне. Это может быть обычный ушиб, неосторожное движение, падение.
Остеопороз – заболевание опасное, способное провоцировать летальный исход. Чаще него гибель и инвалидизация людей происходит только по причине сердечно-сосудистых патологий, сахарного диабета и раковых болезней.
Коварство заболевания заключается еще и в том, что остеопороз развивается с минимальным набором симптомов. Ощущать их больной начинает тогда, когда лечение становится малоэффективным – это та стадия, во время которой часто возникают переломы.
Узнайте больше: Переломы — виды переломов, фазы срастания
Содержание:
- Факторы, влияющие на развитие остеопороза
- Методы диагностики
- Лечение остеопороза
- Симптоматическое лечение остеопороза
- Лечение остеопороза в домашних условиях
- Меры профилактики
Факторы, влияющие на развитие остеопороза
Основные факторы, способствующие развитию остеопороза:
Нехватка кальция в организме по причине погрешностей в питании. Это может быть несбалансированный рацион, приверженность разнообразным диетам, голодание и пр. Недостаток кальция в организме часто провоцируют сбои в процессе всасывания витаминов и микроэлементов.
Гиподинамия. Длительное нахождение в лежачем, обездвиженном положении приводит к тому, что в организме активизируются остеокласты. Они разрушают костную ткань, нарушают ее минерализацией. Опасно в этом плане длительное пребывание в состоянии невесомости. В связи с этим, люди, у которых диагностирован остеопороз, должны поддерживать постоянную физическую активность.
Нарушения гормонального фона. Заболевание может развиваться по причине любого гормонального дисбаланса – это сбои в процессе выработки гормонов щитовидной, паращитавидной железы, половых гормонов и гормонов гипофиза.
Вторичный остеопороз может развиваться при избыточном употреблении спиртных напитков, кофе, при наличии такое вредной привычки как курение, а также на фоне болезней крови, на фоне ревматизма, почечной недостаточности, сахарного диабета.
Если человек употребляет слишком много газированной воды, то болезнь костной ткани может развиться у него даже в молодом возрасте. Доказано, что в большей части газированных напитков содержатся вещества, которые способствуют вымыванию кальция из костей.
Еще одна причина развития остеопороза – это нарушения в работе системы пищеварения, в функционировании сердечно-сосудистой системы.
Болезни позвоночника развиваются преимущественно в пожилом возрасте, после 60 лет. Женщины страдают чаще мужчин, болезнь выявляется у них после наступления климакса. У мужского населения кальций в костях сохраняется дольше, его возрастная потеря наступает несколько позже.
Основными симптомами болезни принято считать:
Нарушения в структуре костей, что приводит к их деформации.
Сутулость, потеря в росте из-за искривления позвоночника, пародонтоз.
Нарушения подвижности суставов, как крупных, так и мелких. Привычные физические нагрузки приводят к быстрой утомляемости.
В ночные часы больного могут беспокоить судороги, возникающие в голени. Возможны тупые боли ноющего характера, либо острые боли в позвоночном столбе и в суставах. Особенно интенсивными болезненные ощущения становятся во время смены погоды.
Остановить развитие остеопороза невозможно, он является обязательным спутником старения всего организма. Предотвратить вымывание кальция из костей можно лишь в том случае, когда оно вызвано иной патологией. Однако, это не означает, что замедлить скорость развития заболевания нельзя. Грамотно выстроенная схема лечения позволяет исключить развитие осложнений.
Методы диагностики
Рентгенологическое исследование является самым частым методом диагностики заболевания. Однако, оно информативно лишь в том случае, когда произошла потеря более чем 30% костной массы. Лечить такого больного нужно долго, а эффект не всегда бывает достигнут.
Компьютерная томография. С помощью томографа можно выявить заболевание на ранней стадии его развития. Для этого приборы оснащены специальной приставкой. Также выявить заболевание помогает аппарат ультразвукового исследования. Но одномоментно удается с помощью этих устройств изучить состояние лишь одного участка тела. В то время как для оценки степени распространения патологического процесса необходимо исследовать несколько отделов.
Остеодистрофия. Современная медицина располагает рентгеновскими денсиметрами, благодаря которым можно оценить минеральную плотность костной ткани сразу на нескольких участках тела. Причем точность такого исследования является высокой. Удается отследить даже 2% потерю костной массы, а также выявить уровень мышечной массы и жира в организме, содержания кальция в костях. Эти данные соотносятся с возрастом и половой принадлежностью пациента. Денситометрическое исследование безопасно для здоровья, проводится быстро и не вызывает болезненных ощущений. Побочных эффектов после диагностики не возникает, поэтому делать ее можно столько раз, сколько потребуется.
Тем не менее, причину по которой происходит потеря костной массы установить с помощью этих методик невозможно. Сделать это в состоянии только лечащий врач.
Кроме опроса и осмотра пациента, он направит его на сдачу следующих анализов:
Мочу нужно сдать для определения в ней электролитов;
Забор крови позволяет выявить уровень кальция, витамина Д и фосфора в ней;
Требуется определение уровня остеокальцина;
Изучаются выделительные возможности почек;
Сдается кровь на паратгормон.
Эти исследования, проведенные в комплексе, позволяют составить максимально полную картину болезни и назначить подходящее лечение.
Лечение остеопороза

Методы лечения остеопороза напрямую зависят от того, какой характер имеет заболевание. Если оно возникает как вторичная патология, то потребуется устранение первопричины болезни – это может быть коррекция иммунных нарушений, болезней сердечно-сосудистой и пищеварительной системы и пр.
Первичный остеопороз формируется из-за старения организма и чаще всего возникает у женщин. Лечение требует особого подхода, так как чаще всего болезнь диагностируется в период после менопаузы. Нужно максимально замедлить вымывание кальция из костей и усилить его наращивание. При этом учесть нужно то, какие изменения произошли в синтезе половых гормонов.
Терапия делится на следующие составляющие:
Базовое лечение с приемом лекарственных препаратов. Его целью является коррекция обменных процессов в костях. Лечение длительное, непрерывное, поэтапное.
Гормонозаместительная терапия.
Симптоматическая терапия.
Операцию проводят при остеопорозе тазобедренного и коленного сустава. Если консервативная терапия оказывается безрезультатной, то показано эндопротезирование изношенного сустава на искусственный. Это способствует улучшению качества жизни больных, ее продлению, так как исключает риск спонтанного перелома шейки бедра.
Основное лечение остеопороза
Для лечения остеопороза назначают регуляторы кальциево-фосфорного обмена.
Эти препараты заменяют собой работу гормонов паращитовидной железы:
Кальцитонины (Миакальцик). Предотвращает потерю кальция из костей гормон кальцитонин, он также принимает участите в процессе их формирования, обладает обезболивающим эффектом. Лекарственное средство изготавливается из кальцитонина лосося и действует аналогично собственному гормону человека. С этой целью могут применяться такие препараты, как: Остеовер, Алостин, Вепрена.
Препараты-бисфосфонаты направлены на торможение процесса потери костной массы, нормализуют минерализацию костей. Возможно назначение следующих средств: Ризедронат, Алендронат, Ибандронат, Золедроновая кислота (Ксидифон, Этидронат, Бонефос, Фосамакс).
Комплексный препарат Остеогенон препятствует разрушению костной ткани (подавляет синтез остеокластов и стимулирует работу остеобластов), способствует процессу формирования костей.
На стимуляцию формирования костной ткани направлены производные фтора – это Кальцик, Флюокальцик, Осин, Кореберон.
Для стимуляции остеобластов используется паратиреоидный гормон терипаратид – Форстео. Его нужно вводить в виде инъекций.
Все эти препараты может назначить только врач, который будет контролировать кровь, мочу методами лабораторной диагностики. Это позволит оценить эффективность лечения.
Разрушения костей не происходит |
|
Костная ткань образуется нормально | Уровень остеокальцина в крови в возрасте до 50 лет составляет от 11 до 23 нг/мл. В возрасте после 50 лет – от 15 до 46 нг/мл. |
Норма содержания солей (ммоль/л) |
|
Гормонозаместительная терапия
Терапия с помощью гормональных препаратов применяется очень часто. Ее назначают людям с выраженным остеопорозом, с заболеванием на ранних стадиях его развития и даже тем пациентам, у которых имеются только лишь предпосылки для развития патологии. Для женщины, вступивших в менопаузальный период назначают определенные модуляторы эстрогеновых рецепторов. Это такие препараты, как Ралоксифен, Кеоксифен, Эвиста, Дролоксифен. Их прием помогает остановить процесс разрушения костей, либо значительно его замедлить. Риск переломов при этом уменьшается ровно в половину.
Возможно назначение самих эстрогенов, например, препаратов Фемостон, Клиогест, в комплексе с препаратами кальция. Но следует помнить, что прием эстрогенсодержащих средств влияет на риск развития онкологических болезней гинекологического плана. Чтобы достигнуть эффекта, потребуется принимать эстрогены, как минимум, 5 лет. Параллельно контролируется уровень гормонов в крови. Отмену препаратов производят поэтапно, уменьшая дозу медленно.
Нельзя принимать эстрогены тем пациентам, которые находятся в группе риска по онкологическим болезням, а также тем больным, у которых есть склонность к тромботическим осложнениям. К тому же гормональная терапия эстрогенами относится к поддерживающей терапии и не способна восполнить уровень кальции в костях.
Препараты кальция при остеопорозе

Чтобы остановить развитие болезни, нужно использовать препараты кальция. Они работают намного лучше, чем включение в меню продуктов питания, богатых на этот микроэлемент, либо использование народных методов лечения.
Чтобы повысить эффективность терапии препараты кальция назначают в комплексе с регуляторами кальциевого обмена:
Показан прием поливитаминов – это может быть Элевит, Кальцинова, Комплевит, Нутримакс. Но так как в этих средствах очень много компонентов, всасываются они хуже, чем моно-препараты. Поэтому их используют как профилактические, а не как лечебные средства.
Прием моновитаминов с солями кальция. Сам кальций глюконат усваивается плохо, поэтому лучше всего принимать такие средства, как Глицерофосфат кальция, Лактат кальция, Хлорид кальция.
Возможно назначение комбинированных препаратов в которых кальций сочетается с витамином Д – это может быть Кальций Д3 никомед, Ортокальций в сочетании с цитратом кальция, Витамин Д3 в сочетании с Витрум кальций.
Узнайте больше: Кальций при остеопорозе: какой кальций лучше?
Подобрать средство может только доктор. Если принимать препараты кальция без врачебного контроля, это грозит отложением солей микроэлемента в мягких тканях, что приведет к поражению почек, сердца, сосудов. Особенно опасно самостоятельное использование витамина Д для лечения детей. Неправильные дозировки могут сказаться на проблемах со здоровьем в будущем. Это же касается нерационального использования гормональных средств.
Современный метод лечения остеопороза
Врачи используют качественно новый подход в лечении остеопороза, он сводится к следующим моментам:
Необходимо точно выявить все участки костной ткани, пораженные остеопорозом.
Затем осуществляется очищение лакун костей ударно-волновым методом.
Следующий этап – введение экстракта тканей животных и ионизированного кальция под надкостицу.
Проведение стандартной терапии.
Эта схема лечения остеопороза применима у пациентов любого возраста.
В Окландском университете, находящемся в Новой Зеландии происходило исследование новейшего лекарственного средства, которое должно стать настоящим прорывом в плане лечения остеопороза. Это препарат Зомета, который выпускается Новартис Эй Джи (Швейцария) и представляет собой золедроновую кислоту. Вводить его достаточно 1 раз в год, больше никакой терапии не требуется. На основании исследования, было установлено, что распад костной ткани после введения инъекции замедляется на год, а сама кость становится за это время более плотной. Однако данных относительно предотвращения переломов костей пока нет, но испытания продолжаются.
Симптоматическое лечение остеопороза
Прием анальгетиков и миелорелаксантов при болях и спазмах мышц, прием НПВС при артритах. Это позволяет больному избежать прогрессирования болезни из-за гиподинамии.
Лечение переломов с помощью хирургического вмешательства.
Прохождения физиотерапевтического лечения, выполнение комплексов лечебной физкультуры.
Соблюдение режима питания с включением в меню продуктов, богатых на магний, фосфор кальций.
Отказ от употребления газированных напитков.
Лечение остеопороза в домашних условиях
Обязательно нужно отрегулировать свое меню. Для замедления прогрессирования остеопороза следует включить в него продукты с витамином Д, кальцием, фосфором. Это не только кисломолочные продукты, но и морская капуста, шпинат, брокколи, рыба жирных сортов, бобовые, баклажаны.
Из таблицы становится понятно, сколько кальция содержится в различных продуктах питания. Расчет осуществлен исходя из 100 г продукта.
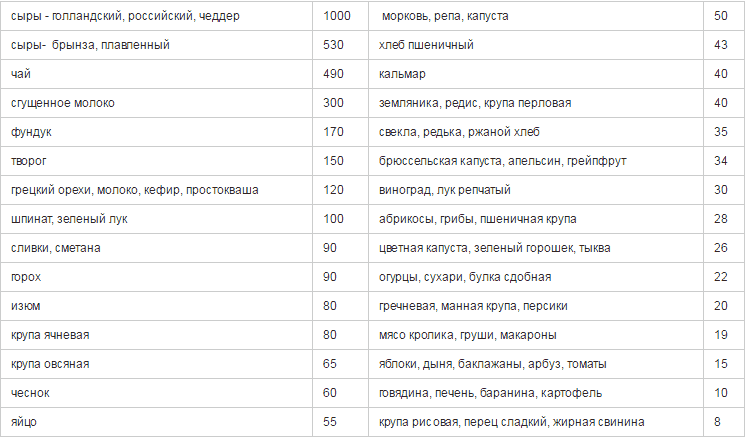
Соли кальция организм усваивает в молодости лишь на 30-35%, а в старости на 10-15%. Дополнительно этому процессу мешает шоколад, чай, кофе и алкоголь.
Если осуществляется лечение препаратами кальция, то параллельно нужно принимать витамин Д. Если этого не делать, то кальций просто выведется из организма почками. Находясь на солнце можно обогатить свой организм этим нужным ему витамином.
Дома можно выполнять физические упражнения, которые назначил врач, делать самостоятельный массаж.
Народная медицина рекомендует употреблять яичную скорлупу, настоянную на лимонном соке. Тем не менее, любые аптечные препараты, которые имеются в свободной продаже, будут намного эффективнее, чем скорлупа куриного яйца.
Меры профилактики
Профилактика остеопороза сводится к выполнению следующих мероприятий:
Мать должна позаботиться о костной системе ребенка еще в то время, пока он находится в ее утробе. Для этого ей нужно принимать витамины, которые рекомендует доктор. В период детства нужно уделять внимание накоплению костной массы, для чего ребенка следует правильно кормить, следить за тем, чтобы он занимался физической культурой, танцами, гимнастикой и пр.
В подростковом и взрослом возрасте нужно избегать вдыхания табачного дыма, употребления алкоголя, сладкой газировки. Половая жизнь должна быть регулярной.
В период менопаузы следует обращаться за квалифицированной врачебной помощью, так как в первые 10 лет после наступления климакса, кальций из костей вымывается особенно быстро.
Важно понимать, что остеопороз – это заболевание, которое вылечить самостоятельно невозможно. Принимать представленную информацию как руководство к самолечению не следует. Она предназначена для того, чтобы люди понимали опасность болезни и не откладывали качественную диагностику. Лечит остеопороз только доктор.

Автор статьи: Кузьмина Вера Валерьевна | Эндокринолог, диетолог
Образование:
Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).
Наши авторы
Источник
При остеопорозе нет характерной клиники, кроме уже развившихся переломов, которые чаще возникают в костях с низкой минеральной плотностью костной ткани (МПК) и случаются при минимальной травме. Переломы могут быть любой локализации, однако наиболее типичные — переломы грудных и поясничных позвонков, дистального отдела лучевой кости и проксимального отдела бедренной кости. Как правило, для остеопороза характерно бессимптомное течение в первые 10-15 лет. Возможны жалобы на боли в костях (особенно в поясничном и грудном отделах позвоночника, могут напоминать радикулопатию), медленное уменьшение роста, изменение осанки, ограничение двигательной активности, потерю массы тела.
Вместе с тем проведение остеоденситометрии широкому кругу населения невозможно из-за ограниченности доступа и экономической нецелесообразности. В силу этих причин знание и учет факторов риска при диагностике и профилактике остеопороза приобретают особое значение.
Все факторы риска при этом заболевании можно разделить на:
•немодифицируемые
•модифицируемые (потенциально изменяемые)
Немодифицируемые факторы риска остеопороза:
•низкая минеральная плотность костей (МПК)
•женский пол
•возраст старше 65 лет
•гипогонадизм у мужчин и женщин
•системный прием глюкокортикоидов более 3 месяцев
•белая (европеоидная) раса
•отягощенный семейный анамнез по остеопорозу и/или переломам при минимальной травме у родственников в возрасте 50 лет и старше
•предшествующие переломы
•иммобилизация
Модифицируемые факторы риска остеопороза:
•склонность к падениям
•недостаточное потребление кальция и дефицит витамина D
•индекс массы тела
•курение
•злоупотребление алкоголем
•низкая физическая активность
!!! Сочетание у одного пациента нескольких факторов риска остеопороза и переломов имеет кумулятивный эффект: при увеличении их числа риск возрастает.
______________________________________________________________________
ДИАГНОСТИКА
Прочность костей определяется сочетанием двух основных характеристик:
•плотности костей
•качества костей
Поскольку прочность кости и устойчивость к переломам зависят от МПК, определение последней имеет прогностическую ценность.
Для оценки МПК используются:
•двухэнергетическая рентгеновская абсорбциометрия (ДРА) — «золотой стандарт» диагностики остеопороза и оценки риска переломов у женщин
•ультрасонометрия
•количественная компьютерная томография
Появились методы магнитно-резонансной визуализации и микрокомпьютерной томографии, но они находятся в стадии разработки.
Точность и воспроизводимость, а также чувствительность костной ультрасонометрии ниже, чем двухэнергетической рентгеновской абсорбциометрии, ее результаты не могут служить основанием для назначения лечения остеопороза или для контроля его эффективности.
Определение МПК в поясничном отделе позвоночника и проксимальных отделах бедренных костей является наиболее точным методом оценки риска переломов и снижения МПК, однако проведение денситометрического скрининга у всех женщин в период постменопаузы или у всех мужчин старше 50 лет не оправдано.
Женщины в возрасте старше 70 лет с предшествующим переломом являются кандидатами на лечение остеопороза даже без предварительного проведения денситометрии, как и пациенты с переломами позвонков при минимальной травме при значениях МПК, не свидетельствующих о заболевании. При формулировании заключения по результатам проведенного денситометрического исследования необходимо основываться на данных Т-критерия с учетом абсолютных цифр.
Рентгенография используется для выявления или подтверждения переломов костей любой локализации. Для диагностики остеопоротических переломов тел позвонков необходимо задействовать метод рентгеноморфометрии позвоночника. При снижении индекса тела позвонка на 20% и более (при отсутствии в анамнезе травмы) диагностируют остеопоротическую деформацию тела позвонка.
Лабораторная диагностикас определением маркеров образования и резорбции костной ткани (N- и С-телопептиды молекулы коллагена I типа, связанные поперечными сшивками в сыворотке и моче, костный изофермент щелочной фосфатазы в сыворотке и остеокальцин в сыворотке) может использоваться только для оценки скорости костного обмена у женщин в постменопаузе. Возможность применения этих маркеров для диагностики остеопороза и предупреждения переломов не доказана.
!!! Для дифференциальной диагностики первичного остеопороза и метаболических заболеваний скелета, а также перед назначением антирезорбтивной терапии рекомендуется исследование уровня кальция и фосфора в сыворотке крови и кальция в суточной моче или его отношения к креатинину в утренней моче.
______________________________________________________________________
ЛЕЧЕНИЕ
Терапия остеопороза (ОП) предполагает решение следующих задач:
•замедление или прекращение потери массы кости
•улучшение качества кости и повышение ее прочности
•нормализация нарушенных процессов костного ремоделирования
•предотвращение переломов костей
•улучшение состояния пациента, расширение его двигательной активности, максимальное восстановление трудоспособности при клинически выраженном ОП
Можно выделить три принципа профилактики и лечения ОП:
•первый — этиологический: лечение основного заболевания при вторичном ОП или коррекция либо отмена «ятрогенных» в отношении ОП препаратов
•второй — симптоматический: применение диеты, сбалансированной по солям кальция, фосфора, белку, прием препаратов солей кальция, дозированные физические нагрузки, лечебная физкультура, при выраженном ОП — ортопедическое лечение, обезболивающие средства и мышечные миорелаксанты
•третий — патогенетический (основной принцип), направленный на нормализацию процессов костного ремоделирования
Все средства патогенетической терапии и профилактики ОП можно условно по преобладающему механизму действия разделить на три группы:
•средства, преимущественно угнетающие костную резорбцию — эстрогены, селективные модуляторы эстрогенных рецепторов, кальцитонины, бисфосфонаты
•препараты, стимулирующие костеобразование — фториды, соматотропный гормон, фрагменты синтетического паратиреоидного гормона, анаболические стероиды, андрогены
•препараты многопланового действия — витамин D и его активные метаболиты, иприфлавон, остеогенон
Современные критерии эффективности лечения ОП предполагают:
•оценку динамики минеральной плотности костной ткани (МПКТ) по данным костной денситометрии
•оценку влияния терапии на биохимические маркеры метаболизма костной ткани
•оценку влияния терапии на частоту возникновения новых переломов костей по данным рентгенографии
•оценку влияния терапии на клинические проявления ОП
Профилактика и лечение остеопороза включают в себя:
•немедикаментозные способы лечения
•фармакотерапию
НЕМЕДИКАМЕНТОЗНЫЕ МЕТОДЫ ЛЕЧЕНИЯ
Немедикаментозные методы лечения включают:
•образовательные программы
•отказ от вредных привычек
•физические упражнения и другая физическая нагрузка
•меры по профилактике падений
•при высоком риске перелома проксимального отдела бедренной кости — ношение протекторов бедра
Использование образовательных программ по остеопорозу стимулирует пациентов к проведению профилактических и лечебных мероприятий и повышает приверженность их к лечению.
Необходимо напоминать пациентам, что курение и употребление в день более 85 г 80% спирта (что примерно равно 250 г вина или 650 г пива) повышают риск развития остеопороза и остеопоротических переломов.
Аэробика и силовые упражнения повышают МПК позвоночника, а ходьба повышает МПК как позвоночника, так и бедра. Индивидуально подобранные программы физических упражнений с включением силовых упражнений, тренировки равновесия и ходьбы увеличивают мышечную силу, улучшают статический и динамический баланс, что ведет к уменьшению риска падений у пожилых женщин и улучшению качества жизни.
В профилактике падений у лиц пожилого возраста эффективны многокомпонентные программы, включающие:
•коррекцию зрения
•отмену психотропных препаратов
•учет и лечение сопутствующих заболеваний
•оценку и изменение домашней обстановки
•обучение стереотипу движений
•индивидуальные программы физических упражнений с постепенным увеличением мышечной силы, тренировкой равновесия и ходьбой
Постоянное ношение протекторов бедра следует предлагать пациентам, имеющим высокий риск возникновения перелома проксимального отдела бедра и факторы риска падений.
МЕДИКАМЕНТОЗНЫЕ МЕТОДЫ ЛЕЧЕНИЯ
Основной задачей лечения остеопороза является нормализация процесса костного ремоделирования:
•подавление увеличенной костной резорбции
•стимуляцию сниженного костеобразования
что приводит к увеличению МПК или по крайней мере к ее стабилизации, улучшению качества кости и снижению частоты переломов и клинически это проявляется снижением болевого синдрома, расширением двигательной активности, улучшением качества жизни.
Патогенетическая терапия остеопороза включает:
1.Препараты, замедляющие костную резорбцию:
•бисфосфонаты
•кальцитонины (миакальцик)
•селективные модуляторы эстрогенных рецепторов
•эстрогены
2. Препараты, преимущественно усиливающие костеобразование:
•паратиреоидный гормон
•фториды
•анаболические стероиды
•андрогены
•соли стронция
•гормон роста
3.Средства, оказывающие многостороннее действие на костную ткань:
•витамин D и его активные метаболиты
•остеогенон
В настоящее время препаратами первой линии для лечения остеопороза признаны бисфосфонаты, высокая эффективность и удовлетворительная переносимость которых хорошо доказаны. В России зарегистрированы препараты алендроновой кислоты (фосамакс) и ризедроновой кислоты (актонель).
Фосамакс рекомендуется в лечении постменопаузального остеопороза, остеопороза у мужчин и глюкокортикоидного остеопороза:
•для лечения заболевания его назначают в дозе 70 мг 1 раз в неделю или 10 мг ежедневно в течение 3–5 лет
•при глюкокортикоидном остеопорозе — в дозе 5–10 мг ежедневно
•с профилактической целью женщинам в ранней менопаузе с низкой МПК — в дозе 5 мг ежедневно или 35 мг 1 раз в неделю.
Одновременно с фосамаксом следует назначать препараты кальция 500–1000 мг в сутки (с пищей или дополнительно) и витамин D 400–800 МЕ в сутки.
Кальцитонин лосося (миакальцик) является препаратом второй линии при лечении постменопаузального остеопороза, его использование в непрерывном режиме умеренно повышает МПК в позвоночнике и бедре, а назначение прерывистыми курсами способствует приросту МПК в позвоночнике. Кальцитонин в назальной и парентеральной формах является препаратом выбора у больных, имеющих острый болевой синдром на фоне компрессионных переломов тел позвонков при остеопорозе.
Назальная форма миакальцика может применяться у больных, получающих глюкокортикоидную терапию, и у мужчин с данным заболеванием.
Назначение препарата целесообразно в комбинации с препаратами кальция (500–1000 мг/сут) и витамина D (400–800 МЕ/сут) или альфакальцидолом.
Заместительная гормональная терапия (ЗГТ) достоверно подавляет костную резорбцию, предотвращает потери костной массы как у здоровых женщин, так и при остеопении, ее эффект коррелирует с длительностью терапии и дозами эстрогенов, а длительное применение ЗГТ снижает риск переломов различной локализации.
!!! Однако длительное использование ЗГТ (более 3 лет) увеличивает риск тромбоэмболий, инсульта, инфаркта, рака молочной железы. ЗГТ эффективна в профилактике и недостаточна для лечения остеопороза.
!!! В настоящее время из значительного количества соединений, определяемых как селективные модуляторы эстрогенных рецепторов, только ралоксифен одобрен для профилактики и лечения остеопороза. Он повышает МПК в позвоночнике и проксимальных отделах бедренной кости, эффективен для предотвращения переломов тел позвонков у женщин с постменопаузальным вариантом и является препаратом первой линии для профилактики и второй линии для лечения постменопаузального остеопороза. Ралоксифен увеличивает риск тромбозов (но при этом не возрастает риск возникновения гиперплазии или рака эндометрия), снижает частоту возникновения эстрогенозависимого инвазивного рака молочной железы.
Терипаратид — N-терминальный фрагмент (1–34 аминокислотные последовательности) паратиреоидного гормона человека — относится к лекарственным средствам, стимулирующим костеобразование и является препаратом первой линии для лечения тяжелых форм остеопороза у женщин в постменопаузе. Он используется при неэффективности или плохой переносимости бисфосфонатов и других препаратов для лечения остеопороза, показан и для лечения мужчин, особенно в возрасте старше 70 лет.
Другими препаратами, стимулирующими процесс костеобразования, являются соли фтора. Анализ клинических исследований показал, что применение монофторфосфата натрия, содержащего 20 мг элементарного фтора и входящего в состав комплексных препаратов, снижает риск перелома позвонков. Монофторфосфат натрия может быть использован как препарат третьей линии. Назначать препараты фтора необходимо в комбинации с препаратами кальция (500–1000 мг/сут) и витамина D (400–800 МЕ/сут).
!!! Достаточное потребление кальция и витамина D является важной составной частью лечения и профилактики остеопороза. Препараты кальция и витамина D должны быть обязательным компонентом любой схемы лечения заболевания, суточная доза кальция для пациентов с установленным диагнозом, для принимающих глюкортикоиды и для людей в возрасте старше 65 лет — 1000–1500 мг.
При отсутствии гиперкальциемии препараты кальция и витамина D могут назначаться на неопределенно длительное время. Среди различных солей кальция рекомендуются препараты, содержащие карбонат, цитрат и трифосфат кальция, так как в их состав входит наибольшее количество элементарного кальция.
Прием глюконата кальция нецелесообразен ввиду низкого — всего 89 мг на 1000 мг соли — содержания элементарного кальция.
У лиц с мочекаменной болезнью лечение препаратами кальция необходимо проводить с осторожностью, под контролем кальциурии.
Анализ литературных данных показал, что использование витамина D3 (холекальциферола) более эффективно, чем витамина D2 (эргокальциферола). Активные метаболиты витамина D (альфакальцидол, кальцитриол) могут применяться как альтернатива нативному витамину D при лечении первичного остеопороза, в том числе в составе комбинированной терапии. Кроме того, активные метаболиты витамина D совместно с кальцием могут использоваться и для лечения глюкокортикоидного остеопороза.
Остеогенон (оссеин-гидроксиапатитное соединение) не является средством лечения остеопороза, однако его использование у женщин в постменопаузе для профилактики заболевания более эффективно в отношении поддержания и увеличения МПК по сравнению с карбонатом и трифосфатом кальция. У беременных женщин с риском развития остеопороза применение остеогенона является безопасной и эффективной терапией, направленной на поддержание МПК.
______________________________________________________________________
ПРОФИЛАКТИКА
Первичная профилактика остеопороза должна проводиться среди женщин с риском развития заболевания.
Мероприятия первичной профилактики включают в себя:
•коррекцию массы тела
•отказ от курения
•ограничение потребления алкоголя
•активный образ жизни и выполнение физических упражнений
•достаточное потребление кальция в сочетании с витамином D
•снижение потребления кофе, поваренной соли с пищей
•применение ЗГТ
При наличии остеопоротических переломов необходимо проводить реабилитационные мероприятия, включающие:
•использование анальгетиков и миорелаксантов
•ношение корсета
•раннее восстановление двигательной активности
Лечение должно быть направлено как на снятие боли, так и на предупреждение прогрессирования остеопороза, и, следовательно, на профилактику последующих переломов.
!!! Мануальная терапия пациентам с остеопорозом позвоночника противопоказана.
Через 3 мес после перелома позвонков необходимо начать регулярные упражнения, включающие комплексы для укрепления мышц передней брюшной стенки, силовые упражнения для мышц верхних и нижних конечностей, тренировку равновесия и ходьбу.
______________________________________________________________________
«ГЛЮКОКОРТИКОИДНЫЙ ОСТЕОПОРОЗ»
Применение глюкокортикоидов даже в относительно небольших дозах — 2,5–7,5 мг/сут сопровождается высоким риском развития переломов, т. е. не существует «безопасной» дозы глюкокортикоидов.
При назначении системных глюкокортикоидов основанием для включения пациента в группу высокого риска по остеопорозу и переломам, а также для решения вопроса о назначении терапии являются следующие четыре основных фактора:
•пожилой возраст
•предшествующие переломы
•низкая МПК
•указание на переломы в семье
У больных, принимающих системные глюкокортикоиды, в возрасте 65 лет и старше, а также у пациентов, имеющих переломы в анамнезе, измерение М
