Ночные боли при бурсите
Дата публикации: 14.11.2018
Дата обновления: 13.02.2020
Все врачи клиники
Спортсмены и представители некоторых профессий хорошо знают, что такое острый бурсит. Заболевание связано с постоянной нагрузкой на определенные суставы, их травмированием и механическим раздражением. Большой проблемой является то, что не все больные сразу обращаются к врачу, и заболевание осложняется.
Почему и как развивается острый бурсит
Чтобы понять, чем бурсит отличается от артрита, нужно знать анатомию и физиологию костно-суставной системы. Каждый сустав окружен суставной сумкой. Ее воспаление называется артритом. Но кроме этой сумки есть и другие, расположенные рядом с костью сустава, окруженные синовиальной оболочкой и капсулой, помогающие тканям скользить относительно друг друга. Эти синовиальные сумки (бурсы) имеют замкнутый характер и выполняют роль амортизаторов. Если в бурсе развивается воспалительный процесс, то его называют бурситом. Когда внутренняя оболочка сумки, секретирующая жидкость, воспаляется, увеличивается проницаемость стенок ее сосудов, жидкость собирается в сумке, вызывая характерный отек и увеличение в объеме (выпячивание).
Причиной развития воспаления являются открытые и закрытые травмы. Воспаление имеет стерильный или инфекционный характер. Очень часто стерильный (без инфекции) переходит в инфекционный при проникновении в очаг воспаления инфекции через кожу или с кровью из других органов и тканей.
Иногда бурсит носит вторичный характер, развиваясь на фоне уже имеющейся инфекции (туберкулеза, бруцеллеза и др.)
Когда уже точно пора бежать к врачу
Начало заболевания острое. Над пораженным суставом появляется мягкая упругая припухлость диаметром до нескольких сантиметров. Образование имеет четкие границы. При прощупывании определяется четкая точка наибольшей болезненности, вокруг которой можно увидеть покраснение. Боль усиливается по ночам и при движении.
Если воспаление носит негнойный характер, общее состояние больного может не страдать. Такие больные часто запускают заболевание, стараясь справиться с ним самостоятельно, что приводит к переходу острого процесса в подострый. Признаком хронизации является снижение интенсивности болей.
При гнойном бурсите появляется недомогание, высокая температура. Боли усиливаются и становятся невыносимыми. Опасностью такого состояния является прогрессирование гнойного воспаления с формированием гнойников и свищей (каналов выхода гноя через кожу).
Острая травма сустава может сопровождаться кровоизлиянием, на фоне которого развивается острый геморрагический бурсит. Функция пораженного сустава сохраняется, но движения ограничены из-за боли.
Чтобы избежать осложнений, лучше всего при подозрении на воспаление бурсы сразу же обращаться к специалисту и своевременно начинать лечение.
Острый бурсит локтевого сустава
Заболевание в области локтевого сустава начинается на фоне постоянного травмирования локтевых сумок у работников, постоянно сидящих за компьютером, часовщиков и др. Симптомами этого процесса являются: резкое выпячивание бурсы, боли в области локтя. Инфицирование воспалительного процесса сопровождается подъемом температуры, отеком и покраснением в области локтевого сустава. Гнойные процессы легче поддаются лечению при раннем обращении за медицинской помощью.
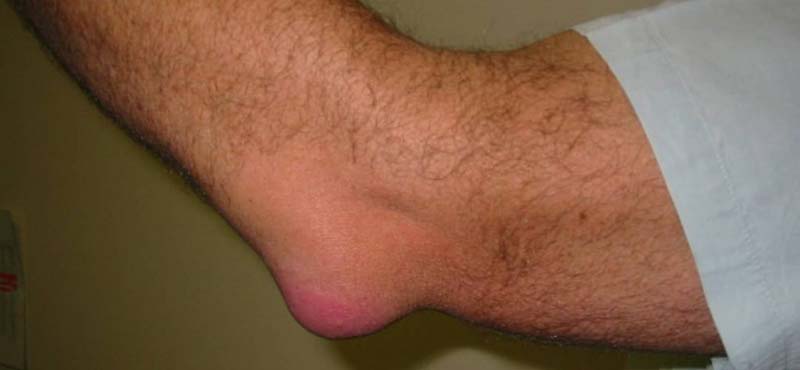
Иногда поражается плечелучевая бурса, в результате чего развивается воспалительный процесс, получивший название «бурсит теннисистов». Это заболевание часто изначально протекает стерто, что быстро приводит к переходу острой формы локтевого бурсита в подострую.
Острый бурсит коленного сустава
В области колена болезнь развивается в подкожной, подфасциальной и подсухожильной преднадколенниковых сумках. Эти бурсы не имеют сообщения с полостью сустава, поэтому процесс редко осложняется артритом.
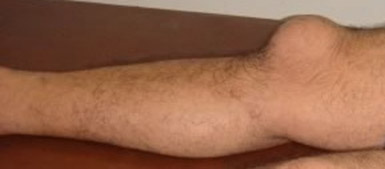
Начало острого коленного бурсита обычно связано с травмированием сустава. В области колена появляется болезненная шишка. При присоединении инфекции появляется лихорадка, гиперемия и отек в области колена, боли усиливаются, воспаляются близлежащие лимфоузлы.
При воспалении подколенной бурсы, находящейся глубоко в тканях, заболевание выявляется с трудом, так как протекает стерто. Из-за позднего выявления и начала лечения коленный бурсит может осложниться.
Внутрисуставные инъекции гиалуроновой кислоты
Хондропротекторы что это как выбрать, насколько они эффективны
Как продержаться до приема врача
При остром бурсите больных могут беспокоить сильные боли. Чтобы облегчить состояние можно самостоятельно сделать следующее:
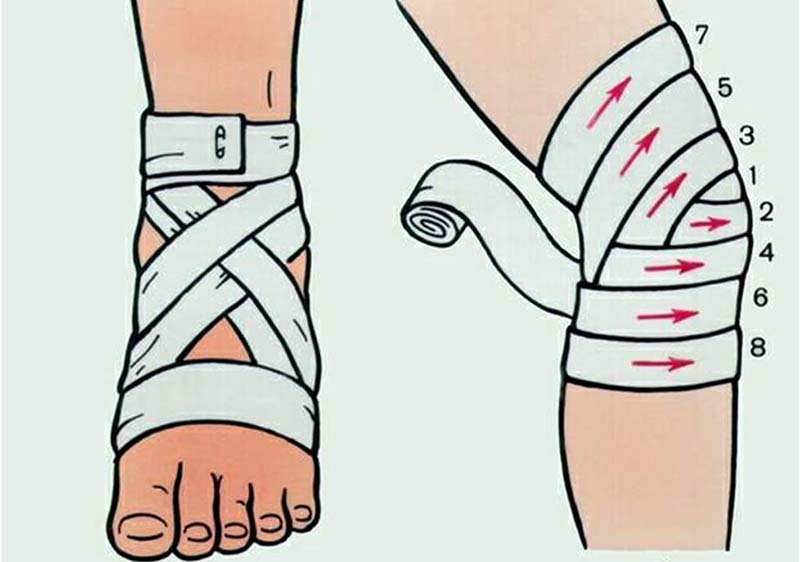
- наложить давящую повязку, стараясь не слишком сильно сдавливать ткани;
- зафиксировать место поражения так, чтобы конечность постоянно находилась в покое;
- если нет гнойного воспаления, общее состояние больного не страдает, то приложить согревающий компресс; при повышенной температуре тела, отеке и гиперемии кожи над суставм лучше приложить холод
- придать конечности возвышенное положение.

Все это только уменьшит боль и позволит дождаться оказания квалифицированной помощи. Поэтому визит к врачу откладывать не стоит.
Что будет если не лечить острый бурсит
Появление выпячивания и боли должно стать поводом для обращения к врачу. Если вовремя не начать лечение, бурсит может осложниться:
- развитием острого гнойного процесса, инфицированием окружающих тканей, флегмоной;
- развитием артрита с последующим снижением функции конечности;
- острое течение перейдет в хроническое с постоянными болями, которые заставляют уходить из профессии или из спорта.
Чем опасно самолечение
Не менее опасно самолечение. Врач на приеме может распознать бурсит даже по минимальным признакам. Для подтверждения диагноза он назначит УЗИ, рентген, МРТ и будет точно знать, где находится воспалительный процесс. После этого врач назначает лечение острого бурсита, которое может включать:
- нестероидные противовоспалительные средства (НПВС) – Ибупрофен, Дексалгин и др.; эти препараты обладают и обезболивающим действием;
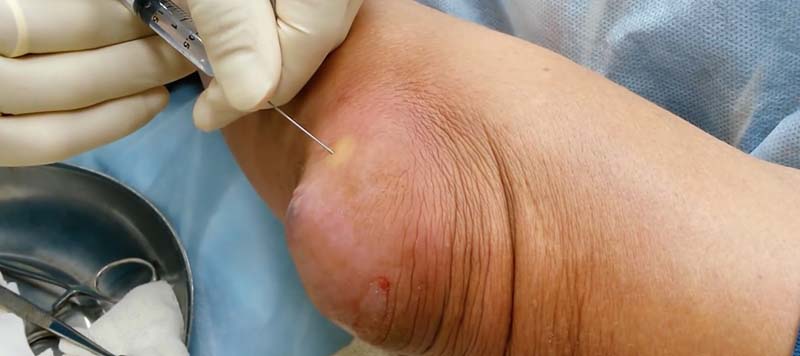
- при гнойном процессе врач прокалывает сумку, удаляет гной и промывает полость антисептиками, вводит антибиотики;
- при выраженном воспалительном процессе в сумку вводят гормональные препараты;
- назначает физиотерапевтические процедуры.
Если всего этого не сделать и проводить лечение дома народными средствами, то резко возрастает риск развития осложнений, терапия которых проблематична даже для специалиста.
Острый бурсит редко развивается без хронической травмы сустава. Боль в суставе требует немедленного обращения в клинику. Если этого не сделать, последствия могут остаться на всю жизнь.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Илья Грачев
Главный врач клиники
Мы всегда рады помочь, ждем ваших звонков
+7 (495) 647-40-48
Источник
Бурсит – заболевание, характеризующееся воспалением синовиальных сумок в области сустава, сопровождающееся избыточным образованием экссудата (жидкости в области сустава).
Движение мышц в тазобедренном суставе обеспечивают мышцы, удлиняющие и сокращающиеся при движении, терпящие трение о соседние мышцы, кости и сухожилия. Бурсы (специальные синовиальные сумки), содержащие синовиальную жидкость, помогают нам не чувствовать силы возникающего при движении трения. К факторам, вызывающим воспаление синовиальной сумки (бурсы), связанных с травмой, чрезмерной перегрузкой на сухожилия и мышцы (в том числе ожирение, поднятием тяжестей), длительным пребыванием в малоподвижности, разной длинной нижних конечностей, переохлаждением, отложением солей, заболеваниями позвоночника. Появление характерного болевого синдрома свидетельствует о симптоме заболевания – бурсит тазобедренного сустава.
Симптомы при бурсите тазобедренного сустава
Тазобедренный сустав окружает довольно большое количество синовиальных сумок, но наиболее часто воспаляются три из них: вертельная сумка, располагающаяся возле большого вертела бедренной кости, повдошно-гребешковая, располагающаяся на бедренной кости спереди от пояснично-повздошной мышцы и седалищная сумка, находящаяся у места прикрепления мышц к седалищному бугру.
В связи с этим различают вертельный бурсит (трохантерит), повдошно-гребешковый бурсит, седалищный бурсит.
При вертельном бурсите (наиболее часто встречаемом, относительно других форм бурсита тазобедренного сустава) болевой синдром локализован в области вертела-наружного костного выступа на бедренной кости. Боль, как правило – жгучая, иррадиирущая вниз вдоль наружной поверхности бедра, уменьшающаяся в состоянии покоя, усиливающаяся при вращении бедра в обе стороны, подъеме по лестнице, при приседании или сидении «на корточках». Одна из характерных жалоб – это ночные боли, возникающие из-за сложности лежания на больном боку.
Этот вид бурсита распространен среди спортсменов, чья спортивная карьера связана с бегом, особенно у женщин из-за более широкого таза, предрасполагающего к увеличению трения мягких тканей о вертел. Боли обычно усиливаются при увеличении дистанции или повышения сложности и нагрузок тренировок. Бег по улицам также может вызвать боли из-за особенностей строения дорожных покрытий (дороги делаются с учетом уклона наружной стороны для стока воды).
Вертельный бурсит тазобедренного сустава может протекать хронически много дней, острая же форма обычно возникает при ушибе от падения или столкновения с каким либо предметом. Как правило, при травме отмечается характерный щелчок. Диагностика проводится путем пальпации, пробы Обера (проба на отведение ноги), в спорных случаях требуется рентгенологическое исследование, которое может показать кальцификаты (окостеневшие участки). Магнитно-резонансная томограмма показывает участки воспаления и скопления жидкости.
Боль и припухлость при повздошно-гребешковом бурсите отмечается на передней внутренней части бедра. Болевой синдром усиливается при разгибании бедра, а при сгибании при седалищном бурсите.
Лечение при бурсите тазобедренного сустава
Бурсит тазобедренного сустава, при различных его формах, лечится довольно легко, исключая запущенные стадии, когда уже требуется хирургическое вмешательство. Для этого следует использовать специальные упражнения, рекомендуемые лечебной физкультурой и использовать противовоспалительные средства, а также избегать движения ноги, вызывающей боль.
Комплекс упражнений лечебной гимнастики зависит от вида бурсита, но лечение бурсита тазобедренного сустава необходимо начинать с использования противовоспалительных препаратов для снятия воспаления, после чего только можно приступать к другим видам профилактических мероприятий (электрофорез, ультразвук), в том числе и лечебной гимнастике.
Для облегчения симптомов бурсита тазобедренного сустава используют нестероидные противовоспалительные и кортикостероиды (гормональные препараты) средства в сочетании с местными анестетиками (инъекции), временно облегчающими состояние.
Важно при бурсите не только снять воспаление, но и не допустить хронического течения заболевания. Наряду с проведением медикаментозной терапии требуется и в качестве профилактических мер можно использовать компрессы с шалфеем, календулой, сосновыми почками, подорожником благодаря их противовоспалительному и противоотечному действию. Для восстановления микроциркуляции крови и обеспечения питания суставной ткани, а также для освобождения клеток суставной ткани от сводных радикалов, препятствующих процессу регенерации, широко используются антиоксиданты, среди которых эталоном является Дигидрокверцетин Плюс.
Корень одуванчика – природный хондропротектор, на основе которого изготовлен Одуванчик П, также рекомендуется к применению при бурсите тазобедренного сустава для обеспечения восстановительных процессов и венозного кровоснабжения, обеспечивающего отток крови из суставной и хрящевой ткани.
Рекомендуется прием биологически активного комплекса Остео-Вит, в состав которого входят витамин Д и витамин В6, нормализующие минеральный обмен (кальциево-фосфорный) в организме, обладающие мощным противовоспалительным действием, что необходимо при лечении любого вида бурсита, и не только бурсита тазобедренного сустава. Входящие также в состав Остео-вит, гомогенат трутневый расплодный, природный источник аминокислот, многих групп витаминов и близких к андрогенам (мужским) и эстрогенам (женским) гормонов.
Прогноз на выздоровление после лечения бурсита тазобедренного сустава благоприятный, поэтому период реабилитации важно не только вернуть качество жизни, но и вернуться в «строй», что особенно важно для профессиональных спортсменов. Поэтому рекомендуется использовать биологически активные комплексы Леветон П и Элтон П, способные увеличить за счет своего уникального состава и технологии изготовления, включающего лекарственные травы и продукты пчеловодства, повышающие не только работоспособность и выносливость, облегчающие период реабилитации после лечения бурсита, но и оберегающие от обострений бурсита тазобедренного сустава.
Леветон П, созданный на основе корня левзеи, пчелиной обножки, витамина С и витамина Е, обеспечит организм всеми необходимыми заменимыми и незаменимыми аминокислотами, микроэлементами, ферментами , витаминами многих групп , улучшить реологические свойства, что помогает восстановить микроциркуляцию крови в сосудах и тканях.
Элтон П, изготовленный на основе элеутерококка, пчелиной обножки, витаминов С и Е, обладает не только мощным восстановительным действием и является донатором витаминов и микроэлементов, но и обладает противовоспалительным свойством, что важно в период реабилитации при лечении и профилактике бурсита тазобедренного для снятия воспаления синовиальных сумок при любой форме бурсита тазобедренного сустава, а также ранозаживляющим свойством, что важно, если причиной бурсита являются травмы сустава, сухожилий или прилегающих к суставу мышц.
Источник
ЧТО ПРОИСХОДИТ?
Название синовиальной сумки происходит от латинского слова bursa (бурса). На русский язык переводится именно как «сумка». Она состоит из уплощенной полости, которая заполнена синовиальной жидкостью. По существу эта жидкость представляет собой суставную смазку, выполняющую функцию амортизатора для предотвращения трения суставных поверхностей и смягчения механического воздействия на суставные элементы. Таким образом, синовиальная жидкость защищает суставные структуры от изнашивания. Сама бурса располагается между костями, мышцами и сухожилиями. Всего в организме человека находится около 160 таких синовиальных сумок. И, если у человека не развивается бурсита, он даже не задумывается о существовании у него каких–то там «сумок». Но, к сожалению, возникновение бурсита вовсе не редкость. Чаще всего он возникает в плечевых, локтевых и коленных суставах, реже — в бедренных суставах.
КАКОВЫ ПРОЯВЛЕНИЯ БУРСИТА?
В месте развития бурсита в синовиальной сумке скапливается синовиальная жидкость, которая может быть наполнена кровью. Постепенно бурса начинает чрезмерно увеличиваться в размерах, а жидкость приобретает желтовато–красноватый оттенок.
Если бурса находится ближе к поверхности тела, образующийся мешок выпячивается наружу. В этом случае человек визуально наблюдает отечность, припухлость, иногда до 10 см в диаметре. Иногда такой «мешок» с жидкостью буквально свисает, например, под локтем. И не заметить его просто невозможно. В любом случае при бурсите обязательно присутствует отек, который возникает из-за накопления жидкости в межклеточном пространстве.
Часто пациенты жалуются на болевые ощущения в месте воспаления бурсы. Боль имеет ноющий, стреляющий, иногда сильный и пульсирующий характер, усиливающаяся ночью. Иногда боль отдает в руку или ногу (в зависимости от локализации патологического процесса). Покраснение воспаленного и отекшего места — еще один симптом бурсита. А воспалительный процесс приводит к увеличению лимфатических узлов, расположенных поблизости от места развития бурсита. Возможно и местное повышение температуры в воспаленном суставе. При его пальпации определяется упругое флюктуирующее (состоящее из жидкости) плотное образование. Нередко имеет место повышение температуры тела. Даже до 38–40°С. Естественно, все это сопровождается общим недомоганием и чувством слабости, появляются симптомы общей интоксикации.
В ЧЕМ ПРИЧИНЫ ЗАБОЛЕВАНИЯ
Чаще всего это — травмы, в т.ч. и те, что не привели к переломам. Спровоцировать бурсит могут и ушибы, сопровождающиеся синяками, и растяжения. Инфицирование организма при ссадине, ране, через которую попадает инфекция. Ношение натирающей обуви тоже может привести к развитию бурсита. Для многих, особенно неподготовленных людей, чрезмерные нагрузки на опорно–двигательный аппарат при занятиях спортом, тяжелой физической работе, поднятии тяжестей, ношении высоких каблуков, плоскостопии — также почва для этого заболевания.
Стать причиной бурсита может даже повышенная масса тела, т.к. она увеличивает нагрузку на суставы нижней части организма, особенно колени. Еще в роли провокаторов могут выступить такие заболевания, как ангина, фарингит, ларингит, трахеит, бронхит, отит, синусит, грипп, ОРВИ. Конечно, спровоцировать бурсит способны воспалительные заболевания суставов, фурункулез, рожистое воспаление, остеомиелит.
Нарушение обменных процессов в организме, повышенное количество соли в области суставов, подагра тоже — факторы риска для возникновения бурсита.
С возрастом риск развития бурсита самой разной локализации повышается. Просто потому, что по мере старения организма в стенке синовиальной сумки откладываются соли. Бурса уплотняется и делается менее эластичной. Кроме того, чем старше становится человек, тем слабее становится его иммунная система, снижаются защитные силы организма. Это тоже сказывается на частоте заболеваемости. А наличие совокупности предрасполагающих факторов увеличивает вероятность развития осложнений.
БУРСИТ БУРСИТУ РОЗНЬ
Как и многие заболевания, бурсит может быть острым и хроническим. Наиболее активно проявляет себя так называемый острый бурсит, развивающийся, как правило, стремительно. Буквально за 1–2 дня. При этом присутствуют практически все симптомы данного патологического процесса.
Хронический бурсит характеризуется невыраженной симптоматикой, небольшими болями, отсутствием двигательной скованности воспаленного сустава, но в то же время периодическими обострениями. При хроническом бурсите припухлость также продолжает увеличиваться. Она может быть как упругой и напряженной, так и дряблой, мягкой. Иногда при пальпации определяются уплотнения хрящевой плотности и рубцовые тяжи. Однако при хроническом бурсите ни красноты, ни повышения температуры не наблюдается. Хронический бурсит является следствием перенесенного ранее или не долеченного острого бурсита.
Так как причины возникновения этого заболевания разные, оно подразделяется на инфекционный (септический) и травматический (асептический) бурсит. При бурсите инфекция проникает либо вследствие нарушения целостности кожных покровов, либо через лимфатические пути или кровь. Возбудителями инфекции становятся гонококки, стафилококки, стрептококки, пневмококки. А также бруцеллез, туберкулезная или кишечная палочка.
СТАВИМ ДИАГНОЗ
При первых же признаках проявления бурсита, особенно, если имеются причины его возникновения, нужно обратиться к хирургу, травматологу, ревматологу или ортопеду. Так как хирург наравне с терапевтом является врачом первичного звена, этот доктор консультирует любых пациентов во время своих приемных часов по системе ОМС в районной поликлинике. С травматологами тоже все просто. Для того чтобы попасть на прием к ним, достаточно обратиться в травматологический пункт. А вот ревматологи и ортопеды в наших поликлиниках, во–первых, в дефиците, а во–вторых, они относятся к категории врачей вторичного звена и без направления от хирурга или травматолога, а также без предварительной записи к ним не попасть. Однако огорчаться не стоит. Хирург или травматолог вполне справится с проблемой диагностики и лечения.
Первым и порой достаточным этапом диагностики является визуальный осмотр врача. Он проводит пальпацию воспаленного участка, спрашивает о наличии тех причин, которые могли спровоцировать возникновение бурсита. Нередко врач для уточнения диагноза назначает пациенту рентгенографию (рентген) и общий анализ крови. Случается, когда хирург или травматолог дает пациенту направление на бурсографию (рентгенографию с введением контрастного вещества), артрографию (эндоскопию колена), ангиографию кровеносных сосудов (этот метод контрастного рентгенологического исследования позволяет дать характеристику состоянию кровеносных сосудов организма) и (или) УЗИ. В некоторых случаях, при необходимости уточнения диагноза врач может направить на компьютерную томографию (КТ) или магнитнорезонансную томографию (МРТ).
ЛЕЧИМ!
Тактика лечения бурсита зависит от вида воспаления. Однако в любом случае это будет комплексная терапия. В нее входит:
- Обеспечение больной конечности функционального покоя. Так сустав, в области которого возникло воспаление сумки, должен быть фиксирован в стабильном положении для исключения движений и нагрузок на измененные ткани. Для этого применяются давящая повязка из эластического бинта, жесткий или мягкоэластический ортез (налокотник, наколенник), косыночная повязка, гипсовая или лонгета из скотчкаста (специального ортопедического материала).
- Медикаментозная терапия. Базовые средства, которыми лечат бурсит, — нестероидные противовоспалительные препараты. Их обязательно назначают всем больным, но с учетом имеющейся сопутствующей патологии (с осторожностью применяют у лиц с заболеваниями желудка и двенадцатиперстной кишки).
Для купирования болевого синдрома применяют нестероидные противовоспалительные препараты (НПВП) и анальгетики — «Индометацин», «Напроксен», «Хлотазол». Если боль при бурсите не проходит, несмотря на применение препаратов из группы НПВП, назначается прием гормональных препаратов — глюкокортикоидов, из которых можно выделить «Преднизолон», «Гидрокортизон».
Для снятия мышечных спазмов, которые могут происходить при сильных болях в суставах, применяют миорелаксанты («Баклофен», «Сирдалуд», «Мидокалм»). Для снятия температуры тела можно применить «Ибупрофен», «Нурофен», «Парацетамол», а для вывода отложенных в бурсах солей применяют противоподагрические препараты. Например, «Аллопуринол», «Алломарон», «Милурит». Наиболее широко используются инъекционные и таблетированные формы, содержащие диклофенак, мелоксикам, нимесулид, ибупрофен, парацетамол.
Антибиотики назначают при наличии признаков гнойного бурсита или отсутствии положительного эффекта проводимого противовоспалительного лечения. В этом случае используют, например, такие препараты, как амоксил, аугментин, левофлоксацин, цефуроксим, цефтриаксон. Вспомогательными средствами для противовоспалительной терапии бурсита являются глюкокортикоиды (гидрокортизон, метилпреднизолон, дексаметазон) коротким курсом (2–3 раза). И только при выраженных острых бурситах — для оказания мощного противовоспалительного эффекта. Дополнить противовоспалительную терапию можно препаратами для местного применения. Это мази или гели: нимид, ремисид, долобене, диклак, индовазин, фастум и др.
Для уменьшения отека и воспаления околосуставной сумки можно прикладывать к ней теплые компрессы на основе спирта (в разведении 1:1 с фурацилином, физиологическим раствором или новокаином). Эффективны также компрессы с димексидом, который необходимо разводить 1:3.
- Физиотерапия. Сюда входит целый набор процедур: злектрофорез лекарственных препаратов, УВЧ, магнитотерапия, фонофорез, аппликации парафина. Может назначаться и облучение ультрафиолетом, УВТ (лечение акустическими волнами) и парафиново-озокеритовые аппликации. Но проводить такие процедуры можно только после уменьшения воспалительных проявлений и отсутствия нагноительного процесса. Назначают больным бурситом и лечебную физкультуру (ЛФК). Занятия направлены на разработку сустава, на его более быстрое заживление и реабилитацию. Но упражнения нужно делать только под руководством врача или инструктора ЛФК.
- Оперативное лечение. Его назначают в двух случаях.
Первый — это нагноение околосуставной сумки или окружающих тканей. В этой ситуации хирург проводит разрез гнойной полости, удаляет гнойное жидкое содержимое и делает иссечение нежизнеспособных тканей. В ходе оперативного лечения врач обязательно оставляет дренаж. Он позволяет ране полноценно очиститься, а потом своевременно закрыться. Вторым показанием для хирургического вмешательства может стать формирование хронического бурсита. Таким больным полностью удаляют проблемную сумку. Швы обычно снимают через 10 дней после операции. Оперативное лечение проводится в условиях стационара.
В любом случае пациенту с бурситом рекомендуется обильное питье (2–3 л жидкости в сутки). Для укрепления иммунитета врачи советуют принимать иммуномодуляторы и аптечные витаминные комплексы, витамин С (аскорбиновая кислота). Кстати, большое количество этого витамина содержится в таких продуктах, как шиповник, калина, малина, смородина, клюква, цитрусовые и т.д.
Нужно соблюдать и диету. В частности, надо ограничивать себя в употреблении поваренной соли. Не рекомендуется употреблять острые, жирные и копченые продукты питания, пищу из фастфудов, маргарин, бобовые, грибы, специи, шоколад, алкогольные напитки, какао, крепкий кофе и чай. Предпочтение следует отдавать крупам, нежирным сортам мяса и рыбы, нежирной молочной продукции, овощам, фруктам, цитрусовым, орехам, семечкам, меду, мармеладу, минеральной воде, зеленому чаю.
ПРОФИЛАКТИКА — ОНА И ПРИ БУРСИТЕ ПРОФИЛАКТИКА
Люди, предрасположенные к возникновению бурсита, должны своевременно давать отдых суставам, носить специальные защитные повязки. Это касается даже тех, кто регулярно занимается спортом.
Всем и всегда надо проводить обработку возникающих ран в области суставов, не допускать их инфицирования.
Необходимо своевременное лечение любых инфекционных заболеваний, гнойничковых поражений кожи.
Обувь необходимо подбирать удобную, соответствующую размеру. А хождение на высоких каблуках нужно чередовать с обувью на комфортных танкетках 3–5 см.
Источник
