Олигоартрит ювенильный ревматоидный артрит

Содержание:
- Что такое ювенильный ревматоидный артрит?
- Патогенез заболевания
- Клиническая картина
- Диагностические признаки
- Аспекты лечения
- Прогноз заболевания
Что такое ювенильный ревматоидный артрит?
Ювенильный ревматоидный артрит (ЮРА) — это системное заболевание, характеризующееся воспалительным поражением суставов. Диагноз ЮРА ставится при длительно текущих артритах (более 1,5 месяцев) при отсутствии другой выявленной патологии суставов у детей в возрасте до 16 лет. ЮРА довольно редко встречающееся заболевание.
Этиология его в настоящее время достаточно неизучена. Предполагается, что важную роль в возникновении этого заболевания играют генетическая предрасположенность и особенности иммунной системы. Не исключается и воздействие вирусов на иммунитет.
По статистике больше подвержены возникновению заболевания девочки. Отмечено, что чем позже возникло заболевание, тем тяжелее его течение. Развитие и злокачественное течение патологического процесса без адекватного лечения часто приводит к инвалидизации и даже к смертельному исходу.
Международная классификация ювенильного ревматоидного артрита включает несколько аспектов:
По типу поражения бывает системный артрит; олигоартрит (персистирующий и распространенный); полиартрит.
В зависимости от характера течения ювенильный артрит подразделяется на острый (реактивный) и подострый.
По локализации выделяют суставную и висцерально-суставную формы (наряду с суставами, поражаются внутренние органы).
По течению ювенильный ревматоидный артрит делится на медленно прогрессирующий, умеренно прогрессирующий и быстро прогрессирующий.
Патогенез заболевания

Активация заболевания начинается с инициирования гуморального иммунитета. В синовиальной оболочке пораженного сустава происходит нарушение внутренней микроциркуляции и разрушение клеток. В ответ на это начинают вырабатываться измененные иммуноглобулины G, которые являются чужеродными для организма. Соответственно, в клетках синовии вырабатываются иммунокомпетентные клетки, а именно анти-иммуноглобулины G, которые обеспечивают местный иммунитет. Их ещё называют ревматоидным фактором. Для последних измененный IgG является антигеном. В результате IgG и анти-IgG формирует иммунный комплекс, который, циркулируя в суставной полости, разрушает сосуды и синовиальную оболочку хряща.
Это приводит к выработке большого количества цитокинов макрофагального происхождения и ещё большему разрушению суставной полости. В итоге процесс распространяется на хрящ и кость. Под действие цитокинов активируется неоваскуляризация. Все эти процессы способствуют поддержанию хронического воспаления в суставе. А пропитанная иммунокомпетентными клетками и иммунными комплексами синовиальная оболочка препятствует поступлению питательных веществ и лекарственных препаратов к хрящу.
Анти-IgG с током крови разносится по всему организму. Этим объясняется поражение других внутренних органов и тяжесть данного заболевания.
Клиническая картина ювенильного ревматоидного артрита

Проявления ювенильного артрита довольно разнообразны, как и его формы. Но общим симптомом для всех является артрит. Сначала появляется скованность и болезненность вокруг сустава, затем припухлость и покраснение, местная гипертермия. Чаще всего в детском возрасте поражаются основные крупные и более мелкие суставы. Характерным для ювенильного ревматоидного артрита считается поражение сочленений шейного отдела позвоночника и нижнечелюстно-височных суставов. Это в дальнейшем приводит к возникновению тяжелых деформаций и нарушению развития, так как ребенок ещё растет.
Острое течение заболевания характерно для дошкольников и учеников начальных классов. Наряду с возникновением артрита, повышается общая температура тела до высоких фебрильных цифр, может возникать аллергическая сыпь на теле. Нередко увеличиваются региональные лимфоузлы, печень и селезенка. При данной форме заболевания поражение суставов обычно двустороннее. Иногда клинические проявления сначала больше выражены только с одной стороны, и можно ошибочно предположить, что процесс односторонний. Острое течение ЮРА злокачественное, быстропрогрессирующее и с неблагоприятным прогнозом.
Подострое течение характеризуется медленным началом и развитием заболевания. Процесс обычно начинается, с одной стороны. Другие суставы вовлекаются значительно позже. Выраженной болезненности может не быть. Выявляется припухлость в области сустава, нарушение его функции. У ребенка появляется утренняя скованность, которая может сохраняться в течение часа. Ребенок малоподвижен, с трудом ходит. Дети до двух лет вообще перестают ходить. Повышение общей температуры тела бывает редко и только до субфебрильных цифр. Лимфатические сосуды слегка увеличены. Печень и селезенка без изменений. Подострое течение ЮРА характеризуется более благоприятным прогнозом и лучше поддается лечению.
Системный ревматоидный артрит
Эта форма заболевания проявляется сочетанием артрита с симптомами поражения внутренних органов. Одним из таких симптомов является повышение температуры, в основном в утренние часы. Часто на высоте гипертермии наблюдается появление сыпи, которая носит папулёзный характер. Исчезает самостоятельно, не зудит. Привычная локализация сыпи — область суставов, лицо, боковые поверхности ягодиц и бедер.
К наиболее опасным проявлениям системной формы ЮРА относится скопление серозной жидкости в полостях и внутренних органах, в том числе в сердечной мышце и в полости легких. У больных появляются признаки сердечной и легочной недостаточности.
Увеличиваются практически все группы лимфоузлов. Они становятся крупными, хорошо пальпируются, не спаяны с кожей и между собой, безболезненны, иногда выступают над поверхностью кожи.
Увеличиваются печень и селезенка из-за общей интоксикации организма.
Олигоартрит
Встречается наиболее часто. Выделяют персистирующий олигоартрит, при котором за весь период болезни поражено не более четырех суставов, и прогрессирующий. При нем количество пораженных суставов увеличивается после шести месяцев течения заболевания.
При олигоартритическом типе ювенильного артрита процесс бывает односторонним. Могут поражаться как крупные, так и мелкие суставы. Манифестировать заболевание может в любом возрасте, начиная с 1 года. Часто сопровождается развитием увеита (воспаления внутренних оболочек глазного яблока). Выделяют олигоартрит с ранним, поздним началом и встречающийся у всех возрастных групп детей. Последствия этой формы ювенильного ревматоидного артрита тяжелые: задержка роста, асимметрия конечностей, в том числе и в длину, катаракта и слепота (последствия увеита), инвалидизация.
Полиартрит
Встречается реже олигоартритической формы ЮРА. По наличию или отсутствию ревматоидного фактора выделяют серонегативный и серопозитивный подтип:
При серопозитивном по ревматоидному фактору варианте отмечается поражение суставов конечностей. Быстро формируются необратимые изменения суставных поверхностей костей. Заболевание характеризуется подострым течением и считается ранним проявлением ревматизма взрослых.
Серонегативный подтип по ревматоидному фактору поражает обычно суставы шейного отдела позвоночника и височно-челюстные сочленения. Возникает заболевание достаточно рано (с 1 года) и характеризуется доброкачественным течением.
При раннем возникновении обоих подтипов полиартрита происходит выраженная, необратимая задержка роста и ранняя инвалидизация. В суставах образуются сложные контрактуры, которые с трудом поддаются лечению.
Стоит отметить, что любая клиническая форма ювенильного ревматоидного артрита несет собой достаточно тяжелые последствия. Особенно опасно ранняя манифестация заболевания и частые рецидивы. Также неблагоприятным считается сразу развитие системной формы ЮРА и младший детский возраст. Поэтому важно, как можно быстрее правильно поставить диагноз и начать лечение.
Подробнее: Причины, симптомы и лечение полиартрита
Диагностические признаки

Во-первых, необходимо обратить внимание на клинические проявления:
длительный артрит
скованность движений
высыпания на теле, особенно вокруг суставов
необъяснимые скачки температуры тела
иридоциклит
увеличение лимфоузлов
При наличии таких симптомов стоит также выяснить, нет ли в семье родственников, страдающих ревматоидным артритом.
Во-вторых, необходимо сделать рентген пораженных суставов, где можно определить стадию заболевания (их четыре) и характер поражения суставов. На снимке будет видно изменение суставной поверхности хряща, сужение полости, сращение синовиальных оболочек между собой и другие изменения.
Обязательно исследуют кровь больного на наличие ревматоидного фактора и антител. Смотрят СОЭ, уровень лейкоцитов и гемоглобина. Как правило, для ЮРА характерен высокий нейтрофильный лейкоцитоз и анемия. Уровень СОЭ свидетельствует о степени активности заболевания. Соответственно, чем выше показатель СОЭ, тем более активен процесс. Также в крови появляется С-реактивный белок, IgG и IgM. Часто общий анализ крови может оставаться в пределах нормы.
ЭКГ и УЗИ сердца покажет изменения в миокарде. Обязательно пройти осмотр у офтальмолога для исключения глазных проявлений ЮРА (осмотр глазного дна, сред глаза и угла).
Аспекты лечения
Основой лечения ювенильного ревматоидного артрита является подавление выраженной воспалительной реакции в суставах, устранение системных проявлений и минимизация последствий заболевания.
Важным аспектом в лечении является соблюдение правильного режима двигательной активности ребенка. Нельзя использовать полную иммобилизацию суставов, так как это приведет к усугублению процесса и развитию стойких контрактур. Необходимо рекомендовать спокойные пешие прогулки, езду на велосипеде, плавание. Однако стоит избегать физических перегрузок, бега, прыжков, падений. При далеко зашедшем патологическом процессе и изменениях суставных поверхностей костей рекомендуется специальная лечебная физкультура под контролем врача или инструктора. Следует также использовать иммобилизационные ортезы, корсеты, костыли.
При обострении заболевания необходимо избегать воздействия солнечного излучения, переохлаждения, стрессов.
Медикаментозную терапию назначают незамедлительно после установления диагноза. Лечение обязательно проводить в стационаре. Используют в первую очередь препараты группы НПВС, которые снимают болевые ощущения и воспаление. Препараты этой группы принимают перорально. Доза рассчитывается в зависимости от имеющейся массы тела ребенка.
Практически всегда при осложненном и злокачественном течении ЮРА прибегают к внутрисуставному введению глюкокортикостероидов, которые действуют быстро и достаточно эффективно. Однако, к этим препаратам необходимо относится с осторожностью, учитывая детский возраст пациентов.
Иммуносупрессивная терапия (метотрексат, сульфосалазин) применяется для воздействия на причину развития заболевания — активность патологического гуморального иммунитета. Также является токсичной, поэтому во время лечения необходимо проводить мониторинг основных показателей крови и оценивать воздействие на костный мозг.
К хирургическому лечению прибегают при наличии выраженных изменений в суставах, ограничивающих подвижность и значительно ухудшающих качество жизни пациентов. Суть операции сводится к удалению контрактур и протезированию.
Смотрите также: Другие методы лечения ревматоидного артрита
Прогноз заболевания
Прогноз для пациентов, страдающих ювенильным ревматоидным артритом относительно благоприятный, особенно при своевременно начатом лечении и адекватной реабилитации. Легкие формы заболевания могут пройти без последствий для опорно-двигательного аппарата. Тяжелые же формы всегда оставляют изменения в суставах и костях.
Системное течение ювенильного ревматоидного артрита имеет глубоко неблагоприятный прогноз. При отсутствии адекватного лечения может наступить летальный исход. Даже при успехе в лечении последствия всегда имеются, и не только в суставах. Такие пациенты обычно становятся инвалидами детства.
Автор статьи: Каплан Александр Сергеевич | Ортопед
Образование:
диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Источник
Содержание:
- Что такое ювенильный артрит?
- Симптомы ювенильного артрита
- Причины ювенильного артрита
- Диагностика ювенильного артрита
- Лечение ювенильного артрита
- Прогноз заболевания и профилактика
Что такое ювенильный артрит?
Ювенильный артрит – это заболевание, развивающееся у детей, не достигших 16-летнего возраста. При его развитии у пациентов наблюдается характерное опухание синовиальной оболочки, происходящее из-за воспалительного процесса. Ювенильный артрит можно классифицировать как аутоиммунное заболевание, при прогрессировании которого иммунная система пациента по ошибке начинает процесс саморазрушения.
Согласно имеющимся данным мировой статистики ювенильный артрит диагностируется при осмотре юных пациентов в 0,6% случаях.
Многочисленные исследования, проводимые специалистами всемирно-известных медицинских учреждений, показали следующее:
ювенильный артрит не развивается у детей, не достигших 2-х летнего возраста;
у девочек данное заболевание диагностируется в 2 раза чаще, чем у мальчиков;
очень часто пациенты, проходившие лечение ювенильного артрита, теряют трудоспособность в юном возрасте;
олиноартритом 1 стадии (форма ювенильного артрита) болеют 35-40% пациентов;
олиноартритом 2 стадии (форма ювенильного артрита) болеют 10-15% пациентов мужского пола, достигших 8-ми летнего возраста.
Современная медицина определяет следующие виды ювенильного артрита:
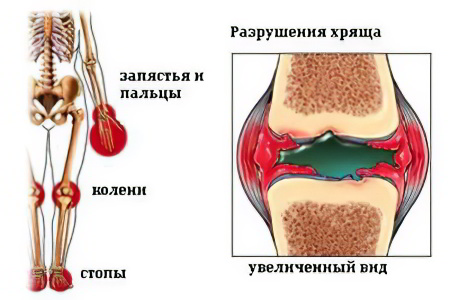
Системный артрит. Эта форма заболевания часто именуется болезнью Стилла, при прогрессировании которой происходит поражение жизненно-важных систем человеческого организма (сердца, органов желудочно-кишечного тракта, лимфоузлов). У пациентов наблюдается характерная симптоматика: высыпания на кожном покрове, повышение температурного режима.
Олигоартрит. Данная форма заболевания имеет ещё одно название – пауциартикулярный (юношеский) артрит. Во время первых 6-ти месяцев развития олигоартрита у пациентов происходит поражение 1-5 суставов. В большинстве случаев параллельно развиваются различные патологические процессы. Чаще всего эта форма болезни диагностируется у юных девочек, и по мере их взросления может полностью исчезнуть.
Полиартрит. При развитии этой формы болезни у пациентов наблюдается поражение более 5-ти суставов. Полиартикулярный артрит чаще диагностируется у девочек и может поражать: суставы нижних и верхних конечностей, челюсти, область шеи и затылка.
Артрит, который развивается после перенесённых травм. Некоторые пациенты, которым диагностирована эта форма артрита, на протяжении нескольких лет страдали от кожных болезней. Иногда при таком артрите происходит поражение костей, сухожилий, позвоночника и суставов. Чаще всего данное заболевание выявляется у мальчиков, не достигших 8-ми летнего возраста, у которых в семье мужчины болеют спондилитом.
Ювенильный артрит классифицируется по клинико-анатомическим способностям:
суставная форма артрита, при которой поражается боле 5-ти суставов (если развивается олигоартрит, у пациента поражается до 4-х суставов);
суставно-висцеральная форма, при которой выявляются синдромы: Висслера-Фанкони, Стилла;
форма артрита с ограниченными висцеритами, при которой у больных поражаются жизненно-важные органы (лёгкие, сердце и т. д.).
Симптомы ювенильного артрита
Ювенильный артрит часто протекает бессимптомно, но в некоторых случаях сопровождается характерной симптоматикой:
болевые ощущения в области поражённых суставов;
скованность движений (появляется обычно после пробуждения от сна);
опухание суставов;
хромота;
изменение походки;
повышение температурного режима;
слабость, вялость;
высыпания на кожном покрове;
резкая потеря веса;
замедление роста;
фебрильная лихорадка;
изменение длины верхних или нижних конечностей;
проблемы с глазами (боли, покраснение, воспалительные процессы, ухудшение зрения);
раздражительность, частая смена настроения и т. д.
Причины ювенильного артрита
К причинам, провоцирующим развитие ювенильного артрита, можно причислить следующие факторы:
перенесённые пациентом вирусные и инфекционные заболевания, которые провоцируют аутоиммунную реакцию в организме;
наследственная предрасположенность к артритам;
активное функционирование иммунной системы пациента, на фоне чего происходит разрушение тканей суставов;
переохлаждение организма;
длительное нахождение на солнце;
нарушение графика профилактических прививок;
травмы суставов;
генетическая предрасположенность пациента к артриту и т. д.
Осложнения
У многих пациентов, проходивших комплексное лечение ювенильного артрита, могут развиваться различные осложнения:
вторичный амилоидоз миокарда и органов желудочно-кишечного тракта;
синдром активации макрофагов (иногда заканчивается летальным исходом);
задержка роста;
лёгочная и сердечная недостаточность;
потеря зрения;
деформация суставов;
потеря подвижности (полная или частичная);
инвалидизация пациента и т. д.
Диагностика ювенильного артрита
Диагностика ювенильного артрита начинается со сбора анамнеза заболевания. Узкопрофильный специалист – ревматолог, проводит личный осмотр пациента, узнаёт о его образе жизни, наследственных заболеваниях, вредных привычках и т. д. При проведении осмотра специалист пальпирует области поражённых суставов. В обязательном порядке врач должен обозначить в медицинской карте больного все симптомы заболевания и жалобы пациента.
После первичного осмотра пациент направляется на дополнительную диагностику. Для этого ему придётся пройти лабораторное и аппаратное обследование:
Клинический и биохимический анализы крови (целью исследования является определение показателей эритроцитов, тромбоцитов, лейкоцитов и т. д.).
Общий анализ мочи.
Анализ крови, целью которого является выявление бактерий, присутствие которых может свидетельствовать об инфицировании кровяного русла.
Анализ, выполняемый хирургом-ортопедом, которым проводится забор образцов синовиальных тканей и жидкости.
Анализ образцов костного мозга для выявления лейкемии.
Рентгенография, во время которой специалисты выявляют переломы и другие повреждения костной ткани.
Компьютерная или магнитно-резонансная томография.
Сканирование костных и суставных тканей, посредством которого можно выявить любые изменения в их структуре.
Тестирование на наличие: болезни Лайма; различных вирусных инфекций; на определение скорости оседания эритроцитов; на выявление антител, которые провоцируют развитие артрита и т. д.
Во время проведения диагностических мероприятий пациентам проводится особое тестирование, цель которого заключается в выявлении антинуклеарных антител. Такой тест показывает аутоиммунную реакцию человеческого организма, при которой происходит саморазрушение иммунитета.
Современная медицина определяет 4 степени данного заболевания:
высокая – 3;
средняя – 2;
низкая – 1;
стадия ремиссии – 0.
В том случае, когда при выявлении ювенильного артрита у пациента не будет обнаружена ярко выраженная симптоматика и признаки данного заболевания, врач должен будет поставить диагноз на основании исключения других болезней:
волчанки;
злокачественных новообразований;
переломов костей;
инфекционных заболеваний;
фибромиалгии;
болезни Лайма.
По теме: Народные методы лечения артрита
Лечение ювенильного артрита
Ювенильный артрит может развиваться следующим образом:
медленно;
умерено;
стремительно.
Лечение данного заболевания специалист назначает только после проведения комплекса исследований, целью которых является подтверждение диагноза. Метод терапии напрямую будет зависеть от типа ювенильного артрита и стадии его развития.
Пациентам, проходящим терапию от ювенильного артрита, запрещается:
любая двигательная активность (прыжки, бег, активные игры, физические нагрузки);
пребывание на открытом солнце;
ограничивается употребление в пищу: белков, соли, жиров, углеводов, сладостей.
Традиционный курс лечения включает следующие медицинские препараты:
обезболивающие (аспирин, индометацин);
противовоспалительные;
иммунотерапия (больным внутривенно вводится иммуноглобулин);
препараты стероидной группы (для уменьшения припухлости сустава и купирования болевого синдрома);
при выявлении различных инфекций пациентам проводится соответствующая терапия антибактериальными медицинскими препаратами;
при обострении заболевания назначаются НПВС (нимесулид, диклофенак и т. д.), глюкокортикостероиды (например, преднизолон);
трансплантация стволовых клеток.
Часто назначаемые препараты при лечении ювенильного артрита:
Нестероидные средства (обладающие противовоспалительным действием). В 25-35% случаях данный препарат оказывает положительное воздействие на пациента. Курс лечения составляет в среднем 4-6 недель. К группе нестероидных препаратов относятся: толметин, напроксен, мелоксикам, ибупрофен. В качестве побочного эффекта можно отметить расстройства функций органов желудочно-кишечного тракта, головные боли и увеличение активности ферментов печени.
Глюкокортикоиды. Препараты этой группы имеют ряд побочных эффектов. Чаще всего оказывается негативное воздействие на костную систему. При инъекциях данного препарата часто назначаются седативные лекарственные средства.
Метотрексат. Дозировка этого препарата в процессе терапии может плавно увеличиваться (максимально до 15 мг/м кВ. в неделю). Эффективность метотрексата напрямую зависит от формы ювенильного артрита и стадии его развития. В качестве побочных эффектов можно отметить: появление язвочек на слизистой полости рта, тошноту, расстройства функций органов желудочно-кишечного тракта и т. д.
Лефлуномид и сульфасалазин. Данные медицинские препараты приносят наибольший результат при лечении ювенильного артрита. У пациентов на протяжении многих лет сохраняется стойкий эффект терапии, даже после отмены препаратов.
Циклоспорин А. Назначается пациентам при лихорадочных состояниях.
Ингибиторы. В эту группу медицинских препаратов входят очень эффективные средства борьбы с ювенильным артритом. Они способны увеличивать плотность костных тканей и замедлять в них деструктивные изменения.
Антагонисты. При лечении пациентов посредством антагонистов, содержащих в больших количествах кальций, были замечены положительные и стойкие результаты.
В обязательном порядке такой категории пациентов показаны физиотерапевтические процедуры:
массаж;
лазерная терапия;
лечебная физкультура;
грязевые ванны;
парафиновые или озокеритовые аппликации;
фонофорез (при задействовании лекарственных препаратов);
УФО и т. д.
Пациентам, у которых ювенильный артрит протекал в тяжёлой форме, часто показано протезирование повреждённых суставов. Это обусловлено тем, что во время прогрессирования данного заболевания у них произошла ярко выраженная деформация суставов, на фоне которой развились тяжёлые анкилозы.
При прохождении курса терапии пациенты должны придерживаться правильного питания. Они должны принимать витаминно-минеральные комплексы, в составе которых присутствуют витамины группы С, РР, В.
В ежедневном рационе больного должны быть следующие продукты:
высокое содержание жиров растительного происхождения;
кисломолочные продукты;
фрукты;
овощи.
Прогноз заболевания и профилактика

Категория пациентов, которым был диагностирован ювенильный артрит, должны понимать, что это заболевание будет напоминать о себе на протяжении всей жизни. Чтобы предотвратить серьёзные последствия они должны получить качественное и адекватное лечение, с последующей реабилитацией.
На протяжении всей оставшейся жизни пациенты должны с регулярной периодичностью проводить профилактические мероприятия:
не переохлаждаться;
минимизировать контакт с больными инфекционными заболеваниями;
отказаться от профилактических прививок;
не принимать стимуляторы иммунной системы;
вести здоровый образ жизни;
не менять климатический пояс;
заниматься лечебной физкультурой и т. д.
Автор статьи: Каплан Александр Сергеевич | Ортопед
Образование:
диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Источник
