Операции при артрозе стопы

Существует множество причин болей в стопе. Причиной болей часто становится артроз определённых суставов стопы. В общей массе их можно разделить на артрозы в переднем, среднем и заднем отделах стопы, хотя косвенно проявляться болями в стопе может и патология на уровне голеностопного сустава.
Синовит второго плюсне-фалангового сустава — наиболее часто встречаемый моноартикулярный синовит плюсне-фаланговых суставов, одна из наиболее частых причин метатарсалгии. К факторам риска относятся врождённые анатомические особенности, такие как удлинённая вторая плюсневая кость
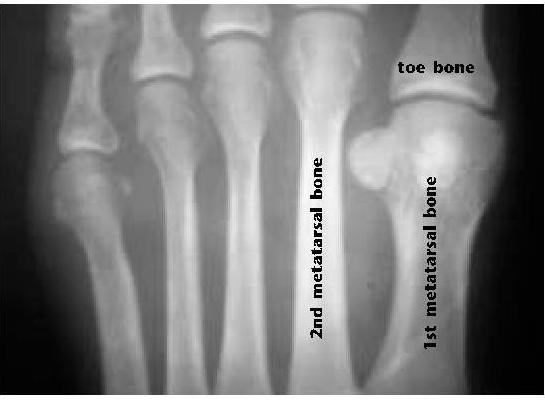
стопа Мортона
а также врождённая и приобретённая вальгусная деформация первого плюсне-фалангового сустава.
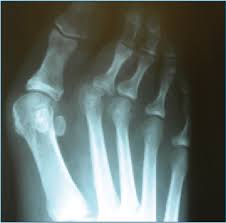
Предрасполагающая деформация стопы приводит к перерастяжению капсульно-связочного аппарата 2-го плюсне-фалангового сустава, это провоцирует развитие синовита, синовит приводит к ещё большему натяжению капсулы сустава, в конечном счёте это приводит к нестабильности, подвывиху основания основной фаланги 2-го пальца в тыльную сторону, дегенеративно-дистрофическим изменениям сустава и дальнейшему прогрессированию деформации. Главным патогенетическим механизмом синовита 2-го плюсне-фалангового сустава является перегрузка его подошвенной пластинки. Дальнейшее прогрессирование нестабильности может привести к полному тыльному вывиху основания основной фаланги 2-го пальца стопы.
Это прежде всего боль, отёк, гиперемия в области второго плюсне-фалангового сустава, распространяющаяся на весь передний отдел стопы. При пальпации, осевой нагрузке, движениях в суставе боль резко усиливается. На ранних стадиях заболевания деформация не сильно выражена и может быть легко устранена мануально. В последующем, по мере прогрессирования деформации могут возникнуть так называемые «перекрещенные пальцы». Нестабильность можно проверить при помощи «тыльного выдвижного ящика».
В диагностике синовита 2-го плюсне-фалангового сустава также играет важную роль рентгенография. Снимки необходимо выполнять в обеих проекциях, с нагрузкой. В неясных случаях и для оценки степени повреждения подошвенной пластинки может быть выполнено МРТ.
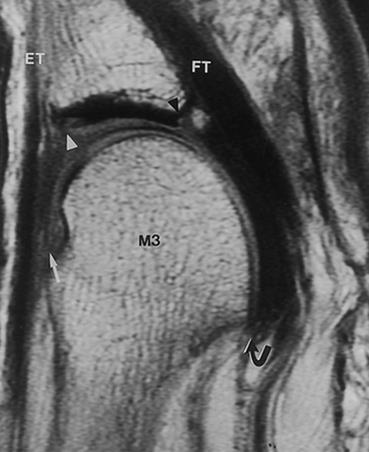
Похожая клиническая картина наблюдается при межпальцевой невроме (неврома Мортона), при этом обычно более выражены неврологические расстройства дистальных отделов пальца, боль провоцируется сжатием стопы в поперечном направлении а не сгибаниемразгибанием пальца. Для дифференциальной диагностики также подходит МРТ.
Основным методом лечения является консервативный. Грамотное консервативное лечение позволяет избежать операции в 70% случаев. При выраженном болевом синдроме может быть применена иммобилизация в гипсе или брейсе, НПВС. После стихания болевого синдрома — подбор ортопедической обуви, ношение ортопедических стелек с разгрузкой переднего отдела стопы. На ранних стадиях хорошо себя зарекомендовали вкладыши типа Budin’s.
При неэффективности консервативного лечения на протяжении 10-12 недель рекомендовано оперативное лечение. При удлинённой 2-й плюсневой кости, помимо коррекции вальгусной деформации (если таковая имеется), показано выполнение синовэктомии и дистальной косой укорачивающей остеотомии 2-й плюсневой кости (операция Weil’s).
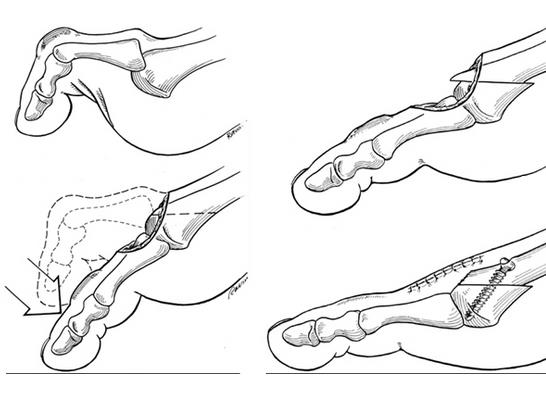
Это позволяет сохранить сустав, перебалансировать сухожильно-связочные структуры, уменьшить нагрузку на подошвенную пластинку. При отсутствии удлинения 2-й плюсневой кости показано выполнение пересадки длинного сгибателя пальца на тыльную поверхность, удлиннение сухожилия разгибателя, релиз суставной капсулы (операция Girdlestone-Taylor), описание операции см. в статье посвящённой молотообразной деформации пальцев.
При значительной деформации хирургическая коррекция может стать невозможной из-за того, что после её устранения сосуды, кровоснабжающие палец могут оказаться пережаты. В такой ситуации показано либо вернуть палец в исходное деформированное положение, либо его ампутация. По этой причине крайне важно как можно раньше начать лечение.
Артрит среднего отдела стопы характеризуется отёком и болью, усиливающимися в положении стоя и при ходьбе. Часто обнаруживается костный выступ по тыльной поверхности средней трети стопы. Часто симптомы развиваются постепенно с течением времени, и не удаётся выявить какого либо этиологического фактора. В ряде случаев артрит формируется как следствие травмы, например повреждения сустава Лисфранка, или воспалительного поражения, например ревматоидного артрита. Средний отдел стопы представлен ладьевидно-клиновидным, межклиновидными, клиновидно-плюсневыми суставами. Поражение данных суставов часто приводит к выраженному болевому синдрому и стойкому нарушению функции ходьбы. По этой причине артрит среднего отдела стопы является важной социально-экономической проблемой.

-боль в области среднего отдела стопы и продольного свода стопы усиливающиеся при попытке встать на мыски
-коллапс продольного свода стопы при нагрузке
-абдукция заднего отдела стопы
-отведение переднего отдела стопы
-эквинусная контрактура ахиллова сухожилия
-Hallux Valgus часто ассоциируется с артритом среднего отдела стопы
-пальпация в области среднего отдела стопы болезненна как с тыльной так и с подошвенной стороны
Помимо описанной клинической картины, данных анамнеза, важное диагностическое значение имеют рентгенограммы. Рентгенографию следует выполнять в положении стоя с нагрузкой массой тела.
На боковых рентгенограммах определяется коллапс продольного свода стопы. (определяется отсутствие соосности таранной и первой плюсневой кости).
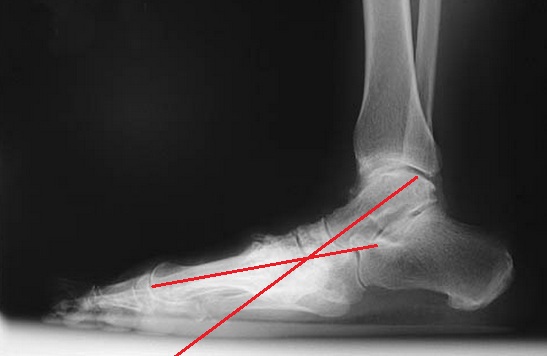
Также можно увидеть рост остеофитов в проекции поражённых суставов по тыльной поверхности стопы.
На передне-задних проекциях определяется признаки артрита суставов среднего отдела стопы, абдукция заднего отдела и вальгусная девиация переднего отдела стопы.
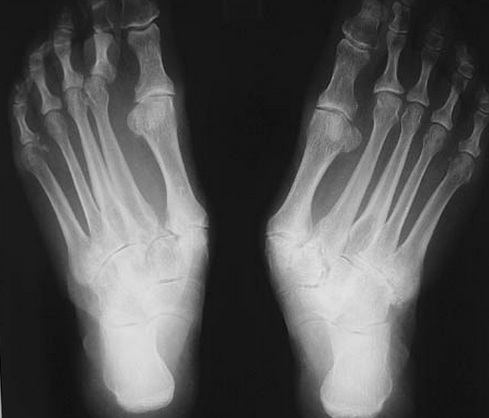
При наличии признаков системного заболевания воспалительной ткани целесообразно выполнить полный спектр лабароторных обследований ревматологического профиля.
Артрит среднего отдела стопы зачастую не требует оперативного вмешательства. Комплекс консервативных мер позволяет снизить болевой синдром и восстановить опороспособность.
К ним относятся:
-Комфортная обувь с жёсткой подошвой и индивидуальные ортопедические стельки

-Снижение физической нагрузки
-Снижение веса
-Растяжка икроножных мышц
-Противовоспалительные препараты
При неэффективности консервативных мер показано оперативное лечение. Выполняется артродез вовлечённых в патологический процесс суставов (ладьевидно-клиновидного, межклиновидного, клиновидно-плюсневого сустава), удлинняющая тенотомия ахиллова сухожилия.
Для выполнения артродеза могут использоваться различные типы фиксаторов: спицы, винты, пластины, скобы, — главное чтобы они обеспечивали высокую стабильность артродезируемых поверхностей. Выполняется артродез 1,2,3 предплюсне-плюсневых суставов, однако необходимо сохранить подвижность в 4,5 предплюсне-плюсневых суставах, что ускоряет послеоперационную адаптацию стопы к нагрузкам и облегчает реабилитацию.
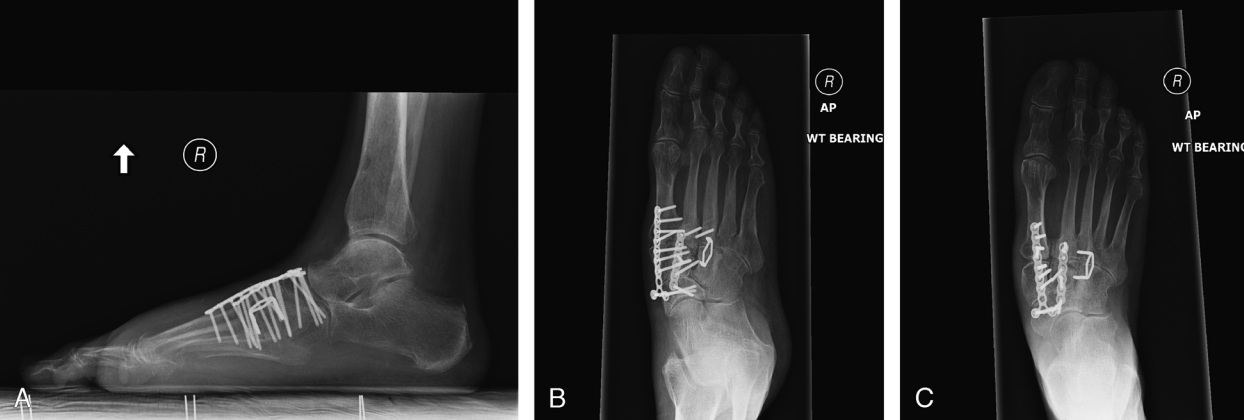
После операции потребуется довольно длительный период иммобилизации, и ходьбы при помощи костылей без нагрузки на ногу (6-8 недель). В течение всего данного периода времени рекомендуется использовать для обезболивания сухой холод по 15-20 минут 4-5 раз в день, при выраженном болевом синдроме показано применение нестероидных противовоспалительных средств, хорошо себя зарекомендовали производные целекоксиба, например ксифокам, доступный как в парэнтеральной так и таблетированной формах.
Швы удаляют через 2 недели после операции. После окончания периода иммобилизации, необходимо носить комфортную обувь и индивидуальные ортопедические стельки, что ускоряет реабилитацию и показывает лучшие функциональные результаты. Удаление металлоконструкций не требуется, в случае если они сами по себе не доставляют никакого беспокойства пациенту, не происходит их миграция или поломка. Ортопедические металлофиксаторы и фиксаторы из биодеградируемых материалов биологически инертны, никогда не приводят к воспалению или отторжению, резорбции окружающей кости, конечно если они правильно установлены. Однако, их удаление может быть продиктовано необходимостью последующих операций на этом же сегменте конечности.
Общий срок реабилитации составляет от 3 до 6 месяцев. Спортивные нагрузки после операции артродеза возможны не ранее 12 месяцев после операции.
Источник
Если консервативные методы оказываются бессильными в борьбе с болезнью, приходится прибегать к радикальным мерам. Хирургическое вмешательство применяется для излечения многих недугов нижних конечностей.
В медицине существует отдельный раздел, включающий методы оперативного лечения как приобретенных, так и врожденных заболеваний ступней и голеностопного сустава. Он носит название подиатрии.
Артроз суставов стопы
Суставы нижних конечностей голеностопа довольно часто поражаются артритами в связи с тем, что им приходится выдерживать вес всего тела. Из-за постоянных нагрузок, которым они подвергаются, появляется ригидность и отечность, развивается болевой синдром, возможны деформации.
В подиатрии используются 3 метода для лечения суставного артроза:
- Резекцию экзостозов. Хирург вырезает костные мозоли, чем уменьшает нагрузку на поврежденный участок. Это очень популярный метод.
- Артропластику Пораженную область стопы вместе с суставной поверхностью кости полностью удаляют. Если наблюдается нарушение целостности сочленения, ограничение подвижности и болевой синдром, то проводят эндопротезирование. В процессе операции на стопах вместо поврежденных суставов устанавливают искусственные, что позволяет увеличить амплитуду движений и избавиться от боли.
- Артродез Он рекомендован, когда на обеих поверхностях сустава развивается эрозия, разрушающая хрящевую ткань. При оперативном лечении вырезают пораженные болезнью части сочленения, а затем получившиеся обрезки соединяют между собой, используя фиксирующие винты и пластины, что обеспечивает межфрагментарное сращивание.
Косточки на ногах
Вальгусная деформация — заболевание стопы, сопровождающееся формированием в основании большого пальца «шишки», образованной из костей и мягких тканей. Вследствие патологии он искривляется, из-за чего сухожилия и связки становятся ригидными и независимыми друг от друга.
В основном косточки на ногах появляются у людей, носящих неудобную обувь (с узким носком и на высоком каблуке). Но их причиной также могут стать и генетическая предрасположенность, и болезни опорно-двигательной системы (артрит, полиомиелит), которые усиливают дегенеративные процессы. На ранних стадиях болезнь лечат консервативными методами. При сильном искривлении фаланг, сопровождающемся непрестанным болевым синдромом, помочь сможет лишь хирургия.
Повреждения голеностопа
Связки поддерживают формирующие кости в устойчивом положении, не позволяя им смещаться. Но в результате травмирования или растяжения они могут разрываться, вследствие чего нарушается стабильность сочленения.
Исправить ситуацию и вернуть суставу нормальное положение сможет только хирургическое вмешательство. В основном разорванные связки сшивают. Но при невозможности подобной манипуляции поврежденные сухожилия заменяют близлежащими, не задействованными при передвижении. Для их закрепления используют рассасывающиеся или титановые фиксаторы.
Вросший ноготь
У людей с подобным диагнозом ноготь большого пальца нижней конечности врастает в околоногтевой валик. Причиной, вызвавшей проблему, может стать наследственная предрасположенность, травмирование, а также любовь к модельной обуви с узким носиком.
Вследствие патологии появляются отеки, а двигательная активность сопровождается болевыми ощущениями. Чтобы устранить дискомфорт, ногтевую пластину с её основанием частично удаляют. Операционное вмешательство проходит с использованием местной анестезии и не вызывает никаких осложнений. Восстановительный период сводится к минимуму. Сразу же после операции пациент может вернуться к обычному образу жизни.
В последнее время все чаще используется еще один метод терапии — ортонексия. В этом случае форму ногтя корректируют проволочной скобой, пластиковой или металлической пластиной. Приспособление фиксируют на деформированном пальце на некоторое время. Постепенно вросшие участки ногтя вытаскиваются из мягких тканей.
Плоскостопие
Патология становится причиной понижения свода ступни, из-за чего стопа теряет амортизирующие свойства. Движения становятся тяжелыми и неустойчивыми, сопровождаются болевым синдромом. В большинстве случаев проблема устраняется при помощи консервативной терапии, но иногда необходимо вмешательство хирурга.
Обычно операцию делают подросткам. Хирург заново формирует свод ступни и позволяет навсегда забыть о плоскостопии. Но несмотря на высокую эффективность метода, прибегают к нему только в крайних случаях, что связано с высокой стоимостью лечения и долгим периодом послеоперационного восстановления.
Молоткообразная деформация пальцев
При длительном ношении неудобной модельной обуви с узким носиком и высокими каблуками может появится молоткообразная деформация суставов пальцев ног. Причиной патологических изменений становится сильное сжатие последних. Это приводит к загибанию верхней фаланги второго или третьего пальца вниз. При этом его средняя часть приподнимается, и он напоминает молоток. Ходьба приводит к формированию мозолей на деформированном участке, а, следовательно, вызывает болевые ощущения.
Консервативные методы при «молоткообразном пальце» не оказывают действенного результата. Единственными выходом здесь считается операционное лечение, которое обычно осуществляют в амбулаторных условиях. В реабилитационный период больной должен пользоваться ортопедической обувью. Она позволит уменьшить нагрузку на прооперированные участки. На продолжительность периода восстановления влияет степень запущенности патологии.
Бородавки
В некоторых случаях вирусное инфицирование стопы вызывает появление бородавок. Хирургия — действенный метод для их удаления. Операции на стопе в Москве проводятся в основном с применением местного обезболивания. Они характеризуются простотой и легкой переносимостью. Но у операционного вмешательства имеются и недостатки, к которым относятся: образование шрамов, повышенный риск внесения инфекции в раны и длительный восстановительный период.
Противопоказано проводить операции при крупных бородавках, а также в тех случаях, когда небольшие и средние мягкотканные образования скапливаются на маленьком участке. Это может серьезно испортить кожный покров. Поэтому в вышеперечисленных случаях бородавки прижигают жидким азотом. Но даже после хирургического вмешательства возможно повторное появление проблемы. Чтобы предотвратить рецидив, в послеоперационный период рекомендуется медикаментозное лечение.
После хирургического вмешательства могут наблюдаться некоторые осложнения:
- продолжительные боли в ступнях;
- отеки ног;
- травмы нервных окончаний;
- инфицирование ран;
- появление рецидива.
Но проблемы появляются только у 7% прооперированных и успешно устраняются. Ортопед посоветует, как от них избавится и уменьшить сроки реабилитации.
Источник
Плосковальгусная стопа
Одной из основных функций стопы является амортизация нагрузок при ходьбе и беге. Анатомически это решено за счет того, что стопа имеет форму свода и при нагрузке может уплощаться, смягчая удар.
В связи с этим плоскостопие — комплексная проблема, проявляющаяся уплощением свода стопы в поперечном и продольном направлении в результате изменений в связочно-сухожильных и костно-суставных структурах.
К основным причинам плоскостопия можно отнести:
- врожденная патология,
- патология сухожилия задней большеберцовой мышцы,
- воспалительные заболевания суставов стопы,
- травмы, операции,
- сахарный диабет,
- нейромышечные заболевания,
- врожденные сращения между костями стопы.

В большинстве случаев, плоскостопие носит так называемый «эластичный» характер, когда причина заключается в повышенной подвижности связок, суставных капсул, сухожилий или в строении самих костей, т.е. врожденное состояние на которое наслаивается воздействие приобретенных факторов — повышенный вес, тяжелые физические нагрузки.
Как следствие происходит ослабление мышечно-связочного аппарата стопы, снижение ее амортизационной функции, поэтому повышенная нагрузка будет передаваться на голеностопный сустав, тазобедренный сустав и суставы позвоночника.
Клиническим проявлением эластичного типа плоскостопия является тест на цыпочках и при разгибании первого пальца — в этой ситуации появляется свод стопы. Если же при этом тесте свод стопы не формируется, пятка не отклоняется кнутри, то имеет место ригидный тип плоскостопия. Подходы к лечению каждого типа плоскостопия имеют существенные различия.
При вальгусном плоскостопии у подростков, когда отсутствуют грубые компенсаторные изменения стопы возможно проведение миниинвазивного вмешательства — подтаранного артроэрезиса (Arthroereisis), когда в подтаранное пространство устанавливается имплант, блокирующий «соскальзывание» таранной кости с пяточной кости, за счет чего поддерживается медиальный свод.
Полное излечение плоскостопия возможно только в детстве, лечение должно быть комплексным и направлено на снятие болевого синдрома, укрепление мышц и связок стопы, однако с помощью реабилитационных мероприятий можно притормозить развитие плоскостопия. И если от консервативного лечения эффект недостаточный, то необходимо оперативное лечение.
Патология малых лучей
Патологией малых лучей называется деформация малых (со второго по пятый) пальцев стопы. Данное состояние является наиболее частым поводом для обращения к врачу-ортопеду, чаще всего лечатся консервативно, однако при длительном существовании проблемы для стойкого эффекта необходимо оперативное лечение.
Основными причинами возникновения деформации малых пальцев являются травмы, конституциональные особенности (длинный второй палец), ношение тесной обуви, болезни нервной системы.
Так как основной задачей пальцев стопы является увеличение площади контакта переднего отдела стопы в момент отталкивания стопы от поверхности при ходьбе, то стабильность пальцев достигается за счет подошвенной фасции. Повреждение этой соединительнотканной прослойки и приводит к деформациям малых пальцев.
Существует большое количество видов деформаций малых пальцев стопы, из которых выделяют молоткообразный палец, когтистый палец, молоточкообразный палец, удлинение, укорочение, увеличение в размерах, изгибы в разных плоскостях.
Наиболее частая деформация — молоткообразный палец, возникает в результате разрыва подошвенной фасции в месте прикрепления к капсуле плюснефалангового сустава, вследствие чего палец вывихивается в плюснефаланговом суставе.
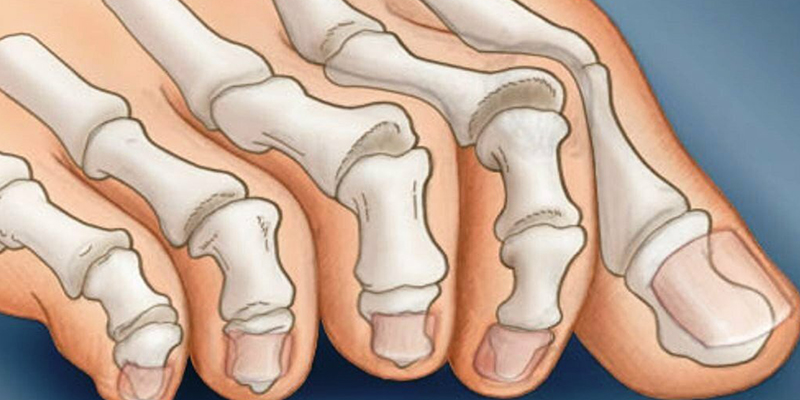
Когтистый палец — чаще всего причиной является патология нервной системы, поэтому поражаются несколько пальцев на обоих стопах. Отличием от молоткообразного пальца является сгибание в ногтевой фаланге.
Молоточкообразная деформация пальца возникает вследствие избыточной тяги длинного сгибателя пальца и является разновидностью молоткообразной деформации и достаточно легко устраняется хирургическим путем.
Так как причины возникновения деформации малых лучей разнообразны, то и лечение должно производится по результатам детального обследования. В частности, молоточкообразная деформации пальца, явившаяся следствием Hallux valgus, должна устраняться одновременно с причиной. Выявление когтистого пальца требует детального неврологического обследования.
Лечение может быть консервативным и хирургическим. Зачастую болевые ощущения и дискомформ можно значительно уменьшить до исчезновения за счет подбора обуви, использования ортоприспособлений, лейкопластырной фиксации. Также консервативное лечение изъязвлений и натоптышей предшествует хирургическому этапу лечения. В хирургическое лечение входит устранение самой деформации и причины ее вызвавшей. После операции чаще всего будет необходима фиксация костей пальцев спицами в правильном положении.
Полая стопа
В основе полой стопы лежит увеличение сводов стопы, в первую очередь продольного, и как следствие свод не уменьшается при ходьбе и сгибается в подошвенную сторону, особенно в области первого пальца.
Основной причиной полой стопы является неврологическая патология, т.к. в основе лежит мышечный дисбаланс вплоть до «конской стопы» за счет тяги икроножной мышцы.
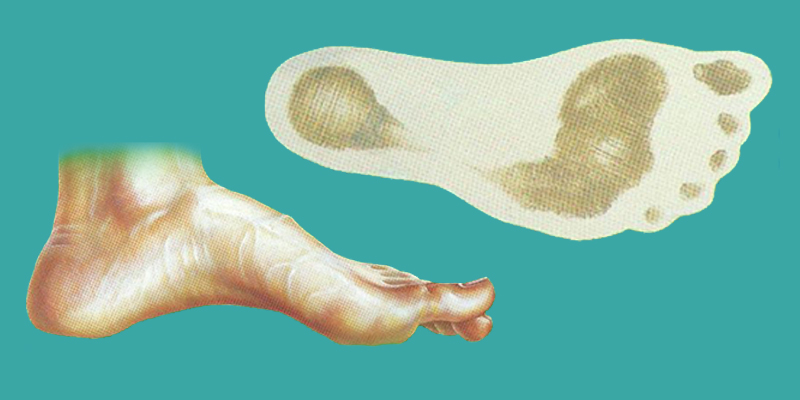
При данной патологии консервативные мероприятия (ортезы, медикаменты, ЛФК, массаж) длительное время помогают поддерживать компенсацию заболевания, однако рано или поздно возникает декомпенсация состояния, когда перестают помогать консервативные мероприятия.
При подготовке к операции учитывается тип деформации (полая, пяточная, эквинусная), эластичная или тугоподвижная деформация, степень неврологических нарушений, возраст.
При эластичном характере деформации возможно проведение суставосберегающих операций в виде различных остеотомий с последующим сращением в необходимом положении.
При тугоподвижном типе деформации применяются артродезы различных суставов.
Так как причиной является нейро-мышечный дисбаланс, то очень часто приходится вмешиваться на сухожилиях, при этом проводится пересадка «сильных» сухожилий на «слабый», без проведения которой велик риск рецидива, даже если остеотомия проведена корректно.
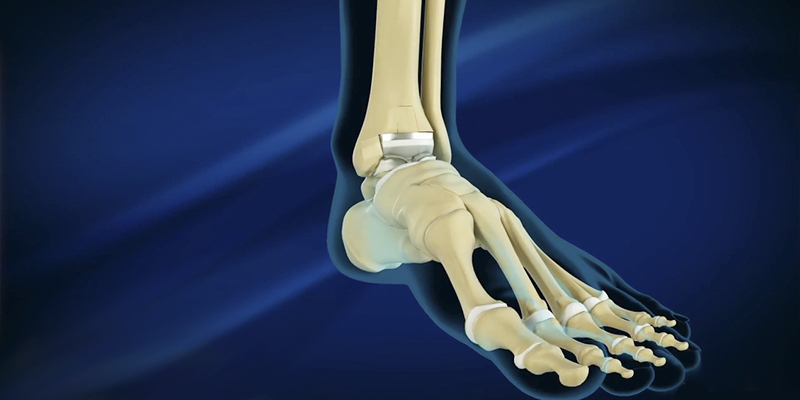
Артроз голеностопного сустава
Результатом наиболее частого вида переломов костей — переломов лодыжек, является артроз голеностопного сустава. Это состояние проявляется болями, отечностью, ограничением движения в голеностопном суставе.
На ранних этапах артроза голеностопного сустава хороший эффект имеет консервативная терапия (ортезы, физиотерапия, медикаментозная терапия, в т.ч. внутрисуставно), однако в запущенных случаях требуется хирургическое лечение.
Долгие годы основным методом лечения артроза голеностопного сустава являлся артродез голеностопного сустава. Смысл метода заключается в обездвижении (сращении) между большеберцовой, малоберцовой и таранной костями.
В результате этой кажущейся простой, но требовательной к соблюдению хирургической техники операции пациент на долгие годы избавляется от болевого синдрома. Однако в жертву принесена подвижность голеностопного сустава, то способность ходить, а в некоторых случаях даже бегать, реализуется через повышенную нагрузку на смежные суставы, в результате чего болевой синдром может вернуться.
Поэтому методом выбора при тяжелом артрозе голеностопного сустава является эндопротезирование голеностопного сустава. Данная технология уже является рутинной практикой, хотя еще и не очень распространенной, разработана с учетом достижений в эндопротезировании тазобедренного и коленного суставов и позволяет пациенту вернуться к полноценной функции стопы.
Подробнее:
- Артроскопия голеностопного сустава
Обязательно ли делать операцию?
Консервативные методы (подбор обуви, использование стелек, лечебная физкультура, физиотерапия) имеют свое место в лечении больных с деформациями стопы, приносят облегчение, делают стопу более опороспособной, помогают избежать или отсрочить операцию, в случае проведения операции создают более благоприятные условия. Все это позволяет адекватно оценить необходимость проведения операции и принимать взвешенное решение.
Какие особенности операции?
На современном этапе используются миниинвазивные методики, при которых доступ к оперируемым костям осуществляется через проколы до 0,5 см. под рентгенологическим контролем. Этим достигается меньшая травма тканей окружающих кость, уменьшается время восстановления, а также значительно уменьшается послеоперационый болевой синдром.
Также современные анестетики позволяют проводить операции под периферической проводниковой анестезией, при которой производится обезболивание только области вмешательства. Это также снижает травмирующее воздействие анестезии по сравнению с эндотрахеальным наркозом и спинномозговой анестезией.
К сожалению, в сильно запущенных случаях заболевания требуются открытые доступы, поэтому рекомендуем нашим пациентам обращаться на ранних этапах заболевания.
Какая гарантия результата после операции? Смогу ли я носить любимую обувь снова?
Успешное хирургическое лечение деформаций стопы связано с адекватным подбором метода оперативного вмешательства, соблюдением хирургических техник и правильным послеоперационным ведением.
С учетом нашего опыта все это позволяет говорить о том, что в случае своевременно и адекватно проведенного лечения пациент возвращается к полноценному образу жизни, забывает о проблемах со стопами, носит обычную, удобную обувь.
Необходимо, однако, помнить о том, что стопа является высоконагружаемой частью тела, поэтому есть вероятность рецидива деформаций, в том числе из-за использования любимой, но травмирующей обуви, которая возможно и послужила причиной возникновения первичной деформации.
В этом отношении необходимо понимать, что достигнутое равновесие во многом является заслугой самого пациента.
Проконсультируйтесь с нашими специалистами или запросите второе врачебное мнение травматолога-ортопеда по уже полученным рекомендациям.
Источник
