Операция при гнойном артрите коленного сустава
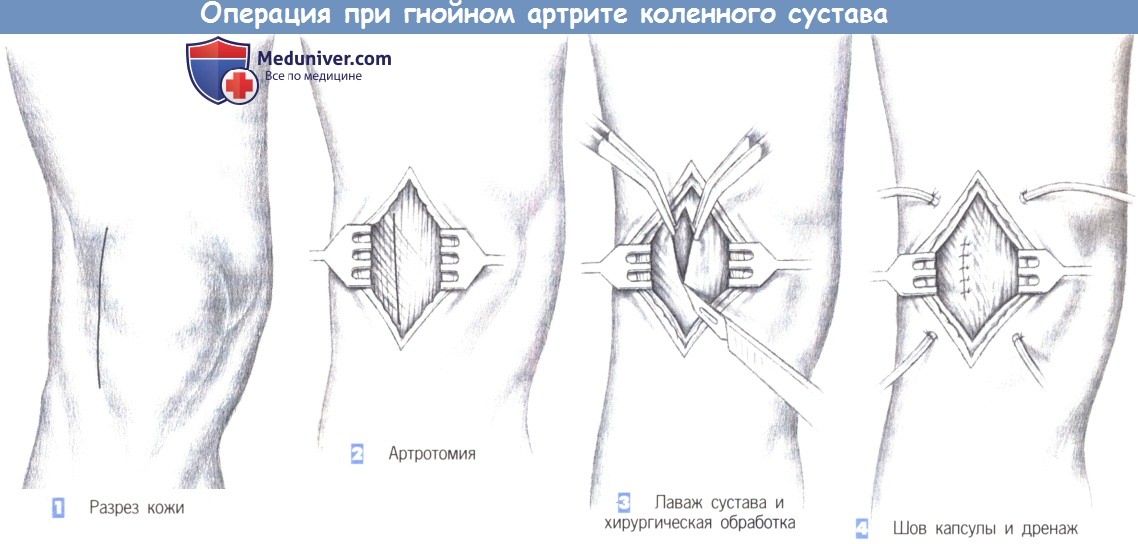
Этапы и техника операции при гнойном артрите коленного сустава
а) Показания для операции при гнойном артрите коленного сустава. Абсолютные показания: при установлении диагноза.
б) Предоперационная подготовка. Предоперационные исследования: ультразвуковое исследование сустава, пункция с аспирацией, рентгенография.
в) Специфические риски, информированное согласие пациента:
— Снижение амплитуды движений
— Повреждение сосудов и нервов
г) Обезболивание. Спинальное или эпидуральное обезболивание, общее обезболивание.
д) Положение пациента. Лежа на спине.
е) Оперативный доступ. Боковой парапателлярный разрез.
ж) Этапы операции:
— Разрез кожи
— Артротомия
— Лаваж сустава и хирургическая обработка
— Шов капсулы и дренаж
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Во время лаважа должны быть достигнуты все завороты коленного сустава.
— Для успеха операции решающим фактором является механический эффект промывания, а не тип используемого раствора или какие-либо добавки.
и) Меры при специфических осложнениях. В коленном суставе часто формируются изолированные пути движения жидкости (то есть, промывная жидкость не достигает всех отделов полости сустава). Клинические признаки: признаки воспаления не разрешаются. Выполните ревизию и полностью осмотрите сустав, замените дренажи и увеличьте объем промывания.
к) Послеоперационный уход при гнойном артрите коленного сустава:
— Медицинский уход: продолжайте промывание, пока признаки воспаления не разрешатся, промывная жидкость не станет чистой, а результаты микробиологического исследования промывной жидкости, возможно, не станут отрицательными.
— Активизация: сразу же после удаления промывного катетера.
— Физиотерапия: часто необходима в течение длительного срока.
— Период нетрудоспособности: зависит от причины гнойного артрита.
л) Этапы и техника операции при гнойном артрите коленного сустава:
1. Разрез кожи
2. Артротомия
3. Лаваж сустава и хирургическая обработка
4. Шов капсулы и дренаж

1. Разрез кожи. Если подозревается, что инфекция коленного сустава является результатом диагностической пункции, то может быть выполнена аспирация внутрисуставной жидкости с последующей инстилляцией антибиотиков. Вязкое гнойное содержимое может быть размыто изотоническим солевым раствором и затем аспирировано.
Эти меры иногда эффективны для купирования инфекции коленного сустава. Однако если инфекционный процесс купировать не удается, полость сустава должна быть вскрыта. Разрез кожи проводится латеральнее надколенника и, при необходимости, дополняется медиальной контрапертурой.
2. Артротомия. После рассечения кожи обнажается сухожильное растяжение разгибателя. Оно рассекается параллельно кожной ране. Открывается подлежащая синовиальная оболочка.
3. Лаваж сустава и хирургическая обработка. После вскрытия сустава края капсулы захватываются зажимами, и сустав тщательно промывается под контролем зрения. Старые некротизированные ткани удаляются, гнойные массы эвакуируются. Все доступные отделы сустава тщательно орошаются физиологическим раствором.
4. Шов капсулы и дренаж. Вводится, по крайней мере, два, иногда четыре проточнопромывных дренажа для обеспечения непрерывной ирригации. Сустав закрывается отдельными швами. Операция заканчивается швами подкожной клетчатки и кожи. После операции нога иммобилизируется лонгетой или на шине Велера в положении 170° разгибания в коленном суставе.
— Также рекомендуем «Этапы и техника фасциотомии на голени»
Оглавление темы «Этапы и техника операций»:
- Этапы и техника тромбэктомии из бедренной вены
- Этапы и техника операции при варикозе на ногах
- Этапы и техника формирования артериовенозной фистулы (диализного шунта)
- Этапы и техника ампутации пальца кисти, стопы
- Этапы и техника ампутации ноги ниже колена
- Этапы и техника ампутации ноги выше колена
- Техника лечения переломов ноги вытяжением
- Этапы и техника забора подвздошной кости для пересадки
- Этапы и техника операции при гнойном артрите коленного сустава
- Этапы и техника фасциотомии на голени
Источник
Хирургическое вмешательство является радикальным методом лечения запущенных артритов. Операцию выполняют только в тех случаях, когда консервативная терапия оказывается неэффективной. Чаще всего это происходит при острых гнойных артритах, а также хронических прогрессирующих гонартритах, которые сопровождаются выраженными дегенеративными изменениями в суставных хрящах, костях и периартикулярных тканях.
Гонартрит коленного сустава на рентгене.
Что такое артрит коленного сустава
Артриты коленного сустава (гонартриты) — это обширная группа воспалительных заболеваний. В отличие от гонартрозов, они чаще встречаются в молодом возрасте и имеют инфекционно-воспалительную или иммунно-воспалительную природу. В то время как деформирующий артроз развивается после 60 лет и характеризуется дегенеративно-деструктивными изменениями в коленном суставе. Воспаление при гонартрозе возникает вторично, на поздних стадиях болезни.
Виды гонартритов:
- Инфекционный (гнойный септический, вирусный, туберкулезный, бруцеллезный). Развиваются вследствие проникновения патогенных микроорганизмов в суставную полость.
- Реактивный (урогенитальный, постэнтероколитный, постстрептококковый). Возникают в результате образования в крови циркулирующих иммунных комплексов (ЦИК), их проникновения в суставную полость и оседания на синовиальной оболочке.
- Посттравматический. Встречается у спортсменов, которые занимаются экстремальными видами спорта. Воспалительный процесс у них является следствием механического повреждения структур коленного сустава.
- Ревматоидный. Развивается в основном у женщин старше 40-50 лет. При болезни поражаются мелкие суставы кистей рук, однако в воспалительный процесс может вовлекаться и крупные суставы (коленный, тазобедренный).
- Псориатический. Возникает у некоторых пациентов с псориазом и обычно имеет тяжелое течение.
Острые инфекционные и реактивные гонартриты хорошо поддаются консервативному лечению. Хирургическое вмешательство при этих заболеваниях требуется крайне редко и обычно ограничивается малоинвазивными процедурами (пункцией сустава или артроскопией).
Двухсторонний анкилоз коленного сустава.
Ревматоидный и псориатический гонартриты чаще имеют тяжелое течение. Они приводят к массивным дегенеративным изменениям в суставах, повреждению костей и периартикулярных тканей, формированию анкилозов. Подобное случается и у людей с запущенными посттравматическими артритами. Из-за серьезного поражения суставов таким пациентам нередко требуется хирургическое вмешательство.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Стадии гонартрита
Всего выделяют три стадии заболевания:
- Начальная. Характеризуется воспалением внутренней поверхности синовиальной оболочки. Начальная стадия продолжается недолго, поскольку воспалительный процесс быстро распространяется на другие структуры.
- Ранний гонартрит. Воспаление поражает синовиальную оболочку и хрящевые ткани. Происходит утолщение капсулы сустава, она становится отечной. При инфекционной природе заболевания в суставной полости может скапливаться гнойный экссудат, при реактивной — транссудат.
- Запущенный гонартрит. На третьей стадии в синовиальной оболочке и хрящах появляются деструктивные изменения. Позже патологический процесс распространяется на костные и околосуставные ткани. У больного нарушается подвижность колена и, как следствие, всей нижней конечности.
Стадии артрита коленного сустава на рентгене.
Развитие некоторых видов артритов можно остановить, если вовремя начать лечение. Зачастую болезнь удается полностью вылечить, не допустив перехода второй стадии в третью. Большинство инфекционных, реактивных и ранних посттравматических гонартритов хорошо поддаются лечению, при условии своевременности и адекватности проводимой терапии.
Что касается ревматоидного, псориатического и запущенного посттравматического артритов, они имеют хроническое прогрессирующее течение. Это значит, что даже эффективное и своевременное лечение не может остановить их развитие. Поэтому большому количеству больных рано или поздно приходится делать операцию. По статистике, в замене коленного сустава нуждается каждый восьмой пациент с ревматоидным артритом и каждый пятый больной с тяжелыми травмами колена.
Диагностика
Чтобы установить природу и стадию гонартрита, необходимо полноценное обследование. Лишь получив его результаты, врачи могут подобрать адекватную схему лечения и дать ориентировочный прогноз.
Методы диагностики:
- Анализы крови. Позволяют обнаружить признаки воспаления, такие как повышение СОЭ, лейкоцитоз. У пациентов с ревматоидным артритом могут выявлять высокие уровни С-реактивного белка.
- Иммунологические исследования. С их помощью оценивают состояние иммунной системы организма, выявляют специфические антитела и ЦИК. Иммунологические анализы необходимы для выявления причины воспаления, постановки или уточнения диагноза.
- КТ, МРТ, УЗИ. Это высокоинформативные визуализирующие методы позволяющие обнаружить практически любые изменения в синовиальных оболочках, хрящах, связках и т.д.
- Рентгенография. Метод информативен при наличии патологических изменений в костях. С его помощью, по косвенным признакам, также можно обнаружить скопление гноя при остром септическом гонартрите.
- Исследование синовиальной жидкости. Выполняется редко, поскольку для забора жидкости необходима пункция сустава. Процедуру могут делать при острых гнойных артритах, чтобы выявить и идентифицировать возбудителя инфекции.
- Артроскопия. Инвазивный метод диагностики, который чаще всего используют при свежем посттравматическом артрите. Артроскопия позволяет осмотреть суставную полость изнутри и, при необходимости, выполнить в ней несложные манипуляции (эвакуировать скопившуюся кровь, удалить фрагменты разорванного мениска, сшить поврежденную связку).
Можно ли обойтись без операции
Консервативному лечению поддаются только некоторые виды гонартритов: острые инфекционные, реактивные и свежие посттравматические, не сопровождающиеся массивным кровоизлиянием и повреждением структур сустава. При наличии гемартроза, разрыве менисков и связок больным требуется хирургическое вмешательств. В этом случае чаще всего выполняют артроскопию.
При гнойных артритах пациентам нередко требуется пункция коленного сустава. Во время процедуры врачи удаляют скопившийся экссудат, промывают суставную полость и вводят антибиотики.
Ревматоидный, псориатический и другие аутоиммунные артриты на начальных стадиях лечатся консервативно. Однако при позднем назначении медикаментозной терапии и высокой активности заболеваний у больных нарушаются функции колена и появляются хронические боли. В этом случае может возникнуть потребность в эндопротезировании, то есть замене коленного сустава искусственным эндопротезом.
Операция по замене сустава при артрите колена
Замена коленного сустава требуется на поздних стадиях артритов, когда дегенеративные изменения в суставах мешают вести привычный образ жизни. В таких случаях эндопротезирование является единственно эффективным методом хирургического лечения. Операцию делают, чтобы избавиться от болевого синдрома и восстановить нормальную подвижность конечностости.
Показания к тотальному эндопротезированию:
- все виды артритов, сопровождающиеся потерей двигательных функций колена;
- болезнь Бехтерева с поражением коленного сустава;
- тяжелые последствия травм (деформирующий остеоартроз, внутрисуставные переломы, неправильно сросшиеся переломы мыщелков бедренной и большеберцовой кости).
Операция необходима, если у больного есть хотя бы один из этих симптомов:
- хронический болевой синдром, который не поддается лечению;
- вальгусная деформация 20 градусов и более;
- варусная деформация 15 градусов и более;
- сгибательная контрактура 15 градусов и более;
- наличие сложной нестабильности в пораженном суставе.
В замене коленного сустава могут нуждаться не только люди с артритами и их последствиями. Одним из частых показаний к операции является деформирующий остеоартроз (ДОА). Заболевание развивается в пожилом возрасте и сопровождается дегенеративно-деструктивными изменениями в хрящевой и костной ткани. У многих больных выявляют сопутствующий остеопороз.
Перспективы восстановления после операции
Эндопротезирование — самый эффективный метод лечения патологических изменений коленного сустава. Он позволяет избавиться от хронических болей, полность восстановить подвижность колена и вернуть человеку возможность двигаться. При отсутствии осложнений и благоприятном течении восстановительного периода человек уже через несколько месяцев может вернуться к полноценной жизни.
Однако ни один протез не может полностью заменить «родной» сустав. Поэтому после операции придется соблюдать некоторые предосторожности. Нельзя будет становиться на колени, заниматься некоторыми видами спорта, прыгать, падать, делать резкие движения и т.д.
Что касается пациентов с ревматоидным артритом, после хирургического вмешательства им придется и дальше принимать базисные противовоспалительные и генно-инженерные препараты. Медикаментозная терапия необходима для того, чтобы уменьшить активность заболевания, избежать дальнейшего разрушения крупных суставов и еще одной операции.
Итог
В некоторых случаях операция остается единственным эффективным методом лечения артрита и его последствий. Она помогает избавиться от постоянных болей и восстановить подвижность колена. Эндопротезирование является спасением для тех людей, которым не помогли остальные методы консервативного и хирургического лечения. При удачном выполнении операции их трудоспособность восстанавливается уже через 4-6 месяцев.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Под термином «гнойный артрит» понимают разнообразные формы неспецифических воспалительных и некротических процессов, протекающих в полости сустава и в параартикулярных тканях. Гнойный артрит крупных суставов в структуре гнойных хирургических заболеваний составляет 12-20%. До настоящего времени их лечение представляет значительные трудности, о чём свидетельствует высокий процент рецидивов заболевания, составляющий 6,1-32,3%.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Чем вызывается гнойный артрит?
Любые гноеродные микробы, проникшие в полость сустава, могут вызывать воспаление суставных элементов или сустава в целом, гнойный артрит. Наиболее частые возбудители — Staphylococcus aureus, E. coli, Streptococcus spp., Enterobacter. Микробиологические исследования чаще выявляют рост ассоциаций грамотрицательных и грамположительных микроорганизмов с высокой микробной обсеменённостью суставной жидкости и окружающих тканей (до 108-109 микробных тел в 1 г ткани). Преобладают грамотрицательные микроорганизмы (Pseudomonas aeruginosa и Acinetobacter).
Различают гнойный артрит крупных суставов экзогенного и эндогенного происхождения. Экзогенный гнойный артрит развивается после открытых повреждений сустава (посттравматический и огнестрельный), после инъекционного и оперативного лечения закрытых повреждений и различных ортопедических заболеваний (постинъекционный и послеоперационный). Эндогенный гнойный артрит — осложнение различных заболеваний и вторичное проявление сепсиса.
Подавляющее большинство больных на гнойный артрит крупных суставов имеют посттравматический генез заболевания. При огнестрельных ранениях крупных суставов гнойные осложнения наблюдают чаще (32-35%), чем при открытых переломах другого генеза (14-17%). После оперативных и инъекционных вмешательств они развиваются в 6-8% случаев. Постинъекционный гнойный артрит крупных суставов встречают достаточно редко. Как правило, он возникает после введения в полость сустава стероидных препаратов (чаще всего кеналог) по поводу деформирующего артрозоартрита, ревматоидного полиартрита и диабетической остеоартропатии. Посттравматический гнойный артрит в половине случаев поражает голеностопный сустав. В группе больных с постинъекционными артритами доминирует поражение коленного сустава.
Длительность и тяжесть течения гнойного артрита служат причиной стойкой утраты трудоспособности больных в 40-45% случаев. В общей структуре инвалидности гнойные артриты крупных суставов составляют 11,7-12,5%.
Предпосылками развития инфекции в суставе служат нарушение его герметичности и наличие жидкостных полостей, окружённых синовиальной оболочкой с богатой капиллярной сетью. В зависимости от стадии развития воспалительного процесса артриты могут протекать в виде синовита (воспаление лишь синовиальной оболочки), параартикулярной флегмоны, панартрита, хондрита и остеоартрита. Воспаление синовиальной оболочки может быть гнойным или серозным. При распространении воспалительного процесса на суставной хрящ и костную ткань формируется гнойно-деструктивный остеоартрит, параартикулярная флегмона, эпифизарный остеомиелит, панартрит.
Симптомы гнойного артрита
Гнойный артрит проявляется по-разному, его симптомы зависят от распространённости процесса. Изолированный бурсит и поражение синовиальной оболочки проявляются в основном болями и болезненностью при пальпации. Активные движения ограничены из-за боли, сустав увеличивается в объёме, кожные складки сглаживаются; определяют гипертермию и гиперемию кожи. Разрушение связочного аппарата приводит к патологической подвижности или вывихам сустава. Основным диагностическим методом служит пункция сустава с последующим исследованием пунктата. Стадию развития гнойного артрита и объём поражения параартикулярных тканей определяют клиническими методами и при помощи комплекса таких же объективных критериев, как и при остеомиелите. Следует отметить, что при воспалительных заболеваниях суставов МРТ имеет более высокую чувствительность, чем КТ. Большими диагностическими возможностями в определении степени повреждения внутрисуставных структур обладает артроскопия.
Классификация
В зависимости от путей проникновения микроорганизмов гнойные артриты могут быть первичными — в результате повреждения сустава, и вторичными — при переходе воспалительного процесса из окружающих или отдалённых очагов воспаления. По объёму поражения тканей выделяют три типа артрита:
Гнойный артрит без деструктивных изменений элементов сустава:
- без поражения параартикулярных тканей;
- с гнойным воспалением и гнойно-некротическими ранами параартикулярной области.
Гнойный артрит с деструктивными изменениями капсулы, связок и хрящей:
- без поражения параартикулярных тканей;
- с гнойным воспалением и гнойно-некротическими ранами параартикулярной области;
- с гнойными свищами параартикулярной области.
Гнойный остеоартрит с деструктивными изменениями суставных хрящей и остеомиелитом костей:
- без поражения параартикулярных тканей;
- с гнойным воспалением и гнойно-некротическими ранами параартикулярной области;
- с гнойными свищами параартикулярной области.
Поражение мягких тканей может быть представлено следующими формами: параартикулярная флегмона, гнойно-некротические и гнойно-гранулирующие раны в области крупного сустава, гнойные свищи параартикулярной области. Обширность поражения тканей определяет характер первичного повреждения во время травмы, размер первичного гнойного очага и объём оперативных вмешательств (погружной металлоостеосинтез, осложнившийся гнойной инфекцией, и многочисленные хирургические обработки, которые неизбежно приводили к увеличению первоначальных размеров ран).
[15], [16], [17], [18]
Лечение гнойного артрита
Гнойный артрит лечится, так же как и остеомиелит.
Хирургическое лечение
Тактика хирургического лечения базируется на принципах метода активного хирургического ведения гнойных ран. Она состоит из следующих основных компонентов:
- пункция сустава;
- проточно-аспирационное дренирование полости сустава перфорированными трубками с последующим длительным промыванием полости сустава растворами антисептиков и антибиотиков;
- радикальная хирургическая обработка гнойного очага с иссечением всех нежизнеспособных мягких тканей и резекцией некротизированных участков;
- местное лечение раны параартикулярной области многокомпонентными мазями на полиэтиленгликолевой основе или в условиях управляемой абактериальной среды;
- дополнительные физические методы обработки раны: пульсирующей струёй антисептиков и антибиотиков, низкочастотным ультразвуковым воздействием через растворы антибиотиков и протеолитических ферментов;
- раннее пластическое закрытие раны и замещение дефекта мягких тканей полнослойными васкуляризованными лоскутами;
- реконструктивные костно-пластические операции.
Анализ результатов лечения на предыдущих этапах показал, что сложность лечения была обусловлена следующими факторами:
- трудностью определения характера и объёма поражения крупного сустава и окружающих его тканей традиционными методами диагностики;
- тяжестью поражения и сложностью борьбы с гнойной инфекцией в полости, обусловленной анатомо-функциональными особенностями его строения;
- применением большого количества паллиативных операций, рассчитанных только на дренирование полости, даже при деструктивных формах поражения;
- неудачно выбранной и длительной иммобилизацией при многоэтапном лечении, что значительно ухудшает функциональные результаты при лечении гнойных артритов без деструктивных изменений;
- тяжестью первичного поражения сустава при постинъекционных формах артритов.
Хирургическую тактику и объём оперативного лечения планируют в зависимости от результатов комплексного обследования больного. В зависимости от хирургической ситуации (объём, характер и особенности поражения структур) основные принципы хирургического лечения гнойных артритов крупных суставов применяют в один или нескольких этапов.
Метод лечения гнойного артрита выбирают в соответствии с типом заболевания. При гнойном артрите без деструктивных изменений элементов сустава (I тип) наблюдают синовит и гнойный экссудат в полости сустава. После определения объёма поражения выполняют пункцию и дренирование полости крупного сустава перфорированной силиконовой трубкой. Оба конца трубки выводят на кожу через отдельные проколы. В случае необходимости в зависимости от конфигурации поражённого сустава проводят несколько дренажных трубок. В тяжёлых случаях дренирование выполняют под контролем УЗИ или КТ. В дальнейшем налаживают длительное проточно-аспирационное промывание растворами антисептиков и антибиотиков, подобранных по чувствительности к ним микроорганизмов. Средняя длительность промывания полости составляет 20-25 дней. Необходимо подчеркнуть, что длительное проточно-аспирационное дренирование имеет первостепенное значение при лечении изолированного артрита, когда ещё можно сохранить анатомическую и функциональную целостность поражённого сустава. В течение этого времени на фоне системной антибактериальной терапии в подавляющем большинстве случаев явления гнойного артрита удаётся ликвидировать. Лечение гнойных ран и замещение дефектов мягких тканей параартикулярной области у больных с гнойным воспалением и гнойно-некротическими ранами этой области проводят по принципам лечения гнойных ран.
Хирургическое лечение больных, у которых есть гнойный артрит и деструктивные изменения капсулы, связок и хрящей (II тип) заключается в широкой артротомии, иссечении нежизнеспособных мягких тканей, резекции поражённых суставных поверхностей. Дренирование полости проводят под визуальным контролем вышеописанным способом с подключением проточно-аспирационной системы. Восстановление капсулы и полноценных кожных покровов производят первично или в ранние сроки одним из методов пластической хирургии. Иммобилизацию или артродез выполняют при помощи ортеза или аппарата внешней фиксации.
Лечение наиболее тяжёлого контингента пациентов, у которых гнойно-некротический процесс охватывает все элементы сустава и распространяется на кости, составляющие сустав, вызывая их деструкцию и секвестрацию (III тип), включает все принципы метода активного хирургического лечения гнойных артритов. Хирургическое вмешательство заключается в резекции разрушенного сустава, широком раскрытии гнойного очага с иссечением нежизнеспособных мягких тканей и концевой резекцией поражённых участков костей в пределах здоровых тканей. После радикальной хирургической обработки гнойного очага образуются обширные раневые поверхности и дефекты костей. После резекции суставных поверхностей производят артродез сустава при помощи аппарата внешней фиксации. При дефекте кости свыше 3 см проводят дозированное сближение фрагментов костей с последующей их компрессией. Образовавшийся дефект длинной кости или укорочение конечности корригируют методом дистракционного остеосинтеза по Илизарову.
Хирургическая обработка гнойно-некротических ран параартикулярной области, а также иссечение гнойных свищей с рубцово-изменёнными кожными покровами сопровождаются образованием обширных раневых поверхностей и дефектов мягких тканей. Для их закрытия и восстановления полноценных кожных покровов в параартикулярных областях применяют разнообразные методы пластических операций — от пластики ран свободным расщеплённым кожным лоскутом в нефункциональной зоне до пластики разнообразными кровоснабжаемыми лоскутами, включая и микрохирургическую технику. Характер восстановительных операций зависит от величины образовавшихся раневых дефектов мягких тканей. Первичные и ранние пластические операции позволяют в ранние сроки закрыть обширные раневые поверхности полноценным кожным покровом. Это создаёт оптимальные условия для нормального функционирования сустава или эффективного проведения костнопластических операций и формирования костной мозоли.
Применение метода активного хирургического лечения гнойного артрита позволяет ликвидировать гнойный очаг, восстановить опороспособность поражённой конечности. В последние годы в лечении тяжёлых артритов при интактном суставном хряще и ограниченном воспалительном процессе стала эффективно применяться артроскопическая техника. Данная технология позволяет отказаться от открытой артротомии и ранней синовэктомии у значительной части пациентов, что приводит к лучшим результатам у кого есть гнойный артрит.
Источник
