Операция при врожденном вывихе бедра у взрослых
Лечение врожденного вывиха бедра у взрослых до настоящего времени остается сложной и не разрешенной проблемой ортопедии. Клинические проявления и функциональные нарушения в подростковом возрасте и у взрослых становится ярче, появляются дегенеративно-дистрофические изменения в неоаргрозе, сопровождающиеся выраженным болевым синдромом при ходьбе. Общепринятые хирургические методы лечения с восстановлением анатомических соотношений в суставе и реконструкцией тазового компонента приводят к асептическому некрозу и развитию раннего коксартроза с грубым нарушением функции сустава. Нами в течение последних 20 лет накоплен опыт лечения врожденного вывиха бедра у подростков и взрослых с сохранением собственных костных структур и улучшением опорной функции сустава. Основной методикой являлась операции Г.А. Илизарова с созданием дополнительной точки опоры под таз и выравниванием длины конечности.
Под нашим наблюдением находились 98 больных в возрасте от 16 до 38 лет, которым применялись различные реконструктивные операции на проксимальном конце бедра, неоартрозе с выравниванием длины конечностей (102 операций). Двусторонняя локализация патологии установлена у 4-х человек. Все больные были с высоким подвздошными вывихами бедер с III степенью функциональной недостаточности, а неоартроз развивался у 81% больных. В 22 случаях применена ацетабулопластика неоартроза костно-хрящевым аллотрансплантатом по нашей методике (а.с. 995749).
Наиболее важным фактором в достижении хороших результатов лечения является выбор уровня остеотомии бедренной кости. Для этого производили рентгенограмму таза с полной функциональной нагрузкой на оперируемую конечность. На рентгенограмме выявляли место максимального приближения бедра к тазу, измеряли в сантиметрах расстояние от верхушки больного вертела. Полученные данные являлись ориентирами для выбора уровня остеотомии. Перекос таза на функциональной рентгенограмме учитывали при компенсации укорочения конечности. Вначале своей работы мы повторяли методику Г.А. Илизарова (1982), где производили двойную остеотомию бедра (в подвертельной области и в нижней трети бедра) с предварительным наложением аппарата Илизарова (14 операций).
Однако длительные сроки лечения (до 180 дней), воспаление вокруг спиц, особенно в верхней трети бедра, заставили нас изменить методику лечения (а.с. 1146025). Доступом типа Ленгенбека обнажали поднадкостнично верхнюю треть бедра и по передневнутренней поверхности меж-подвертельной области долотом отделяли кортикальную пластинку. В дистальном отделе пластинку отсекали полностью, а у шейки бедра надламывали. Сохранялись соединение с мышцами по задней поверхности бедра на уровне нижней трети отсеченной кортикальной пластинки. Перпендикулярно к ней с заднее-наружной поверхности бедренной кости кпереди и кнутри просверливали туннель. В него с наружной стороны бедренной кости проводили удлиненный стержень толщиной 6 мм с резьбой. Конец стержня упирался в кортикальную пластинку. Накладывали аппарат Илизарова из двух дуг и одного кольца. В нижней трети бедра долотом производили полуоткрытую остеотомию. Раны зашивали послойно и наглухо капроном. Через 7-10 дней после операции начинали дистракцию нижней трети бедра по 1/4 оборота гайки 4 раза в день, а также дистрацию кортикальной пластинки в верхней трети бедра со скоростью 1/2 оборота 2 раза в день. Средний срок лечения длился до 3-х месяцев. К концу лечения формировался регенерат треугольной формы в верхней трети бедра с упором в область седалищной кости, и компенсировалось укорочение конечности. Предложенная методика лечения позволяла создать дополнительную точку опоры под таз при сохранении физиологической оси конечности.
Для сокращения сроков лечения и осложнений вокруг спиц нами предложена методика удлиняющей одномоментной остеотомии в верхней трети бедра с фиксацией отломков углообразно согнутой накостной пластинкой. Остаточное укорочение конечности компенсировали путем остеотомии бедра на втором этапе с помощью известной методики Илизарова. Пластинку сгибают под углом 140° в сагиттальной плоскости и разворачивают вокруг оси на 20°.
Доступом Лангенбека от верхушки большого вертела по ходу оси бедра послойно рассекаются все слои и поднадкостнично обнажается подвертельная область. Специальным проводником проводится пила Джигли вокруг бедренной кости на 3 см ниже намеченной точки остеотомии, производится пересечение бедра на половину его диаметра. Затем долотом производится остеотомия наружной кортикальной части косо сверху вниз и снаружи кнутри до встречи с предыдущей линией кортикотомии. Получаются два фрагмента бедра с косой линией излома в межвертельной и подвертельной областях. За малым вертелом желобоватым долотом производится выемка, куда с помощью ложки-направителя внедряется проксимальный конец дистального отломка. Однозубым крючком смещается проксимальный конец бедра максимально вниз и вперед под углом 20°. Путем отведения дистальной части бедра восстанавливается биохимическая ось конечности. Заданное положение конечности фиксируется на пластинке нашей конструкции. Рана дренируется и зашивается наглухо капроном. Таким образом, формируется угол 140-150 градусов к продольной оси бедра, открытый кнаружи, а проксимальный конец максимально приближается к тазу и разворачивается по отношению сагиттальной плоскости на 20 градусов. Абсолютная длина бедра увеличивается на 2-2,5 см.
По данной методике оперировано 82 больных (84 сустава). Осложнений в послеоперационном периоде не отмечено. Нагрузку на конечность разрешают через 4-4,5 месяцев после операции. Пациенты выписываются из стационара на 18-20 день после хирургического лечения. Восстановительное лечение начинаем через три месяца после выписки больного из стационара, обычно в условиях амбулатория. Остаточная вальгусная деформация коленного сустава выявлена у 4-х больных, где потребовалась девальгизирующая остеотомия бедра в нижней трети с наложением аппарата Илизарова. Этим больным девальгизация коленного сустава сопровождалась удлинением бедра на 3-5 см.
Результаты лечения изучены от 1 до 15 лет у 56 больных, где отмечены значительное улучшение походки, уменьшение болевого синдрома, отрицательный или слабо положительный симптом Тренделенбурга.
Абакаров А.А., Абакаров А.А.
Дагестанская государственная медицинская академия
Опубликовал Константин Моканов
Источник
Дисплазия – это врожденный дефект строения ТБС, для которого характерна неправильная ориентация суставных компонентов. Дисконгруэнтность головки бедренной кости и вертлужной впадины приводит к функциональной перегрузке определенных частей сустава. Постоянная механическая травматизация вызывает дегенеративные изменения в суставных хрящах, капсуле и субхондральных костных структурах. В результате у больного развивается ранний деформирующий остеоартроз.
Тяжелая степень дисплазии.
По разным литературным данным, врожденные дефекты строения ТБС приводят к развитию диспластического коксартроза в 40-87% случаев.
Обычно ДТС выявляют в период новорожденности или младенчества. Ребенку сразу же назначают консервативное лечение, которое нередко оказывает положительный эффект. Необходимость в хирургическом вмешательстве возникает при тяжелой дисплазии, которую не удается исправить другими путями. Оптимальным возрастом для проведения операции считается 2-3-й годы жизни.
Таблица 1. Цели хирургического лечения дисплазии
| Цель | Любопытные сведения | |
| 1 | Восстановление конкруэнтности суставных поверхностей | Основная проблема ДТС – нарушение биомеханического соответствия головки бедра и суставной впадины. В ходе хирургического вмешательства врачи ликвидируют именно ее |
| 2 | Устранение нестабильности ТБС | Стабилизация тазобедренного сустава позволяет убрать патологическую подвижность в нем. Это уменьшает травматизацию суставных хрящей и предупреждает их разрушение |
| 3 | Полное восстановление функций конечности | Во время операции врачи стараются вернуть суставу его анатомическое положение. Также они следят за тем, чтобы прооперированная нога имела нормальную длину. Это создает благоприятные условия для восстановления походки, что крайне важно для развития ребенка |
| 4 | Профилактика осложнений и потери трудоспособности | Как мы уже выяснили, дисплазия нередко приводит к деформирующему артрозу. Тот, в свою очередь, вызывает хронические боли и нарушение функций ТБС. Со временем больные с данной патологией теряют трудоспособность. Избежать этого позволяет своевременная операция |
Если у вашего ребенка выявили дисплазию, без промедлений начинайте лечение. Чем быстрее вы отреагируете, тем больше шансов у вашего малыша. Если врачи рекомендуют хирургическое вмешательство, ни в коем случае не отказывайтесь. Помните: любое промедление может привести к нежелательным последствиям.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Открытое вправление ТБС
Требуется при тяжелой дисплазии, сопровождающейся вывихом тазобедренного сустава. Зачастую открытое вправление сочетают с другими манипуляциями на ТБС. При недостаточной глубине вертлужной впадины врачи сначала корректируют ее размер и форму. Они могут удалить часть вертлужной губы или углубить впадину с помощью специальных фрез. В случае недостаточного центрирования головки выполняют деротационную остеотомию.
Показания к открытому вправлению:
- выявление вывиха в возрасте более 2 лет;
- невозможность выполнения закрытой репозиции;
- рецидив после закрытого вправления.
После открытой репозиции ребенку на 2-5 недель накладывают гипс. После его снятия малыш обязательно проходит реабилитацию. По окончании лечения тазобедренный сустав принимает нужное положение, а его функции восстанавливаются. При рецидиве вывиха ребенку требуется еще одна операция.
Межвертельная корригирующая остеотомия бедренной кости
На сегодня в литературе можно найти описание более чем 40 техник ОТ. Многие из этих методик применяют при разных вариантах недоразвития бедренной кости. Остеотомия позволяет одновременно исправить большое количество измененных или нарушенных параметров тазобедренного сустава.
Результаты удачно выполненной операции:
- нормализация биомеханических условий в ТБС;
- более равномерное распределение давления на разные структуры сустава;
- устранение факторов, травмирующих суставные хрящи;
- положительная динамика развития заболевания.
Схема коррекции.
Межвертельные остеотомии редко используют в виде моновмешательства. Чаще всего их комбинируют с операциями на костях таза или выполняют в случае неэффективности тазовых ОТ.
Межвертельные остеотомии приводят к нарушению анатомии бедренной кости. Это может вызвать серьезные проблемы, если в будущем человеку потребуется эндопротезирование ТБС.
Ацетабулопластика
Суть операции заключается в изменении угла наклона крыши вертлужной впадины без полного пересечения тазового кольца. Врачам удается добиться этого путем остеотомии – рассечения верхней части подвздошной кости. После ее выполнения хирурги смещают крышу к низу и фиксируют ее в нужном положении. Эти манипуляции позволяют восстановить нормальное взаиморасположение структур ТБС, то есть вернуть конгруэнтность.
Показания к выполнению ацетабулопластики:
- покрытие головки бедренной кости — менее чем на 2/3;
- угол наклона крыши вертлужной впадины — более 40°;
- угол Виберга, характеризующий централизацию головки бедра — менее 20°.
Наглядная схема вмешательства.
Ацетабулопластику делают под наркозом. Во время операции врач рассекает мягкие ткани чтобы получить доступ к тазобедренному суставу. После выполнения всех манипуляций он послойно ушивает рану и накладывает гипс. Нижнюю конечность малыша фиксируют в положении отведения и умеренной внутренней ротации. Спустя 1,5-2 месяца гипс снимают, а результаты операции оценивают с помощью рентгенографии.
При выполнении ацетабулопластики хирурги могут использовать корригирующие имплантаты. Их устанавливают по краям вертлужной впадины с целью создания упора для головки бедренной кости. В ортопедии такие операции называют shelf-процедурами.
Тройная остеотомия таза
Существует несколько методик тройных ОТ. Каждая из них подразумевает пересечение всех составляющих тазового кольца (лобковой, подвздошной и седалищной костей). После этого вертлужную впадину устанавливают в нужном положении, а костные фрагменты фиксируют титановыми конструкциями. Винты удаляют спустя 1-1,5 года, то есть после того как кости прочно срастутся.
Недостатки тройных остеотомий:
- высокая травматичность;
- большая вероятность повреждения нервов и сосудов;
- повышение риска развития асептического некроза;
- возможность расхождения лобковой и седалищной костей;
- длительный восстановительный период;
- сужение тазового кольца у девочек, имеющее негативные последствия в будущем.
Чаще всего в ортопедии используют несколько техник тройной остеотомии. К ним относится ОТ по Tonnis, Steel, Chiari, ротационная ацетабулярная и ряд модификаций типа Bernese, Ganz, RAO. Все перечисленные методики обеспечивают хорошую мобилизацию вертлужной впадины и позволяют установить ее в наиболее выгодном положении.
Диффренциальный подход к лечению ДТС
Выбор метода хирургического лечения зависит от характера деформации сустава. К примеру, при ацетабулярном типе дисплазии больным корректируют форму и положение вертлужной впадины, при бедренном – изменяют пространственное расположение головки бедра. В случае комбинированной ДТС врачи выполняют операцию сразу на обеих структурах.
Таблица 2. Виды операций при разных дисплазий тазобедренного сустава
| Вид ДТС | Наиболее подходящая операция |
| Впервые выявленная тяжелая дисплазия | Тройная остеотомия таза. При необходимости ее комбинируют с открытым вправлением тазобедренного сустава и межвертельной ОТ |
| Остаточная дисплазия с сохранением конгруэнтности суставных поверхностей | В возрасте 2-10 лет ребенку показана ацетабулопластика, после 10 лет – тройная ОТ. В обоих случаях операцию могут дополнять межвертельной корригирующей остеотомией бедра |
| Остаточная дисплазия с дисконгруэнтностью ТБС | Малышам 2-8 лет обычно делают тройную тазовую остеотомию. В более старшем возрасте вместе с ней выполняют shelf-процедуры |
В каких случаях нужна замена ТБС
Тотальное эндопротезирование – это наиболее эффективный метод лечения диспластического коксартроза. Операцию делают при массивном разрушении суставных хрящей и деструкции субхондральной костной ткани. Замена сустава в этом случае помогает избавиться от хронических болей и восстановить нарушенные функции сустава.
Ортопеды стараются не делать эндопротезирование подросткам и лицам молодого возраста. Причины – ограниченный срок службы эндопротеза, необходимость выполнения последующих ревизионных операций, высокая частота послеоперационных вывихов и расшатываний импланта.
Уплощение и деформация вертлужной впадины затрудняет погружение в нее ацетабулярного компонента эндопротеза. Именно это приводит к нестабильности ТБС, вывихам и расшатыванию эндопротеза.
Сколько стоит хирургическое лечение дисплазии
В России минимальная стоимость операции при ДТС – 35 000 рублей. При этом пациенту требуется дополнительно оплатить предоперационное обследование и консультации, пребывание в стационаре, расходные материалы, имплантаты и реабилитацию. В сумме такое лечение может обойдется в 70-100 тысяч рублей.
Что касается лечения за границей, там его стоимость исчисляется в евро. В Израиле операция будет стоить 18-22 тысячи евро, в Германии – 15-18 тысяч евро. Наиболее демократичные цены вы найдете в Чехии. Там за хирургическое вмешательство в комплексе с реабилитацией вы заплатите около 2500 евро.
Реабилитация – это важная часть лечения, пренебрегать которой нельзя. Однако большинство российских клиник ее не предлагает в полноценном объеме. Они выписывают пациентов через несколько дней после операции. Подобная тактика может негативно сказаться на результатах лечения.
Источник
Врожденный вывих бедра относится к часто встречающимся патологиям опорно-двигательной системы. Раннее обнаружение и его своевременное лечение — важные задачи современной ортопедии. В основе профилактики инвалидности лежит проведение адекватной терапии сразу после диагностирования заболевания. Полное выздоровление без развития каких-либо осложнений возможно при лечении детей с первых дней жизни
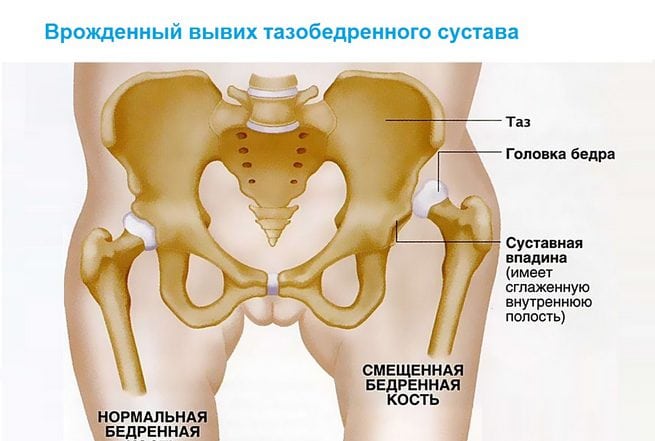
Врожденный вывих обнаруживается у одного новорожденного из 7000 обследуемых. Девочки подвержены развитию внутриутробной аномалии в 5 раз чаще, чем мальчики. Двустороннее поражение тазобедренного сустава выявляется почти в два раза реже одностороннего.
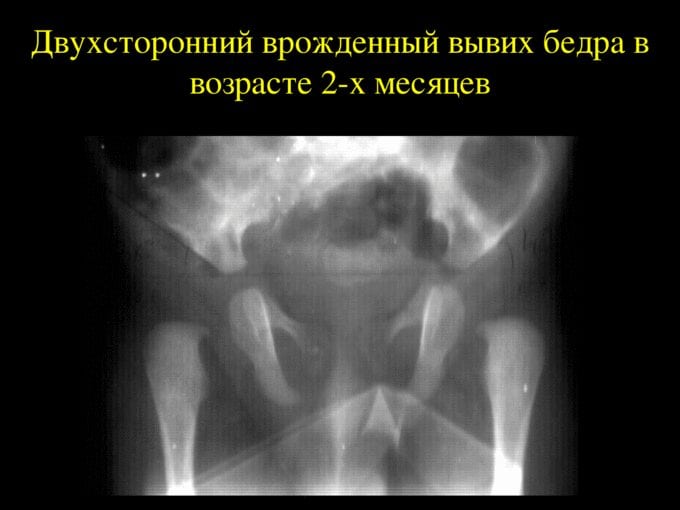
Если врожденный вывих не диагностирован, или медицинская помощь не была оказана, то консервативная терапия не увенчается успехом. Избежать инвалидизации ребенка в этом случае можно только с помощью хирургической операции.
Характерные особенности патологии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
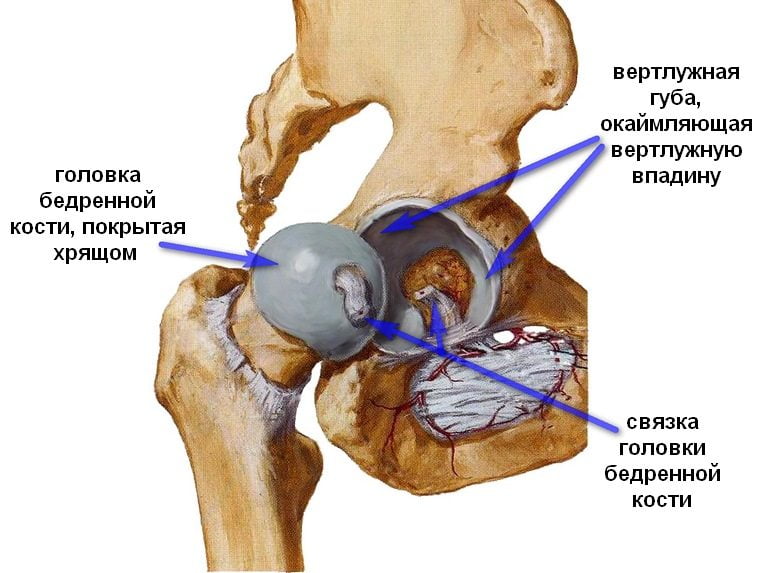
Анатомическими элементами тазобедренного сустава являются бедренная кость и вертлужная впадина тазовой кости, форма которой напоминает чашу. Ее поверхность выстлана эластичным, но прочным гиалиновым хрящом, выполняющим амортизирующую функцию. Эта соединительная ткань с упругим межклеточным веществом предназначена для удержания головки бедренной кости внутри сочленения, ограничения движений со слишком высокой амплитудой, способных повредить сочленение. Хрящевые ткани полностью покрывают головку кости бедра, обеспечивая ее плавное скольжение, возможность выдерживать серьезные нагрузки. Анатомические элементы тазобедренного сустава соединяет связка, снабженная множеством кровеносных сосудов, через которые в ткани поступают питательные вещества. В структуру тазобедренного сустава входит также:
- синовиальная сумка;
- мышечные волокна;
- внесуставные связки.

Анатомия здорового ТБС.
Такое сложное строение способствует надежному креплению головки бедренной кости, полноценному разгибанию и сгибанию сочленения. При дисплазии некоторые структуры развиваются неправильно, что становится причиной смещения головки бедра по отношению к ацетабулярной впадине, ее соскальзывания. Чаще при врожденном вывихе бедра у детей обнаруживаются такие анатомические дефекты:
- уплощение впадины, выравнивание ее поверхности, видоизменение чашеобразной формы;
- неполноценное строение хряща на краях впадины, его неспособность удерживать головку бедренной кости;
- анатомически неправильный угол, образованный головкой и шейкой бедра;
- чрезмерно удлиненные связки, их слабость, спровоцированная аномальным строением.
Любой дефект становится причиной вывихов, подвывихов бедренной головки. При его сочетании с плохо развитыми мышцами ситуация еще более усугубляется.
Причины и провоцирующие факторы
Почему возникает врожденный вывих тазобедренного сустава, ученые спорят до сих пор. Существуют различные версии развития патологии, но у каждой из них пока нет достаточно убедительной доказательной базы. Установлено, что примерно 2-3% аномалий являются тератогенными, то есть формируются на определенном этапе эмбриогенеза. Выдвинуто несколько теорий о том, что может служить анатомической предпосылкой к возникновению ортопедической патологии:
- преждевременные роды, спровоцированные нарушением кровообращения между плацентой и плодом;
- дефицит микроэлементов, жиро- и водорастворимых витаминов в организме женщины во время вынашивания ребенка;
- наследственная предрасположенность, гипермобильность суставов, вызванная особенностями биосинтеза коллагена;
- травмирование женщины во время беременности, воздействие на нее радиационного излучения, тяжелых металлов, кислот, щелочей и других химикатов;
- травмирование новорожденного во время его прохождения по родовым путям;
- нарушения правильного развития и функционирования отдельных органов и систем плода из-за неполноценной трофики тканей;
- резкие колебания гормонального фона, недостаточная или избыточная выработка гормонов, которые влияют на продуцирование клеток костных и хрящевых тканей;
- прием женщиной фармакологических препаратов различных групп, особенно в первом триместре, когда у плода формируются основные органы всех систем жизнедеятельности.
Все эти факторы становятся причиной свободного выпадения бедренной кости из ацетабулярной впадины при определенном движении. Врожденный вывих тазобедренного сустава следует дифференцировать от приобретенной патологии, обычно возникающей в результате травмирования или развития костных и суставных заболеваний.
Классификация
Врожденному вывиху бедра у новорожденных предшествует дисплазия. Таким термином обозначаются последствия нарушения формирования отдельных частей, органов или тканей после рождения или в период эмбрионального развития. Дисплазия — это анатомическая предпосылка к вывиху, который пока не произошел, так как формы соприкасающихся суставных поверхностей соответствуют друг другу. Симптоматика патологии отсутствует, а диагностировать изменения в тканях можно только с помощью инструментальных исследований (УЗИ, рентгенография). Наличие клинической картины характерно для таких стадий заболевания:
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
При выборе метода терапии обязательно учитывается участок расположения анатомического дефекта. При дисплазии вертлужной впадины он локализован в ацетабулярной врезке. Аномалия обнаруживается и на головке бедра.
Клиническая картина
Признаки врожденного вывиха бедра не являются специфическими. Даже опытный ортопед не диагностирует заболевание только после осмотра пациента. На патологию может указывать разная длина ног из-за смещения головки бедренной кости. Для ее обнаружения детский ортопед укладывает новорожденного на горизонтальную поверхность и сгибает ноги в коленях, располагая пятки на одном уровне. Если одно колено выше другого, то ребенку показано дальнейшая инструментальная диагностика. Для патологии характерны такие клинические проявления:
- ассиметричное расположение ягодичных и ножных складок. Для осмотра врач укладывает новорожденного сначала на спину, затем переворачивает на живот. При нарушении ассиметричного расположения складок и их неодинаковой глубине существует высокая вероятность дисплазии. Этот симптом также неспецифичен, а иногда вообще является анатомической особенностью. У крупных младенцев на теле всегда много складок, что несколько затрудняет диагностику. К тому же иногда подкожная жировая клетчатка развивается неравномерно, и впоследствии ее распределение нормализуется (обычно через 2-3 месяца);
- объективный признак заболевания — резкий, немного приглушенный щелчок. Этот симптом проявляется в положении лежа на спине с разведенными ногами. Характерный щелчок слышится при отведении поврежденной конечности в сторону. Причина его возникновения — вправление бедренной кости в вертлужную впадину, принятие тазобедренным суставом анатомически правильного положения. Щелчок сопровождает и обратный процесс, когда ребенок совершает пассивное или активное движение, и головка ведра выскальзывает из вертлужной впадины. По достижении детьми 2-3 месяцев этот симптом утрачивает свою информативность;
- у детей с врожденным вывихом бедренного сустава после 2 недель жизни возникает ограничение при попытке отвести ногу в сторону. У новорожденного связки и сухожилия эластичные, поэтому в норме можно отвести его конечности таким образом, чтобы они легли на поверхность. При повреждении сочленения отведение ограничено. Иногда наблюдается псевдоограничение, особенно при обследовании грудничков до 4 месяцев. Оно происходит за счет возникновения физиологического гипертонуса, также требующего коррекции, но не столь опасного, как вывих.
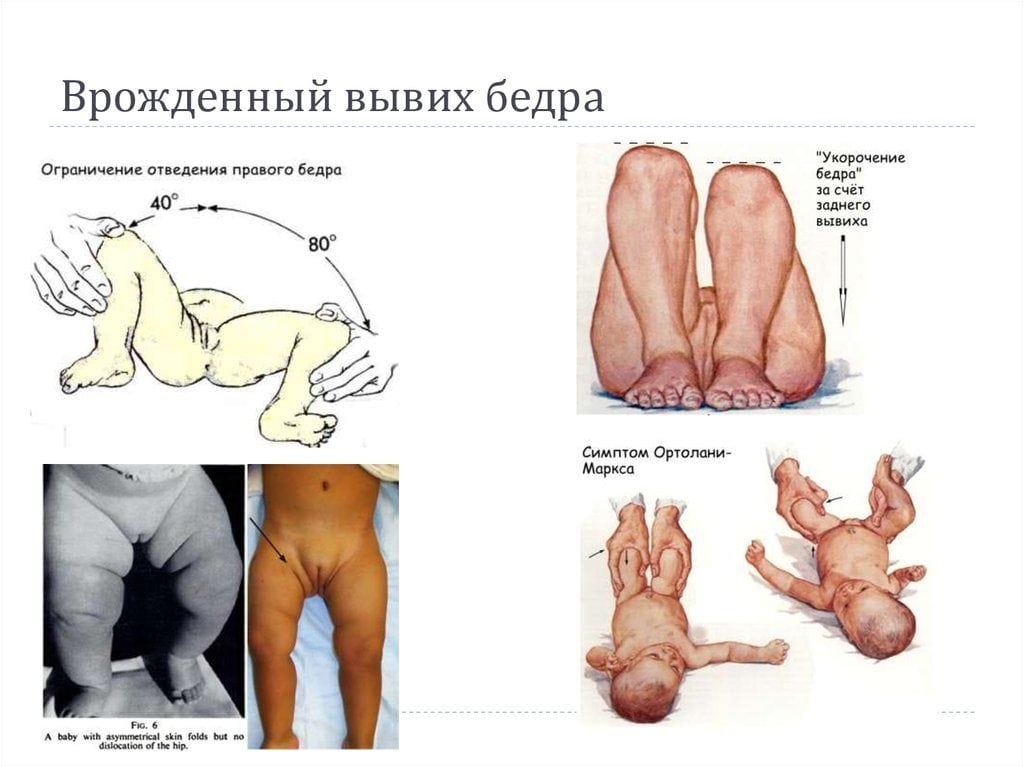
Если по какой-либо причине патология не была своевременно диагностирована, то она может затронуть расположенные вблизи бедра мягкие ткани. Например, врожденный вывих у детей старше полутора лет клинически проявляется плохим развитием мышц ягодиц. Ребенок старается стабилизировать тазобедренный сустав и раскачивается во время движения, его походка напоминает «утиную».
Диагностирование
Помимо клинического обследования для выставления диагноза проводятся инструментальные исследования. Несмотря на информативность рентгенографии при выявлении патологий опорно-двигательного аппарата, новорожденным показано УЗИ. Во-первых, оно абсолютно безопасно, так как не возникает лучевая нагрузка на организм. Во-вторых, при проведении УЗИ можно с максимальной достоверностью оценить состояние всех соединительнотканных структур. На полученных изображениях хорошо визуализируются костная крыша, расположение хрящевого выступа, локализация костной головки. Результаты интерпретируют с помощью специальных таблиц, а критерием оценки служит угол наклона ацетабулярной впадины.
Рентгенография показана с 6 месяцев, когда начинают окостеневать анатомические структуры. При постанове диагноза также рассчитывается угол наклона впадины. Используя рентгенологические снимки, можно оценить степень смещения головки бедра, обнаружить запаздывание ее окостенения.
Основные методы терапии
Лечение врожденного вывиха бедра проводится консервативными и оперативными методами. При обнаружении патологии в терапии используются шины для полной иммобилизации конечности. Ортопедическое приспособление накладывается при отведении и сгибании тазобедренного, коленного сочленений. Головка бедренной кости сопоставляется с впадиной, а это позволяет суставу правильно формироваться, развиваться. Лечение, проведенное новорожденному сразу после выявления патологии, практически всегда бывает успешным.
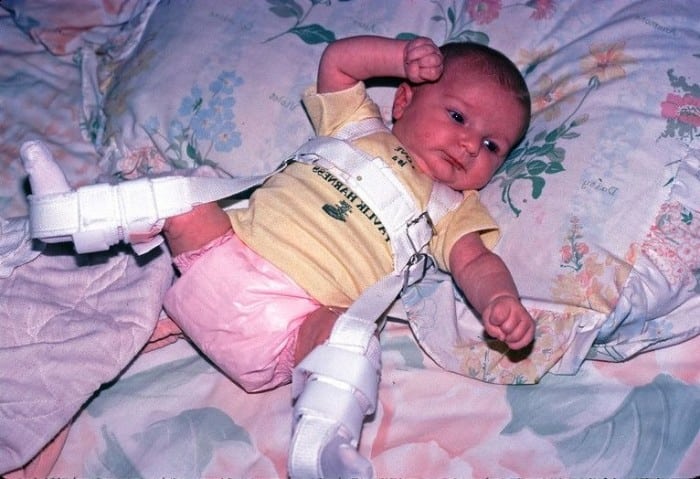
Своевременной считается терапия детей до 3 месяцев. По мере окостенения тканей вероятность благоприятного исхода консервативного лечения снижается. Но при сочетании определенных факторов с помощью наложения шины возможно полное выздоровление ребенка старше 12 месяцев.
Хирургическая операция также проводится сразу после диагностирования. Ортопеды настаивают на вмешательстве до пятилетнего возраста ребенка. Детям до 13-14 лет показано внутрисуставное хирургическое вмешательство с углублением ацетабулярной впадины. При оперировании подростков и взрослых внесуставным методом создается хрящевой ободок. Если врожденный вывих диагностирован поздно, осложнен нарушениями функционирования сустава, то проводится эндопротезирование.
Последствиями нелеченного врожденного вывиха бедра у взрослых становятся ранние диспластические коксартрозы. Патология проявляется обычно после 25 лет болевым синдромом, тугоподвижностью тазобедренного сустава, нередко приводит к потере работоспособности. Избежать такого развития событий позволяет только обследование новорожденного детским ортопедом, незамедлительно проведенная терапия.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
