Остеохондроз и спондилез пояснично крестцового отдела позвоночника 1 степени

Согласно медицинской статистике, от различных форм остеохондроза страдает около 70% людей в возрасте старше 30 лет. При этом серьезное лечение патологии предпринимают единицы. Большинство обходится нерегулярным массажем, или пережидает, когда «само пройдет».
А меж тем, остеохондроз оказывает негативное влияние на связки межпозвоночных соединений, на его фоне может развиться не менее опасное состояние: спондилез и спондилоартроз.
Взаимосвязь заболеваний
 Механизм развития недуга следующий: при запущенном остеохондрозе в костно-хрящевой ткани развиваются разрушительные процессы, провоцирующие сильные боли (прострелы) и неподвижность позвоночника.
Механизм развития недуга следующий: при запущенном остеохондрозе в костно-хрящевой ткани развиваются разрушительные процессы, провоцирующие сильные боли (прострелы) и неподвижность позвоночника.
Патология может поражать любую часть опорно-двигательного аппарата, но чаще всего заболевание диагностируют в области пояснично-крестцового отдела позвоночника.
Для недуга характерно сращение позвонков.
Различные источники используют различные названия для определения сросшихся позвонков. Поэтому термины «спондилез» и «спондилоартроз» даже специалисты считают синонимами. Но отличительные черты между заболеваниями прослеживаются четко.
Спондилез и спондилоартроз — это одно и то же?
В медицинской терминологии спондилез и спондилоартроз – обозначения этапов развития остеохондроза. Оба патологических состояния вызывают дегенеративные процессы в позвоночнике. Но при спондилезе происходит деформация межпозвонковых дисков путем образования костных наростов, а при спондилоартрозе страдает вся структура межпозвонковых суставов.
Отличительной чертой патологий является и локация наростов (остеофитов).
- В первом случае они нарастают между позвонками, сокращая просвет.
- Во втором – по краям суставов.
Развитие недуга
Отсутствие лечения «обычного остеохондроза» вызывает развитие не опасных для жизни, но неприятных патологических состояний:
- Происходит разрушение тканей костно-хрящевой системы.
- Формируются остеофиты, блокирующие подвижность одной из областей опорно-двигательного аппарата.
- Разрушение межпозвонковых дисков часто приводит к возникновению грыжи.
У пациентов с генетической предрасположенностью в заболеванию и у травмированных в области спины, патологические процессы развиваются стремительно.
Согласно данным медицинских исследований, деформирующий спондилез диагностируют у 80% пациентов, страдающих от остеохондроза.
Наглядное видео об изменениях позвоночника при развитии спондилеза в видео ниже:
Причины и факторы риска
 Заболевания суставов принято считать возрастными патологиями и приписывать их пожилым людям. Возрастные изменения в хрящевой ткани провоцируют спондилез и спондилоартроз в определенных случаях. Но существует и ряд других факторов, не зависящих от возраста, которые становятся причиной развития заболеваний:
Заболевания суставов принято считать возрастными патологиями и приписывать их пожилым людям. Возрастные изменения в хрящевой ткани провоцируют спондилез и спондилоартроз в определенных случаях. Но существует и ряд других факторов, не зависящих от возраста, которые становятся причиной развития заболеваний:
- ожирение;
- частые и большие нагрузки на позвоночник (у людей определенных профессий);
- травмы;
- хронические заболевания;
- нарушение выработки гормона эстрогена.
У кого и почему возникает?
В группу риска часто попадают женщины в период менопаузы, пациенты с нарушением метаболических процессов, с аутоиммунными нарушениями и генетически предрасположенные.
Боли в спине часто беспокоят людей, занятых тяжелым физическим трудом по роду деятельности. Но патология может возникнуть и вследствие единичных сильных нагрузок.
Симптомы
Спондилез называют результатом невылеченного спондилоартроза. При такой тесной взаимосвязи патологий наблюдается отличие симптоматики.
Для спондилоартроза характерны:
- чувство скованности в спине (тревожит с утра);
- боль в суставах;
- атрофия мышц;
- хруст в позвоночнике;
- нарушение кровообращения;
- развитие метеочувствительности и сопутствующие головные боли;
- невриты;
- развитие контрактуры (невозможность полностью согнуться или разогнуться).
 Спондилез определяют по следующим симптомам:
Спондилез определяют по следующим симптомам:
- резкая и сильная боль в области копчика;
- онемение поясничной области;
- «мурашки» в ногах;
- снижение температуры тела (местное);
- ощущение боли при ходьбе;
- передвигаться становится трудно.
Может возникнуть и дополнительная симптоматика: появление хромоты, утрата чувствительности ног. В этом запущенном случае пациент утрачивает желание и возможность двигаться, больше времени проводит лежа в позе эмбриона – такое положение несколько облегчает его состояние.
Разновидности
Существует несколько разновидностей патологии, возникающей в результате «недолечения» остеохондроза, который многие и заболеванием не считают. Осложнения развиваются постепенно, некоторые из них обладают размытой симптоматикой и их сложно определить.
Деформирующий
Для этого осложнения характерно истирание межпозвонковых дисков.
Главный симптом – боль в спине ноющего характера. Возникновение боли возможно, как при беге и ходьбе, так и при сидячем или лежачем положении и после него.
Еще один симптом – ощущение зажатости в области крестца (обычно проходит самостоятельно в течение 2-3 часов).
Дегенеративный
Представляет собой повреждения суставов – дугоотростчатых и позвоночно-реберных. Опасен ограничение движения позвоночного столба.
На ранних стадиях симптоматика не отчетливая. При развитии патологии появляются болевые ощущения в спине, нарушение амплитуды движений.
Унковертебральный
 Локализуется в шейном отделе позвоночника. Характеризуется возникновением костных образований на суставах шеи. Заболеванию подвержены люди всех возрастов. Основная группа риска – представители «сидячих» профессий.
Локализуется в шейном отделе позвоночника. Характеризуется возникновением костных образований на суставах шеи. Заболеванию подвержены люди всех возрастов. Основная группа риска – представители «сидячих» профессий.
Основные симптомы:
- боли в затылочной части;
- боли в шее, переходящие в область лопаток и рук;
- частые головокружения и потеря равновесия;
- хруст при поворотах головы.
Иногда пациенты с унковертебральным спондилоартрозом страдают от нарушения слуха или зрения.
Дугоотростчатых суставов
Хроническое заболевание суставов, возникающее на фоне воспалительных процессов. Нарушает подвижность позвоночника.
Симптоматика зависит от того, какой отдел позвоночника подвергся патологии.
- На первой стадии заболевания пациент страдает от постоянной ноющей боли, усиливающейся к вечеру.
- Вторая стадия – появление хруста в позвоночнике и нарушением его подвижности.
- Третья – постоянная сильная боль, плюс полная неподвижность пораженной области.
Анкилозирующий
Редкое хроническое заболевание с поражением межпозвоночных дисков, реберно-поперечных, иногда и других суставов позвоночника. В медицине известно, как болезнь Бехтерева.
Проявляется у пациентов в возрасте 15-30 лет. Возникает вследствие аутоиммунных нарушений, хронических заболеваний, вирусных и бактериальных инфекций.
Полисегментарный
 Разнородная по составу и происхождению патология, поражающая хрящи, мышцы, связки и капсулы позвоночника. Распространяется сразу на несколько сегментов позвоночного столба. Основная причина заболевания – пожилой возраст пациента.
Разнородная по составу и происхождению патология, поражающая хрящи, мышцы, связки и капсулы позвоночника. Распространяется сразу на несколько сегментов позвоночного столба. Основная причина заболевания – пожилой возраст пациента.
Симптомы:
- боль с «прострелами»;
- ощущение скованности суставов;
- потеря подвижности позвоночника;
- быстрая утомляемость.
Диспластический
Патология сопровождается структурными изменениями формы суставов, нарушениями их размеров и строения. Дисплазию не диагностируют, как отдельное заболевание, она – сопровождающий элемент спондилоартроза.
Стадии и формы патологии
Начальная форма спондилоартроза протекает бессимптомно. На первый план при диагностике выходят симптомы остеохондроза или спондилеза, а поражение мелких суставов заметить еще сложно.
Признаки спондилоартроза начинают явно проявляться после значительного разрастания остеофитов. Костные наросты изменяют контурный рисунок суставов и сужают просвет суставных щелей.
Существует 4 степени развития заболевания:
- Связки, оболочки суставов и межпозвонковый диск теряют эластичность, амплитуда движений позвоночника понижается.
- Повышение нагрузки на диски, частичная утрата функционирования фиброзных колец.
- Увеличение костных наростов, дистрофия связок.
- Костные наросты настолько большие, что сдавливают сосуды и нервные окончания, существенно ограничивают подвижность.
Методы диагностики
Признаки поражения позвоночника, в зависимости от стадии заболевания и локации, могут приобретать сходство с симптоматикой язвы желудка, кардиологических заболеваний и т.д. При подозрении на заболевания позвоночника, пациента направляют на прием к врачу-неврологу. Для точной диагностики важен анамнез – история болезни поможет определить давность и степень недуга.
Как врач ставит диагноз?
 Диагностику начинают с физических тестов, которые определяют:
Диагностику начинают с физических тестов, которые определяют:
- диапазон движения;
- влияние компрессии позвоночника на походку;
- рефлексы и мышечную силу.
Для получения более точной клинической картины, врач может направить пациента на:
- рентгенографию (снимок покажет все аномалии позвоночника);
- компьютерную томографию (для более детального изображения);
- МРТ – для выявления области защемленных нервов;
- миелографию – введение трассирующего красителя в спинномозговой канал пациента для более четкого изображения на рентгене или томографе;
- электромиографию – измерение электрической активности в мышцах.
Что означает?
Определенный диагноз подразумевает начало терапевтических процедур. Чаще всего, это консервативное лечение. Оперативное вмешательство используют только в исключительных случаях – при серьезных осложнениях, негативно влияющих на образ жизни (подвижность) пациента.
Также операция необходима для освобождения места спинному мозгу и нервным корешкам:
- удаление грыжи;
- удаление части позвонка;
- вживление трансплантата.
Общая клиническая картина
Классификация заболевания производится на основании степени тяжести. Первая стадия – бессимптомная или со смазанной симптоматикой. Изредка проявляются дискомфортные ощущения в спине, но их мало кто воспринимает всерьез.
 Далее следует истончение хрящевых тканей, снижается подвижность хрящевых позвонков. При запущенных формах недуга их движение может быть заблокировано полностью. Избежать дальнейших процессов развития патологии можно применением консервативных способов лечения и выполнением специальных упражнений.
Далее следует истончение хрящевых тканей, снижается подвижность хрящевых позвонков. При запущенных формах недуга их движение может быть заблокировано полностью. Избежать дальнейших процессов развития патологии можно применением консервативных способов лечения и выполнением специальных упражнений.
Развитие опасных осложнений начинается при 2 степени деформирующего спондилеза. При этой форме заболевания одной гимнастикой и массажами исцелиться невозможно. Для устранения симптоматики используют блокады.
Цели и методы лечения
Основная методика лечения патологий позвоночника – консервативная. Ее задача – купировать болезненные признаки и повысить подвижность пораженного участка.
Хирургическое вмешательство используют реже. Его применяют после того, как медикаментозная терапия и лечебная физкультура не дали ожидаемого положительного эффекта. Или при сложной и запущенной стадии заболевания.
Лекарственная терапия
Для снижения болевого синдрома и воспаления при спондилезе и спондилоартрозе используют анальгетики и нестероидные противовоспалительные препараты.
Из безрецептурных болеутоляющих можно использовать:
- Ибупрофен.
- Напроксен натрия.
- Ацетаминофен.
Внимание: Информация о применении препаратов предоставлена в качестве рекомендательной. Перед началом терапии обязательно проконсультируйтесь с лечащим врачом!
При сильных болях врач может прописать кортикостероиды и мышечные релаксанты.
В ходе медицинских исследований было установлено, что болевой синдром отлично снимают некоторые антидепрессанты и препараты против судорог.
В чем польза ЛФК?
 Специально разработанные физические упражнения облегчают боль, стабилизируют тонус мышц и способствуют возвращению подвижности. Но лечебная физкультура работает только в комплексе с лекарственной терапией и другими процедурами.
Специально разработанные физические упражнения облегчают боль, стабилизируют тонус мышц и способствуют возвращению подвижности. Но лечебная физкультура работает только в комплексе с лекарственной терапией и другими процедурами.
Особенность гимнастики в том, что ее необходимо выполнять в перерывах между приступами, начиная с простых упражнений, и постепенно усложняя их.
При выполнении лечебно-физкультурного комплекса следует избегать резких и быстрых движений, при первом ощущении боли во время занятий, их нужно прервать. Правильно выполненные физические упражнения укрепляют поясничный отдел, способствует поддержанию позвоночника.
Физиопроцедуры
Физиотерапевт обучает упражнениям, направленным на растяжение и укрепление мышц шейно-плечевого отдела. «Растяжка» способствует освобождению места в позвоночнике при защемлении нервных корней.
Также применяют:
- электрофорез;
- ванны с минеральной водой;
- контрастный душ.
Массаж
Массаж при патологиях позвоночника, особенно в период обострения, должен быть легким и щадящим с применением противовоспалительных средств или натурального меда.
Массаж шейного отдела снимает спазмы, поясничного и грудного – способствует укреплению мышечного корсета. Проводить курсами по 10 процедур, согласно назначению врача.
Мануальная терапия
Один из альтернативных методов, при котором на позвоночник оказывают воздействие руками. Эффект возможен в сочетании с другими физиотерапевтическими процедурами.
Рецепты народной медицины
Лечение позвоночника в домашних условиях проводят при помощи мазей из натуральных компонентов.
 Популярный рецепт:
Популярный рецепт:
- 1/4 стакана меда;
- 1/3 стакана тертой редьки;
- 1/3 стакана водки;
- 2 ч. л. морской соли.
Держать в холодильнике, перед применением нагревать.
В дополнение к массажу с применением мази, можно прикладывать к пораженному участку компрессы из шишек хмеля и масла пихты.
Компоненты для компресса могут вызывать аллергию!
Оперативное вмешательство
При неэффективности всех вышеописанных процедур врач может назначить хирургическое лечение.
Основные способы оперативного вмешательства:
- блокада – хирург разрушает нервные окончания сустава, снимая этим боль;
- трансплантация искусственного сустава.
Прогноз
При своевременном диагностировании и грамотной терапии развитие заболевания можно остановить еще на его первом этапе. Сложность заключается лишь в пренебрежительном отношении большинства людей к остеохондрозу или незнании о серьезности осложнений этой патологии.
Риски осложнений
Сидячий образ жизни, поднятие тяжестей, сильные физические нагрузки (чрезмерное увлечение спортзалом, к примеру), резкое изменение пассивного образа жизни активным – все это факторы риска появления и осложнения остеохондроза.
Усиливает развитие патологий позвоночника нарушение обмена веществ, плохое кровообращение, нехватка жидкости в организме. Эти факторы провоцируют расплющивание фиброзного кольца и истончение позвоночного диска. И тогда организм включает защиту и начинает наращивать костную ткань, чтобы распределить усилившуюся нагрузку на позвоночник.
Профилактические меры
При склонности к заболеваниям опорно-двигательного аппарата, или при подозрении на патологию, необходимо модифицировать стиль жизни:
- сбросить лишний вес;
- начать активно заниматься физкультурой (или просто больше гулять пешком);
- скорректировать рацион в пользу полезных продуктов.
Общие рекомендации
 Спешить после работы в офисе домой, чтобы весь вечер снова сидеть в соцсетях – плохая привычка. Такая же нехорошая – не отлипать от телевизора, при этом усиленно питаясь фастфудом. Также негативно влияет на состояние позвоночника длительное пребывание в неудобной позе.
Спешить после работы в офисе домой, чтобы весь вечер снова сидеть в соцсетях – плохая привычка. Такая же нехорошая – не отлипать от телевизора, при этом усиленно питаясь фастфудом. Также негативно влияет на состояние позвоночника длительное пребывание в неудобной позе.
Подобные привычки необходимо искоренять. Даже при сидячей работе можно уделить несколько минут профилактическим мерам:
- пройтись по кабинетам или этажам;
- выполнить простое упражнение «повороты головы».
Для успокоения мышц спины необходимо соблюдать комфортный температурный режим в помещении.
Каких принципов следует придерживаться?
Алгоритм поддержания позвоночника в хорошем состоянии такой:
- Повысить физическую активность.
- Не переоценивать свои силы и не поднимать тяжести.
- Не переедать и следить за весом.
- Не допускать дефицита жидкости в организме (пить эти пресловутые 1,5 литра воды в день).
- Регулярно заниматься профилактической физкультурой.
Развития спондилеза и спондилоартроза возможно избежать при условии своевременного диагностирования и лечения остеохондроза. Но поскольку большинство пациентов неврологии этого не делает, им необходимо внимательно прислушиваться к сигналам организма на первой стадии развития патологии. Ее еще можно остановить медикаментозной терапией и лечебным массажем.
Не допустить серьезных осложнений и второго и последующих этапов заболевания помогут согревающие средства местного применения, прием витаминно-минеральных комплексов, введение в рацион молочных продуктов и блюд из рыбы жирных сортов.
Источник
Спондилез встречается довольно часто. Болезнь сопровождается дегенеративными и дистрофическими изменениями позвоночника. Пострадать может как один, так и несколько его отделов. При заболевании разрушаются позвоночные диски, которые представлены эластичными тканями. Это приводит к сужению щелей между позвонками, в результате чего суставы начинают тереться друг о друга. Такая патология становится причиной острой боли.
Организм запускает компенсаторный механизм в попытке уменьшить трение. Поэтому на поверхности позвонков формируются шипы. Они называются остеофитами. Эти наросты оказывают давление на нервные волокна, что способствует усилению болевых ощущений.
Спондилез – это хроническое заболевание, которое часто поражает пожилых людей.
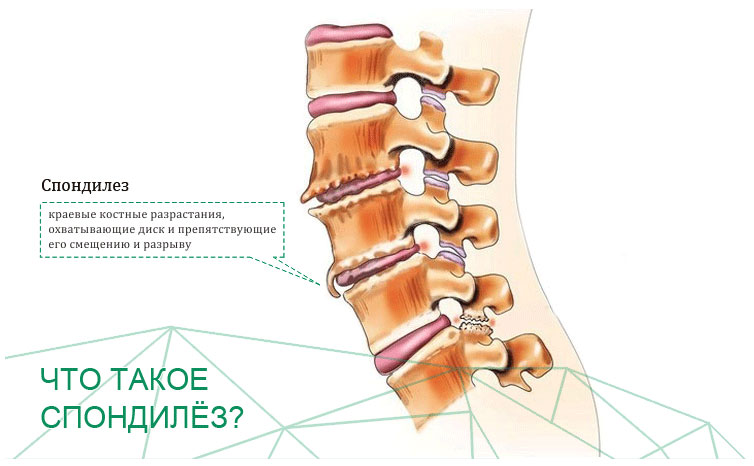
Содержание:
- Спондилез — что это такое?
- Причины спондилеза
- Классификация
- Стадии спондилеза
- Симптомы при спондилезе различных отделов
- Чем опасно заболевание?
- Диагностика спондилеза
- Лечение спондилеза
- Профилактические меры
Спондилез — что это такое?
Спондилез – это хроническое заболевание опорно-двигательного аппарата, характеризующееся дегенеративно-дистрофическими изменениями позвоночного столба. В патологический процесс могут вовлекаться любые его отделы, но чаще всего страдает пояснично-крестцовая зона. На начальных стадиях развития болезни симптомы напоминают остеохондроз, поэтому человек не спешит за медицинской помощью. По мере прогрессирования патологии, она дает о себе знать все сильнее. Особенно ярко выражены будут неврологические нарушения в том случае, когда спондилез поражает шейный отдел позвоночника.
Причины спондилеза
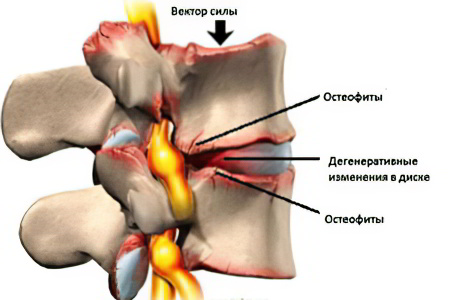
На ранних стадиях развития болезни ее симптомы отсутствуют. Характерная неврологическая симптоматика появляется гораздо позже, когда в патологический процесс вовлекаются нервные волокна.
Причины, которые способны привести к развитию спондилеза:
Нарушения в обменных процессах.
Возрастные изменения в организме.
Чрезмерная нагрузка на позвоночник, которая приводит к стойким спазмам.
Длительные статические нагрузки на позвоночник.
Гиподинамия.
Инфекции.
Наследственная предрасположенность.
Опухолевые новообразования.
Классификация
В зависимости от места сосредоточения патологического процесса, различают следующие виды спондилеза:
Шейный спондилез.
Спондилез грудного отдела.
Спондилез пояснично-крестцового отдела.
Симптомы заболевания будут различаться, в зависимости от того, какой отдел подвергся поражению.
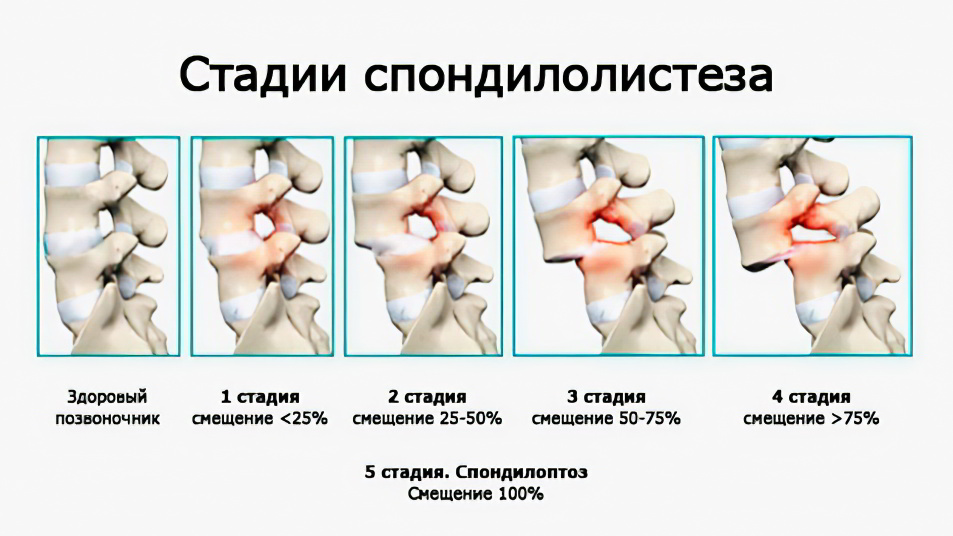
Стадии спондилеза
Спондилез все время прогрессирует.
С течением времени он пройдет 3 стадии своего развития:
Первая стадия. В теле позвонка формируются небольшие отростки, которые не выходят за его пределы. Поэтому симптомы болезни человека не беспокоят.
Вторая стадия. Остеофиты продолжают свой рост, что становится причиной ограничения подвижности позвоночника. Человек начинает испытывать ноющие боли. Они набирают силу при физической нагрузке, при воздействии на организм холода или сквозняка.
Третья стадия. Позвонки срастаются друг с другом, что становится причиной полной неподвижности позвоночника. Человек страдает от сильных болей, у него повышается мышечный тонус. Уровень мочевой кислоты в мышцах достигает критических отметок. По мере прогрессирования заболевания, самочувствие человека ухудшается.
Чаще всего болезнь поражает от 1-2-3 позвонок в шейном или в поясничном отделе. Реже страдает грудной отдел.
Симптомы при спондилезе различных отделов
Симптомы спондилеза могут быть как едва заметными, так и весьма интенсивными. Болезнь имеет хроническое течение и при отсутствии лечения приводит к тому, что человек становится инвалидом.
Шейный отдел
Спондилез шейного отдела позвоночника диагностируется часто, что обусловлено запросами современной жизни. Многие люди трудятся в интеллектуальной сфере, которая вынуждает их длительное время находиться в статическом положении.
К основным симптомам спондилеза шейного отдела позвоночника относят:
Периодические боли. Они отдают в кисти, в пальцы, в руку, в плечо.
Скованность в шейном и плечевом отделе позвоночника. Возникает она в утренние часы.
Онемение в области поражения.
Слабость в руках, пальцах и кистях.
Головные боли с иррадиацией в затылок.
Нарушение равновесия.
Трудности с проглатыванием пищи.
Грудной отдел позвоночника
Грудной отдел позвоночника спондилез поражает реже, но в данном случае болезнь будет приводить к выраженным симптомам, среди которых:
Боль в спине, в ее верхней и в нижней части.
Боль при наклоне и выпрямлении туловища.
Скованность в спине в утренние часы.
Особенностью болезненных ощущений является то, что возникают они с одной стороны туловища, слева или справа. Во время пальпации пораженных участков, боль будет сосредотачиваться вдоль позвоночника, а также с передней стороны грудной клетки.
Поясничный отдел позвоночника
При поражении поясничного отдела страдает чаще всего 4 и 5 позвонок. Боль может быть сосредоточена как с одной, так и с обеих сторон.
К основным симптомам патологии относят:
Боль, которая появляется и пропадает время от времени.
Скованность в поясничном отделе в утренние часы.
Боль, которая становится слабее после физических нагрузок.
Онемение в области поясницы.
Ишиалгия.
Нарушение походки.
Чувство покалывания в нижней части спины, в ногах и в стопах.
Нарушения в работе кишечника и мочевого пузыря. Функции этих органов страдают редко, чаще всего такое происходит при сдавлении конского хвоста.
При наклоне вперед, боль проходит. У человека может развиваться перемежающаяся хромота, но она будет ложной, так как боль при ней пропадает, когда он сгибает спину «калачиком».
Защемление нервных окончаний и радикулит развивается в том случае, когда спондилез поясничного отдела позвоночника сочетается с остеохондрозом.
Чем опасно заболевание?
На ранней стадии развития спондилеза какие-либо патологические симптомы отсутствуют. Однако без проводимого лечения болезнь будет прогрессировать. Шейный спондилез приводит к тому, что нарушается кровоток в позвоночных артериях, из-за чего больной может терять сознание, либо его будут преследовать панические атаки.
В дальнейшем спондилез может приводить к утрате моторных навыков, к ухудшению подвижности. Человек может стать инвалидом, так как определенный участок позвоночника просто будет иммобилизован.
Диагностика спондилеза
Диагностика спондилеза на ранних стадиях его развития представляет определенные трудности. Заболевание развивается постепенно, а боли, которые оно вызывает можно спутать с болями при остеохондрозе.
Поэтому врач должен уточнить у пациента следующие вопросы:
Как давно у человека возникли болезненные ощущения.
Что предшествует появлению болей.
Куда иррадиирует боль.
Какие факторы способствуют усилению болезненных ощущений.
После проведенного опроса врач оценивает объем движений, которые доступны больному. Он просит его повернуть голову в разные стороны, поднять ее вверх, опустить вниз. Следующим шагом является оценка чувствительности, выявление патологических рефлексов, определение мышечной силы и способности сохранять равновесие.
Выявить признаки развивающегося спондилеза можно с помощью рентгенографии. На снимке будут обнаружены остеофиты.
При подозрении на миелопатию показано прохождение таких инструментальных методов обследования, как:
МРТ. Методика дает информацию о повреждении нервных стволов.
КТ. Этот метод является более информативным, чем рентгенография.
Электромиография и исследование нервной проводимости. Для оценки проводимости нервов, к коже больного крепят электроды, через которые подаются электрические импульсы различной частоты. Это позволяет оценить проводимость нервных волокон, а именно, скорость и силу передаваемых сигналов. ЭМГ требует местного обезболивания, так как для проведения исследования в мышцу вводят игольчатый электрод. После этого оценивают электрический потенциал мышцы. Чаще всего ЭИГ и исследование нервной проводимости проводят в комплексе.
Лечение спондилеза
Дегенеративные процессы, которые запускаются у больного спондилезом, являются необратимыми.
Лечение заболевания, независимо от его разновидности, преследует следующие цели:
Устранение воспалительной реакции, купирование болей.
Снятие спазма с мышц.
Улучшение питания диска за счет нормализации кровообращения.
Регулирование обменных процессов.
Замедление скорости разрушения элементов позвоночника.
К наиболее эффективным лекарственным средствам относят:
Диклофенак.
Ибупрофен.
Напроксен.
Целекоксиб.
Эторикоксиб.
НПВС можно использовать не всем больным со спондилезом. Препарат не назначают пациентам с тяжелыми поражениями сердца, с патологией печени и почек, с бронхиальной астмой, гипертонией, язвой желудка и 12-перстной кишки.
Миорелаксанты. Эти препараты позволяют снять спазмы с мышц, устранить судороги и болезненные сокращения с них. Они оказывают на мышечные волокна расслабляющий эффект.
Пациентам со спондилезом назначают Диазепам. Однако его прием сопряжен с развитием седативного эффекта, у человека усиливается сонливость, может появиться головокружение. Не следует использовать этот препарат, если человек принимает спиртные напитки, либо собирается водить автомобиль. Лечение должно продолжаться не более 10 дней.
Поливитамины. Они представляют собой комплексы полезных веществ, которые позволяют укрепить ткани, улучшить подвижность суставов и повысить иммунитет в целом.
Препараты, которые могут быть использованы в лечении спондилеза:
Кокарнит. Больному назначают по 1-2 ампулы в сутки. Курс продолжается 10 дней. Повторно пройти его можно будет только через полгода.
ВИТАБС артро. В день принимают по 2 таблетки, запивая их достаточным количеством воды.
Флексиново. Препарат принимают курсом, который может продолжаться около 3 месяцев. Больному назначают по 1 капсуле в утреннее и вечернее время.
Нормализация микроциркуляции. Эти препараты назначают для того, чтобы не допустить формирования тромбов, так как они способствуют нормализации кровообращения за счет расширения сосудов.
Препараты, которые могут быть назначены пациентам со спондилезом:
Бетагистин. Принимают препарат по 1-2 таблетки 2 раза в сутки.
Агапурин. Принимают препарат по 2 драже 3 раза в сутки. Курс должен продолжаться 7 дней.
Хондропротекторы. Хондропротекторы чаще всего назначают в том случае, когда у больного диагностируют спондилез шейного отдела. Эти препараты позволяют восстанавливать хрящевую ткань, улучшать метаболические процессы и устранять боль. Добиться улучшения самочувствия можно уже через 14-21 день после начала терапии.
Препараты, которые назначают пациентам со спондилезом:
Алфлутоп. Больному каждый день ставят инъекции лекарственного средства (10 мг). Курс лечения должен составлять 20 суток.
Румалон. Пациенту препараты вводят внутримышечно (2 мл) каждые 3 суток. Курс состоит из 15 уколов. Как вариант, доза может быть уменьшена до 1 мл. Интервал во времени сохраняют, но курс увеличивают до 25 инъекций.
Артрадол. Курс может состоять из 25-35 инъекций по 100 мг. Ставят их с перерывом в один день. Дозу могут увеличивать до 200 мг, но делают это после того, как будет поставлено четыре первых укола.
Антидепрессанты. Если человек страдает от сильнейших болей, то ему может быть показан прием антидепрессантов. Назначить их может только врач и на непродолжительный срок. Дозу подбирает доктор в индивидуальном порядке.
Антидепрессанты оказывают влияние на ЦНС, поэтому боль становится менее интенсивной. Их прием приводит к седативному эффекту, к улучшению качества сна и нормализации психических функций.
Препараты, которые могут быть назначены пациенту со спондилезом:
Амитриптилин. Дозировка составляет 25 мг, принимают препарат 1 или 2 раза в день.
Дулоксетин. Дозировка составляет 60 мг, принимают препарат 1 раз в день.
Доксепин. Дозировка составляет 25 мг, принимают препарат 1 или 2 раза в день.
Паравертебральные. Постановка паравертебральных блокад позволяет избавиться от болей, устранить мышечный спазм. Их назначают только в том случае, человек страдает от сильных болезненных ощущений, купировать которые другими лекарственными средствами невозможно.
Блокады выполняют с применением Лидокаина или Новокаина 0,5-1%. Инъекции вводят в мышцы, окружающие позвоночник. Доза может составлять до 60 мл. Больной во время процедуры должен оставаться в неподвижном состоянии.
Вазоактивные средства. Их использование позволяет расширить сосуды, за счет чего улучшается питание пораженных тканей.
При спондилезе вазоактивные препараты назначают в форме инъекции:
Ксантинола никотинат концентрацией 15%. Дозировка составляет 2-4 мл. Препарат вводят внутримышечно.
Никотиновая кислота концентрацией 1%. Ее назначают на срок до 10 дней. Чтобы во время терапии не пострадала печень, необходимо включать в рацион продукты, которые являются источником метионина, например, творог.
Аскорбиновая кислота концентрацией 5%. Препарат вводят по 1 мл каждый день. Также ее можно принимать в таблетированной форме. Максимальная суточная доза составляет 500 мг.
Препараты для восстановления тканей. Их назначают с целью ускорения регенеративных процессов, а также для профилактики формирования тромбов в сосудах.
Препараты, которые могут быть использованы для лечения спондилеза:
Контрактубекс. Его используют в форме геля, который наносят на поясничную область в 0,5-1 см каждый день. Лечение должно продолжаться не дольше месяца.
Экстракт алоэ. Препарат наносят на пораженный участок в количестве 1 мл и растирают. Лечебный курс не должен продолжаться более 20 дней.
Хирургическое лечение
Показания к оперативному вмешательству пациентам со спондилезом:
У больного защемлен нервный ствол.
Имеется компрессия спинного мозга.
Есть реальный риск поражения нервной системы.
Боль невозможно устранить другими способами.
Нужно понимать, что операция не позволит добиться выздоровления. Она направлена на то, чтобы приостановить патологический процесс разрушения тканей позвоночника и устранить боль.
Хирургическое вмешательство может быть следующих видов:
Передняя дискэктомия. Она показана в том случае, когда деформированный диск оказывает давление на нервные волокна.
Цервикальная ламинэктомия. В ходе ее проведения хирург удаляет костные разрастания, которые оказывают давление на спинной мозг.
Протезирование межпозвоночного диска. В ходе ее проведения собственный диск пациента заменяют искусственным. Эта методика является инновационной, поэтому нет данных относительно ее эффективности во отдаленном периоде времени.
Физиотерапевтические методы лечения поясничного спондилеза

Физиотерапевтическое лечение позволяет уменьшить боль, улучшить проводимость нервных волокон, ускорить метаболические процессы в организме, нормализовать кровообращение.
Процедуры, которые показаны пациентам со спондилезом:
Лечение ультразвуком.
Электрофорез с новокаином.
Лечение диадинамическими токами.
Выполнение ЛФК.
Тибетская медицина
Методы тибетской медицины, которые используют в лечении спондилеза:
Иглорефлексотерапия.
Точечный массаж и обычный массаж
Моксотерапия.
Магнитно-ва?
