Остеохондроз карта вызова скорой правильное оформление
Жалобы на колющие боли в левой половине грудной клетки средней интенсивности,
без иррадиации. Боли усиливаются при поворотах туловища, глубоком вдохе. Других
жалоб нет.
Анамнез. Со слов пациента,
страдает ГБ, ИБС, остеохондрозом позвоночника. Постоянно лекарства не
принимает, эпизодически – энап, коринфар, найз, нитроглицерин. В поликлинике
наблюдается редко. Последние несколько дней отмечаются вышеуказанные боли,
самостоятельно принимал анальгин, найз, местно – кетонал с небольшим
положительным эффектом. Сегодня боли усилились, вызвал СМП. До приезда «скорой»
прием лекарств отрицает. Подобные боли были ранее, назначалось амбулаторное
лечение, название препаратов не помнит. Аллергоанамнез не отягощен.
Эпиданамнез: выезд из Москвы
последний месяц, пребывание в тропических странах последние 3 года, контакт с
инфекциями отрицает.
Объективно. Общее состояние средней
тяжести, сознание ясное. Шкала Глазго 15 баллов. Положение активное – в
пределах квартиры. Кожные покровы сухие, обычной окраски. Тургор в норме. Сыпи
нет. Зев чистый. Миндалины не увеличены. Лимфоузлы не пальпируются. Пролежней нет.
Отёков нет. Температура 36,5.
Органы дыхания: ЧДД 18 в минуту,
одышки и патологического дыхания нет. Аускультативно: дыхание везикулярное,
прослушивается во всех отделах легких. Хрипов нет. Крепитации нет. Перкуторный
звук легочный над всей поверхностью. Кашля и выделения мокроты нет.
Органы кровообращения: Пульс 70 в
минуту, ритмичный. Наполнение удовлетворительное, ЧСС 70 минуту, дефицита
пульса нет. АД 120/80 мм, привычное — 120/80 мм, максимальное – 140/90
мм. Тоны сердца приглушены. Шума нет. Шума трения перикарда нет. Акцента тонов
нет.
Органы пищеварения. Язык влажный,
чистый. Форма живота правильная, живот мягкий, не напряжен, безболезненный при
пальпации. Симптомы Образцова, Ровзинга, Ситковского, Ортнера, Мерфи,
Мейо-Робсона, Щеткина-Блюмберга, Валя отрицательные. Перистальтика без особенностей. Печень не пальпируется. Селезенка не пальпируется. Рвоты
нет. Стул оформленный 1 раз в сутки. Последний раз вчера вечером,
коричневого цвета. Газы отходят.
Нервная система. Поведение
спокойное. Контактен. Чувствительность не нарушена. Речь внятная, без
патологии. Зрачки OD = OS, обычные, фотореакция: прямая и содружественная реакция зрачков на свет в
норме. Нистагма нет, асимметрии лица нет. Менингеальные симптомы отрицательные.
Очаговых симптомов нет. Координаторные пробы не проводились.
Мочеполовая система дизурии нет,
мочеиспускание свободное, безболезненное, моча прозрачная. Симптом
поколачивания отрицательный.
Status localis. При осмотре области спины отмечается
дефанс паравертебральных мышц в грудном отделе позвоночника. Пальпация V-VI межреберий, в области остистых и поперечных отростков Th V-VIII слева резко болезненна. Симптом Нери – положительный.
ЭКГ. Ритм синусовый, регулярный с ЧСС – 70 в минуту, ЭОС – влево. Данных за
острые очаговые изменения миокарда нет. По сравнению с ЭКГ от 2017 г – без отрицательной
динамики.
DS. Дорсалгия грудного отдела позвоночника.
Оказанная помощь.
Sol. Ketorolaci 30 mg + Sol. Natrii chloridi 0,9%-10 ml в/в.
Через 20 минут состояние улучшилось,
боли купированы полностью. Других жалоб не возникло.
Объективно: Состояние удовлетворительное,
АД 120/80 мм, пульс 70 в мин., ЧД 18 в мин. Рекомендовано обратиться в поликлинику.
Взято с сайта EMHelp.ru
Источник
Объём и тактика диагностических мероприятий
Выяснить жалобы, обратить внимание на:
- характер болевого синдрома:
- локализацию боли;
- продолжительность боли;
- интенсивность боли;
- иррадиацию боли;
- зависимость появления / усиления боли от движений активных / пассивных;
- двигательные расстройства.
- потерю чувствительности;
- возраст пациента.
Обратить внимание на пациентов, имеющих клинические проявления алкогольного и/или наркотического опьянения.
Собрать анамнез заболевания, обратить внимание на условия и давность (минуты, часы, сутки) получения травмы, наличие сопутствующей патологии, отягощающей течение травмы.
Провести объективное обследование. Оценить ведущий синдром, определяющий тяжесть состояния пациента:
- острой дыхательной недостаточности;
- травматического (нейрогенного) шока;
- угнетения сознания.
Оформить «Карту вызова СМП». Описать исходные данные по основной патологии (локальный статус).
Оценить:
- качество дыхания;
- уровень нарушения сознания;
- объём кровопотери;
- величину зрачков;
- мышечный тонус конечностей;
- уровень нарушения чувствительности;
- целостность кожных покровов;
- глубину открытых повреждениях.
Обратить внимание на:
- область повреждения: шейного, грудного, поясничного, крестцового, копчикового отдела позвоночника;
- характер ссадин, кровоподтеков, ран в области травмы;
- смещение остистых отростков позвонков, видимое при осмотре и определяемое при пальпации;
- патологическая подвижность шейного отдела позвоночника при травме шейного отдела позвоночника;
- боли в области живота и напряжение мышц передней брюшной стенки (травма поясничного отдела позвоночника).
Выявить синдром поражения спинного мозга:
- парез/паралич конечностей;
- нарушение поверхностной и глубокой чувствительности;
- арефлексию;
- паралич мочевого пузыря и сфинктера прямой кишки;
- приапизм.
Топическая диагностика спинальной травмы с повреждением спинного мозга
Уровни поражения спинного мозга:
- Отсутствует диафрагмальное дыхание – C3-C4
- Невозможность поднять плечи – выше C5
- Невозможность движений в локтях – выше C6
- Невозможность движений пальцев – выше C7-C8
- Чувствительность выше сосков сохранена – ниже T4
- Чувствительность выше пупка сохранена – ниже T10
- Невозможность движений в бедренном суставе – выше L2
- Невозможность приподнять стопу – выше L5
Регистрировать ЭКГ: оценить сердечный ритм, ЧСС и др.
Мониторинг общего состояния пациента, ЧДД, ЧСС, пульса, АД, ЭКГ, пульсоксиметрия.
Сообщить через фельдшера ППВ:
- в приёмное отделение ЛПУ об экстренной госпитализации пациента в тяжёлом состоянии;
- в РОВД.
Объём и тактика лечебных мероприятий
Помощь направить на:
- лечение дыхательной недостаточности;
- устранение боли;
- лечение травматического шока и острой кровопотери;
- устранение отёка мозга.
Остановить наружное кровотечение любым доступным способом.
Восстановить и поддерживать проходимость ВДП.
Выполнить иммобилизацию шейного отдела позвоночника с целью профилактики вторичной травмы.
Придать пациенту положение, соответствующее виду травмы, тяжести состояния и области повреждения.
Провести бережное перекладывание пациента, не допуская перегибания позвоночника.
Оксигенотерапия по общим правилам.
Обеспечить гарантированный венозный доступ, адекватную программу инфузионной терапии.
На рану наложить асептическую повязку.
Обеспечить пассивное согревание пациента.
Стабилизировать гемодинамику, поддерживать САД не ниже привычного для пациента, не выше 160 мм рт. ст.
При стабильном АД:
- р-р Натрия хлорида 0.9 % – 500 мл со скоростью не менее 20 кап/мин.
При АД менее 120 мм рт. ст.:
- р-р Натрия хлорида 0.9 % до 800 мл струйно + коллоидный р-р 400 мл.
При отсутствии эффекта в течении 10 минут инотропная поддержка:
- Допамин 200 мг в р-р Натрия хлорида 0.9 % – 500 мл, ввести в/в капельно со скоростью 20 капель в минуту (30-40 мг/час) до подъёма САД не менее 90 мм рт. ст. Контроль АД через 5 мин. При необходимости скорость введения увеличить.
Провести адекватное обезболивание в зависимости от:
- выраженности болевого синдрома;
- индивидуальной переносимости болевого синдрома;
- тяжести состояния;
- длительности транспортировки:
одним из ненаркотических аналгетиков:
- Налбуфин 20 мг в/в или
- Буторфанол (Стадол) 2-4 мг в/в или
- Трамадол (Трамал) 200 мг в/в или
- Лорноксикам (Ксефокам) 16 мг в/в;
одним из наркотических аналгетиков:
- Фентанил 0,005 % – 2 мл (0,1 мг) в/в струйно или
- Кетамин 5 % -2 мл (100 мг) в/м (при подозрении на ЧМТ кетамин не применять, т. к. он повышает ВЧД).
Для снижения побочных эффектов кетамина ввести:
- Атропин 0,1 % – 0,5-1 мл (0,5-1 мг) 1 мл в/в струйно и
- Диазепам (Седуксен) 2 мл (10 мг) в/в струйно.
Для усиления и пролонгирования эффекта обезболивания можно применить:
- Кеторолак 30 мг в/м или
- Кетанов (Кетопрофен) 50-100 мг в/м.
Провести противоотёчную терапию:
- Дексаметазон 8-12 мг/кг в/в или
- Преднизолон 3-6 мг/кг в/в.
Перевести на ИВЛ по показаниям.
Особенности транспортировки:
- стабилизировать шейный отдела позвоночника во всех случаях травмы;
- при извлечении из автомобиля фиксировать позвоночник на щите, устройством для фиксации шейно-грудного отдела позвоночника и т. п.;
- при невозможности фиксации позвоночника извлекать из автомобиля используя прием Раутека («спасательный захват»);
- перекладывать атравматичным способом;
- при повороте фиксировать голову, шею и спину пациента щитом;
- для перекладывания на щит использовать ковшовые (лопастные) носилки;
- при извлечении из узкого пространства использовать натаскивание на щит;
- транспортировать в положении на спине, на щите;
- допускается транспортировка на животе, на мягких носилках, подложив под грудь и лоб пострадавшего валик.
Выполнить транспортировку пациента на носилках с фиксацией.
Экстренная госпитализация в профильное отделение ЛПУ.
Источник
ДОРСОПАТИЯ — собирательный термин, применяющийся для обозначения не только всех возможных
вариантов патологиии позвоночника, но и поражений мягких тканей спины (паравертебральных мышц, связок и т.д.).
Основные проявления — боли в спине и ограничение подвижности позвоночника.
При дорсопатии дегенерация захватывает разные структуры позвоночника: межпозвонковый диск, межпозвонковые суставы, связки позвоночника и паравертебральные мышцы. Вовлечение в процесс
спинномозговых корешков или спинного мозга дает очаговую неврологическую симптоматику.
Ведущим симптомом дорсопатии является боль. Боль делится на острую (до 10 дней), подострую ( до месяца ) и хроническую ( более одного месяца ).
Выделяют четыре вида болей:
Обычно постоянные, диффузные с локализацией в области поражения позвоночника. Характер боли изменяется в зависимости от положения
тела.
- Проекционные боли имеют распространённый характер.
Они более диффузны, наблюдается тенденция к поверхностному их распространению, но по интенсивности и характеру приближаются к
локальным.
- Радикулярные, или корешковые, боли обычно имеют простреливающий характер.
Они могут быть тупыми и ноющими, однако движения значительно усиливают боль, в результате чего она становится острой. Почти всегда
радикулярная боль иррадиирует от позвоночника в конечность. Наклоны туловища и движения конечностей, а также другие провоцирующие факторы (кашель, чиханье, на-туживание) усиливают
радикулярную боль.
- Боли вследствие мышечного смазма.
В настоящее время в генезе дорсопатии большое значение придается миофасциальному болевому синдрому, который проявляется не только
спазмом, но и наличием в напряженных мышцах участков гипертонуса и триггерных точек. Чаще он не связан с остеохондрозом позвоночника, встречается и независимо от него.
Основными симптомами дорсопатии являются:
— постоянные
ноющие боли в спине, чувство онемения и ломоты в конечностях;
— усиление болей при резких движениях, физической нагрузке, поднятии тяжестей, кашле и чихании;
— уменьшение объема движений, спазмы мышц;
— при дорсопатии шейного отдела позвоночника: боли в руках, плечах, головные боли, возможно
развитие так называемого синдрома позвоночной артерии, который складывается из следующих жалоб: шум в голове, головокружение, мелькание «мушек», цветных пятен перед глазами в сочетании с
жгучей пульсирующей головной болью.
— при дорсопатии грудного отдела позвоночника: боль в грудной клетке (как «кол» в груди), в
области сердца и других внутренних органах;
— при дорсопатии пояснично-крестцового отдела позвоночника: боль в пояснице, иррадиирущая в
крестец, нижние конечности, иногда в органы малого таза;
— поражение нервных корешков (при грыжах межпозвонковых дисков, костных разрастаниях, спондилолистезе,
спондилоартрозе): стреляющая боль и нарушение чувствительности, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов.
Симптомы натяжения
Симптом Вассермана или проба на вытягивание бедра. Для того, чтобы исследовать симптом Вассермана нужно поднять выпрямленную ногу больного,
лежащего на животе или просто согнуть её в коленном суставе на бедро. Появление боли в области передней поверхности бедра указывает на поражение корешка на уровне верхних сегментов
поясничного отдела позвоночника (L3-L4) либо бедренного нерва.
Симптом Ласега или проба на поднятие выпрямленной ноги. Симптом Ласега определяют, поднимая выпрямленную ногу больного, лежащего на спине.
Появление боли, иррадиирующей вдоль бедра и ниже коленного сустава, при поднятии ноги до уровня 75 градусов — признак раздражения корешка на уровне нижних сегментов поясничного отдела
позвоночника (L5-S1) либо седалищного нерва. Причём, боль должна ощущаться в дистальных отделах ноги и усиливаться при сгибании стопы; в противном случае результат пробы будет
сомнительным. У здорового человека ногу можно поднять почти до 90 градусов без болевых ощущений.
Симптом Нери — появление боли в поясничной области при пассивном сгибании головы больного, лежащегося на спине с выпрямленными ногами.
Симптом поклона — невозможность наклонить туловище вперёд в положении стоя из-за болей в ноге и ягодице.
Симптом посадки: больному, лежащему на спине, предлагают сесть с вытянутыми ногами. При этом наблюдается сгибание в коленном суставе одной или обеих
ног. Если препятствовать этому движению, то туловище больного отклоняется назад. У здорового человека сгибания ног или отклонения туловища назад — нет.
Источник
Остеохондроз шейного отдела (код по МКБ 10 М 42.03) часто становится причиной таких неприятных симптомов, как головная боль, шум в ушах, головокружение. Патология относится к распространенным и может поражать даже молодых людей, но чаще всего диагностируется у пациентов после 40 лет.
Содержание:
- Причины патологии
- Степени остеохондроза шейного отдела
- Симптоматика патологии
- Диагностические мероприятия
Толчком к дегенеративно-дистрофическим изменениям в межпозвоночных дисках становится гиподинамия, возникающая из-за малоподвижного образа жизни. Если вовремя не обратиться к врачу, могут возникнуть такие осложнения, как синдром нижней косой мышцы головы, парестезии (нарушения чувствительности) кожи подзатылка и затылка.
Причины патологии
Различают шейный остеохондроз физиологический и патологический. В первом случае пульпозное ядро с возрастом постепенно заменяется фиброзной тканью и теряет большую часть амортизационных свойств. Во втором фиброзное кольцо покрывается мелкими трещинами, межпозвонковый диск уплощается, провоцируя нестабильность пораженного отдела позвоночника.
Даже у молодых людей начало остеохондроза связывают со старением организма, что неудивительно в условиях гиподинамии. Однако толчком к прогрессированию болезни могут стать самые разные факторы:
- лишний вес;
- длительная однообразная поза (опущенная вниз у офисных работников или отклоненная назад у людей строительных специальностей, таких как маляры, голова);
- затяжной стресс, депрессия;
- «простуженная» шея;
- аномалии в строении позвоночника;
- травмы шейного отдела;
- аутоиммунные патологии, приводящие к дегенеративно-дистрофическим процессам в межпозвонковых дисках.

На заметку. Самостоятельное лечение шейного остеохондроза чревато инвалидизацией. Комплекс терапевтических мероприятий должен подобрать врач.
Степени остеохондроза шейного отдела
Течение заболевания условно делят на три стадии:
- 1 стадия – наблюдается некоторая скованность, но двигательная активность не ограничена, зрачки больного сильно расширены;
- 2 стадия – межпозвонковый диск проседает, теряет амортизационные свойства, тела позвонков сближаются, больной ощущает сильную боль в шее, которая ослабевает, если поддерживать голову руками;
- 3 стадия – сильные боли, разрастания остеофитов, потеря подвижности шейным отделом, онемении кожи над пораженными участками позвоночника, а также верхних конечностей.
На заметку. Не стоит запускать шейный остеохондроз. На третьей стадии единственным вариантом лечения становится оперативное вмешательство.

Симптоматика патологии
Симптомы шейного остеохондроза подразделяются на несколько синдромов (сочетание нескольких симптомов);
- нижней косой мышцы головы;
- позвоночной артерии;
- вертебральный;
- корешковый;
- кардиальный.
Внимательно посмотрите видео ниже. В нем доступным языком рассказывается. что такое шейный остеохондроз.
Синдром нижней косой мышцы головы
Нижняя косая головная мышцы крепится к позвонкам CI и CII, соответственно к поперечному и остистому отросткам. Она обеспечивает плавные повороты головы, заменяя собой вращательные мышцы. Так называемое «отлеживание шеи» – это ни что иное, как спазм нижней косой мышцы по причине развития шейного остеохондроза. Результатом становится:
- пережатие позвоночной артерии;
- пережатие большого затылочного нерва.
Пережатие позвоночной артерии
Больной испытывает ломящую (ноющую) боль в затылочной части головы либо в верхней части шеи (цервикокраниалгия). Болевой синдром постоянный, без приступов. В случае длительной нагрузки на спазмированные мышцы в шейно-воротниковой зоне могут наблюдаться парестезии – чувство онемения, а также «бегание мурашек», покалывание, жжение в зоне макушки головы и затылка (зона снятия шлема).
При пальпации аксиса выявляется ощутимая болезненность в месте крепления косой мышцы. При проведении новокаиновой блокады и постизометрической релаксации (остеопатическая коррекция) симптомы исчезают, что позволяет врачу с точностью до 100% поставить диагноз. Также наблюдается болевой синдром в области глаз в сочетании со светобоязнью либо звукобоязнью (не всегда), головокружение.
Пережатие большого затылочного нерва
Боли постоянные, интенсивные, стреляющие. Наблюдается вынужденное положении головы – цервикокраниалгическая кривошея. Боль может усиливаться, но не резко, а постепенно, обычно при длительном пребывании в неудобной позе либо при повороте головы в сторону, противоположную спазмированной мышце.
На фото ниже видно явное изменение нормального положения тела (цервикокраниалгическая кривошея).
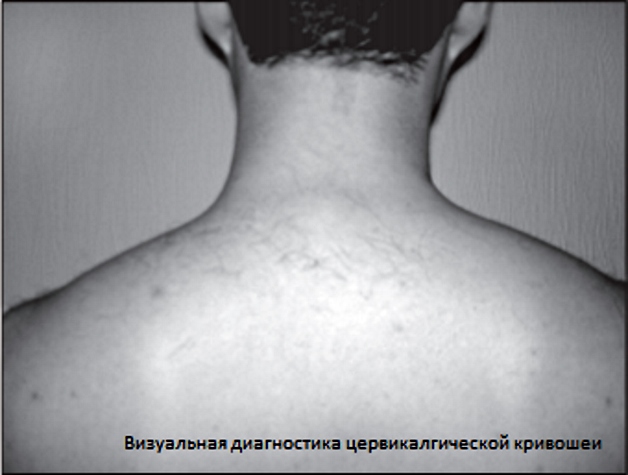
На заметку. Шейный остеохондроз требует дифференции с мигренью и невралгией тройничного нерва.
Синдром позвоночной артерии
Это симптокомплекс, вызванные снижением кровообращения в базилярной и позвоночной артериях, что провоцирует:
- головную боль;
- тугоухость;
- зрительные нарушения – полное отсутствие зрения (кратковременное или долговременное), выпадение полей, мушки перед глазами, внезапные потемнения;
- астенический синдром (перепады настроения, плаксивость, быстрая утомляемость, вялость, апатия);
- головокружение;
- обмороки.
На заметку. При длительном сдавливании артерий развивается стойкая ишемия головного мозга, которая характеризуется тошнотой, рвотой, нарушением координации движений.
Вертебральный синдром
Возникает при компрессии сосудов, питающих головной мозг, остеофитами, обычно на уровне позвонков CV и CVI, намного реже в сегментах CIV и CV, CVI и CVII. Связано это с физиологическим строением – артерия располагается близко к этим сегментам.
Симптоматика:
- головные боли – разная от ноющей до пульсирующей, постоянной или приступообразной, затрагивается зону от лба до затылка;
- головокружения;
- потеря ориентации в пространстве;
- зрительные нарушения;
- проблемы со слухом.
Также как и при синдроме позвоночной артерии при длительном сдавливании сосудов в головном мозге отмечаются ишемические очаги. Человек может при резком наклоне или повороте головы упасть, сохраняя ясность сознания (дроп-атака).
Корешковый синдром
Симптомы различаются в зависимости от того, какие нервные корешки сдавлены:
- CI – головная боль. онемение затылка;
- CII – симптоматика ущемление на уровне CI плюс ослабление мышц подбородка;
- CIII – боль в шее (обычно с одной стороны), возможны проблемы с глотанием, ощущение онемения руки со стороны поражения;
- CIV – боли в шейно-плечевой зоне, в районе ключицы и лопатки;
- CV – слабость плечевого сустава на стороне поражения, болевой синдром с внутренней стороны плеча, онемение этой же зоны;
- CVI – боль затрагивает большую зону – от пораженной стороны шеи до кончиков пальцев руки, расположенной на той же стороне, слабеет бицепс;
- CVII – те же симптомы, что и CVI, слабеет трицепс.
Кардиальный синдром
Симптоматика напоминает приступ стенокардии, что часто приводит к неправильной постановке диагноза и, соответственно, неверному лечению. Спазм сердечной мышцы – рефлекторный ответ на пережатие нервных корешков в нижней части шеи. При кардиальном синдроме раздражается большая грудная мышца и (или) диафрагмальный нерв.
Симптомы вне обострения:
- длительные, внезапно возникающие, боли, которые усиливаются при кашле, чихании;
- реакция на нитроглицерин и подобные препараты отсутствует;
- ЭКГ не показывает нарушения кровообращения;
- «быстрый пульс» и экстрасистолия (сильные удары с последующим «замиранием» сердца).

Симптомы при обострении:
- головные боли;
- болевой синдром в подвздошной зоне;
- нарушение зрительных и слуховых функций;
- усиление тонуса шейных мышц;
- в зоне поражения больной ощущает покалывания, зябкость, жжение;
- резкие перепады настроения, усталость, апатия, трудности с концентрацией внимания.
Диагностические мероприятия
Основной метод диагностики при шейном остеохондрозе – магнитно-резонансная томография. Он безопасен и высоко информативен. При помощи МРТ-диагностики можно:
- увидеть пережатые сосуды и нервы;
- рассмотреть межпозвонковые диски вплоть до состояния пульпозного ядра;
- оценить нагрузку на шейный отдел;
- выявить деформации тел позвонков.
Врач начинает общение с пациентом с беседы и физикального осмотра. В ходе сбора анамнеза уточняются субъективные признак, беспокоящие пациента, по которым ставится предварительный диагноз.
На заметку. Кроме МРТ может назначаться рентген (в прямой и боковой проекциях) и компьютерная томография (с контрастом и без), а также УЗ-диагностика сосудов шеи, дуплексное сканирование.
Шейный остеохондроз – тяжелая патология, требующая квалифицированного подхода к диагностике и лечению. Ставит себе диагноз и заниматься самостоятельной терапией – это путь к инвалидности.
Источник
