Остеохондроз коленного сустава рентген
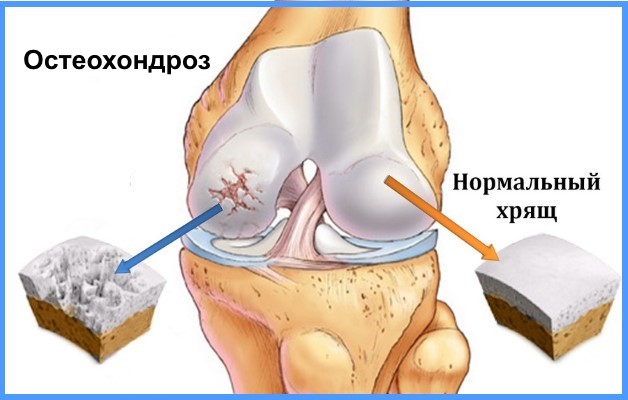
Остеохондроз коленного сустава – это дегенеративное заболевание, поражающее хрящи и костные ткани. По МБК 10 классифицируется как рассекающий остеохондрит с кодом 93.2. (сюда входят все поражения суставов). Может развиться в любом возрасте, диагностируется и у молодого населения.
Содержание:
- Остеохондропатия колена: формы, причины, признаки
- Лечение
- Народные средства
- ЛФК и массаж при коленном остеохондрозе
Остеохондроз колена развивается по причине травм, излишнего веса, повышенных физических нагрузок. Сначала человек чувствует дискомфорт при ходьбе, постепенно развивается болевой синдром, который проходит в состоянии покоя. Дальнейшие разрушительные процессы вызывают острую боль, которая отдает в колено, начинается деформация суставов. Ранняя диагностика и лечение позволяют избежать негативных последствий и остановить патологический процесс.
Остеохондропатия колена: формы, причины, признаки
Развитие заболевания начинается из-за истончения хрящевой ткани. Недостаток полезных микроэлементов, витаминов и минералов приводит к ее усыханию и хрупкости. Постоянные движения провоцируют образование мелких трещинок и частички хрящевой ткани начинают отслаиваться.
В результате начинаются воспалительные процессы, которые ограничивают подвижность сустава. Синовиальная оболочка «сморщивается», прекращая выработку жидкости, которая выполняет роль смазки при движении.
В медицине разделяют 3 формы коленного остеохондроза:
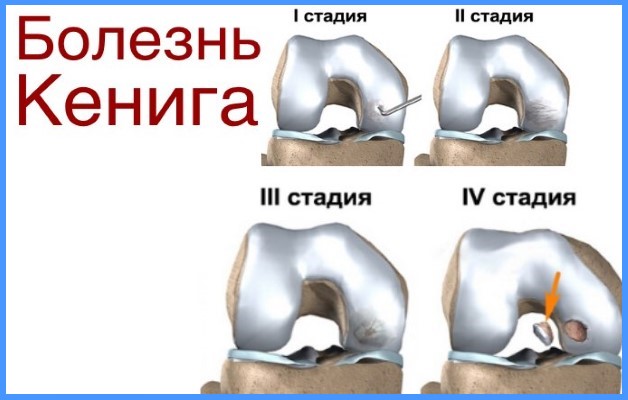
- Болезнь Кенига или рассекающий остеохондрит. Из-за недостаточного кровообращения происходит омертвление хрящевой ткани, ее отслоение и отделение от костей. Пораженный участок отрывается, образуя «суставную мышь».
- Болезнь Шляттера проявляется в дегенеративных изменениях большеберцовой кости и образовании бугристых наростов. Встречается у подростков от 10 до 18 лет в период активного формирования и роста костей.
- Для болезни Ларсена-Юханссона характерно окостенение надколенника в юношеском возрасте с проявлением болевых ощущений и воспалительными процессами.
На заметку. Болезни в подростковом возрасте проходят к завершению формирования костей (25 годам). Заболевание развившееся после 50 лет с трудом поддается лечению.
Причины коленного остеохондроза
Наиболее распространенные причины патологии – это большой вес, возраст и гормональные нарушения. По мере старения организм изнашивается, замедляются обменные процессы, ухудшается кровообращение, хрящевые ткани подвергаются возрастной нагрузке. Избыточная масса тела оказывает высокое давление на суставы при любых движениях. Более 50 процентов пациентов с лишним весом обращаются к врачу с проблемой коленного остеохондроза.

Причины развития патологии:
- наследственная предрасположенность;
- сосудистые заболевания;
- длительный авитаминоз;
- механические травмы;
- тяжелые виды спорта.
Признаки
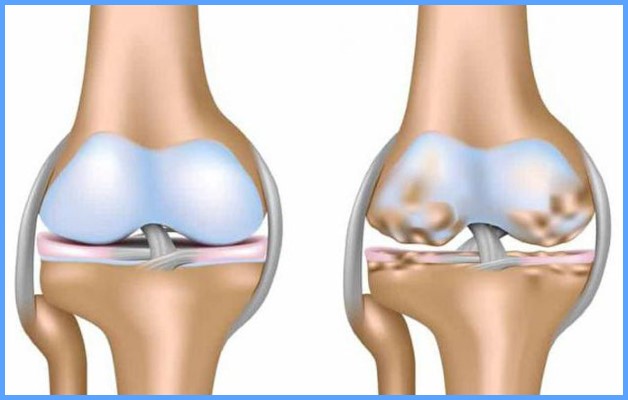
Симптомы остеохондроза коленного сустава зависят от вида патологии и ее степени. На ранних этапах заболевания пациент не обращает внимания на незначительный дискомфорт при длительной ходьбе, списывая все на усталость ног. Тревогу начинают бить, когда боль в колене при остеохондрозе становится постоянной и невыносимой.

В медицине принято различать 3 степени патологического процесса:
- Остеохондроз колена 1 степени – начинается развитие болезни. Симптомы практически отсутствуют. Пациент может жаловаться на болезненные ощущения в суставе при длительной ходьбе или активной физической нагрузке. Хрящевая ткань только начинает деформироваться, и выявить отклонения при помощи рентгена сложно.
- При остеохондрозе коленного сустава 2 степени происходит разрушение хрящевых тканей, болезненность усиливается. Околосуставные мышцы ослабевают и спазмируются. Наступает чувство скованности ноги, деформация колена видна невооруженным глазом. Человек чувствует боль и хруст при ходьбе.
- Для остеохондроза коленного сустава 3 степени характерны сильные боли, хрящевая ткань практически отсутствует, оголяя кости. Пациент вынужден ставить ногу в определенном положении, двигательная активность нарушена. Боль постоянно сопровождает человека, не принося облегчения даже в состоянии покоя.

На заметку. При затяжном процессе происходит атрофирование четырехглавой мышцы бедра, болезненность при пальпации колена, плоскостопие, инвалидизация.
Лечение
Для обследования и подтверждения диагноза применяют рентгенографию. Снимок делают в 2 проекциях. На нем видна деформация суставов, костей, сужение кровеносных сосудов.
Медикаментозное
Лечение остеохондроза коленного сустава на начальной степени патологии проводят консервативными методами. В комплексе назначают:
- медикаментозную терапию;
- физиопроцедуры;
- массаж;
- лечебную гимнастику.
Как лечить остеохондроз колена 1, 2 и 3 степени? Необходимо предотвратить разрушение хрящевых тканей и восстановить эластичность суставов. Для устранения дискомфорта и снятия отеков применяют нестероидные противовоспалительные средства при остеохондрозе в виде кремов и таблеток.
К ним относятся:
- Диклофенак;
- Ксефокам;
- Нимесулид;
- Тексамен и другие.
На заметку. НПВП при длительном приеме обостряют желудочно-кишечные заболевания. При язвенной болезни желудка и гастрите врачи стараются избегать назначения нестероидных средств.
Мази НПВС от остеохондроза коленного сустава проникают в глубокие слои эпидермиса, обезболивают, снимают воспаление. Наиболее популярные: Ибупрофен, Долгит, Найз.
Для 2 степени заболевания характерны болевые синдромы. Чтобы купировать боль назначают анальгезирующие средства. К наиболее доступным и распространенным относится Анальгин при остеохондрозе. Курс лечения дополняют противовоспалительными препаратами и витаминами. Для улучшения регенерации хрящевых тканей назначают хондропротекторы.
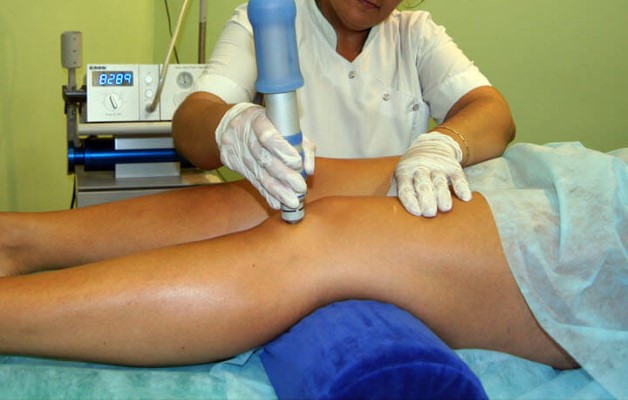
Физиопроцедуры
Снять болевые синдромы и улучшить кровообращение в суставных тканях позволяют физиопроцедуры. Назначают:
- Электротерапию – направленное воздействие тока на пораженный участок оказывает согревающий эффект и улучшает кровоток.
- Ударно-волновую терапию – точечные акустические волны стимулируют обменные процессы, уменьшают отеки.
- Вибротерапию – создает направленную вибрацию на пораженный сустав. Применяют только на 1 и 2 степени остеохондроза.
- Лазеротерапию – воздействие лазером на больные структуры, улучшает микроциркуляцию крови, снимает воспалительные процессы.
- Электрофорез – воздействие постоянным током с лекарственными препаратами позволяет добраться активным веществам до пораженных тканей, эффективно обезболивает, снимает отеки, ускоряет обменные процессы.
На заметку. Физиопроцедуры позволяют ускорить процесс выздоровления и сократить прием лекарственных препаратов.
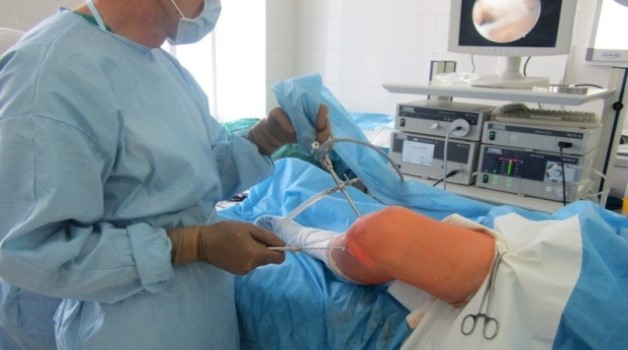
Хирургическое вмешательство
Можно ли вылечить остеохондроз коленного сустава на последней степени заболевания? Если применение консервативных методов не позволяет улучшить состояние пациента, назначают хирургическое вмешательство. Обычно операцию проводят при 3 степени патологии. Ее задачей является закрепление хрящевых фрагментов и сохранение физиологических функций сустава.
В зависимости от величины отошедших хрящевых структур и их подвижности используют различные операционные методики:
- При неподвижном фрагменте проводят высверливание пораженных частей. Процедура выполняется только при отсутствии воспаления и имеет высокий процент эффективности.
- Полуподвижный фрагмент фиксируют винтами к кости, при этом существует высокий риск осложнений.
- Крупные куски закрепляются различными методами. Врачи используют артропластику из собственных хрящей пациентов, хондропластику из современных искусственных материалов, имплантацию хондроцитов.
Народные средства
В качестве вспомогательного метода проводят лечение остеохондроза коленного сустава народными средствами. Существует много действенных способов уменьшить боль и облегчить состояние.

К ним относятся:
- компрессы;
- растирки;
- примочки;
- отвары из лекарственных трав;
- лечебные ванны.
Эффективно народное лечение продуктами пчеловодства. Мед обладает антибактериальным, противовоспалительным и успокаивающим действием. Его принимают внутрь и используют наружно.
На заметку. Перед тем, как лечить медом, проконсультируйтесь с апитерапевтом.
Рецепты медовых компрессов:
- Редьку протрите через терку, добавьте немного меда, водки и ложку соли, Смешайте ингредиенты и накладывайте на ночь на больное колено.
- 20 грамм эвкалипта залейте стаканом кипятка, нагревайте на водяной бане 25 минут, остудите, процедите, добавьте столовую ложку меда. Смачивайте марлю и накладывайте на колено, обернув для утепления целлофаном.
- Слепите лепешку из меда и муки в пропорции 1:1. Наложите на сустав, оберните пленкой и теплым шарфом. Процедуру выполняйте на ночь.

Травяные отвары помогают снять воспалительные процессы, выводят из организма излишки солей, укрепляют иммунитет и насыщают дополнительными витаминами.
Народные целители рекомендуют принимать сборы из:
- душицы;
- березы;
- зверобоя;
- брусники;
- лопух;
- ромашки;
- шиповника.
Монастырский чай от остеохондроза содержит большое количество трав, необходимых для улучшения самочувствия и восстановления организма. Все растения можно собрать самостоятельно и готовить целебные напитки.
Лечение остеохондроза коленного сустава в домашних условиях должно сопровождаться диетой и приемом медикаментозных препаратов. Только комплексная терапия сможет эффективно и за короткие сроки избавить от заболевания.
ЛФК и массаж при коленном остеохондрозе
Особое место в борьбе с болезнью уделяется физкультуре. Лечебная гимнастика при остеохондрозе коленного сустава улучшает кровообращение и обменные процессы, снимает спазмы мышц, укрепляет связки и мускулатуру. Упражнения делают в подострый период, когда боль ослабевает. Для пораженных суставов не желательны резкие движения, монотонные нагрузки, езда на велосипеде.
Упражнения при остеохондрозе коленного сустава можно делать на кровати или мягком ковре лежа на спине:
- Поочередно сгибайте и разгибайте ноги, касаясь ступнями поверхности кровати.
- Скользите стопой по поверхности постели, сгибая ногу в колене, сначала левую, потом правую.
- Поднимите выпрямленные нижние конечности под прямым углом, поочередно тянитесь пятками к ягодицам, не опуская бедра.
- Сделайте упражнение «велосипед», крутя воображаемые педали в воздухе.
Упражнения, сидя на стуле или кровати:
- Подтяните согнутую ногу руками к груди, зафиксируйте положение, медленно опустите на пол. Повторите движение другой конечностью.
- Плавно выпрямите ноги в коленях, задержитесь на несколько минут, спокойно верните ступни на пол.
В завершении сделайте самомассаж крестцового отдела, бедер и затем больного колена, поглаживая, пощипывая и растирая кожный покров и мышцы. Массаж при коленном остеохондрозе усилит положительный эффект от гимнастики. Также он дополнительно расслабит напряженные гладкую мускулатуру.
Остеохондроз коленного сустава — серьезное заболевание, которое доставляет боль, дискомфорт и может привести к инвалидности. При первых симптомах следует обратиться за помощью к доктору, провести своевременную диагностику и лечение. Чем раньше выявлена патология, тем больше шансов на полное выздоровление.
Источник
Рентгенодиагностика остеохондроза позвоночных двигательных сегментов
… первым шагом на этом пути является точное рентгенологическое исследование, в основе которого лежит повторяемость, количественная оценка одновременно функциональных и морфологических признаков.
Остеохондроз — один из наиболее часто встречающихся видов поражения двигательных сегментов позвоночника и являющихся причиной спондилогенных заболеваний нервной системы. Рентгенодиагностика остеохондроза основана на оценке как ранних, так и поздних признаков, а также на изменении функции позвоночника. С этой целью наряду с обзорными рентгенограммами позвоночника, обязательно в двух проекциях, производятся функциональные рентгенологические исследования (сгибание, разгибание).
Рекомендуется сочетание проб в двух взаимно противоположных направлениях, так как это сопровождается эффектом усиления или ослабления скрытых смещений позвонков (нестабильность диска). Большая группа рентгенологических симптомов остеохондроза связана с нарушением статической функции позвоночника. На рентгенограммах это проявляется изменением оси позвоночника — выпрямление шейного и поясничного лордоза или усиление грудного кифоза. При поражении дисков С5 — С7 определяется обычно полное выпрямление лордоза, изменения дисков С3 — С5 вызывает лишь частичное выпрямление лордоза. Возможно образование кифоза. При этом расстояние между отростками на уровне кифоза увеличивается. В поясничном отделе позвоночника нередко наблюдается сколиоз. На рентгенограммах с функциональными пробами могут выявляться смещение позвонков вперед, назад. Одновременное смещение двух или более позвонков в одном направлении обозначают как лестничное смещение. Эти изменения свидетельствуют о потере фиксационной способности диска, о начальных проявлениях остеохондроза.
Принято выделять три типа нарушения подвижности в двигательном сегменте позвоночника: гипермобильность, гипомобильность и нестабильность.
Гипермобильность проявляется в условиях максимального сгибания в том, что в пораженном сегменте передние отделы смежных позвонков сближаются больше, чем соседние позвонки или высота переднего отдела диска уменьшается более, чем на ¼. В положении максимального разгибания при гипермобильности наблюдаются обратные соотношения. При этом оценивается состояние задних отделов дисков и смежных позвонков.
Гипомобильность проявляется сближением позвонков в меньшей степени, чем соседних сегментов или отсутствием изменения высоты диска при сгибании или разгибании — адинамия двигательного сегмента позвоночника.
Нестабильность — появление смещений позвонков вперед, назад, в сторону, несвойственное неизмененному двигательному сегменту. При нестабильности возникает угловая деформация на уровне дисков за счет смещения позвонков. Существует мнение, что смещение позвонка в пределах 2 мм является вариантом нормы. У детей существует повышенная подвижность сегмента С2 — С3, но оценивать нестабильность диска в пределах 2 мм следует с учетом клинических симптомов.
Гипермобильность двигательного сегмента позвоночника, по мнению большинства исследователей, может считаться достоверным признаком остеохондроза. Гипомобильность может быть проявлением болевого синдрома (болевая контрактура), так фиброза диска.
Появление нестабильности может быть проявлением остеохондроза, потери тургора и эластичности пульпозного ядра со снижением высоты межпозвонкового диска. Снижение высоты диска может наблюдаться и при воспалительных процессах в позвонках (туберкулез, остеомиелит) и при гипоплазии диска. Для уточнения характера изменений необходимо тщательно оценивать состояние замыкающих пластинок тел позвонков, отграничивающих этот диск. При воспалительном процессе замыкающие пластинки истончаются, а затем разрушаются частично или полностью. При гипоплазии диска четкая замыкающая пластинка прослеживается на всем протяжении тела или фрагмент ее. Иногда в дегенеративно-измененном диске прослеживается скопление газа — «вакуум симптом» или отложение извести.
Группа рентгенологических признаков остеохондроза отражает изменения в телах позвонков, которые проявляются в виде дегенеративно-атрофических изменений и дегенеративно-реактивных.
Дегенеративно-атрофические изменения отражают распад диска, разрушение замыкающих пластинок тел позвонков и внедрение распавшегося диска в тело в виде мелких узелков Поммера.
Дегенеративно-реактивные изменения в телах позвонков проявляются в виде краевых костных разрастаний (остеофиты) и субхондрального склероза. Краевые костные разрастания являются проявлением компенсаторной приспособительной реакции в позвонках на нагрузку, которая падает на измененный диск.
Особенностью таких остеофитов является перпендикулярное их расположение оси позвоночника. Они параллельны горизонтальным площадкам тел позвонков. Как известно, анатомической особенностью строения задне-наружных краев верхней поверхности тел С3 — С7, а также Т1 является наличие крючковидных (полулунных) отростков. На задней рентгенограмме они имеют вид треугольников, расположенных симметрично, проецируясь на боковые отделы межпозвонквого дисков. Высота отростков варьирует в норме от 3 до 7 мм. Структура их такая же как и тел позвонков. При развитии остеохондроза шейного отдела полулунные отростки удлиняются, заостряются, склерозируются, отклоняются в сторону. Щель между полулунным отростком и вышележащим позвонком сужается. В теле вышележащего позвонка развиваются реактивные изменения, формируется артроз унковертебральных соединений, как проявление остеохондроза.
Другим рентгенологическим признаком, отражающим функциональную перегрузку позвоночника является реактивный склероз тел позвонков (субхондральный склероз), иногда распространяющийся на треть его высоты.
К рентгенологическим признакам, связанным с изменениями в телах позвонков относится скошенность углов тел позвонков, которая может быть обусловлена дегенеративным процессом в краевом канте (лимбус) тела позвонка. Скошенность чаще проявляется в области передне-верхнего угла тела позвонка.
При остеохондрозе позвоночника наблюдается сужение и деформация межпозвонковых отверстий, особенно это отчетливо выявляется в шейном отделе. Можно выделить три причины, которые приводят к деформации межпозвонкового отверстия: (1) артроз унко-вертебральных соединений (сужение поперечного размера отверстия); (2) подвывих суставных отростков при снижении высоты диска, при этом верхний суставный отросток смещается вперед и вверх и упирается в ножку дуги вышележащего позвонка; а также (3) деформирующий артроз дугоотростчатых суставов (спондилоартроз).
Остеохондроз межпозвонкового дисков и спондилоартроз осложняются смещением позвонка (спондилолистез), который выявляется в нейтральном положении больного, но может усиливаться при сгибании или разгибании. В шейном отделе позвоночника спондилолистез чаще развивается выше измененных дисков и степень смещения позвонка колеблется в пределах 2-4 мм. В поясничном отделе позвоночника спондилолистез развивается на уровне измененных межпозвонковых дисков, чаще L4 — 5 и L5 — S1.
В таких случаях следует проводить дифференциальную диагностику между спондилолизом, осложненным спондилолистезом (истинный спондилолистез) и спондилоартрозом в сочетании с остеохондрозом, осложненным спондилолистезом (псевдоспондилолистез). При истинном спондилолистезе в междусуставной области позвонка выявляется щель (спондилолиз) врожденного или приобретенного характера. Травма, поднятие тяжести, силовые манипуляции в области поясницы способствуют разрыву спондилолиза и приводят к спондилолистезу части позвонка — тело, поперечные и верхнесуставные отростки. Вследствие этого увеличивается размер позвонка, от его передней поверхности до вершины остистого отростка. При псевдоспондилолистезе смещается позвонок полностью со всеми отростками. В основе псевдоспондилолистеза прежде всего лежат дегенеративные изменения в дугоотросчатых суставах, когда ось сустава приобретает косогоризонтальное положение.
Существует целый ряд предположений, когда учитываются такие признаки: нестабильность диска, степень снижения высоты диска и выраженность реактивных изменений в телах позвонков. Можно рекомендовать для практического применения модифицированную А.А. Скоромцом с соавт. схему, разработанную Ю. Н. Задворновым.
Схема оценки стадий процесса при остеохондрозе, разработанная Ю. Н. Задворновым, модифицированная А.А. Скоромцом с соавт.:
I стадия: на боковой рентгенограмме определяется выпрямление лордоза и, в ряде случаев, скошенность передне-верхнего края тела позвонка, а на задней — начало деформации одного или двух полулунных отростков, верхушки которых заострены или отклонены кнаружи. Верхушка отростка склерозированна, может быть склероз на смежной поверхности вышележащего позвонка. Иногда определяется незначительное снижение межпозвонкового диска.
II стадия: деформация полулунных отростков выражена больше, отчетливо определяется субхондральный склероз замыкающих пластинок, поражено большее число полулунных отростков, отчетливо выступает снижение межпозвонкового диска. Иногда определяются краевые костные разрастания, направленные кзади и кпереди.
III стадия: все симптомы выражены более значительно в большем числе позвонков. Выражено отклонение полулунных отростков кнаружи и кзади. Отчетливы симптомы приспособления измененных участков тел полулунных отростков, что может создать впечатление сустава.
Источник
