Остеохондроз позвоночника причины заболевания
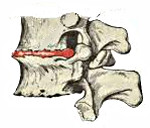

Остеохондроз позвоночника — это хроническое заболевание, при котором происходят дегенеративные изменения позвонков и находящихся между ними межпозвонковых дисков. В зависимости от места поражения позвоночника различают: остеохондроз шейного отдела, остеохондроз грудного отдела и остеохондроз поясничного отдела. Для диагностики остеохондроза позвоночника необходимо проведение рентгенографии, а в случае его осложнений (например, грыжи межпозвонкового диска) — МРТ позвоночника. В лечении остеохондроза позвоночника наряду с медикаментозными методами широко применяют, рефлексотерапию, массаж, мануальную терапию, физиопроцедуры и лечебную физкультуру.
Этиология и патогенез
В той или иной степени остеохондроз позвоночника развивается у всех людей в возрасте и является одним из процессов старения организма. Раньше или позже в межпозвонковом диске возникают атрофические изменения, однако травмы, заболевания и различные перегрузки позвоночника способствуют более раннему возникновению остеохондроза. Наиболее часто встречается остеохондроз шейного отдела и остеохондроз поясничного отдела позвоночника.
Разработано около 10 теорий остеохондроза: сосудистая, гормональная, механическая, наследственная, инфекционно-аллергическая и другие. Но ни одна из них не дает полного объяснения происходящих в позвоночнике изменений, скорее они являются дополняющими друг друга.
Считается, что основным моментом в возникновении остеохондроза является постоянная перегрузка позвоночно-двигательного сегмента, состоящего из двух соседних позвонков с расположенным между ними межпозвонковым диском. Такая перегрузка может возникать в результате двигательного стереотипа — осанка, индивидуальная манера сидеть и ходить. Нарушения осанки, сидение в неправильной позе, ходьба с неровным позвоночным столбом вызывают дополнительную нагрузку на диски, связки и мышцы позвоночника. Процесс может усугубляться из-за особенностей строения позвоночника и недостаточности трофики его тканей, обусловленных наследственными факторами. Чаще всего пороки в строении встречаются в шейном отделе (аномалия Кимерли, краниовертебральные аномалии, аномалия Киари) и приводят к сосудистым нарушениям и раннему появлению признаков остеохондроза шейного отдела позвоночника.
Возникновение остеохондроза поясничного отдела чаще связано с его перегрузкой при наклонах и подъемах тяжести. Здоровый межпозвоночный диск может выдерживать значительные нагрузки благодаря гидрофильности находящегося в его центре пульпозного ядра. Ядро содержит большое количество воды, а жидкости, как известно, мало сжимаемы. Разрыв здорового межпозвонкового диска может произойти при силе сдавления более 500 кг, в то время как измененный в результате остеохондроза диск разрывается при силе сдавления в 200 кг. Нагрузку в 200 кг испытывает поясничный отдел позвоночника человека весом 70 кг, когда он удерживает 15-ти килограммовый груз в положении наклона туловища вперед на 200. Такое большое давление обусловлено малой величиной пульпозного ядра. При увеличении наклона до 700 нагрузка на межпозвонковые диски составит 489 кг. Поэтому часто первые клинические проявления остеохондроза поясничного отдела позвоночника возникают во время или после подъема тяжестей, выполнения работы по дому, прополки на огороде и т. п.
При остеохондрозе пульпозное ядро теряет свои гидрофильные свойства. Это происходит из-за нарушений в его метаболизме или недостаточного поступления необходимых веществ. В результате межпозвонковый диск становится плоским и менее упругим, в его фиброзном кольце при нагрузке появляются радиальные трещины. Уменьшается расстояние между соседними позвонками и они смещаются по отношению друг к другу, при этом происходит смещение и в фасеточных (дугоотростчатых) суставах, соединяющих позвонки.
Разрушение соединительной ткани фиброзного кольца диска, связок и капсул фасеточных суставов вызывает реакцию иммунной системы и развитие асептического воспаления с отечностью фасеточных суставов и окружающих их тканей. Из-за смещения тел позвонков происходит растяжение капсул фасеточных суставов, а измененный межпозвонковый диск уже не так прочно фиксирует тела соседних позвонков. Формируется нестабильность позвоночного сегмента. Из-за нестабильности возможно ущемление корешка спинномозгового нерва с развитием корешкового синдрома. При остеохондрозе шейного отдела позвоночника это часто возникает во время поворотов головой, при остеохондрозе поясничного отдела — во время наклонов туловища. Возможно формирование функционального блока позвоночно-двигательного сегмента. Он обусловлен компенсаторным сокращением позвоночных мышц.
Грыжа межпозвоночного диска образуется, когда диск смещается назад, происходит разрыв задней продольной связки и выпячивание части диска в спинномозговой канал. Если при этом в спинномозговой канал выдавливается пульпозное ядро диска, то такая грыжа называется разорвавшейся. Выраженность и длительность болей при такой грыже значительно больше, чем при неразорвавшейся. Грыжа диска может стать причиной корешкового синдрома или сдавления спинного мозга.
При остеохондрозе происходит разрастание костной ткани с образованием остеофитов — костных выростов на телах и отростках позвонков. Остеофиты также могут вызвать сдавление спинного мозга (компрессионную миелопатию) или стать причиной развития корешкового синдрома.
Симптомы остеохондроза позвоночника
Главным симптомом остеохондроза позвоночника является боль. Боль может быть острой с высокой интенсивностью, она усиливается при малейшем движении в пораженном сегменте и поэтому заставляет пациента принимать вынужденное положение. Так при остеохондрозе шейного отдела позвоночника пациент держит голову в наименее болезненной позе и не может ее повернуть, при остеохондрозе грудного отдела боль усиливается даже при глубоком дыхании, а при остеохондрозе поясничного отдела пациенту сложно садиться, вставать и ходить. Такой болевой синдром характерен для сдавления корешка спинномозгового нерва.
Примерно в 80% случаев наблюдается тупая боль постоянного характера и умеренной интенсивности. В подобных случаях при осмотре врачу необходимо дифференцировать проявления остеохондроза позвоночника от миозита мышц спины. Тупая боль при остеохондрозе обусловлена избыточным компенсаторным напряжением мышц, удерживающих пораженный позвоночно-двигательный сегмент, воспалительными изменениями или значительным растяжением межпозвонкового диска. У пациентов с таким болевым синдромом вынужденное положение отсутствует, но выявляется ограничение движений и физической активности. Пациенты с остеохондрозом шейного отдела позвоночника избегают резких поворотов и наклонов головой, с остеохондрозом поясничного отдела — медленно садятся и встают, избегают наклонов туловища.
Все симптомы остеохондроза, проявляющиеся только в районе позвоночного столба, относятся к вертебральному синдрому. Все изменения, локализующиеся вне позвоночника, формируют экстравертебральный синдром. Это могут быть боли по ходу периферических нервов при сдавлении их корешков на выходе из спинного мозга. Например, люмбоишиалгия — боли по ходу седалищного нерва при остеохондрозе поясничного отдела позвоночника. При остеохондрозе шейного отдела позвоночника это сосудистые нарушения в вертебро-базилярном бассейне головного мозга, вызванные сдавлением позвоночной артерии.
Осложнения остеохондроза позвоночника
Осложнения остеохондроза связаны с грыжей межпозвонкового диска. К ним относят сдавление спинного мозга (дискогенная миелопатия), для которого характерно онемение, слабость определенных мышечных групп конечностей (в зависимости от уровня сдавления), приводящая к появлению парезов, мышечные атрофии, изменение сухожильных рефлексов, нарушения мочеиспускания и дефекации. Межпозвоночная грыжа может стать причиной сдавления артерии, питающей спинной мозг, с образованием ишемических участков (инфаркт спинного мозга) с гибелью нервных клеток. Это проявляется появлением неврологического дефицита (нарушение движений, выпадение чувствительности, трофические расстройства), соответствующего уровню и распространенности ишемии.
Диагностика остеохондроза позвоночника
Диагностику остеохондроза позвоночника проводит невролог или вертебролог. На начальном этапе производят рентгенографию позвоночника в 2-х проекциях. При необходимости могут сделать съемку отдельного позвоночного сегмента и съемку в дополнительных проекциях. Для диагностики межпозвонковой грыжи, оценки состояния спинного мозга и выявления осложнений остеохондроза применяют магнитно — резонансную томографию (МРТ позвоночника). Большую роль играет МРТ в дифференциальной диагностике остеохондроза и других заболеваний позвоночника: туберкулезный спондилит, остеомиелит, опухоли, болезнь Бехтерева, ревматизм, инфекционные поражения. Иногда в случаях осложненного остеохондроза шейного отдела позвоночника необходимо исключение сирингомиелии. В некоторых случаях при невозможности проведения МРТ показана миелография.

МРТ поясничного отдела позвоночника. 1- выраженная дегидратация межпозвонковых дисков во всех сегментах. 2- дегидратация в сегментах L3-L4, L4-L5 справа (разные пациенты)
Прицельное исследование пораженного межпозвонкового диска возможно при помощи дискографии. Электрофизиологические исследования (вызванные потенциалы, электронейрография, электромиография) применяют для определения степени и локализации поражения нервных путей, наблюдения за процессом их восстановления в ходе терапии.
Лечение остеохондроза позвоночника
В остром периоде показан покой в пораженном позвоночно-двигательном сегменте. С этой целью при остеохондрозе шейного отдела позвоночника применяют фиксацию с помощью воротника Шанца, при остеохондрозе поясничного отдела — постельный режим. Фиксация необходима и при остеохондрозе шейного отдела с нестабильностью позвоночного сегмента.
В медикаментозной терапии остеохондроза применяют нестероидные противовоспалительные препараты (НПВП): диклофенак, нимесулид, лорноксикам, мелоксикам, кеторалак. При интенсивном болевом синдроме показаны анальгетики, например, анальгетик центрального действия флупиртин. Для снятия мышечного напряжения используют миорелаксанты — толперизон, тизанидин. В некоторых случаях целесообразно назначение противосудорожных препаратов — карбамазепин, габапентин; антидепрессантов, среди которых предпочтение отдают ингибиторам обратного захвата серотонина (сертралин, пароксетин).
При возникновении корешкового синдрома пациенту показано стационарное лечение. Возможно локальное введение глюкокортикоидов, противоотечная терапия, применение вытяжения. В лечении остеохондроза широко используется физиотерапия, рефлексотерапия, массаж, лечебная физкультура. Применение мануальной терапии требует четкого соблюдения техники ее выполнения и особой осторожности при лечении остеохондроза шейного отдела позвоночника.
Операции на позвоночнике показаны прежде всего при значительном сдавлении спинного мозга. Оно заключается в удалении грыжи межпозвонкового диска и декомпрессии спинномозгового канала. Возможно проведение микродискэктомии, пункционной валоризации диска, лазерной реконструкции диска, замены пораженного диска имплантатом, стабилизации позвоночного сегмента.
Источник
Общий рейтинг статьи/Оценить статью
[Всего голосов: 7 Общая оценка статьи: 5]
Остеохондроз позвоночника – это хроническое дистрофическое заболевание, при котором происходит деформация межпозвоночного хрящевого диска и позвонков. В последнее время все чаще приходится слышать об этой болезни. И неудивительно, ведь если раньше остеохондроз считался патологией людей старшего возраста, то сейчас он сильно “помолодел”. Мы живем в эпоху научно-технического прогресса – у нас есть лифты и эскалаторы, транспорт и средства связи, которые позволяют быстро передавать информацию, прикладывая к этому минимум физических усилий. В результате за скорость и комфорт мы платим здоровьем нашего позвоночника. Но не стоит отчаиваться, остеохондроз – не приговор. Давайте узнаем, какие изменения происходят в позвоночнике при остеохондрозе, как он проявляется, и разберем современные способы лечения этого состояния.
Остеохондроз позвоночника: причины
Позвоночник состоит из позвонков, которые соединены между собой хрящевыми межпозвоночными дисками. Они служат амортизатором и обеспечивают упругость и подвижность позвоночника.
Наш организм растет до 20-25 лет. В это время межпозвоночный диск снабжен кровеносными сосудами, с помощью которых происходит активное питание. После остановки роста кровоснабжение прекращается. Далее диск получает питание из смежных тканей, в основном из мышц. Диски питаются как губка, при сжатии отдают продукты обмена, а при растяжении впитывают питательные вещества. Если по какой-либо причине межпозвоночный диск не получает достаточного питания, он начинает разрушаться.
Рассмотрим причины остеохондроза позвоночника:
- Малоподвижный образ жизни. Мы уже знаем, что хрящевой диск питается при сжатии и растяжении, а для этого позвоночнику необходимо двигаться.
- Вынужденная поза. Это касается офисных работников и водителей, ведь длительное сидение наклонившись вперед приводит к неравномерной нагрузке на позвоночник. Представьте, что вся масса верхней части тела ежедневно оказывает давление не на весь диск, а на определенные его точки. Питание хрящевой ткани в этих точках нарушается, что приводит к ее разрушению.
Длительное сидение за компьютером при наклоне вперед увеличивает нагрузку на позвоночник на 50-70%.
- Избыточная физическая нагрузка. Помимо нагрузки на позвоночник происходит мышечное напряжение, в результате чего нарушается кровообращение мышц и межпозвоночный диск не получает необходимое питание.
- Неправильная осанка. Стойкое изменение конфигурации позвоночника перегружает межпозвоночные диски.
- Ожирение. Избыточная масса верхней части тела оказывает нагрузку на позвоночник.
- Возрастные изменения. Это естественный процесс, в результате которого замедляются обменные процессы хрящевой и костной ткани.
Изменения в позвоночнике при остеохондрозе
Для остеохондроза позвоночника характерно нарушение питания (трофики) межпозвоночных дисков. В первую очередь изменяется форма диска– он выпячивается в сторону позвоночного канала. Если выбухание межпозвоночного диска происходит без разрыва фиброзно-хрящевого кольца, то такое состояние называется протрузией. Это одна из стадий остеохондроза позвоночника. Следующим этапом является разрыв фиброзно-хрящевого кольца, который сопровождается смещением студенистого ядра межпозвоночного диска. Так образуется межпозвонковая грыжа.
В процесс вовлекается и костная ткань позвонков. Она разрастается и образует так называемые остеофиты или костные шипы. Они компенсируют нагрузку на позвоночник, ограничивая при этом движения.
Нередко остеофиты называют “отложением солей”. На самом деле никаких солей нет. Это костные образования, которые убрать с помощью массажа и мануальных методик, конечно же не получится.
Мышцы при остеохондрозе также подвергаются определенным изменениям. Для того, чтобы удерживать деформированный позвоночник в нормальном положении, они находятся в состоянии постоянного напряжения. Мышечные спазмы при остеохондрозе сопровождаются болью и еще больше ухудшают трофику структур позвоночника.
Изменение формы структур позвоночника приводит к смещению позвонков и межпозвоночных дисков. При этом происходит сдавление (компрессия) корешковых нервов. Они воспаляются и вызывают сильную боль.
Остеохондроз позвоночника с корешковым синдромом проявляется болью в ногах, руках, грудной клетке и внутренних органах – сердце, легких, желудке, кишечнике, почках и т.д. Онемение рук, ног, лица и языка при остеохондрозе – также являются признаком компрессии корешковых нервов.
Симптомы остеохондроза позвоночника
Какой бы отдел позвоночника не был вовлечен в патологический процесс, болезнь проявляется двумя основными симптомами – болью и ограничением движения как позвоночника, так и конечностей.
Симптомы остеохондроза шейного отдела позвоночника
Шейные позвонки – самые маленькие и подвижные. Кроме того, через них проходят кровеносные сосуды, питающие головной мозг. Именно поэтому шейный отдел позвоночника считается самым уязвимым. Остеохондроз шейного отдела проявляется характерными симптомами:
- Боль в шее, которая может отдавать в затылок, плечи, лопатку. Болевые ощущения усиливаются при наклоне головы;
- Головная боль, головокружение, шум и звон в ушах. На фоне заболевания возможно и ухудшение слуха;
Головные боли при остеохондрозе – достаточно распространенное явление. Люди, страдающие от систематических головных болей, должны в обязательном порядке обследоваться у невропатолога. По статистике, в 30% случаев причиной головной боли является шейный остеохондроз.
- Боль в руках и грудной клетке. Ограничение движений рук;
- Нарушение координации движений;
- В некоторых случаях страдает зрение и речь;
- Повышение артериального давления.
Синдром позвоночной артерии при шейном остеохондрозе – комплекс симптомов, к которым нужно отнестись внимательно. Позвоночная артерия питает головной мозг, и при ее компрессии нарушается его кровообращение. Синдром позвоночной артерии при шейном остеохондрозе имеет следующие признаки:
- Шум в ушах;
- Головная боль, головокружения;
- Тахикардия (учащенное сердцебиение);
- Нарушение зрения, появление “мушек” перед глазами;
- Потеря сознания.
Если у вас есть эти симптомы, вам нужно срочно обратиться к невропатологу. Синдром позвоночной артерии – наиболее частая причина инсультов в молодом возрасте.
Симптомы остеохондроза грудного отдела позвоночника
Грудной отдел позвоночника менее подвижен, чем шейный или поясничный. В связи с этим его сложнее вылечить. В грудной полости расположены жизненно важные органы – сердце, крупные кровеносные сосуды и легкие, поэтому симптомы остеохондроза грудного отдела можно спутать с заболеваниями органов грудной полости.
Признаки остеохондроза грудного отдела позвоночника:
- Ноющие боли между лопатками и в грудной области. Боль усиливается после длительного пребывания в вынужденной позе или при физической нагрузке;
- Боль и скованность движений при дыхании;
- Боль между ребрами (межреберная невралгия);
- Онемение кожи, ощущение “мурашек”;
- Боль может отдавать в сердце, легкие, желудок и почки;
- Ограничение движения при наклонах, поднятии рук и поворотах туловища.
Как отличить остеохондроз позвоночника от сердечной боли?
Боль при остеохондрозе грудного отдела позвоночника может быть настолько интенсивной, что можно запросто заподозрить заболевание сердца. Давайте разберем чем отличается остеохондроз от боли в сердце при стенокардии:
- Продолжительность боли. При остеохондрозе позвоночника боль может длиться днями и неделями, а при стенокардии – до 10 минут.
- Купирование (прекращение) боли. При стенокардии боль купируется нитроглицерином, а при остеохондрозе эффективны анальгетики – диклофенак, мелоксикам и т.д.
- Изменения на ЭКГ характерны для сердечной патологии, а при остеохондрозе ЭКГ в норме.
Симптомы остеохондроза поясничного отдела позвоночника
Поясничный отдел позвоночника наиболее подвержен физическим нагрузкам. Любая наша активность на бытовом уровне так или иначе задействует эту часть позвоночника. С болью в пояснице сталкивались практически все, и это самый частый симптом, с которым обращаются к врачу за помощью.
Признаки остеохондроза поясничного отдела позвоночника:
- Боль в пояснице спине, “прострелы” при физической нагрузке и при длительном вынужденном положении. Боли при остеохондрозе поясничного отдела объединяют термином радикулит.
- Нарушение работы мочеполовых органов. Боли в области почек, затрудненное мочеиспускание. У женщин может наблюдаться нарушение менструального цикла, боли в области яичников и матки, а у мужчин возникают проблемы с потенцией.
- Боли в области ягодиц, бедра, голени и стоп. Нарушение чувствительности ног, покалывание, онемение.
- При длительном сдавлении нервных корешков и кровеносных сосудов может развиться перемежающая хромота. Человек при длительной ходьбе начинает хромать, и ему необходимо остановиться и отдохнуть.
Лечение остеохондроза позвоночника
Разобравшись с симптомами остеохондроза, возникает логичный вопрос – что делать дальше, как бороться с остеохондрозом? К счастью, остеохондроз позвоночника излечим. С маленькой оговоркой, — при своевременном обращении и желании заниматься своим здоровьем. И очень многое в наших руках. Как любое хроническое заболевание, остеохондроз позвоночника лечат длительно. Не стоит надеяться на то, что избавиться от симптомов можно за неделю.
В настоящее время активно практикуют консервативное лечение, которое включает в себя целый комплекс мероприятий. Главное, что нужно понять пациенту – пассивно лечиться не получится. При выраженной боли вам назначат обезболивающие и противовоспалительные препараты, а также миорелаксанты. Но в ряде случаев можно обойтись без медикаментов. Давайте рассмотрим методы лечения, которые применяются для лечения остеохондроза.
Препараты для лечения остеохондроза позвоночника
- Нестероидные противовоспалительные средства (НПВС). К ним относят диклофенак, индометацин, ибупрофен, пироксикам, мелоксикам, напроксен, лорноксикам, нимесулид или целекоксиб. Эти препараты помогут снять боль и воспаление. Их применяют в виде инъекций, таблеток и местных средств – гелей или мазей. Нужно иметь в виду, нестероидные противовоспалительные препараты для лечения остеохондроза нельзя принимать на постоянной основе, так как они могут привести к гастриту и язве желудка.
- Миорелаксанты – группа препаратов, которые снимают напряжение мышц, уменьшая тем самым нагрузку на позвоночник и улучшая их кровообращения. К ним относятся толперизон, сирдалуд и баклофен. Они снимают спазм мышц при остеохондрозе позвоночника. Эффективнее всего работают в комплексе с НПВС.
- Хондропротекторы – восстанавливают и защищают хрящ от разрушения. Они представляют собой элементы структуры суставного хряща (производные гиалуроновой кислоты). Применяются в виде таблеток, внутримышечно и внутрисуставно. Существенный их минус – это довольно долгое лечение. Оптимальный курс – 6 месяцев. Далеко не каждый пациент способен послушно соблюдать рекомендации все это время.
- Сосудорасширяющие препараты при остеохондрозе применяют для улучшения кровообращения. К ним относятся пентоксифиллин, никотиновая кислота, ксантинола никотинат.
Стоит отметить, что любой медицинский препарат всего лишь убирает болевой синдром при остеохондрозе, но не лечит проблему. Лекарства не поставят на место позвонки и межпозвоночные диски и не вернут им прежнее анатомическое строение.
Немедикаментозные методы лечения остеохондроза
- Массаж. Главная задача массажа при остеохондрозе позвоночника – снять спазм мышц и увеличить кровоток. Таким образом улучшается питание хряща, уменьшается отек, утихает боль, восстанавливается движение в суставах. Массаж, к сожалению, дает временный эффект. Мы знаем, что при остеохондрозе происходят изменения позвоночника, поэтому полностью восстановить его не получится. Тем более, если уже образовались остеофиты, которые ошибочно принимают за “отложения солей”.
- Мануальная терапия. Ранее к этому методу лечения остеохондроза относились довольно скептически. Однако масштабное клиническое исследование, которое проводилось в 2017 году, показало эффективность мануальной терапии. И все же к мануальной терапии при остеохондрозе необходимо отнестись крайне осторожно. Прежде всего нужно сделать МРТ для определения точного места поражения. Многие мануальные терапевты действуют интуитивно, без определенных знаний и навыков. Но это не тот случай, где необходимо играть в интуицию, особенно при межпозвоночных грыжах. Мануальный терапевт при неумелом подходе, может навредить больше чем сама болезнь, поэтому перед принятием решения о проведении курса таких процедур нужно отнестись ответственно к поиску специалиста.
- Лечебная физкультура (ЛФК) – пожалуй, самый эффективный метод лечения остеохондроза. Так как это заболевание чаще всего является следствием недостаточного количества движения позвоночника, физические упражнения – это то что нужно! Специалист подберет комплекс упражнений и проследит за их выполнением. Для поддержания эффекта после курса ЛФК необходимо продолжать упражнения. Можно выбрать спорт, который подходит для людей с остеохондрозом. Идеальным вариантом при остеохондрозе позвоночника будет плавание, йога и пилатес. Неплохо несколько раз в неделю повисеть на турнике (если нет противопоказаний). Упражнения на растяжку помогают “вытянуть” позвоночник и расслабить напряженные мышцы.
Не каждый вид спорта показан при остеохондрозе. Например, бег может усугубить болезнь. Поэтому перед тем как принять то или иное решение, желательно посоветоваться со специалистом по лечебной физкультуре.
Ну и конечно же стоит задуматься об изменении образа жизни. Остеохондроз – хроническое заболевание, соответственно лечиться надо длительно. Лекарства или массаж не вернут позвоночнику первозданный вид, и с этим надо смириться. А это значит, что необходимо будет не только делать специальные упражнения, но и откорректировать некоторые свои привычки.
Профилактика остеохондроза позвоночника
- В первую очередь необходимо обратить внимание на свое рабочее место. Если вы работаете сидя, то старайтесь избегать наклона вперед. Кресло должно быть с жесткой спинкой и поясничным изгибом.
- Следите за осанкой. Это не только красиво, но и полезно для здоровья.
- Старайтесь не поднимать тяжести. При необходимости одевайте специальный бандаж или корсет для спины.
- Если причиной остеохондроза позвоночника стал лишний вес, вам придется избавиться от лишних килограммов.
Здоровье позвоночника – в наших руках!
Источник
