Остеохондроз шейного отдела позвоночника патогенез

Остеохондроз шейного отдела позвоночника или шейный остеохондроз – это заболевание дегенеративно-дистрофического генеза, которое поражает межпозвоночные диски и шейные позвонки с формированием протрузий и межпозвоночных грыж, что со временем приводит к нарушению функций спинного мозга и часто является причиной инвалидизации больного.
Особенности строения шейного отдела позвоночника
Позвонки – это кости, из которых построен позвоночный столб. Каждый позвонок имеет тело, на которое приходится вся нагрузка, позвоночную дугу, поперечные и остистые отростки.
Позвоночные дуги позвонков образуют позвоночный канал, в котором проходит спинной мозг. Отростки позвоночника предназначены для крепления мышц спины.
 Также существуют передняя и задняя связки, которые соединяют позвонки между собой.
Также существуют передняя и задняя связки, которые соединяют позвонки между собой.
Межпозвоночный диск – это округлая плоская структура, которая состоит из фиброзного кольца и пульпозного ядра, основная функция которого – амортизация. Межпозвоночные диски находятся между позвонками.
Фасеточный сустав – это подвижное соединение отростков двух соседних позвонков. Фасеточные суставы обеспечивают гибкость позвоночнику.
Межпозвонковые отверстия – это отверстия, которые формируются структурными элементами (ножки, суставные отростки) двух соседних позвонков и предназначены для выхода корешковых нервов спинного мозга.
Для поддержки позвоночника и его различных движений имеются околопозвоночные мышцы.
Шейный отдел позвоночного столба – это самая верхняя и самая подвижная часть позвоночника, которая состоит из семи позвонков и имеет С-форму за счет его изгиба вперед (шейный лордоз).
Все движения головы – наклон, поворот, круговые, обеспечиваются этой частью позвоночника.
Интересно! К тому же, шейный отдел позвоночного столба является самой травмируемой частью, так как шейные позвонки имеют не высокую прочность и слабый мышечный аппарат, по сравнению с другими.
По этой же причине часто возникает остеохондроз шейного отдела позвоночника.
Распространенность шейного остеохондроза
Остеохондроз шейного отдела позвоночника поражает трудоспособное население в возрасте старше 30 лет. Эта болезнь чаще наблюдается у женщин, чем у мужчин.
По мнению Всемирной организации здравоохранения остеохондрозом страдает 40-90% населения нашей планеты.
Важно! Каждый второй больной остеохондрозом имеет дистрофические и дегенеративные изменения позвоночника именно в шейном отделе.
Причины остеохондроза шейного отдела позвоночника
Остеохондроз можно назвать данью за возможность человека стоять и ходить на двух ногах. Такое мнение подтверждается тем, что ни одно животное, которое ходит на четырех ногах не страдает остеохондрозом.
Несмотря на наличие современных методов диагностики болезней и глубокие познания анатомии и физиологии человека, до сих пор так и не удалось установить конкретные причины возникновения остеохондроза.

Но известны достоверные факторы, которые приводят к дегенеративно-дистрофическим изменениям в позвоночном столбе. К ним можно перечислить следующее:
- недостаточно подвижный образ жизни человека, который приводит к ослаблению мышечного аппарата спины. Часто остеохондрозом страдают работники офисов, кассиры, продавцы, водителя;
- тяжелый физический труд;
- механическое травмирование спины;
- генетическая предрасположенность к остеохондрозу;
- избыточный вес и ожирение;
- нервно-психическое перенапряжение;
- неправильные тренировки в спортивном зале;
- авитаминозы, недостаточность микроэлементов, нарушение обмена веществ;
- неправильное питание;
- наличие заболеваний почек, пищеварительной и эндокринной систем;
- инфекционные заболевания;
- частые переохлаждения организма;
- врожденные и приобретенные иммунодефициты.
Патогенез (механизм развития) шейного остеохондроза
Почти все способствующие факторы развития остеохондроза приводят к спазму мышц спины. В свою очередь мышечный спазм нарушает кровоснабжение и обмен веществ костной ткани позвонков и межпозвоночных дисков.
Таким образом, возникают дистрофические изменения, другими словами усыхание, обезвоживание и потеря упругости позвонков и межпозвоночных дисков.
Дальнейшие нагрузки на позвоночник ведут к расплющиванию, протрузии (выпячивание за пределы фиброзного кольца) межпозвоночных дисков.
Не менее важной в патогенезе шейного остеохондроза является нагрузка от удерживания и движений головы.
Нагрузка на шейные позвонки огромная, ведь средний вес головы – 3-5 кг, а их костная ткань, к сожалению, хрупкая и тонкая.
Также развитию остеохондроза способствует технический прогресс – смартфоны, планшеты, электронные книги, если во время пользования этими гаджетами сутулится.
Межпозвоночные диски не могут качественно выполнять амортизацию позвоночного столба, поэтому запускаются компенсаторные механизмы.
Важно! Один из таких механизмов – это разрастание остеофитов и развитие спондилеза.
Также могут образовываться ложные суставы по задней поверхности позвонков шейного отдела позвоночника – унковертебральный артроз.
Все эти процессы со временем приводят к уменьшению шейного лордоза (гиполордоз), протрузиям и межпозвоночных дисков, которые рано или поздно стают основной причиной инвалидизации человека или требуют экстренного оперативного лечения.
Патогенез шейного остеохондроза можно разделить на четыре стадии:
- Возникновение нестабильности шейных позвонков;
- Формирование протрузии межпозвоночных дисков, уменьшение межпозвоночной щели, начало разрушения фиброзного кольца, что приводит к защемлению нервов, которое проявляются болям в шее;
- Фиброзное кольцо разрушается полностью и пульпозное ядро выходит за его границы, таким образом, формируется межпозвоночная грыжа и деформируется позвоночник;
- Стадия инвалидизации. Позвонки срастаются между собой. Больным тяжело двигаться. Иногда состояние может улучшиться, но ненадолго.
Симптомы и синдромы при остеохондрозе шейного отдела позвоночника
К основным симптомам шейного остеохондроза можно перечислить следующие:
- постоянные боли в шее пульсирующего или ноющего характера, которые могут распространятся на затылочную область головы, глазные орбиты, уши и плечевой пояс;

- боли в верхних конечностях, которые нарастаю при движении ими;
- скованность движений верхних конечностей, нарушение их чувствительности (покалывание, жжение, онемение), ослабление силы в мышцах;
- утренняя скованность в шее;
- болезненность в шейном отделе позвоночника при движениях головой;
- периодическое головокружение при шейном остеохондрозе, потемнение в глазах, потеря сознания при резких поворотах головы;
- ощущение шума в ушах;
- ухудшение слуха и зрения;
- чувство онемения и покалывания в языке;
- кардиалгия (боли в сердца), иногда шейный остеохондроз принимают за острый коронарный синдром. Разница – отсутствие эффекта от нитратов;
- из-за нарушения микроциркуляции и кислородной недостаточности тканей происходит разрастание соединительной ткани в области шейного отдела позвоночного столба, так званая – «холка».
Все симптомы шейного остеохондроза можно сгруппировать в такие синдромы:
- рефлекторный;

- корешковый;
- корешково-сосудистые;
- компрессионно-спинальный;
- церебральный.
Рефлекторный синдром состоит из цервикалгии – интенсивных болей в шее, из-за которой больной вынужденно фиксирует голову и напрягает мышцы шеи.
Прощупывание остистых отростков, паравертебральных точек и межпозвоночных дисков приносит и/или усиливает болевые ощущения.
Также для рефлекторного синдрома характерны боли в верхних конечностях, затылочной или височной областях головы и т. д.
Корешковый синдром – это сочетание резкой острой боли, которая нарастает при движениях головой и возникает из-за защемления нервов в межпозвоночных отверстиях.
Для корешково-сосудистого синдрома характерны вегетативно-трофические нарушения в виде плечелопаточного периартрита.
Больного беспокоит боль в области плечевого сустава, скованность движений, нарушение чувствительности кожи, отек кисти и лучезапястного сустава. Также больной не может завести руки назад.
Компрессионно-спинальный синдром возникает из-за компрессии спинного мозга и его сосудистого аппарата. К этому могут привести грыжи дисков, остеофиты, утолщение желтой связки.
Интересно! У больных наблюдаются боли в шейно-плечевой области, вялые парезы верхних конечностей и спастический парез нижних конечностей, нарушение чувствительности.
Церебральный синдром при шейном остеохондрозе объединяет несколько таких синдромов:
- диэнцефальный синдром – повышенная раздражительность, неврастения, общая слабость, бессонница, рассеянность. В тяжелых случаях возникает тревога, онемение верхних и нижних конечностей, повышенное потоотделение озноб;
- задний шейный симпатический синдром Барре или «шейная мигрень» — интенсивные головные боли, как при мигрени в одной половине головы на фоне головокружения, нарушений зрения и слуха, чувства онемения рук.
- синкопальный синдром – обморок при резком повороте головы;
- вестибулярно-стволовой и кохлеарно-стволовой синдромы – головокружение, шаткость при ходьбе, тошнота и даже рвоту;
- синдром зрительных нарушений – ухудшение зрения, Зрительные нарушения мелькание «точек», «мушек» перед глазами.
Диагностика остеохондроза шейного отдела позвоночника
Кроме клинического обследования больному обязательно проводят такие методы:
- Рентгенография шейного отдела позвоночника;
- Компьютерная томография шейного отдела позвоночника;
- Магнитно-резонансная томография шейного отдела позвоночника;
- Ультразвуковое доплеровское обследование сосудов шеи;
Лечение остеохондроза шейного отдела позвоночника
Лечение остеохондроза шейного отдела позвоночника заключается в устранении корешкового синдрома и снятии воспалительного процесса.
В остром периоде заболевания нужно придерживаться строгого постельного режима. Мягкий матрац следует заменить жёстким, или подложить по него деревянный щит.
Медикаментозная терапия шейного остеохондроза проводится с применением следующих групп препаратов:
- нестероидные противовоспалительные средства – Мовалис, Нимесулид, Мелоксикам, Кеторал;
- препараты группы хондропротекторов – Алфлутоп, Терафлекс, Артепарон, Хондроксид;
- обезболивающие и противовоспалительные гели и мази – Диклак-гель, Дип Рилиф гель, Финалгон, Фастум гель;
- витаминные препараты – Нейробион, Мильгамма, Аскорбинвая кислота, Ретинола ацетат, Токоферола ацетат;
- препараты кальция – Кальций-D3 Никомед;
- препараты улучшающие микроциркуляцию в тканях – Трентал, Актовегин;
- миорелаксанты – Баклофен, Цикклобензаприн, Тизанидин.
Лечение шейного остеохондроза включает в себя следующие методы:
- ношение на шее специального воротника, который не только снимает нагрузку с шеи, но и ограничивает движения;
- вытягивание глиссоновой петлей — голову больного, который лежит на кровати, фиксируют глиссоновой петлей, а изголовье кровати поднимают на 20-30 см. такая процедура расслабляет мышечный корсет позвоночника, увеличивает межпозвоночные щели высвобождает ущемленные нервы;
- мануальная терапия при шейном остеохондрозе должна проводиться только опытным врачом мануальным терапевтом. Мануальная терапия проводится с применением приемов расслабляющего и сегментарного массажа, мобилизации, которая восстанавливает поврежденные функции суставов, и манипуляции для восстановления полного объема движений в суставах.
- физиотерапевтические методы при остеохондррзе шейного отдела позвоночника – диадинамотерапия, электротерапия, лазеротерапия, ударно-волновая терапия, бальнеотерапия, лечение ультразвуком и ультрафиолетовыми лучами, магнитотерапия и другие методы.
- Лечебная физкультура при шейном остеохондрозе включает в себя упражнения на укрепление мышечного корсета. Физические упражнение подходят не только для лечения остеохондроза, но и для профилактики. Их можно проводить перед сном в домашних условиях, в спортзале, на работе и учебе в перерывах.
Хирургическое лечение шейного остеохондроза
Лечение оперативными методами показано при выраженном корешковом синдроме, который не снимается медикаментозно, при нарастание нарушения двигательной и чувствительной функций верхних конечностей, а также при компрессии спинного мозга.
Важно! Широко применяются операции по удалению грыж межпозвоночных дисков и остеофитов.
Профилактика остеохондроза шейного отдела позвоночника

- здоровый сон на ортопедическом матрасе;
- использование невысокой подушки;
- регулярно посещать сауну или баню. Пар отлично расслабляет мышцы шеи;
- нужно принимать горячий душ ежедневно не менее 10 минут;
- занятие спортом, гимнастикой, ходить пешком. Для этого отлично подходит плавание, йога, пилатес;
- все движения головой должны быть аккуратными, без резких поворотов;
- правильно распределять нагрузку на позвоночник во время физического труда и занятий спортом;
- делать перерывы и разминки во время сидячей работы;
- держать правильную осанку сидя за столом или компьютером;
- стулья и стол должен соответствовать вашему росту.
Источник
Остеохондроз позвоночника — это дегенеративно-дистрофическое поражение межпозвоночных дисков, тела позвонков, связочного аппарата, при котором разрушается костная и хрящевая ткани шейного, грудного и поясничного отделов позвоночника.
Содержание статьи:
- Этиология и патогенез остеохондроза позвоночника
- Симптомы остеохондроза позвоночника
- Диагностика остеохондроза позвоночника
- Осложнения остеохондроза
- Лечение остеохондроза позвоночника
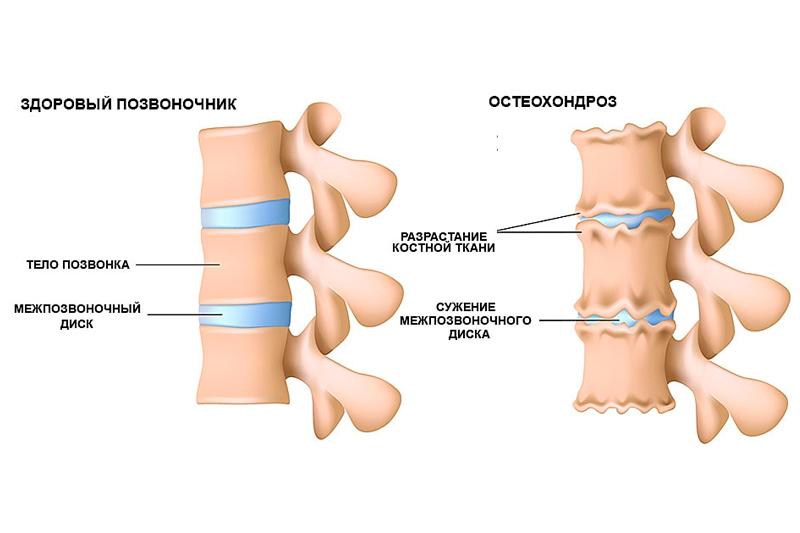
Патология поражает весь двигательный сегмент позвоночника, диск, оба тела позвонков, прилегающие нервные и мышечные структуры. Это заболевание часто называют «болезнью цивилизации», которая связана с прямохождением и нагрузкой на позвоночник каждый день.
Основная причина остеохондроза позвоночника — микротравмы при физических нагрузках, неправильное питание, сидячий образ жизни и даже генетическая предрасположенность. Если это заболевание прогрессирует, то страдает в первую очередь межпозвоночный диск и прилегающие к нему структуры. Центральная часть диска видоизменяется, что приводит к утрате амортизирующих свойств позвонка, в следствии чего на фиброзном кольце образуются трещины и утончения.
Американские статисты говорят, что первая причина ограничения активности людей до 45 лет — это боли в спинном и шейном отделах позвоночника. В группе риска оказываются большинство городских жителей, водителей, значительную часть времени проводящих в сидячем положении, перезагружая позвоночник.
Причиной более 70% случаев боли в спине является остеохондроз. С возрастом риск заболевания возрастает.
Этиология и патогенез остеохондроза позвоночника
Остеохондроз позвоночника имеет длительный патогенез развития (от нескольких месяцев до десятилетий). Это зависит от факторов, влияющих на развитие заболевания.
Факторы риска:
- Возраст. В этой группе риска находятся люди преклонного возраста (старше 60). У людей младше 35 лет —заболевание встречается редко. Вследствие возрастных изменений происходят нарушения в гормональном фоне человека, что делает мышечную ткань и стенки кровеносных сосудов более пористыми, а значит более уязвимыми. Это провоцирует нарушения обмена веществ, перегружает межпозвоночные диски.
- Аутоиммунные заболевания, которые могут воспринять хрящевую ткань как инородную и начать разрушать ее.
- Травмы позвоночника. Это одна из главных причин развития остеохондроза у людей молодого возраста. Считается, что более половины людей, имеющих травмы позвоночника в молодом возрасте, страдают остеохондрозом позвоночника в старости.
- Избыточный вес, уменьшающий срок изнашиваемости межпозвоночных дисков. Хрящевые диски служат своего рода амортизаторами позвоночника, которые обеспечивают его подвижность во время физической нагрузки, ходьбы, бега и пр. и защищают костную ткань от разрушения и появления микротрещин. Тяжесть лишнего веса делает нагрузку еще более сильной, что ускоряет процесс разрушения хрящевых дисков.
- Плоскостопие.
- Генетическая предрасположенность.
- Заболевания эндокринной системы, которые провоцируют нарушения метаболизма, что в свою очередь негативно влияет на состояние хрящевой ткани.
Остеохондроз может длительное время находиться в «спящем состоянии». Многие пациенты узнают о заболевании при наличии сильных болевых ощущений, когда дистрофический процесс в хрящевой ткани уже повредил нервные корешки.
Существуют такие этапы патогенеза остеохондроза позвоночника:
- Нарушение кровообращения в межпозвоночных дисках и прилегающих структурах.
- Нарушение гормонального фона и обмена веществ в организме и межпозвоночных дисках, в частности.
- Деградационные процессы пульпозного ядра. На этом этапе происходит изменение строения межпозвоночного диска — уменьшается ядро, происходит утончение самого диска, нагрузка на фиброзное кольцо увеличивается, что влечет за собой различные расслоения, микротрещины, иногда разрывы.
- Протрузия межпозвоночных дисков — выпячивание ткани межпозвоночных дисков, зачастую в сторону позвоночного канала, ущемляя его, вызывая сильные болевые ощущения.
- Межпозвоночные грыжи. Прогрессирование протрузии приводит к разрушению связок, изменению высоты и формы диска, что в свою очередь провоцирует образование грыж.
- Компрессия корешковых артерий.
- Хроническая недостаточность кровоснабжения спинного мозга.
Симптомы остеохондроза позвоночника
По мере развития остеохондроза в межпозвоночных дисках и в самих хрящах возникают патологии, которые впоследствии накладываются друг на друга и могут спровоцировать появление межпозвоночной грыжи.
Симптоматика может быть как общей, так и специфической, характерной для патологических изменений в хрящах, межпозвоночных дисках, прилегающих тканях.
Самым первым признаком остеохондроза следует назвать ноющую боль в спине, онемение позвоночных отделов, ограниченность движений, усиление боли при физических нагрузках.
Специфические симптомы остеохондроза:
- Шейный остеохондроз характеризуется нарушением кровообращения, что вызывает головокружение, боль и шум в ушах, головную боль. Мозг плохо обогащается кислородом и питательными веществами, в следствии чего у человека возникает стрессовое состояние.
- Остеохондроз грудного отдела, сопровождающийся зачастую межреберной невралгией. Наблюдаются болевые ощущения в груди и ребрах.
- Остеохондроз поясничного отдела провоцирует развитие заболеваний люмбаго, пояснично-крестцового (ишиас) и поясничного радикулита. При ишиасе поражается седалищный нерв, наблюдается боль и гипотония в ягодицах, а также гипотония в икрах.
Симптоматика шейного остеохондроза:
- Цирвикалгия — болевые ощущения в шейном отделе. Характер боли разнообразный (тупая, резкая, усиливается при наклонах головы и туловища, при кашле), зависит от фактора воздействия на данный отдел позвоночника.
- Цервикобрахиалгия — болевые ощущения в шейном отделе позвоночника, отдающие в руку, онемение.
- Плече-лопаточный переартроз и переартрит — болевые ощущения в плечевом суставе, в ключице, ограничение движения руки сверху в низ.
- Эпикондилез — боль в локтевом суставе, ограниченность движений.
- Синдром позвоночной артерии — так называемая шейная мигрень, ноющие головные и шейные боли, тошнота, временами рвота, нарушение координации движений — пошатывание при ходьбе, шум в ушах.
Один из наиболее частых признаков шейного остеохондроза — нарушение циркуляции крови, что ведет к частым головокружениям, обморокам и головным болям.
Симптоматика грудного остеохондроза:
- Торакалгия — болевые ощущения в груди, боли связаны с неподвижностью (проявляются при длительном сидении, ночью), усиливаются при физической активности, глубоком вдохе, кашле.
- Кардиалгический синдром.
- Синдром задней грудной стенки — боли в области лопаток, болевые ощущения зависят от положения тела.
- Синдром передней лестничной мышцы.
- Трункалгический синдром — боль в половине грудной клетки.
- Усугубление межреберной невралгии.
Симптоматика поясничного остеохондроза:
- Люмбалгия — боль в нижней части спины, прострелы. Больной ощущает дискомфорт при попытке сесть или встать. Боль усиливается при физической активности, кашле, глубоком вдохе, наклонах.
- Люмбоишиалгии — болевые ощущения в пояснице, отдающие в ногу. Может наблюдаться парестезия, онемение ноги, мышечные спазмы, боли в суставах.
- Сосудистые синдромы — дебютируют при компрессии сосудов, не сопровождаются болевыми ощущениями, наблюдается слабость в мышцах, синдром конуса — слабость в обеих стопах, нарушения функциональности тазовых органов.
Симптоматика остеохондроза в поясничном отделе разнообразна. Эта часть позвоночника нагружена более других.
Диагностика остеохондроза позвоночника
При первых болях в спине необходимо провести обследование для установления источника болевых ощущений. Остеохондроз — сложно диагностируемое заболевание, так как болевые ощущения могут быть вызваны другими патологиями, не связанными с позвоночником. Пациенту потребуются консультации нескольких специалистов: невролога, в первую очередь, ортопеда, вертебролога.
Методы диагностики остеохондроза:
- Рентгенография. Проводится для точного определения высоты межпозвоночных дисков или изменения в строении позвонков, изменений диаметра отверстий между позвонками. Рентгенография чаще всего делается в двух позициях — лежа на спине и на боку. Две разные проекции снимков позволяют более точно определить наличие патологии. Иногда делают рентгенограмму с опущенной нижней челюстью.
- МРТ и КТ. Результаты МРТ считаются более точными и помогают быстрее определить локализацию сегментов, которые были поражены патологией, наличие или отсутствие межпозвоночных грыж, сдавливание корешков.
- Лабораторные анализы: анализ крови на определение уровня кальция в крови и скорости оседания эритроцитов. Лабораторные исследования назначают самыми первыми, долее, уже на основании этих результатов, врач направляет на аппаратное диагностирование.
Важно дифференцировать остеохондроз позвоночника в ряде других заболеваний с похожей клинической картиной, например: новообразования на позвоночнике онкологического характера, нарушение целостности хрящевой ткани, воспалительные процессы, перемежающая хромота, образование кист на внутренних органах, мочекаменная болезнь, гастрит, пиелонефрит, язва желудка, стенокардия, нарушения нервной системы. С этой целью могут быть назначены исследования органов пищеварения, нервной системы, кровообращения. Применяют такие методы диагностики — кардиограмма, ультразвуковое исследование, элекроэнцефалография, эндоскопическое исследование (органы пищеварения).
Осложнения остеохондроза
Чаще всего течение данного заболевания сопровождается неврологическими осложнениями:
- Стадия. Осложнения, вызванные протрузией — резкие болевые простреливающие ощущения.
- Стадия. Радикулиты, которые характеризуются болевыми синдромами и другой симптоматикой, зависящей от локализации радикулита.
- Стадия. Патологии корешков и спинного нерва, наличие межпозвоночных грыж. Нередко возникает парез мышц, вызывающий вследствие паралич всего тела.
- Стадия. Нарушение циркуляции крови и кровоснабжения всего спинного мозга. Симптомы: постоянные сильные боли в спине, паралич определенных групп мышц, ишемический инсульт спинного мозга.
Лечение остеохондроза позвоночника
Процесс лечения любой разновидности остеохондроза преследует одну цель — обезболить, предотвратить разрушение и деформацию тканей позвоночника. Лечение может быть консервативным или хирургическим. Тип и метод лечения назначается индивидуально для каждого пациента, исходя из поставленного диагноза (стадия, тип заболевания, общее самочувствие пациента).
В остром периоде болевого синдрома рекомендуется расслабление и покой, приписываются противовоспалительные препараты (диклоберл, вольтарен), инъекции спазмолитических смесей, витамин В, препараты для растирки — дип рилиф, живокост и пр. по мере ослабления болевого синдрома может быть назначен курс лечебной физкультуры и физиотерапии (диадинамические токи, электрофорез, магнитотерапия).
Применение консервативных методов лечения длится примерно два месяца. Кроме перечисленных методов лечения могут применяться также массажи, мануальная терапия, рефлексотерапия, вытяжка. Результат консервативного лечения напрямую зависит от настойчивости и исполнительности самого пациента.
Существует также хирургический метод лечения, который используется при наличии межпозвоночных грыж давностью более полугода, сдавливания корешков спинного мозга вследствие уменьшения щели между позвонками. Принцип оперативного лечения заключается в удалении деформированного диска. Реабилитационный период после операции составляет примерно полгода. Реабилитация включает в себя ЛФК, физиотерапию, прием витаминов.
Профилактика остеохондроза позвоночника состоит в борьбе с факторами риска — ведение активного способа жизни, занятие спортом, правильное питание, использование корсетов и специальных поясов при нагрузках на спину, сон на ортопедических матрацах и подушках, избежание переохлаждения и травм.
Источник
