Остеохондроз спондилоартроз стеноз поясничного отдела

Согласно медицинской статистике, от различных форм остеохондроза страдает около 70% людей в возрасте старше 30 лет. При этом серьезное лечение патологии предпринимают единицы. Большинство обходится нерегулярным массажем, или пережидает, когда «само пройдет».
А меж тем, остеохондроз оказывает негативное влияние на связки межпозвоночных соединений, на его фоне может развиться не менее опасное состояние: спондилез и спондилоартроз.
Взаимосвязь заболеваний
 Механизм развития недуга следующий: при запущенном остеохондрозе в костно-хрящевой ткани развиваются разрушительные процессы, провоцирующие сильные боли (прострелы) и неподвижность позвоночника.
Механизм развития недуга следующий: при запущенном остеохондрозе в костно-хрящевой ткани развиваются разрушительные процессы, провоцирующие сильные боли (прострелы) и неподвижность позвоночника.
Патология может поражать любую часть опорно-двигательного аппарата, но чаще всего заболевание диагностируют в области пояснично-крестцового отдела позвоночника.
Для недуга характерно сращение позвонков.
Различные источники используют различные названия для определения сросшихся позвонков. Поэтому термины «спондилез» и «спондилоартроз» даже специалисты считают синонимами. Но отличительные черты между заболеваниями прослеживаются четко.
Спондилез и спондилоартроз — это одно и то же?
В медицинской терминологии спондилез и спондилоартроз – обозначения этапов развития остеохондроза. Оба патологических состояния вызывают дегенеративные процессы в позвоночнике. Но при спондилезе происходит деформация межпозвонковых дисков путем образования костных наростов, а при спондилоартрозе страдает вся структура межпозвонковых суставов.
Отличительной чертой патологий является и локация наростов (остеофитов).
- В первом случае они нарастают между позвонками, сокращая просвет.
- Во втором – по краям суставов.
Развитие недуга
Отсутствие лечения «обычного остеохондроза» вызывает развитие не опасных для жизни, но неприятных патологических состояний:
- Происходит разрушение тканей костно-хрящевой системы.
- Формируются остеофиты, блокирующие подвижность одной из областей опорно-двигательного аппарата.
- Разрушение межпозвонковых дисков часто приводит к возникновению грыжи.
У пациентов с генетической предрасположенностью в заболеванию и у травмированных в области спины, патологические процессы развиваются стремительно.
Согласно данным медицинских исследований, деформирующий спондилез диагностируют у 80% пациентов, страдающих от остеохондроза.
Наглядное видео об изменениях позвоночника при развитии спондилеза в видео ниже:
Причины и факторы риска
 Заболевания суставов принято считать возрастными патологиями и приписывать их пожилым людям. Возрастные изменения в хрящевой ткани провоцируют спондилез и спондилоартроз в определенных случаях. Но существует и ряд других факторов, не зависящих от возраста, которые становятся причиной развития заболеваний:
Заболевания суставов принято считать возрастными патологиями и приписывать их пожилым людям. Возрастные изменения в хрящевой ткани провоцируют спондилез и спондилоартроз в определенных случаях. Но существует и ряд других факторов, не зависящих от возраста, которые становятся причиной развития заболеваний:
- ожирение;
- частые и большие нагрузки на позвоночник (у людей определенных профессий);
- травмы;
- хронические заболевания;
- нарушение выработки гормона эстрогена.
У кого и почему возникает?
В группу риска часто попадают женщины в период менопаузы, пациенты с нарушением метаболических процессов, с аутоиммунными нарушениями и генетически предрасположенные.
Боли в спине часто беспокоят людей, занятых тяжелым физическим трудом по роду деятельности. Но патология может возникнуть и вследствие единичных сильных нагрузок.
Симптомы
Спондилез называют результатом невылеченного спондилоартроза. При такой тесной взаимосвязи патологий наблюдается отличие симптоматики.
Для спондилоартроза характерны:
- чувство скованности в спине (тревожит с утра);
- боль в суставах;
- атрофия мышц;
- хруст в позвоночнике;
- нарушение кровообращения;
- развитие метеочувствительности и сопутствующие головные боли;
- невриты;
- развитие контрактуры (невозможность полностью согнуться или разогнуться).
 Спондилез определяют по следующим симптомам:
Спондилез определяют по следующим симптомам:
- резкая и сильная боль в области копчика;
- онемение поясничной области;
- «мурашки» в ногах;
- снижение температуры тела (местное);
- ощущение боли при ходьбе;
- передвигаться становится трудно.
Может возникнуть и дополнительная симптоматика: появление хромоты, утрата чувствительности ног. В этом запущенном случае пациент утрачивает желание и возможность двигаться, больше времени проводит лежа в позе эмбриона – такое положение несколько облегчает его состояние.
Разновидности
Существует несколько разновидностей патологии, возникающей в результате «недолечения» остеохондроза, который многие и заболеванием не считают. Осложнения развиваются постепенно, некоторые из них обладают размытой симптоматикой и их сложно определить.
Деформирующий
Для этого осложнения характерно истирание межпозвонковых дисков.
Главный симптом – боль в спине ноющего характера. Возникновение боли возможно, как при беге и ходьбе, так и при сидячем или лежачем положении и после него.
Еще один симптом – ощущение зажатости в области крестца (обычно проходит самостоятельно в течение 2-3 часов).
Дегенеративный
Представляет собой повреждения суставов – дугоотростчатых и позвоночно-реберных. Опасен ограничение движения позвоночного столба.
На ранних стадиях симптоматика не отчетливая. При развитии патологии появляются болевые ощущения в спине, нарушение амплитуды движений.
Унковертебральный
 Локализуется в шейном отделе позвоночника. Характеризуется возникновением костных образований на суставах шеи. Заболеванию подвержены люди всех возрастов. Основная группа риска – представители «сидячих» профессий.
Локализуется в шейном отделе позвоночника. Характеризуется возникновением костных образований на суставах шеи. Заболеванию подвержены люди всех возрастов. Основная группа риска – представители «сидячих» профессий.
Основные симптомы:
- боли в затылочной части;
- боли в шее, переходящие в область лопаток и рук;
- частые головокружения и потеря равновесия;
- хруст при поворотах головы.
Иногда пациенты с унковертебральным спондилоартрозом страдают от нарушения слуха или зрения.
Дугоотростчатых суставов
Хроническое заболевание суставов, возникающее на фоне воспалительных процессов. Нарушает подвижность позвоночника.
Симптоматика зависит от того, какой отдел позвоночника подвергся патологии.
- На первой стадии заболевания пациент страдает от постоянной ноющей боли, усиливающейся к вечеру.
- Вторая стадия – появление хруста в позвоночнике и нарушением его подвижности.
- Третья – постоянная сильная боль, плюс полная неподвижность пораженной области.
Анкилозирующий
Редкое хроническое заболевание с поражением межпозвоночных дисков, реберно-поперечных, иногда и других суставов позвоночника. В медицине известно, как болезнь Бехтерева.
Проявляется у пациентов в возрасте 15-30 лет. Возникает вследствие аутоиммунных нарушений, хронических заболеваний, вирусных и бактериальных инфекций.
Полисегментарный
 Разнородная по составу и происхождению патология, поражающая хрящи, мышцы, связки и капсулы позвоночника. Распространяется сразу на несколько сегментов позвоночного столба. Основная причина заболевания – пожилой возраст пациента.
Разнородная по составу и происхождению патология, поражающая хрящи, мышцы, связки и капсулы позвоночника. Распространяется сразу на несколько сегментов позвоночного столба. Основная причина заболевания – пожилой возраст пациента.
Симптомы:
- боль с «прострелами»;
- ощущение скованности суставов;
- потеря подвижности позвоночника;
- быстрая утомляемость.
Диспластический
Патология сопровождается структурными изменениями формы суставов, нарушениями их размеров и строения. Дисплазию не диагностируют, как отдельное заболевание, она – сопровождающий элемент спондилоартроза.
Стадии и формы патологии
Начальная форма спондилоартроза протекает бессимптомно. На первый план при диагностике выходят симптомы остеохондроза или спондилеза, а поражение мелких суставов заметить еще сложно.
Признаки спондилоартроза начинают явно проявляться после значительного разрастания остеофитов. Костные наросты изменяют контурный рисунок суставов и сужают просвет суставных щелей.
Существует 4 степени развития заболевания:
- Связки, оболочки суставов и межпозвонковый диск теряют эластичность, амплитуда движений позвоночника понижается.
- Повышение нагрузки на диски, частичная утрата функционирования фиброзных колец.
- Увеличение костных наростов, дистрофия связок.
- Костные наросты настолько большие, что сдавливают сосуды и нервные окончания, существенно ограничивают подвижность.
Методы диагностики
Признаки поражения позвоночника, в зависимости от стадии заболевания и локации, могут приобретать сходство с симптоматикой язвы желудка, кардиологических заболеваний и т.д. При подозрении на заболевания позвоночника, пациента направляют на прием к врачу-неврологу. Для точной диагностики важен анамнез – история болезни поможет определить давность и степень недуга.
Как врач ставит диагноз?
 Диагностику начинают с физических тестов, которые определяют:
Диагностику начинают с физических тестов, которые определяют:
- диапазон движения;
- влияние компрессии позвоночника на походку;
- рефлексы и мышечную силу.
Для получения более точной клинической картины, врач может направить пациента на:
- рентгенографию (снимок покажет все аномалии позвоночника);
- компьютерную томографию (для более детального изображения);
- МРТ – для выявления области защемленных нервов;
- миелографию – введение трассирующего красителя в спинномозговой канал пациента для более четкого изображения на рентгене или томографе;
- электромиографию – измерение электрической активности в мышцах.
Что означает?
Определенный диагноз подразумевает начало терапевтических процедур. Чаще всего, это консервативное лечение. Оперативное вмешательство используют только в исключительных случаях – при серьезных осложнениях, негативно влияющих на образ жизни (подвижность) пациента.
Также операция необходима для освобождения места спинному мозгу и нервным корешкам:
- удаление грыжи;
- удаление части позвонка;
- вживление трансплантата.
Общая клиническая картина
Классификация заболевания производится на основании степени тяжести. Первая стадия – бессимптомная или со смазанной симптоматикой. Изредка проявляются дискомфортные ощущения в спине, но их мало кто воспринимает всерьез.
 Далее следует истончение хрящевых тканей, снижается подвижность хрящевых позвонков. При запущенных формах недуга их движение может быть заблокировано полностью. Избежать дальнейших процессов развития патологии можно применением консервативных способов лечения и выполнением специальных упражнений.
Далее следует истончение хрящевых тканей, снижается подвижность хрящевых позвонков. При запущенных формах недуга их движение может быть заблокировано полностью. Избежать дальнейших процессов развития патологии можно применением консервативных способов лечения и выполнением специальных упражнений.
Развитие опасных осложнений начинается при 2 степени деформирующего спондилеза. При этой форме заболевания одной гимнастикой и массажами исцелиться невозможно. Для устранения симптоматики используют блокады.
Цели и методы лечения
Основная методика лечения патологий позвоночника – консервативная. Ее задача – купировать болезненные признаки и повысить подвижность пораженного участка.
Хирургическое вмешательство используют реже. Его применяют после того, как медикаментозная терапия и лечебная физкультура не дали ожидаемого положительного эффекта. Или при сложной и запущенной стадии заболевания.
Лекарственная терапия
Для снижения болевого синдрома и воспаления при спондилезе и спондилоартрозе используют анальгетики и нестероидные противовоспалительные препараты.
Из безрецептурных болеутоляющих можно использовать:
- Ибупрофен.
- Напроксен натрия.
- Ацетаминофен.
Внимание: Информация о применении препаратов предоставлена в качестве рекомендательной. Перед началом терапии обязательно проконсультируйтесь с лечащим врачом!
При сильных болях врач может прописать кортикостероиды и мышечные релаксанты.
В ходе медицинских исследований было установлено, что болевой синдром отлично снимают некоторые антидепрессанты и препараты против судорог.
В чем польза ЛФК?
 Специально разработанные физические упражнения облегчают боль, стабилизируют тонус мышц и способствуют возвращению подвижности. Но лечебная физкультура работает только в комплексе с лекарственной терапией и другими процедурами.
Специально разработанные физические упражнения облегчают боль, стабилизируют тонус мышц и способствуют возвращению подвижности. Но лечебная физкультура работает только в комплексе с лекарственной терапией и другими процедурами.
Особенность гимнастики в том, что ее необходимо выполнять в перерывах между приступами, начиная с простых упражнений, и постепенно усложняя их.
При выполнении лечебно-физкультурного комплекса следует избегать резких и быстрых движений, при первом ощущении боли во время занятий, их нужно прервать. Правильно выполненные физические упражнения укрепляют поясничный отдел, способствует поддержанию позвоночника.
Физиопроцедуры
Физиотерапевт обучает упражнениям, направленным на растяжение и укрепление мышц шейно-плечевого отдела. «Растяжка» способствует освобождению места в позвоночнике при защемлении нервных корней.
Также применяют:
- электрофорез;
- ванны с минеральной водой;
- контрастный душ.
Массаж
Массаж при патологиях позвоночника, особенно в период обострения, должен быть легким и щадящим с применением противовоспалительных средств или натурального меда.
Массаж шейного отдела снимает спазмы, поясничного и грудного – способствует укреплению мышечного корсета. Проводить курсами по 10 процедур, согласно назначению врача.
Мануальная терапия
Один из альтернативных методов, при котором на позвоночник оказывают воздействие руками. Эффект возможен в сочетании с другими физиотерапевтическими процедурами.
Рецепты народной медицины
Лечение позвоночника в домашних условиях проводят при помощи мазей из натуральных компонентов.
 Популярный рецепт:
Популярный рецепт:
- 1/4 стакана меда;
- 1/3 стакана тертой редьки;
- 1/3 стакана водки;
- 2 ч. л. морской соли.
Держать в холодильнике, перед применением нагревать.
В дополнение к массажу с применением мази, можно прикладывать к пораженному участку компрессы из шишек хмеля и масла пихты.
Компоненты для компресса могут вызывать аллергию!
Оперативное вмешательство
При неэффективности всех вышеописанных процедур врач может назначить хирургическое лечение.
Основные способы оперативного вмешательства:
- блокада – хирург разрушает нервные окончания сустава, снимая этим боль;
- трансплантация искусственного сустава.
Прогноз
При своевременном диагностировании и грамотной терапии развитие заболевания можно остановить еще на его первом этапе. Сложность заключается лишь в пренебрежительном отношении большинства людей к остеохондрозу или незнании о серьезности осложнений этой патологии.
Риски осложнений
Сидячий образ жизни, поднятие тяжестей, сильные физические нагрузки (чрезмерное увлечение спортзалом, к примеру), резкое изменение пассивного образа жизни активным – все это факторы риска появления и осложнения остеохондроза.
Усиливает развитие патологий позвоночника нарушение обмена веществ, плохое кровообращение, нехватка жидкости в организме. Эти факторы провоцируют расплющивание фиброзного кольца и истончение позвоночного диска. И тогда организм включает защиту и начинает наращивать костную ткань, чтобы распределить усилившуюся нагрузку на позвоночник.
Профилактические меры
При склонности к заболеваниям опорно-двигательного аппарата, или при подозрении на патологию, необходимо модифицировать стиль жизни:
- сбросить лишний вес;
- начать активно заниматься физкультурой (или просто больше гулять пешком);
- скорректировать рацион в пользу полезных продуктов.
Общие рекомендации
 Спешить после работы в офисе домой, чтобы весь вечер снова сидеть в соцсетях – плохая привычка. Такая же нехорошая – не отлипать от телевизора, при этом усиленно питаясь фастфудом. Также негативно влияет на состояние позвоночника длительное пребывание в неудобной позе.
Спешить после работы в офисе домой, чтобы весь вечер снова сидеть в соцсетях – плохая привычка. Такая же нехорошая – не отлипать от телевизора, при этом усиленно питаясь фастфудом. Также негативно влияет на состояние позвоночника длительное пребывание в неудобной позе.
Подобные привычки необходимо искоренять. Даже при сидячей работе можно уделить несколько минут профилактическим мерам:
- пройтись по кабинетам или этажам;
- выполнить простое упражнение «повороты головы».
Для успокоения мышц спины необходимо соблюдать комфортный температурный режим в помещении.
Каких принципов следует придерживаться?
Алгоритм поддержания позвоночника в хорошем состоянии такой:
- Повысить физическую активность.
- Не переоценивать свои силы и не поднимать тяжести.
- Не переедать и следить за весом.
- Не допускать дефицита жидкости в организме (пить эти пресловутые 1,5 литра воды в день).
- Регулярно заниматься профилактической физкультурой.
Развития спондилеза и спондилоартроза возможно избежать при условии своевременного диагностирования и лечения остеохондроза. Но поскольку большинство пациентов неврологии этого не делает, им необходимо внимательно прислушиваться к сигналам организма на первой стадии развития патологии. Ее еще можно остановить медикаментозной терапией и лечебным массажем.
Не допустить серьезных осложнений и второго и последующих этапов заболевания помогут согревающие средства местного применения, прием витаминно-минеральных комплексов, введение в рацион молочных продуктов и блюд из рыбы жирных сортов.
Источник
Спондилоартроз , это заболевание опорно-двигательного аппарата, которое характеризуется сильными болями из-за разрушений межпозвоночных суставов в области крестца или поясницы.
Что представляет собой болезнь?
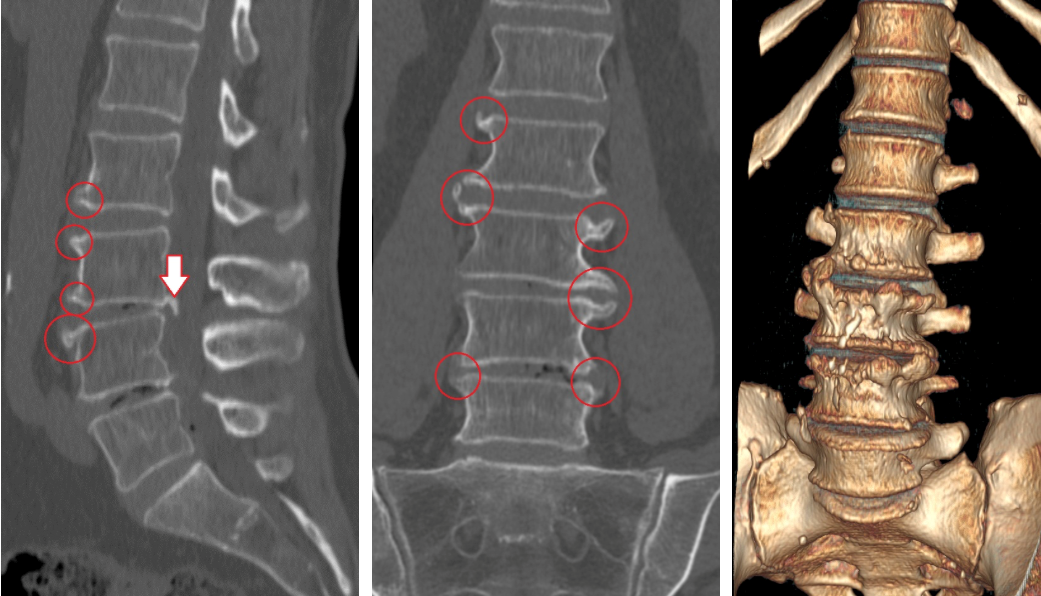
Спондилоартроз является хроническим заболеванием, которое приводит к дегенерации дугоотростчатых суставов и сопровождается схожими патологиями. На поздних этапах развития происходит разрастание костной ткани , спондилёз. Заболевание затяжное и способствует постепенному сужению позвоночного канала и межпозвоночных отверстий.
Фасеточная артропатия , некая форма остеохондроза, которая проявляется дистрофическими нарушениями тканей суставного хряща. При воспалении двух смежных позвонков возникает двусторонний спондилоартроз, который в дальнейшем может привести к спондилолизу.
Симптомы
В 90% патология поясничного участка развивается между L4-L5 позвонками. Основными симптомами артроза фасеточных суставов позвоночника являются:
- затрудненность движений по утрам из-за малой подвижности поясничного отдела во время сна,
- боли в спине при длительном нахождении тела в одном положении,
- хруст в суставах из-за образования остеофитов,
- радикулитные боли,
- мышечные спазмы,
- покалывание и онемение ног,
- затруднение при наклонах и поворотах туловища.
Признаки
Первыми и основными признаками являются болевые ощущения. Сначала , ноющая боль, проявляющаяся в основном по утрам. Затем боль приобретает жгучий характер, возникает гораздо чаще и терпеть ее становится все сложнее. Ухудшение подвижности поясничного отдела также указывает на наличие заболевания.
Фасеточная артропатия сопутствует иным заболеваниям позвоночника, связанными с изменениями в фасеточных суставах. Даже при умеренном спондилоартрозе на МР-картине заметны значительные дегенеративно-дистрофические изменения.
Причины
Основными причинами возникновения спондилоартроза поясничного участка позвоночника являются:
- сидячий образ жизни,
- генетическая предрасположенность,
- большие нагрузки на поясницу,
- неправильный рацион питания,
- травмирование позвоночника, в том числе и микротравмы,
- врожденные аномалии, связанные с дегенеративно-дистрофическими изменениями позвоночного столба,
- заболевания, приводящие к разрушению хрящевой ткани (остеохондроз, сколиоз, кифоз и прочее),
- лишний вес,
- нарушенная осанка.
Некоторые виды спорта, связанные с поднятием тяжестей, предрасполагают развитию патологий опорно-двигательного аппарата. Занятия тяжелой атлетикой подразумевают под собой поднятие тяжестей, а это нагрузки на хребет, приводящие к дегенерации дугоотростчатых суставов.
Немаловажным фактором, способствующим развитию патологии, считается возраст. 85% людей старше 65 лет страдают от этого заболевания. Это не значит, что лица более молодого возраста не подвержены спондилоартрозу. Чем моложе человек, тем сложнее бывает избавиться от патологии.
Врач-ортопед, стаж работы 12 летЖенщины страдают от фасеточной артропатии чаще, чем мужчины. Связано это с тем, что в климактерический период у женщин снижается выработка эстрогена. Этот гормон защищает костную ткань, и при его нехватке происходят дегенеративные процессы в позвоночнике. Поэтому женщинам старше 45-50 лет рекомендуется употреблять больше кальция и магния для повышения прочности костей.
Классификация
Фасеточную артропатию разделяют на 4 вида, отличающихся симптомами, методами лечения и диагностики.
Дегенеративный
При поражении дугоотростчатых суставов спондилоартрозом происходит дегенерация позвоночных хрящей. Хрящ становится тоньше, сокращается высота межпозвонкового пространства, и это может привести к подвывиху суставных отростков. Уплощение хряща уменьшает его эластичность и приводит к протрузии диска.
Анкилозирующий
Его также называют болезнью Бехтерева. Это хроническая патология, приводящая к воспалению суставов позвоночника. Длительное воспаление может привести к нарушению подвижности опорно-двигательного аппарата, а на более поздних стадиях даже к параличу.
Полисегментарный
Хребет состоит из частей , сегментов, которые подвержены спондилоартрозу. При полисегментарной фасеточной артропатии поражается сразу несколько сегментов позвоночного столба, что расширяет область болевых ощущений и зачастую осложняет диагностику заболевания.
Деформирующий
Этот тип отличается от остальных тем, что при появлении больших остеофитов (костных наростов), может произойти смещение хрящевой ткани. Для деформирующей артропатии характерно защитное мышечное напряжение околопозвоночных мышц и деформация поясничного участка позвоночного столба. Этот тип патологии имеет необратимый характер.
Стадии
Выделяют 4 стадии фасеточной артропатии. Рассмотрим подробнее каждую из них.
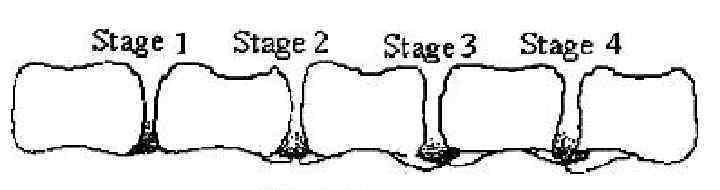
Первая
Ранние стадии артроза дугоотростчатых суставов заметить не так просто, так как первая степень проходит бессимптомно. Болевые ощущения отсутствуют. На рентгенологических снимках можно заметить лишь призрачные проявления сужений суставных щелей.
Простые профилактические процедуры в виде ЛФК и массажа прекратят прогрессирование заболевания.
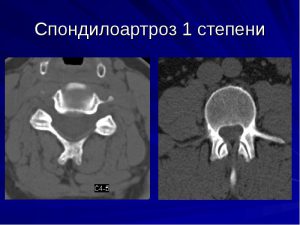
Вторая
Вторая стадия характеризуется слабыми ноющими болями в области поясницы и скованностью движений по утрам после сна. При длительном провождении в неподвижном состоянии также возникают болевые ощущения, которые проходят после выполнения элементарных разминочных упражнений. На МР-картине видно прогрессивное сужение суставных щелей и начало зарождений остеофитов.
Выполнять упражнения лечебной гимнастики запрещается до тех пор, пока пациент не избавится от болевых ощущений. Ему назначают специальные медикаменты и только после полного обезболивания разрешается делать простейшие гимнастические элементы.
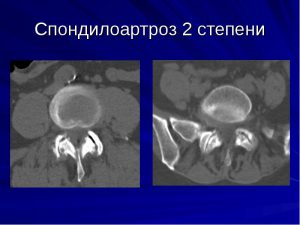
Третья
На этой стадии развития боль приобретает жгучий характер. Пациент вынужден принимать определенное положение тела, чтобы ослабить болевые ощущения. Костная ткань начинает разрастаться, образовывая остеофиты. Они давят на нервные окончания, а порой и на спинной мозг. Появляются радикулитные боли.
На рентгенологическом снимке уже явно заметны большие костные наросты и полное отсутствие суставной щели. Обойтись без операции при наличии спондилоартроза поясничного участка 3-4 степени можно в единичных случаях.
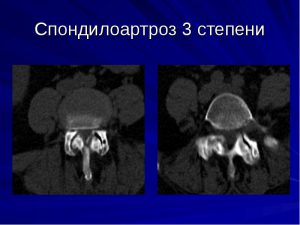
Четвертая
Является финальной в развитии артропатии. Она характеризуется невыносимыми болями в области поясницы, которая может иррадиировать в бедра и ноги. При четвертая степени патологии поясничного отдела полностью утрачивается подвижность этого участка. Происходит анкилозирование (сращивание) межпозвоночных суставов.
Врач-ортопед, стаж работы 12 летСпондилоартроз поясничного участка позвоночника необходимо лечить на начальных стадиях, чтобы избежать полного обездвиживания пораженного участка.
Виды диагностики
Прежде, чем приступать к лечению артроза фасеточных суставов позвоночника требуется правильно его диагностировать. Для начала врачу необходимо собрать анамнез, изучить историю болезни и с учетом жалоб пациента назначать следующие диагностические процедуры.
Компьютерная томография
КТ , это обследование, которые проводится с использованием рентгеновских лучей. Отличается от рентгенографии тем, что при рентгене результат выходит в виде двухмерного изображения, а при компьютерной томографии картинка будет объемной. Трехмерное изображение позволяет точнее определить локализацию очага заболевания и степень поражения фасеточных суставов и позвонков.
Рентген
Рентгенография является самым простым методом диагностики спондилоартроза. Она не дает настолько точных результатов, которые можно узнать при проведении компьютерной или магнитно-резонансной томографии, однако позволяет получить базовые представления о заболевании.
Магнитно-резонансная томография
Суть магнитно-резонансной томографии не сильно отличается от компьютерной: получение данных и их моделирование на его основе трехмерного изображения. При проведении процедуры МРТ используются электромагнитные волны. Врач обязан внимательно изучить историю болезни пациента, поскольку к магнитно-резонансной томографии есть множество противопоказаний.
Методы лечения
Предусматривает комплексное применение консервативных и физиотерапевтических процедур, направленных на избавление от боли.
Медикаментозное
Для лечения используют противовоспалительные средства и хондропротекторы. Для купирования боли пациенту назначают кортикостероиды и анальгетики в уколах. При развитии нейропатических болей без противоэпилептических препаратов не обойтись, а для расслабления мышц и нормализации тонуса используют миорелаксанты.
При малой эффективности консервативных вариантов лечения пациенту назначают эпидуральные инъекции. Предназначение этих уколов , ослабление болей в воспаленных участках. Для быстрого избавления от болевых ощущений, которые невозможно терпеть, применяют новокаиновые блокады. Для большей результативности вместе с приёмом медикаментов нужно проходить простые физиотерапевтические процедуры.

Хирургическое
Без оперативного вмешательства не обойтись в случае травмы или отсутствия эффекта от консервативного лечения. Проводят следующие процедуры:
- транспедикулярная фиксация,
- дискэктомия и ламинэктомия,
- установка дистрактора,
- радиочастотная или химическая денервация (обезболивание),
- декомпрессионное вмешательство.
Операции показаны только на финальных стадиях заболевания, однако некоторые из них осуществляют после травмирования позвоночного столба.
Физиотерапия
К физиотерапевтическим процедурам прибегают те люди, у которых нет возможности заниматься лечебной гимнастикой или плаванием. Чаще всего это пациенты пожилого возраста. Физиотерапевтические процедуры укрепляют мышечный корсет и ослабляют болевые ощущения. К таким процедурам относятся:
- иглорефлексотерапия,
- магнитотерапия,
- метод тракционной терапии,
- ультразвук с хоондроитином,
- УВЧ.
Массаж
К одной из физиотерапевтических процедур относится массаж. Он позволяет нормализовать мышечный тонус и расслабиться после тяжелого дня. При выполнении массажа повышается кровообращение, что ускоряет обмен веществ в пораженной зоне, а, соответственно, и выздоровление. Умелые руки массажиста ослабляют болевые ощущения на некоторые время.
Иглорефлексотерапия
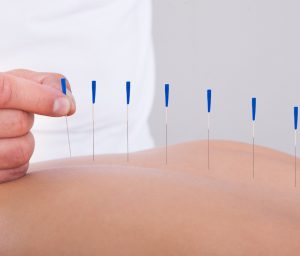 Иглорефлескотерапия (или акупунктура) , это процедура, подразумевающая воздействие на организм посредством введения игл в специальные точки на теле.
Иглорефлескотерапия (или акупунктура) , это процедура, подразумевающая воздействие на организм посредством введения игл в специальные точки на теле.
При спондилоартрозе акупунктура позволяет ослабить болевые ощущения, снять спазм и сократить период обострения при хронических процессах. Значительно усиливается благотворное действие медикаментозного и физиотерапевтического лечения при дополнении курсом иглорефлексотерапии.
Гимнастика
В состав ЛФК для укрепления мышечного корсета входит изометрическая гимнастика, включающая упражнения, которые легки для выполнения и не требуют нагрузок на мышцы без изменения длины. Простейшим примером является давление на кушетку поясничной областью позвоночника, лежа на спине с согнутыми ногами в коленях.
Йога
Укрепить мышцы спины и снять боль помогает йога-терапия. Это удобные и устойчивые упражнения, направленные на вытяжение позвоночного столба и укрепление мышц. Все это необходимо выполнять под наблюдения инструктора.
Народные средства
К методам народной медицины относят специальные мази, массажи, растирки и компрессы, которые легко сделать в домашних условиях. Для приготовления используют различные масла, мед, природные соли, хмель и прочее. Средства народной медицины направлены на кратковременное избавление от болевых ощущений.
ЛФК и упражнения
Этот метод лечения полезен не только для лечения, но и для профилактики деформации дугоотростчатых суставов. Тренер определит правильные упражнения для конкретного пациента. Заниматься можно на дому без использования инвентаря, однако существуют упражнения, требующие поднятие гирь малого веса для повышения эффективности терапии. Тренировка включает в себя поочередное поднятие разных частей туловища с позиции лежа на спине, либо стоя на четвереньках.
Прогноз для пациента
Лечением и диагностикой спондилоартроза занимается врач-вертебролог, невропатолог, а в некоторых случаях хирург. При осложнениях, вызванных заболеванием, лечить пациента может несколько врачей совместно.
Прогнозы каждому больному объявляются индивидуально. Их благоприятность зависит от следующих факторов:
- степени развития фасеточной артропатии,
- степени поражения суставов, проходящих вместе со спинномозговыми корешками,
- давят ли костные образования на спинной мозг.
Чем моложе пациент, тем проще ему справиться с заболеванием. Однако при возникновении спондилоартроз в зрелости возрастает вероятность осложнений при развитии болезни.
Возможные осложнения и последствия
Боли при спондилоартрозе способны привести к нетрудоспособности и полной обездвиженности позвоночного столба. Следующие осложнения могут проявится на конечных стадиях развития болезни:
- малоустойчивость хребта,
- спондилолистез,
- паралич,
- стеснение спинальной артерии.
При распространении заболевания на другие отделы позвоночника может ухудшиться кровоснабжение мозга, что приведёт к ишемической апоплексии. Если своевременно не купировать болезнь, есть риск инвалидности.
Профилактика
Для того, чтобы не допустить развитие фасеточной артропатии необходимо выполнять зарядку по утрам, вести более подвижный образ жизни и соблюдать правильный рацион питания. Офисным работникам желательно больше двигаться и делать разминку после каждого часа сидячей работы.
Не лишним будет уменьшение вероятности травмирования позвоночного столба посредством установления бортиков в душевых кабинах, избегания ходьбы по по плохо освещенной местности и ликвидации ковриков в ванной комнате.
Фасеточная артропатия поясничного отдела позвоночника является сложной и неприятной болезнью, способной значительно ограничить подвижность человека и принести немало неприятностей. Необходимо обратиться к вертебрологу при появлении первых же симптомов. При корректном выполнении всех назначений врача вероятность прогрессирования патологии значительно уменьшится.
Источник
