Остеопороз болезнь костей и суставов название
Автор статьи — Чуклина Ольга Петровна, врач общей практики, терапевт. Стаж работы с 2003 года.
Остеопороз суставов является системным заболеванием, при котором развивается снижение плотности костной ткани и появляется хрупкость суставных поверхностей кости. Вследствие остеопороза происходят дегенеративные процессы ткани и самого хряща.
Из тканей вымывается кальций. Костные ткани становятся подвержены к риску переломов.
Поражаются чаще всего крупные суставы – коленные, тазобедренные — те суставы, на которые приходится максимальная физическая нагрузка.
Реже происходит поражение голеностопных, плечевых, локтевых суставов.
Остеопороз поражает не только суставы, но и позвоночник. Подробнее об остеопорозе позвоночника — в нашей отдельной статье.

Виды и причины развития
К остеопорозу могут приводить два механизма:
Наиболее распространенный — нарушение обмена кальция при различных патологиях.
Второй, относительно редкий, это нарушение процессов регенерации костной ткани — нарушается деятельность остеобластов и остеокластов (клеток, способствующих образованию и разрушению костной ткани). При отсутствии заболевания с их помощью происходит обновление костной ткани суставов.
Принято выделять следующие виды остеопороза:
- Сенильный – у лиц пожилого возраста происходит нарушения процессов обновления костной ткани суставов.
- Постменопаузальный – характерен для женщин в период менопаузы.
- Вторичный – развивается в результате других патологических состояний.
- Комбинированный – сочетание нескольких видов остеопороза.
Характерные причины развития вторичного остеопороза:
- злостное курение (активное или даже пассивное);
- недостаточная масса тела;
- хронический алкоголизм;
- злоупотребление напитками с большим содержанием кофеина;
- генетическая предрасположенность;
- гормонотерапия длительными курсами – гормональные препараты для лечения заболеваний щитовидной железы; терапия кортикостероидами;
- недостаточное поступление кальция с пищей;
- период менопаузы у женщин;
- дисплазия суставов;
- нарушение всасывания кальция при хронических заболеваниях органов пищеварения;
- наличие эндокринных заболеваний (сахарный диабет, тиреотоксикоз, болезнь Иценко-Кушинга);
- частые и длительные чрезмерные физические нагрузки;
- гиподинамия (пониженная физическая активность);
- избыточная масса тела.
Симптомы остеопороза суставов
Длительный период заболевание протекает незаметно для больного. Никаких признаков заболевания нет, затем могут появиться общие косвенные признаки остеопороза (нехватки кальция):
- ломкость, хрупкость ногтей;
- ночные судороги в икроножных мышцах;
- больной жалуется на быструю утомляемость, общую слабость;
- тахикардия;
- раннее появление седины;
- частые заболевания зубов;
- слабость в ногах;
- снижение массы тела;
- понижение роста (за счет «проседания» позвоночного столба из-за снижения плотности костной ткани).
При прогрессировании остеопороза у больного появляются болевые ощущения в области крупных суставов. В начале болезненные ощущения возникают при пробуждении и в начале движения.
Больной отмечает, что боль проходит после того, как он «расходится».
Также боль возникает после физических нагрузок, если они интенсивнее, чем обычно.
По мере прогрессирования остеопороза боль в суставах становится длительной, а позже и постоянной. Также нарастает и выраженность болевого синдрома.
- При остеопорозе тазобедренного сустава боли могут отдавать в область паха.
- При остеопорозе коленного сустава, боли распространяются на всю ногу.
Часто заболевание диагностируется после появления у больного частых переломов в области суставов. Перелом происходит при незначительных травмах, наблюдается повышенная хрупкость костей.
Диагностика
При появлении признаков заболевания нужно обратиться к врачу-терапевту, ревматологу или травматологу.
При осмотре можно выявить укорочение конечности с поврежденным суставом.
Врач проведет осмотр, и назначит комплекс обследований:
- Денситометрия костной ткани для оценки ее плотности. Этот метод позволяет, и оценить эффективность терапии.
- Рентгенография суставов в двух проекциях. При остеопорозе на рентгенограмме присутствуют следующие признаки:
- повышенная прозрачность костной ткани;
- наличие выростов костной ткани в виде шипов на суставных поверхностях костей;
- переломы костей рядом с суставами.
- Ультразвуковое исследование суставов.
- При необходимости возможно проведение магнитно-резонансного и компьютерного томографического исследования.
Также необходимо сдать анализ крови для
- определения уровня кальция в крови;
- определения уровня женских гормонов (эстрогена), гормонов щитовидной железы.
При подозрении на вторичную природу заболевания проводят полное обследование для исключения заболеваний, приводящих к остеопорозу.
Лечение остеопороза суставов
Лечение остеопороза начинается только после полного обследования и установления причины заболевания.
Терапия остеопороза происходит на протяжении длительного времени (от нескольких месяцев).
При определении первичного заболевания обязательно проводится лечение и основного заболевания, и остеопороза.
В основные задачи лечения входит:
- коррекция кальциевого обмена;
- повышение плотности кости;
- устранение болевых ощущений;
- предупреждение осложнений.
Немедикаментозное лечение включает в себя:
- исключение кофеин-содержащих напитков;
- отказ от алкоголя и никотина;
- регулярные занятия лечебной физической культурой. благодаря физическим упражнениям улучшается кровообращение в области суставов. хорошо действуют занятия в бассейне.
- можно проводить общеукрепляющий массаж.
Правильное питание при остеопорозе суставов играет важную роль. Диета включает обязательное употребление пищи богатой кальцием (молочные продукты, жирные сорта рыбы).
Более подробно о питании при остеопорозе – в нашейе отдельной статье.
Положительное действие оказывает и физиотерапия:
- ультразвук с гидрокортизоном;
- электрофорез с новокаином;
- парафинотерапия;
- магнитотерапия;
- грязелечение.
Медикаментозная терапия:
Для снятия болевых ощущений больным показана обезболивающая терапия препаратами из группы нестероидных противовоспалительных анальгетиков:
- мелоксикам;
- найз;
- кетонал.
Препараты кальция:
- миокальцикс;
- кальция глюконат;
- кальций-Д3-никомед.
Для улучшения усвоения кальция рекомендуется прием витамина Д:
- водный раствор витамина Д;
- аквадетрим.
Препараты, замедляющие разрушение костной ткани:
- кальцитонин;
- бисфосфонаты;
- эстрогены.
Препараты, способствующие образованию костной ткани:
- андрогены;
- анаболики;
- гормон роста.
Последние 2 группы препаратов в обязательном порядке подбираются и назначаются врачом на основании результатов диагностики.
Последствия и осложнения
Последствиями остеопороза костной ткани суставов являются переломы в области суставов.
Особенно часто встречаются переломы шейки бедра, которые приводят к обездвиживанию больного. Это наиболее опасно в пожилом возрасте, когда процессы регенерации костной ткани замедлены. Иногда при переломах проводится оперативное лечение. Период реабилитации иногда может длиться до года и более.
Очень часто перелом шейки бедра приводит к инвалидности, больной прикован к постели.
С целью предупреждения развития осложнений больным рекомендовано:
- избегать выраженных физических нагрузок;
- избегать разнообразных травматических воздействий;
- использовать протекторы бедра, наколенники, налокотники.
Профилактика остеопороза суставов
Так как период терапии заболевания очень длительный, то лучше заниматься предупреждением развития данной патологии.
Диагностирование остеопороза на ранних стадиях способствует предупреждению развития тяжелых последствий, и длительность лечения заметно сокращается.
Рекомендованы следующие мероприятия, направленные на профилактику остеопороза суставов:
- достаточное употребление кальция с пищей;
- отказ от алкоголя;
- ограничение употребления кофеин-содержащих напитков;
- регулярная гимнастика;
- достижение нормальной массы тела;
- женщинам в климактерический период и лицам мужского пола старше 55 лет нужно ежегодно контролировать уровень кальция в крови, проводить денситометрию костей;
- при наличии болей в суставах обязательно пройти рентгенографическое исследование;
- при проведении терапии гормональными препаратами обязателен контроль над уровнем кальция в крови.
Источник
Что такое остеопороз
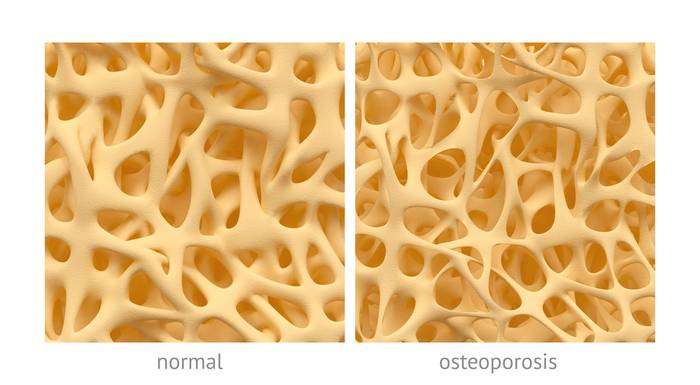
Остеопороз — это болезнь костей, при которой снижается их плотность и масса, нарушается внутренняя структура, из-за чего кости становятся хрупкими и склонными к переломам.
Заболевание также известно как
Наиболее распространён первичный остеопороз, существующий в двух вариантах:
- инволюционный остеопороз I типа — возникает у женщин в период менопаузы;
- инволюционный остеопороз II типа (старческий) — связан с потерей костной массы как у женщин, так и у мужчин из-за старения костей.
Вторичный остеопороз развивается как осложнение некоторых болезней, чаще встречается у мужчин. Иногда остеопороз носит смешанный характер. Также используются термины:
- остеопения — снижение костной массы;
- остеомаляция — размягчение костей;
- ювенильный остеопороз — остеопороз у молодых людей;
- идиопатический остеопороз — без выясненной причины.
На английском заболевание называется:
- osteoporosis;
- brittle bones.
Причины
Остеопороз имеет естественные причины. Кости человека растут и обновляются всю жизнь, а их масса достигает пика к 30 годам. После 35 лет обмен веществ в костях замедляется и из них постепенно вымывается кальций. Этому способствует гормональная перестройка в старшем возрасте: снижение уровня эстрогенов у женщин и тестостерона у мужчин. Нехватка витамина D и кальция в рационе ускоряют процессы разрушения костей.
Кто в группе риска
С возрастом остеопороз развивается у большинства людей, поскольку это, по сути, естественный процесс. У людей из групп риска он может начаться раньше и проявляться сильнее. В большей степени ему подвержены следующие группы людей.
- Женщины с низким уровнем эстрогенов, особенно:
- во время и после менопаузы;
- после операции удаления матки и придатков;
- страдающие некоторыми эндокринными заболеваниями.
- Люди старше 50 лет, независимо от пола.
Европейцы и азиаты — они более склонны к остеопорозу, чем люди других национальностей.
- Прямые родственники больных с остеопорозом.
- Принимающие стероиды, иммунодепрессанты, цитостатики, некоторые гормональные, противосудорожные, антипсихотические лекарства.
- Имеющие хронические заболевания, такие как ревматоидный артрит, гиперпаратиреоз, первичный и вторичный гипогонадизм у мужчин, бронхиальная астма, аменорея, синдром Кушинга, сахарный диабет и др.
- Курильщики.
- Люди с низкой массой тела (ИМТ менее 20).
- Люди с дефицитом витамина D и недостаточным поступлением кальция в организм.
- Страдающие расстройствами пищевого поведения, такими как булимия и нервная анорексия.
- Ведущие неактивный образ жизни — при недостатке физической нагрузки, особенно силовой, снижается плотность костей и они становятся более ломкими.
Вероятность перелома у людей с остеопорозом увеличивается на 40 % при употреблении алкоголя свыше 60 мл чистого спирта в день.
Если один перелом уже был, то вероятность последующих возрастает на 86 %.
Как часто встречается
Во всём мире остеопорозом страдает более 200 миллионов человек. Согласно исследованиям, проведённым в Европе и США, им болеет каждая третья женщина в постменопаузе, среди мужчин распространённость ниже — около 23 %. В России статистика аналогичная.
Остеопения (снижение плотности кости) наблюдается примерно у 54 % женщин в постменопаузе, из‑за чего они более подвержены переломам. Для женщин в возрасте 50 лет риск перелома позвоночника составляет около 15,5 %, шейки бедра — 17,5 %, костей запястья — 16 %, а любого из трех этих участков — 39,7 %. У половины 50‑летних женщин в течение последующей жизни случается какой-либо перелом, связанный с остеопорозом.
Симптомы
На ранних стадиях, когда потеря костной массы невелика, остеопороз протекает бессимптомно. По мере прогрессирования болезни могут появиться следующие признаки:
- появление переломов даже при слабом механическом воздействии;
- боли в спине, причиной которых могут быть переломы позвонков;
- уменьшение роста;
- сутулость, формируется грудной кифоз (“горб”).
Диагностика заболевания
Опрос и осмотр
При осмотре доктор измерит рост пациента и вес, сравнит их с предыдущими. Резкое уменьшение роста может говорить о компрессионном переломе позвонка. Затем врач осмотрит грудную клетку на предмет деформации, спину — на наличие складок (симптом “лишней кожи”). Об остеопорозе может говорить уменьшение интервала между рёбрами и гребнями подвздошных костей.
Определить риск переломов в ближайшие 10 лет можно с помощью опросника FRAX (Fracture Risk Assessment Tool). Он подходит для мужчин старше 50 лет и всех женщин в постменопаузе. Алгоритм разработан Всемирной организацией здравоохранения и позволяет определить группы с высокой вероятностью переломов.
Лабораторное обследование
Поставить диагноз “остеопороз” только по анализу крови нельзя. Но если врач заподозрил низкую прочность костей, в поиске причины помогут следующие тесты:
- Клинический анализ крови.
- Биохимический анализ крови:
- креатинин;
- мочевина;
- белок и белковые фракций;
- фосфор и кальций сыворотки (обычно в пределах нормы при остеопорозе, но может быть повышен при других заболеваниях костей);
- витамин D.
- Исследования на гормоны:
- паратиреоидный и тиреотропный гормон;
- тироксин;
- фолликулостимулирующий гормон;
- тестостерон.
Также для диагностики метаболизма костной ткани проводят определение уровней следующих показателей:
- остеокальцин;
- N‑терминальный пептид и С‑терминальный пептид проколлагена 1-го типа (P1NP, C1NP);
- костный сиалопротеин;
- дезоксипиридинолин;
- С‑терминальный телопептид коллагена 1-го типа;
- тартрат‑резистентная кислая фосфатаза (TRAP5b);
- гидроксипролин;
- общая активность щелочной фосфатазы;
- пиридиновые связи коллагена (в моче).
Функциональная, лучевая и инструментальная диагностика
Денситометрия — основной метод скрининга и диагностики остеопороза. В этом тесте определяют минеральную плотность костной ткани и степень снижения костной массы. Его надо регулярно проходить всем женщинам старше 65 лет и мужчинам старше 70 лет. Женщинам моложе 65 и мужчинам 50-69 лет денситометрию назначают, если они входят в группу риска по остеопорозу.
Денситометрия может проводиться с помощью УЗИ, но чаще используется рентгеновская денситометрия (двухэнергетическая рентгеновская абсорбциометрия), которая позволяет измерять плотность костей всего скелета.
Снижение минеральной плотности костной ткани на 2,5 и более стандартных отклонений по Т‑критерию позволяет установить диагноз “остеопороз” и назначить терапию.
Рентген грудного и поясничного отделов позвоночника в боковой проекции помогает выявить компрессионные переломы тел позвонков.
Остеосцинтиграфия, магнитно‑резонансная томография и мультиспиральная компьютерная томография скелета могут быть назначены в качестве дополнительных методов диагностики.
Лечение
Цели лечения
Основная задача лечения при остеопорозе — снизить риск переломов, поскольку часто они приводят к трагическим последствиям, надолго обездвиживая пациентов и приковывая к постели. Если перелом всё‑таки произошёл, необходимо хирургическое лечение с последующим курсом реабилитации.
Образ жизни и вспомогательные средства
Образ жизни при остеопорозе важен в качестве профилактики (см. раздел “Профилактика”).
Лекарства
Лекарственная терапия остеопороза имеет три основные задачи: остановить разрушение костной ткани, восстановить гормональный баланс организма и пополнить запасы строительных веществ для костей. Это может обеспечить комплексная терапия препаратами из разных групп.
- Бисфосфонаты (золедроновая кислота, алендронат, ризедронат, ибандронат) замедляют разрушение костной ткани.
- Аналоги женских гормонов (тиболон и др.) назначаются женщинам после удаления матки и придатков, чтобы предотвратить все типы переломов.
- Паратиреоидный гормон и аналоги (терипаратид, абалопаратид) нормализуют обмен кальция и фосфора, снижают риск развития переломов.
- Модуляторы рецепторов эстрогена (ралоксифен, базедоксифен) уменьшают риск переломов позвоночника.
- Деносумаб — препарат на основе моноклональных антител — улучшает минерализацию костей и укрепляет их.
- Кальцитонин — гормон, регулятор обмена кальция и фосфора. Применяется в качестве альтернативного метода лечения при непереносимости препаратов из других групп. Эффективен для снижения риска переломов позвоночника, в меньшей степени бедра и других костей.
- Витамин D3 — важнейший регулятор обмена веществ в костях. Применяется у мужчин и женщин в адекватных дозировках, которые должен подбирать врач.
- Кальций назначается женщинам в качестве дополнительной терапии.
Процедуры
При реабилитации после операций по поводу переломов применяется физиотерапия и лечебная физкультура.
Хирургические операции
Все пациенты с переломами шейки бедра нуждаются в хирургическом лечении независимо от возраста. Наилучшие результаты даёт протезирование с установкой искусственного сустава.
Компрессионные переломы позвонков могут лечиться без операции. Лечение переломов других костей подбирается индивидуально.
Восстановление и улучшение качества жизни
Зачастую пациенты с переломами шейки бедра остаются прикованными к постели или инвалидной коляске. Чтобы предотвратить это, необходимо как можно раньше проводить хирургическое лечение, а после него — курс полноценной реабилитации, лечебной физкультуры и физиотерапии. Чем раньше после перелома пациент снова станет активен, тем меньше вероятность инвалидности и лучше будет качество его жизни.
Возможные осложнения
Остеопороз опасен частыми переломами костей. С этим связаны все прочие осложнения:
- повторные переломы той же или других костей;
- сильная боль после перелома;
- обездвиженность пациента;
- деформации костей;
- потеря способности к самообслуживанию и труду.
Профилактика
Меры профилактики остеопороза несколько различаются для мужчин и женщин, но также имеют и общие пункты.
Женщинам после климакса рекомендуют принимать препараты кальция, витамина D3, а также заместительную гормонотерапию под наблюдением гинеколога-эндокринолога. Необходим регулярный скрининг — денситометрия, а при первых признаках остеопороза — курс лечения препаратами алендроновой кислоты под контролем ревматолога.
Мужчинам препараты кальция не рекомендуют, поскольку излишний кальций может повышать риск образования бляшек в сосудах. Витамин D3 мужчинам рекомендуется в виде масляного раствора в умеренных дозах под контролем УЗИ почек, чтобы избежать образования камней. Укрепить кости и снизить риск остеопороза помогают силовые физические упражнения. При этом необходим периодический контроль врача, чтобы не допускать резкого повышения артериального давления.
Как мужчинам, так и женщинам для профилактики остеопороза рекомендуется:
- отказ от вредных привычек (курение, алкоголь);
- нормализация массы тела;
- достаточное потребление белковой пищи;
- умеренная аэробная физическая нагрузка.
Прогноз
При раннем выявлении заболевания и своевременно начатом лечении прогноз благоприятный.
Какие вопросы нужно задать врачу
- Как можно предотвратить остеопороз?
- Нужно ли пройти обследование членам семьи?
- Какие программы скрининга существуют?
- Как часто нужно наблюдаться у специалиста?
- Какие возможности лечения существуют?
- Как и где можно пройти курс реабилитации после перелома?
Список использованной литературы
- International Osteoporosis Foundation.
- Monique Bethel and other. “Osteoporosis”, 2019.
- Sözen T, Özışık L, Başaran NÇ. An overview and management of osteoporosis. Eur J Rheumatol. 2017 Mar;4(1):46-56.
- WebMD. Osteoporosis Health Center Guide.
- Г.А.Мельниченко, Ж.Е.Белая, Л.Я. Роджинская и др. “Федеральные клинические рекомендации по диагностике, лечению и профилактике остеопороза”, 2017 г.
- “Pharmacological Management of Osteoporosis in Postmenopausal Women: An Endocrine Society Clinical Practice Guideline”, 2019.
- “Bone Mass Measurement: What the number mean”. NIH Osteoporosis and Related Bone Diseases National Resource Center.
- Мкртумян А. М., Бирюкова Е. В. Бисфосфонаты в терапии постменопаузального остеопороза. Лечащий врач. – 2007. – Т. 2. – С. 78-80.
Источник
