Остеопороз кисти руки после перелома
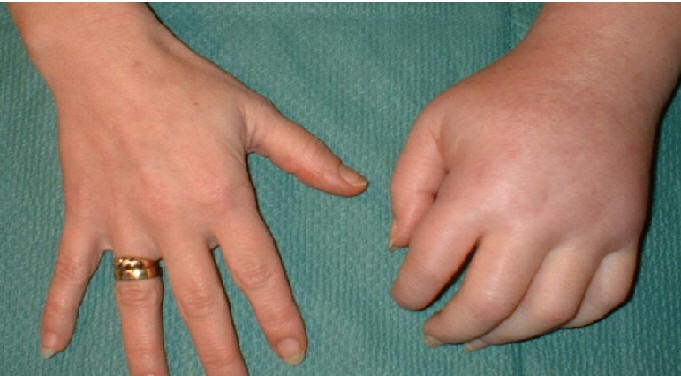
Остеопорозом называется патологическое состояние костной ткани, сопровождающееся нарушениями структуры кости. Как следствие, кости начинают рыхлеть и ослабляются, ввиду чего возрастает вероятность возникновения переломов. Одной из форм данного заболевания является остеопороз рук.
Что такое остеопороз рук?
Снижение плотности костной ткани наступает вследствие нарушенного накопления и усвоения кальция организмом
Речь идет о заболевании костной системы, поражающем кисти рук. Недуг вызывает значительное снижение плотности костной ткани, что приводит к ее повышенной хрупкости.
Больные остеопорозом суставов кистей рук могут получить травму даже при малейшем силовом воздействии. Это может быть несильный удар или поднятие незначительных грузов, после чего возникает перелом кисти.
Основной причиной данной патологии выступает нарушенное накопление и усвоение кальция организмом. Развитие остеопороза может происходить под воздействием внешних факторов или являться следствием какого-либо заболевания. Болезнь характеризуется скрытыми проявлениями на начальных стадиях, что в значительной степени затрудняет ее своевременную диагностику.
Причины
Остеопороз кистей рук возникает на фоне нарушений обменных процессов фосфора и кальция при усиленном их выведении из организма. Таким образом, количества макроэлементов оказывается недостаточно для того, чтобы сформировать крепкую костную систему.
Основными причинами данного заболевания являются:
- гормональный дисбаланс;
- возрастные изменения;
- заболевания эндокринных желез;
- генетическая предрасположенность;
- длительный прием определенных лекарственных препаратов;
- ферментативная недостаточность;
- заболевания кроветворной системы;
- онкологические процессы;
- заболевания ревматического характера;
- хроническая почечная недостаточность.
Кроме того, спровоцировать данное заболевание могут такие факторы:
- малая двигательная активность;
- алкоголизм;
- курение;
- неправильное питание, переедание или недоедание;
- употребление крепкого кофе в больших количествах.
Виды остеопороза рук
На запущенных стадиях остеопороза необходимо заменить больные суставы
Остеопороз рук классифицируется современной медициной по целому ряду критериев.
По распространенности различают два вида заболевания:
- Очаговый. Поражение затрагивает отдельные фрагменты костных тканей, образуя очаги различных размеров.
- Диффузный. Характеризуется вовлечением в патологический процесс всей костной системы. Эта форма отличается более тяжелым течением, нежели предыдущая, и на запущенных стадиях требует проведения операции по замене суставов.
По мере своего прогрессирования данное заболевание проходит четыре стадии. На первых двух оно хорошо излечивается консервативными методами, однако практически не поддается диагностике и не имеет выраженных клинических симптомов. Заметная симптоматика появляется тогда, когда недуг доходит до третьей стадии своего развития, приводя к возникновению тяжелых и необратимых последствий.
Рассмотрим стадии заболевания более подробно:
- Первая стадия характеризуется отсутствием клинических симптомов и не выявляется на рентгенограмме.
- Вторая стадия. Возможен незначительный дискомфорт в области пораженных суставов, который большинство больных списывает на переутомление. На рентгене болезнь все так же не проявляется. Выявить изменения в костной структуре на данной стадии можно лишь посредством денситометрии.
- Третья стадия. Появляются характерные боли, которые могут присутствовать не только при активной деятельности, но и в состоянии покоя. Пациент страдает от повышенной утомляемости. Возможно наличие первых внешних проявлений недуга. Изменения приобретают необратимый характер. Кости становятся ломкими.
- Четвертая стадия. Как правило, на данной стадии пациенту присваивается инвалидность. Консервативная терапия применяется лишь для сдерживания прогресса заболевания. Для возвращения к полноценной жизни больной нуждается в хирургическом вмешательстве.
В зависимости от причины развития заболевания возможно его разделение на следующие виды:
- Кортикостероидный. Данная форма недуга проявляется вследствие длительного приема гормонов.
- Постклимактерический. Проявляется у лиц женского пола в результате дефицита половых гормонов.
- Старческий. Развитие остеопороза рук происходит ввиду общего старения организма. Как правило, данная форма недуга проявляется у лиц старше 65 лет.
- Идиопатический. Эта форма болезни может развиться у любого человека, вне зависимости от возраста и пола. Причины появления заболевания являются до конца неизученными.
- Вторичный. Развивается на фоне таких патологий, как сахарный диабет, гипотиреоз, онкология и т. д.
Симптомы заболевания
Остеопороз рук характеризуется наличием следующих признаков:
- быстрая утомляемость;
- боли в кистях рук и пальцах, возникающие без видимых причин;
- судороги в кончиках пальцев, наблюдающиеся в ночное время;
- желтый налет на зубах;
- ранняя седина.
Что будет, если недуг не лечить?
Отсутствие лечения остеопороза может привести к инвалидности рук
Остеопороз кистей требует скорейшего лечения, поскольку по мере прогрессирования заболевания патологический процесс затрагивает все новые ткани, вызывая необратимые последствия. На последних стадиях данный недуг практически не поддается терапии и требует хирургического вмешательства.
Если при остеопорозе пальцев рук пациент не получит адекватного лечения, то последствия будут такими:
- постоянные боли, возникающие даже в состоянии покоя, не дадут больному совершать движения пальцами, необходимые для повседневной жизни и трудовой деятельности;
- со временем кости станут настолько ломкими, что даже незначительное воздействие будет вызывать перелом;
- общее состояние пациента ухудшится, появится быстрая утомляемость, слабость;
- на фоне физического дискомфорта значительно ухудшится и эмоциональное состояние больного – возникнет депрессия и апатия.
Диагностика
Чтобы безошибочно определить развитие остеопороза кистей рук, применяются следующие методики:
- Рентгенография. Позволяет рассмотреть изменения костных структур.
- Денситометрия. Исследование плотности костных тканей.
- МРТ и КТ. Методики показывают внутреннее состояние пораженных участков.
- Биохимические анализы крови и мочи. Позволяют определить скорость выведения кальция и фосфора из организма.
- Генетические исследования. Проводятся при подозрениях на генные мутации.
Лечение остеопороза кистей рук
Физиотерапия воздействует на костные ткани и усиливает эффект медикаментозного лечения
Поскольку данная патология способна оказывать непосредственное влияние на жизнедеятельность пациента в целом, то ее устранением занимается несколько специалистов:
- эндокринолог;
- ревматолог;
- травматолог;
- ортопед.
При лечении остеопороза кистей рук практикуется комплексный подход, который включает в себя следующие методики:
- Медикаментозная терапия. Лекарства позволяют поддерживать организм в тонусе, обогащая костные структуры кальцием и фосфором.
- Физиотерапевтические процедуры. Применяются для местного воздействия на пораженные ткани и позволяют в значительной степени усилить эффект терапии.
- ЛФК. Разработка суставов и сухожилий, а также увеличение мышечной массы позволяют в некотором роде компенсировать повышенную ломкость костей.
- Диетотерапия. Питание назначается каждому пациенту индивидуально и предполагает исключение из рациона потенциально вредных продуктов. Диета направлена на обогащение костей кальцием и полезными микроэлементами.
- Народные методики. Средства народной медицины способны усилить действие официальных лекарств. Но принимать их следует только по назначению врача. К примеру, много кальция содержит яичная скорлупа, которая перетирается в порошок и принимается по индивидуальному курсу.
- Массаж. Подобные процедуры позволяют облегчить общее состояние больного, но выполнять их должен исключительно профессионал. Особенностью массажа при остеопорозе рук является мягкое воздействие на пораженные кости и суставы.
- Замена суставов. Это крайняя мера лечения остеопороза кисти, которая назначается в наиболее запущенных случаях. Если поражение распространилось на весь сустав, то он подлежит замене в ходе хирургической операции.
Прогноз
Лечение остеопороза на ранних стадиях развития увеличивает шансы на полное выздоровление
Успешное лечение остеопороза рук зависит от своевременности проведения лечебных процедур. Чем раньше будет начато лечение, тем больше будет шансов у пациента вернуться к нормальной жизнедеятельности. Заболевание успешно лечится на первой и второй стадиях. На третьей стадии пациенту может потребоваться замена одного или нескольких суставов. На четвертой стадии больному присваивается инвалидность ввиду невозможности полностью устранить последствия недуга.
Источник
Остеопороз — хроническое заболевание, суть которого состоит в постепенном уменьшении минеральной плотности костей и повышении их хрупкости. Процесс может охватывать все элементы скелета или протекать локализовано. Остеопороз после перелома костей относится к очаговой разновидности патологии.
В области травмы происходит местное ускорение резорбции, процесс реабилитации затягивается на неопределенное время. Такие осложнения наблюдаются у каждого третьего человека, перенесшего переломы.
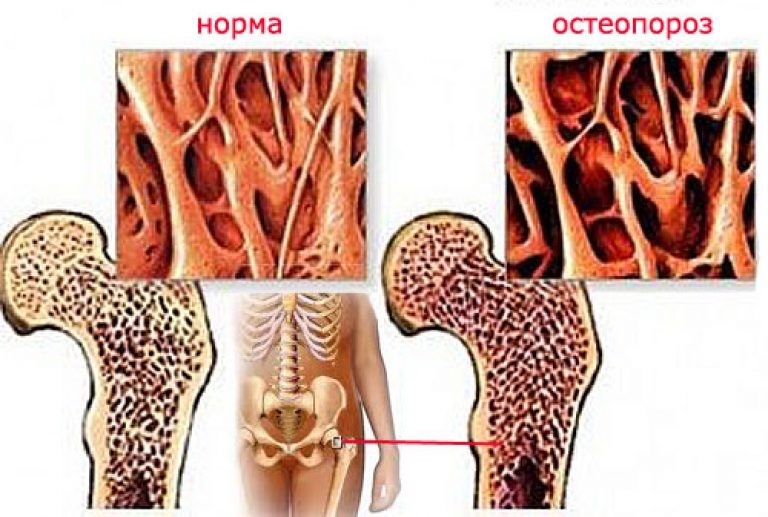
Патогенез посттравматического остеопороза
Эта разновидность болезни является вторичной. На фоне нейродистрофических нарушений происходит разрушение костной ткани, ускоряется вымывание кальция. Усугубляют положение сопутствующие сбои микроциркуляции и лимфообращения. Встраивание минералов в элементы скелета ухудшается. Поэтому регенерация костного разлома значительно замедляется.
Формируются очаги (пятна) разрежения пораженного участка скелета, которые хорошо видны на рентгеновских снимках. Отсюда название формы заболевания — пятнистый остеопороз.
На патологический процесс реагируют окружающие мягкие ткани и сухожильно-связочный аппарат прилегающих суставов. В свою очередь, это негативно сказывается на реабилитации пациента.
Наиболее часто страдают бедро, голеностоп, лучевая кость, плечевой сустав. Особенно опасны в этом плане переломы со смещением. Локальное развитие остеопороза в травмированной области описал доктор Зудек.
Синдром, названный его именем, чаще развивается у пожилых людей, имеющих серьезные проблемы со здоровьем. Кроме того, негативными факторами являются алкоголизм, наркомания и вынужденный прием некоторых лекарств.
Почему развивается пятнистый остеопороз
У четырех пациентов из пяти посттравматическая форма патологии выявляется в достаточное ранние сроки — через две-три недели после травмы. Поэтому не все медики разделяют мнение, что нейродистрофический процесс в костях развивается вследствие вынужденной иммобилизации после перелома рук или ног. Этиология этой локальной формы остеопороза не окончательно установлена.
Нередко резорбция развивается после операций на костях, некорректно проведенных костно-мозговых пункций, внутрисуставных блокад, нарушениях техники иммобилизации. К возникновению синдрома Зудека после перелома может привести несоблюдение пациентом врачебных рекомендаций.
На развитие пятнистого остеопороза оказывают влияние фоновые, или провоцирующие, факторы. К ним относятся следующие моменты:
- переохлаждение пораженной конечности;
- локальное воспаление мягких тканей и надкостницы в области полученной травмы;
- снижение иммунной защиты;
- наличие онкологических и других серьезных заболеваний, в том числе аутоиммунного характера;
- нарушения обмена минералов различного генеза;
- эндокринологическая патология, в частности некомпенсированный сахарный диабет, опухоль гипофиза или надпочечников;
- хронические перегрузки.
Проявления патологии
Процесс резорбции некоторое время происходит скрытно, так как пациента больше всего беспокоят боли в области травмы и вынужденная неподвижность пораженной конечности. Постепенно неприятные симптомы должны стать менее выраженными, но при развитии синдрома Зудека они не проходят и даже имеют тенденцию к усилению.
Болевой синдром в этом случае отличается стойкостью, интенсивностью и разнообразием проявлений. Чаще боли имеют ноющий, грызущий, сверлящий характер, усиливаются по ночам и на фоне физической усталости, стрессов, мало поддаются действию противовоспалительных, обезболивающих средств и другим методам терапии. Характерна иррадиация болей по всей конечности.

При осмотре пораженной области доктор отметит следующие патологические моменты:
- отечность мягких тканей;
- покраснение кожи с синюшным оттенком;
- болезненность при прикосновениях;
- ограничения движений;
- хруст или скрип в контактном суставе;
- значительное снижение силы в прилегающих к нему мышцах.
Способы выявления болезни
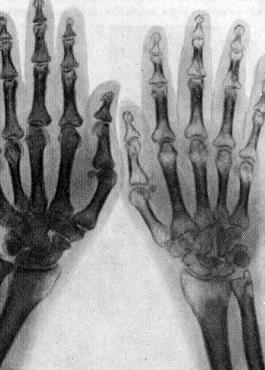 Основной метод диагностики — рентгенография травмированной вследствие перелома кости. При этом выявляется пятнистый остеопороз, для которого характерно появление очагов пониженной минеральной плотности. Обычно они имеют округлую форму и хаотичное расположение.
Основной метод диагностики — рентгенография травмированной вследствие перелома кости. При этом выявляется пятнистый остеопороз, для которого характерно появление очагов пониженной минеральной плотности. Обычно они имеют округлую форму и хаотичное расположение.
Характерные признаки: множественные очаги повышенной прозрачности в дистальных областях голени или фаланг, которые не имеют четких контуров и визуализируются на неизмененном фоне кости.
При обследовании на МРТ видна возросшая пористость костной структуры.
Как справиться с проблемой
Комплексное лечение локального остеопороза включает следующие разделы:
- лекарственные препараты;
- физиотерапевтические процедуры;
- лечебная физкультура и дыхательная гимнастика;
- психотерапия;
- охранительный режим с исключением переохлаждений, физических перегрузок и стрессов;
- нормализация питания.
Терапия длительная, об этом нужно предупредить пациента. Он должен быть уверен в возвращении здоровья при условии тщательного следования врачебным рекомендациям. В этом случае прогноз болезни благоприятный.
Использование лекарственных средств
Основными задачами медикаментозного лечения являются замедление очагового разрежения, усиление остеосинтеза и ускорение встраивания кальция в костные структуры. Также необходимо уменьшить болевой синдром и улучшить психо-эмоциональный фон.
Чтобы укрепить кости, врачи назначают Миакальцик, Кальций D3 Никомед, препараты из группы бисфосфонатов. Иногда применяются эстрогены, глюкокортикоидные гормоны. Обязательным является курсовой прием витаминно-минеральных комплексов, обогащенных кальцием и витамином D.
Для снятия мучительного болевого синдрома коротким курсом используют нестероидные противовоспалительные средства (Кеторол, Мовалис). В запущенных случаях для нормализации психологического состояния назначают антидепрессанты. Также необходимы витамины, иммуностимуляторы, седативные средства растительного происхождения.
Вспомогательные методы воздействия
В реабилитационном периоде физиотерапия усиливает действие лекарственных средств. С помощью различных процедур можно уменьшить боли и нормализовать мышечный тонус, улучшить обмен веществ и регенерацию в костной ткани.
Наиболее эффективны следующие методики:
- электрофорез с растворами кальция и других минералов на поврежденную область;
- фонофорез с использованием сосудистых и противовоспалительных средств;
- электростимуляция мышц в области перелома;
- массаж пораженной конечности с исключением болевых ощущений.
В некоторых лечебных центрах используется гравитационная терапия. Во время процедуры с помощью специальных аппаратов усиливается приток крови к ногам за счет гравитационного воздействия.
Это способствует усиленному поступлению кислорода и питательных веществ к пострадавшим отделам скелета. Искусственная стимуляция метаболизма формирует дополнительные капилляры, что ускоряет восстановление костных участков и уменьшает очаги деминерализации.
В процессе восстановления большая роль отводится лечебной гимнастике. Применение ЛФК приводит к следующим результатам:
- улучшение обмена веществ и состояния сердечно-сосудистой системы;
- восстановление утраченного из-за болезни двигательного стереотипа;
- увеличение сократительной способности и силы мышц;
- профилактика образования контрактур;
- создание позитивного настроя и уверенности в излечении.
Чтобы добиться положительной динамики и быстрее вернуться к активной жизни, пациент должен регулярно выполнять упражнения в домашних условиях, постепенно наращивая нагрузки.
После адекватной комплексной терапии контрольная магнитно-резонансная томография показывает увеличение толщины кортикального слоя, костных трабекул, возрастание минерализации участков скелета.
Корректировка питания
Большое значение имеет изменение диеты. Питание должно быть отрегулировано так, чтобы кальций и витамины поступали в достаточном количестве, быстро усваивались. Для этого рацион обогащается следующими продуктами:
- молоко и молочнокислые производные;
- твердые сыры;
- жирная морская рыба, морепродукты;
- яйца;
- овощи, зелень;
- фрукты, ягоды;
- орехи.
Из хлебо-булочных продуктов предпочтение следует отдавать изделиям грубого помола с отрубями, семечками. Нужно больше пить полезных напитков: отваров ягод шиповника, свежевыжатых овощных и фруктовых соков, зеленого чая, минеральной воды, соответствующей кислотности желудочного сока.
Следует исключить или резко ограничить кофе, крепкий чай, газированные напитки, алкоголь. Также нужно меньше есть мяса, печени, яблок и других продуктов, богатых железом, препятствующих активному всасыванию минералов в кишечнике. Чтобы не было белкового голодания, диетологи рекомендуют употреблять горох, фасоль и другие бобовые, ценные высоким содержанием растительного белка.
Такая диета должна неукоснительно соблюдаться и стать частью образа жизни, как минимум на 1—2 года.
Как предотвратить осложнения переломов
От получения травм никто не застрахован. Перелом любой кости может обернуться серьезными осложнениями, в том числе развитием посттравматического остеопороза. Чтобы этого не произошло, нужно соблюдать предписания травматолога-ортопеда — исключить нагрузки, переохлаждение. После снятия гипса постепенно расширять двигательный режим.
Большое значение имеет забота о здоровье с раннего возраста. Нужно вести здоровый образ жизни, исключив употребление алкоголя и табака, много двигаться, бывать на свежем воздухе. Человек должен получать достаточное количество минералов и питательных веществ с едой и витаминными комплексами. Эти простые меры помогут избежать проблем с костями. Если организм не будет испытывать дефицита кальция и витамина D, перелом не обернется дополнительными проблемами.
Заключение
Возникновение остеопороза после перелома значительно замедляет реабилитацию пациента. Патология плохо поддается лечебному воздействию. Поэтому важно ранее выявление очаговой резорбции и назначение комбинированной активной терапии. Для выздоровления пациент должен скрупулезно выполнять все врачебные рекомендации.
Источник
