Остеопороз постменопаузный мкб 10

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Постменопаузальный остеопороз.
Постменопаузальный остеопороз
Описание
Постменопаузальный остеопороз. Патологическая деструкция костной ткани, вызванная системными обменными нарушениями вследствие гипоэстрогении. В половине случаев протекает скрыто и диагностируется после возникновения перелома. Может проявляться болями в крестце, пояснице, межлопаточной области, костях таза, предплечья и голени, искривлением позвоночника, уменьшением роста. Диагностируется при помощи денситометрии, определения уровня кальция, фосфора, маркеров костной резорбции, кальцитонина, паратгормона. Для лечения используют гормональные средства, ингибиторы остеорезорбции, стимуляторы остеосинтеза, препараты кальция и витамина D.
Дополнительные факты
Первичный постменопаузальный остеопороз — наиболее распространенный вариант остеопоретической болезни, составляющий более 85% в структуре этого метаболического заболевания костно-мышечной системы. По данным ВОЗ, денситометрически подтвержденное снижение минеральной плотности костей и нарушение их микроархитектоники наблюдается у 30-33% женщин старше 50 лет. В России частота типичных для остеопороза переломов предплечья составляет более 560 случаев на 100 тысяч пациенток постменопаузального возраста, остеопоретических переломов бедра — свыше 120 на 100 тыс. Социальная значимость патологии определяется ее влиянием на инвалидизацию и смертность пожилых женщин.
 Постменопаузальный остеопороз
Постменопаузальный остеопороз
Причины
Уменьшение костной массы и нарушение микроархитектоники костей во время постменопаузы связано с инволютивными процессами, происходящими в женском организме, и возрастным изменением стиля жизни. Специалисты в сфере гинекологии подробно изучили причины расстройства и предрасполагающие факторы. К возникновению остеопороза у пожилых женщин приводят:
• Снижение уровня эстрогенов. Женские половые гормоны участвуют в метаболизме кальция — важного структурного компонента костей, обеспечивающего их прочность, обновление и восстановление костной ткани. Гипоэстрогения развивается при недостаточности или угасании функции яичников, медикаментозном подавлении секреции эстрогенов, хирургическом удалении органа у пациенток с опухолями, эндометриозом, внематочной беременностью.
• Нерациональное питание. Дефицит кальция возникает при ограниченном потреблении молокопродуктов, рыбы, диетических сортов мяса, бобовых, зелени, овощей, фруктов на фоне избытка легкоусвояемых углеводов, жиров, кофе, крепкого чая. Подобный рацион отличается низким содержанием кальция, веществ, которые способствуют усвоению минерала организмом, и повышенной концентрацией ингибиторов его всасывания в кишечнике.
• Низкая двигательная активность. С возрастом подвижность женщины уменьшается. Ситуация усугубляется снижением времени естественной инсоляции, наличием избыточного веса, заболеваний и патологических состояний, ограничивающих способность к самостоятельному передвижению, — длительным постельным режимом при лечении хронической соматической патологии, последствиями перенесенных нарушений мозгового кровообращения и инфарктов.
Факторами риска возникновения остеопороза в постменопаузальный период являются возраст, превышающий 65 лет, принадлежность к европеоидной расе, ранний климакс, дефицит массы тела, наличие в анамнезе дисгормональных расстройств, курение, злоупотребление спиртным. Не исключено влияние наследственности — заболевание чаще выявляют у женщин, близкие родственники которых страдали остеопорозом или имели частые переломы. Вероятность поражения костной системы также повышается при более чем трехмесячном приеме глюкокортикоидных препаратов, оказывающих влияние на кальциевый обмен.
Патогенез
При постменопаузальном остеопорозе нарушается баланс между остеосинтезом и остеорезорбцией — основными механизмами ремоделирования костной ткани. На фоне дефицита эстрогенов снижается секреция кальцитонина — гормона щитовидной железы, являющегося функциональным антагонистом паратгормона, повышается чувствительность костной ткани к резорбтивному действию гормона паращитовидной железы. Основной эффект паратгормона — увеличение концентрации кальция в крови за счет усиленного транспорта через кишечную стенку, реабсорбции из первичной мочи и остеорезорбции. Параллельно с этим активируются остеокласты — клетки, разрушающие костную ткань, инсулиноподобные факторы роста 1 и 2, остеопротогерин, трансформирующий β-фактор, колониестимулирующий фактор и другие цитокины, усиливающие костную резорбцию.
Дополнительными элементами патогенеза, способствующими развитию остеопороза, становятся ухудшение всасывания минерала из-за субатрофии кишечного эпителия и дефицита витамина D, для достаточной секреции которого требуется более длительное пребывание на солнце. Снижение двигательной активности в постменопаузальном периоде приводит к уменьшению динамических нагрузок на костно-мышечный аппарат, что также замедляет процессы его ремоделирования. Ситуация усугубляется ухудшением всасывания кальция в кишечнике и его усиленной экскрецией с мочой при приеме глюкокортикоидов, часто применяемых в схемах лечения эндокринных, аутоиммунных, воспалительных и других болезней, которыми страдают пожилые пациентки.
Симптомы
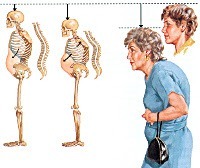
Практически у половины женщин заболевание протекает бессимптомно и выявляется только после перелома, вызванного незначительной травмой. В остальных случаях симптоматика прогрессирует постепенно. По мере потери костной массы пациентка начинает ощущать боли в пояснично-крестцовой области, усиливающиеся во время поднятия тяжелых предметов, поворотов, ходьбы. В последующем появляется ощущение тяжести в межлопаточном пространстве, болезненность в тазовом кольце, длинных трубчатых костях голени. Чтобы избавиться от болей и дискомфорта, на протяжении дня требуется дополнительный отдых в положении лежа.
Ассоциированные симптомы: Боль в костях таза. Боль в крестце. Боль в позвоночнике. Боль в пояснице. Плаксивость.
Возможные осложнения
Наиболее серьезным последствием постменопаузального остеопороза является инвалидизация вследствие искривления позвоночника и частых переломов конечностей, усугубляемых постоянными болевыми ощущениями в костях. Пациентке сложно передвигаться не только на большие расстояния, но и по дому, ухаживать за собой, выполнять простые бытовые действия. Существенное ухудшение качества жизни может спровоцировать эмоциональные расстройства — тревожность, плаксивость, ипохондричность, склонность к депрессивному реагированию. У части женщин с остеопорозом отмечается длительная бессонница.
Диагностика
При выявлении у пациентки постменопаузального возраста компрессионных изменений позвоночника или типичных переломов конечностей в первую очередь необходимо исключить остеопороз. С диагностической целью используют методы, позволяющие оценить архитектонику костной ткани и степень ее насыщенности кальцием, а также обнаружить биохимические маркеры поражения костей. Наиболее информативными являются:
• Денситометрия. Современные двухэнергетические рентгеновские остеоденситометры с высокой точностью определяют, насколько снижена плотность костной ткани. С их помощью легко оценивать минерализацию «маркерных» костей (предплечья, тазобедренного сустава, поясничных позвонков) и всего организма. Метод применим для диагностики ранних стадий постменопаузального остеопороза. Вместо классического двухэнергетического исследования может выполняться ультразвуковой скрининг плотности костей (эходенситометрия), КТ-денситометрия.
• Биохимическое исследование крови. В ходе лабораторных анализов определяют содержание кальция, фосфора и некоторых специфических маркеров, свидетельствующих о нарушении ремоделирования костей. При усилении возрастной костной резорбции повышается уровень щелочной фосфатазы, остеокальцина в крови, дезоксипиридонолина в моче. При соотнесении с экскрецией креатинина достаточно специфичным является определение кальция в моче, содержание которого повышается при усилении резорбтивных процессов в костной ткани.
• Анализ содержания гормонов. Поскольку постменопаузальный остеопороз патогенетически связан с возрастным гормональным дисбалансом, показательным для диагностики является исследование уровня тиреокальцитонина (ТКТ) и паратирина. При инволютивном нарушении резорбции костей уменьшается концентрация кальцитонина в крови, при этом уровень паратиреоидного гормона остается нормальным или пониженным. Контрольное исследование содержания половых гормонов подтверждает естественную возрастную гипоэстрогению.
Дифференциальная диагностика
Дифференциальная диагностика проводится с сенильным и вторичным остеопорозом, злокачественными костными опухолями и метастазами в кости, миеломной болезнью, фиброзной дисплазией, болезнью Педжета, обычными травматическими переломами, сколиозом, остеохондропатией позвоночника, периферической нейропатией. При необходимости пациентку консультируют ортопед, травматолог, эндокринолог, нефролог, онколог, невропатолог, ревматолог, гематолог.
Лечение
Основной целью терапии является предотвращение возможных переломов за счет улучшения минерализации и архитектоники костей с одновременным повышением качества жизни пациенток. Для этого применяется комплексная антиостеопоретическая терапия, направленная на различные звенья патогенеза заболевания. Стандартная схема лечения остеопороза, вызванного постменопаузальными изменениями в организме женщины, включает следующие группы препаратов:
• Ингибиторы костной резорбции. Эстрогены, их комбинации с прогестинами или андрогенами предотвращают преждевременное разрушение костей и рекомендуются при сохранении климактерических проявлений в первые годы постменопаузы. При наличии противопоказаний или отказе пациентки от приема половых гормонов возможна их замена фитоэстрогенами, селективными модуляторами эстрогенной активности или рецепторов к эстрогенам. Кроме заместительной гормонотерапии эффект замедления резорбции оказывают кальцитонин, бисфосфонаты, препараты стронция.
• Стимуляторы образования костей. Усилению остеогенеза способствует назначение паратиреоидного гормона, анаболических стероидов, андрогенов, соматотропина, фторидов. Ускоренное ремоделирование костей при применении этих лекарственных средств достигается за счет активации остеобластов, усиления анаболических процессов, стимуляции гидроксилирования. Следует учитывать, что при постменопаузальных расстройствах применение таких препаратов ограничено рядом противопоказаний и возможных осложнений.
• Средства многопланового действия. Минерализация и архитектоника костной ткани улучшается при приеме препаратов кальция, особенно в комбинации с витамином D, что позволяет относить такие средства к категории базовых. Разносторонний эффект на процессы остеогенеза и разрушения костей также оказывают оссеино-гидроксилатный комплекс и флавоновые соединения, которые при минимальной вероятности осложнений эффективно тормозят функцию остеокластов, ответственных за резорбцию и деминерализацию, стимулируя остеобластный остеопоэз.
Результативное лечение остеопороза у женщин постменопаузального возраста невозможно без коррекции образа жизни и диеты. Пожилым больным рекомендованы умеренные физические нагрузки с исключением падений, подъема тяжестей, резких движений. В рацион необходимо добавить продукты, богатые кальцием, — молоко, творог, твердый сыр, бобовые, рыбу, другие морепродукты, отказавшись от злоупотребления кофе и спиртными напитками.
Профилактика
Хотя постменопаузальный остеопороз является прогрессирующим заболеванием, регулярное поддерживающее лечение и здоровый образ жизни позволяют существенно уменьшить вероятность переломов. С профилактической целью женщинам в постменопаузе рекомендован прием препаратов кальция, содержащих витамин D, дозированные инсоляции, коррекция диеты, достаточная физическая активность с учетом возрастной нормы, отказ от курения, ограниченное потребление продуктов, содержащих кофеин (кофе, чая, шоколада, колы, энергетиков). При выявлении признаков остеопороза эффективной защитой от нагрузок, провоцирующих переломы, могут стать корсеты и протекторы бедра.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Постменопаузальный остеопороз — мультифакторное системное заболевание скелета, характеризующееся уменьшением костной массы и нарушением микроархитектоники костной ткани, что приводит к повышенной ломкости костей, развивается после естественной или хирургической менопаузы.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Код по МКБ-10
M81.0 Постменопаузный остеопороз
Эпидемиология
Остеопороз занимает 4-е место после сердечно-сосудистых, онкологических заболеваний и болезней органов дыхания. Частота постменопаузального остеопороза в развитых странах составляет 25-40% с преобладанием его среди женщин белой расы. Частота остеопороза у женщин старше 50 лет составляет 23,6%.
[12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22]
Факторы риска
Обследовать на наличие постменопаузального остеопороза необходимо пациентов, у которых при сборе анамнеза обнаруживают факторы риска развития остеопороза:
- переломы костей в анамнезе;
- наличие остеопороза у близких родственников;
- пожилой возраст;
- низкую массу тела (индекс массы тела менее 20);
- позднее менархе (после 15 лет);
- раннюю менопаузу (до 45 лет);
- двустороннюю овариэктомию (особенно в молодом возрасте);
- длительную (более 1 года) аменорею или периоды аменореи и/или олигоменореи;
- более 3 родов в репродуктивном возрасте;
- длительную лактацию (более 6 мес);
- дефицит витамина D;
- сниженное потребление кальция;
- злоупотребление алкоголем, кофе, курение;
- избыточные физические нагрузки;
- малоподвижный образ жизни.
[23], [24], [25], [26], [27], [28], [29], [30], [31], [32]
Симптомы постменопаузального остеопороза
Симптомы остеопороза достаточно скудные. Заболевание характеризуется болью в позвоночнике, в области таза и большеберцовых костях, переломами губчатых костей (компрессионными переломами позвонков, переломами дистального отдела лучевой кости, лодыжек, шейки бедра). По мере прогрессирования остеопороза происходит деформация тел позвонков, усиливается мышечная слабость, изменяется осанка (формируется кифоз грудного отдела позвоночника), ограничиваются движения в поясничном отделе позвоночника, уменьшается рост.
Формы
Различают первичный и вторичный остеопороз. Первичный остеопороз развивается в климактерическом периоде. Вторичный остеопороз возникает на фоне следующих состояний:
- эндокринных заболеваний (гипертиреоза, гипопаратиреоза, гиперкортицизма, диабета, гипогонадизма);
- хронической почечной недостаточности;
- заболеваний желудочно-кишечного тракта, при которых снижается абсорбция кальция в кишечнике;
- длительной иммобилизации;
- недостаточности питания (дефицит витамина D, сниженное потребление кальция);
- избыточного потребления алкоголя, кофе, курения;
- длительного применения кортикостероидов, гепарина, антиконвульсантов.
[33], [34], [35]
Диагностика постменопаузального остеопороза
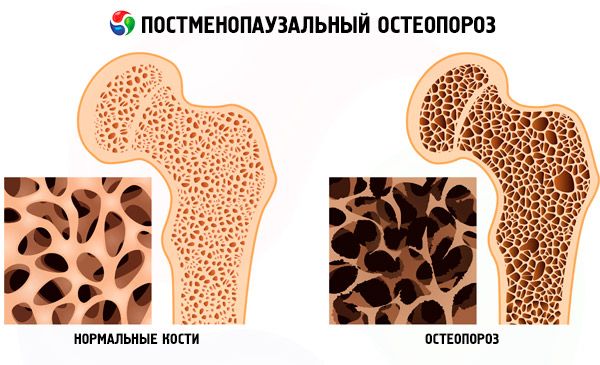
- Для подтверждения диагноза остеопороза или остеопении необходимо определить минеральную плотность костной ткани (МПКТ) с помощью костной денситометрии. Золотой стандарт среди методов костной денситометрии — двухэнергетическая рентгеновская денситометрия.
- Существуют также однофотонные денситометры для измерения МПКТ кисти, дистальных отделов костей предплечья и голени. Однако следует учитывать, что показатели МПКТ дистальных отделов костей у большинства женщин в климактерическом периоде мало отличаются от таковых в норме и не всегда отражают возрастные метаболические изменения.
- Ультразвуковая денситометрия пяточной кости также применяется для диагностики остеопороза.
- Рентгенологическая диагностика информативна только при потере более 30% костной массы.
- Биохимические маркеры костной резорбции в моче:
- ионизирующий кальций/креатинин;
- гидроксипролин/креатинин;
- структурные компоненты коллагена I типа (пиридолин и дезоксипирининолин);
- костная щелочная фосфатаза.
- Сывороточный остеокальцин.
[36], [37], [38]
Какие анализы необходимы?
Дифференциальная диагностика
Дифференциальную диагностику проводят при наличии:
- эндокринных заболеваний (гипертиреоза, гипопаратиреоза, гиперкортицизма, диабета, гипогонадизма);
- хронической почечной недостаточности;
- заболеваний желудочно-кишечного тракта, при которых снижается абсорбция кальция в кишечнике;
- длительной иммобилизации;
- недостаточности питания (дефиците витамина D, сниженном потреблении кальция);
- избыточном приеме алкоголя, кофе, курении;
- длительном применении кортикостероидов, гепарина, антиконвульсантов.
[39], [40], [41], [42], [43], [44], [45]
Лечение постменопаузального остеопороза
Цель лечения постменопаузального остеопороза — блокада процессов резорбции костной ткани и активация процессов ремоделирования (формирования) кости.
Немедикаментозное лечение постменопаузального остеопороза
При остеопорозе рекомендуют вести активный, здоровый образ жизни с умеренными физическими нагрузками. Особенно необходимо избегать резких движений, падений и подъема тяжестей.
В рацион питания необходимо включать продукты с высоким содержанием кальция (рыбу, морепродукты, молоко), а также исключить алкоголь, кофе и отказаться от курения.
Лекарственная терапия постменопаузального остеопороза
При постменопаузальном остеопорозе проводят патогенетическую системную заместительную гормональную терапию. Также применяют препараты других групп.
- Кальцитонин по 50 МЕ подкожно или внутримышечно через 1 день или по 50 МЕ интраназально 2 раза в день, курс от 3 нед до 3 мес при минимальных симптомах остеопороза или как поддерживающая терапия. При выраженном остеопорозе и переломах позвонков рекомендуют увеличить дозировку до 100 МЕ в день подкожно или внутримышечно 1 раз в день в течение 1 нед, затем по 50 МЕ ежедневно или через день в течение 2-3 нед.
- Бисфосфонаты (этидроновая кислота) по 5-7 мг/кг массы тела в течение 2 нед каждые 3 мес.
- Алендроновая кислота по 1 капсуле 1 раз в нед.
- Кальция карбонат (1000 мг) в сочетании с колекальциферолом (800 МЕ). Препарат показан как для профилактики остеопороза и переломов, так и для комплексной терапии остеопороза в комбинации с кальцитонином илм бисфосфонатом. Прием карбоната кальция с холекальциферолом показан пожизненно.
- Тамоксифен или ралоксифен по 1 таблетке 1 раз в день в течение не более чем 5 лет обычно назначают при раке молочной железы и остеопорозе. Препараты не обладают антиэстрогенным свойством, но оказывают эстрогеноподобное действие на костную ткань, в результате чего увеличивает МПКТ.
[46], [47], [48], [49], [50], [51], [52]
Хирургическое лечение постменопаузального остеопороза
Не применяют при данном заболевании.
Обучение пациентки
Необходимо объяснить пациенту, что восстановить костную ткань труднее, чем ее сохранить. Максимальная костная масса достигается в возрасте 20-30 лет, и 3 основных защитных фактора: физическая активность, полноценное питание и нормальный уровень половых гормонов — выступают необходимым условием ее сохранения.
Дальнейшее ведение пациентки
Терапия постменопаузального остеопороза длительная. Необходимо проводить контроль МПКТ с помощью костной денситометрии 1 раз в год.
Для динамической оценки эффективности лечения рекомендуют определять маркеры образования костной ткани:
- сывороточный остеокальцин;
- изофермент щелочной фосфатазы;
- проколлагеновые пептиды.
Профилактика
Для профилактики остеопороза рекомендуют полноценное питание с достаточным содержанием кальция, отказ от вредных привычек. При недостаточном поступлении кальция с пищей рекомендован дополнительный приём препаратов кальция в сочетании с витамином D3.
Раннее назначение заместительной гормональной терапии в перименопаузе или после тотальной овариэктомии предупреждает постменопаузальный остеопороз, так как ремоделирование костной ткани зависит от уровня половых стероидов (эстрогенов, прогестерона, тестостерона, андростендиона, дегидроэпиандростерона сульфата) в женском организме.
[53], [54], [55], [56], [57], [58], [59], [60], [61], [62], [63], [64], [65]
Прогноз
Сомнительный, так как восстановить костную ткань более сложно, чем ее сохранить. Поддержание достаточного уровня половых гормонов у женщин в климактерическом периоде и адекватная терапия в значительной степени снижают риск прогрессирования постменопаузального остеопороза.
[66], [67], [68], [69], [70], [71]
Источник
