От чего подагра причины

Что такое подагра?
Это коварное заболевание возникает, когда организм по некоторым причинам плохо справляется с выведением мочевой кислоты и всех солей, которые в ней скапливаются. Обычно это происходит из-за ухудшения обмена веществ. Концентрируясь в крови, соли мочевой кислоты начинают преобразовываться в острые кристаллы, похожие на иглы. Эти «излишки» постепенно накапливаются в суставах организма, вызывая воспаления, и порой очень сильные боли.
Подагра давно не является открытием, она известна еще со времен королей. По последним данным статистика показала, что этим недугом страдает 3 человека из 1000.
Чаще всего соли поражают суставы коленей, пальцев ног и ступней в целом. Гораздо реже недугом поражаются суставы верхних конечностей. Но бывали случаи, когда подагра поражала самые необычные места на теле – мочки ушей и шейные отделы.
Заболевание чаще встречается у людей старше 50 лет, и по некоторым физиологическим причинам мужчины подвержены ему больше, чем женщины. У женщин в основном проявляется после наступления менопаузы. Не исключены приступы и в более раннем возрасте. Также у этого заболевания есть и генетическая предрасположенность. Если в вашем роду есть кто-то, страдающий подагрой, вам стоит периодически сдавать анализы, чтобы предупредить болезнь на ранней стадии, в случае ее унаследования.
Симптомы проявления подагры
Сильный приступ подагры могут спровоцировать несколько факторов: употребление алкоголя, переедание, чрезмерное потребленное соленой или острой пищи.
До первого острого приступа подагра себя практически никак не проявляет и именуется бессимптомной стадией. Но когда случается приступ подагрического артрита, то сомневаться в болезни уже не приходиться.
Приступ подагры часто случается ночью или ранним утром. Это обуславливается тем, что во время сна происходит смещение крови в кислую среду. В этой среде мочевая кислота интенсивно превращается в кристаллы, которые начинают, в свою очередь, раздражать ткани. В пораженном суставе (часто это пальцы ног, коленные и голеностопные суставы) возникает сильное, болезненное ощущение. Сустав опухает, краснеет, в его области повышается температура. Боль может не проходить несколько суток, ослабляясь днем и усиливаясь к ночи. Любое касание к пораженному месту только усиливает болезненные ощущения. Такое мучение, к сожалению, часто невозможно облегчить анальгетиками и болеутоляющими.
Возможные осложнения
К сожалению, в течение болезни не исключены осложнения. Тяжелой стадией болезни считается, когда на теле больного начинают образовываться подагрические узлы, в медицинской терминологии они называются «тофусы».
Тофусы (узлы) – это скопление «застрявших» кристаллических солей в суставных и околосуставных тканях.
Они с большим трудом поддаются рассасыванию. В период, когда в узле накапливается большое количество уратов (солей), иммунитет распознает их как инородное тело и начинает атаковать выбросом огромного числа лейкоцитов. Вследствие этого появляются острые приступы и сильное воспаление. Иногда такой процесс поражает ближайшие сосуды. В худших случаях воспаление может привести к отмиранию суставных тканей и полной их деформации.
Особое внимание в период криза болезни стоит обратить на функцию почек. Избыток солей нередко поражает и их. В моменты обострений концентрация солей в почках повышается, вызывая дисфункции мочевыводящей системы. Крайне редко происходит почечная недостаточность с летальным исходом.
Диагностика подагры
Диагностику, как правило, начинают с осмотра и детального расспроса пациента. Первым анализом назначается исследование венозной крови на содержание в ней мочевой кислоты. При необходимости делается забор синовиальной (суставной) жидкости. Проводится рентген, но его показатели не всегда могут выдать признаки подагры, так как видимый на рентгене процесс может обнаружиться только на поздних стадиях болезни. УЗИ почек также считается обязательной диагностикой.
Варианты лечения подагры
Здесь новости не столь радужны – подагра не лечится. Но ее можно купировать на долгие годы путем поддержания здорового, активного образа жизни и специальной диеты.
Диета при подагре
Первое, что стоит делать при диагностированной подагре – начать употреблять в день не менее трех литров чистой питьевой воды в день. Простая, очищенная вода прекрасно выводит злополучные кристаллические соли из организма.
Следует исключить из рациона те блюда, расщепление которых преобразуется в мочевую кислоту.
Это — мясные бульоны, жирное, копченое, жареное мясо, консервы, грибы, фасоль, горох, шпинат, сало, паштеты, печенка, говяжий язык, помидоры, кофе, шоколад, какао. Абсолютным противопоказанием является употребление алкоголя.
После такого перечня возникает вопрос: «что же тогда остается есть?» Не все так плохо, и есть много продуктов, которые позволительны больному подагрой: молоко и все другие молочные продукты, сыр, мед, белый и черный хлеб, овощи и блюда из них, включительно овощные бульоны, фрукты и фруктовые соки, ягоды и некоторые виды круп.
В умеренном количестве можно употреблять вареную рыбу и яйца. Лимон является полезным продуктом при подагре, и его сок можно использовать как приправу к овощным салатам. Пряности и соль нужно свести к минимуму.
Лечение подагры препаратами
Медикаментозно подагра лечится следующими способами: при остром приступе назначаются препараты противовоспалительного характера. Наряду с ними назначают лекарство, препятствующие образованию уратов (солей). Не плохим методом для облегчения симптомов является физиотерапия и очищение крови от излишков мочевой кислоты при помощи специального аппарата.
Если соблюдать все рекомендованные методы лечения и диеты, то эта болезнь может никак себя не проявлять и не беспокоить долгие годы и десятилетия.
Кто попадает в зону риска заболевания подагрой
Подагрой чаще всего заболевают люди, имеющие лишний вес, люди, страдающие диабетом, атеросклерозом и любым нарушением обмена веществ. Также люди, употребляющие слишком много алкоголя и соленой пищи.
Помните, что своевременная диагностика убережет вас от тяжелых последствий этой коварной болезни.
Источник: https://systavi.com/bolezni/podagra/podagra-sustavov.html
Источник

Врач-ревматолог 1 категории. Кандидат медицинских наук.
Шишкина
Ирина Александровна
Стаж 8 лет
Врач-ревматолог 1 категории. Кандидат медицинских наук. Награждена Почетной грамотой администрации г. Кирова за высокий профессионализм и многолетний труд по оказанию помощи населению, 2018 г. Победитель регионального этапа Всероссийского конкурса врачей в номинации «Лучший терапевт», 2018 г.
Записаться на прием
Подагра или подагрический артрит – это ревматическое заболевание системного характера, причиной которого является повышенное содержание мочевой кислоты в крови (больше 6,8 мг/дл). Состояние артрита развивается из-за кристаллизации моноурата натрия в синовиальной жидкости с последующим фагоцитозом и образованием инфламмасом. Именно последние являются главным механизмом системного воспаления. Подагра, что это за болезнь и как с ней бороться – нужно знать, особенно если на ноге стала беспокоить косточка. Она появляется в области сустава большого пальца. Среди ревматических патологий подагра занимает второе место после остеопороза. Заболевание возникает чаще у мужчин, чем у женщин. Официальная статистика свидетельствует, что 0,3% населения в РФ живут с диагнозом подагра.
Вся важная информация о подагре
Заболевание подагра характеризуется наличием аутовоспалительных особенностей и регулярными острыми приступами. Чаще всего патология развивается в суставах стоп и в области большого пальца, но подагра на руках, в локтях, коленях также может дать о себе знать.
У мужчин заболевание диагностируется после 40 лет, а у женщин – после менопаузы. Приступ подагры сложно спрогнозировать. Он наступает внезапно. Какой именно фактор влияет на кристаллизацию моноурата натрия с последующим образованием тофусных очагов – неизвестно. Нарушение концентрации мочевой кислоты в крови может быть генетически обусловленным или приобретенным.
Какие причины развития патологического состояния суставов
Причины подагры кроются в нарушении пуринового обмена. И большую роль в этом играет питание человека. В списке причин находятся:
- чрезмерное употребление пива и алкоголя;
- прием ряда лекарств (аспирин, тиазидовые диуретики, циклоспорин);
- употребление продуктов с повышенным содержанием пуриновых оснований;
- регулярное переедание;
- хирургические вмешательства и трансплантация органов;
- отравление свинцом;
- диабет, псориаз, гипертония, почечная недостаточность, ишемическая болезнь сердца.
Симптомы при подагрическом артрите
Симптому подагрыпроявляются внезапно. Приступы появляются преимущественно в ночное время. Спровоцировать может стресс, эмоциональное перенапряжение, переутомление, незначительная травма или избыточное употребление белковой пищи. Диета при подагре имеет большое значение. С ее помощью можно корректировать состояние и течение болезни.
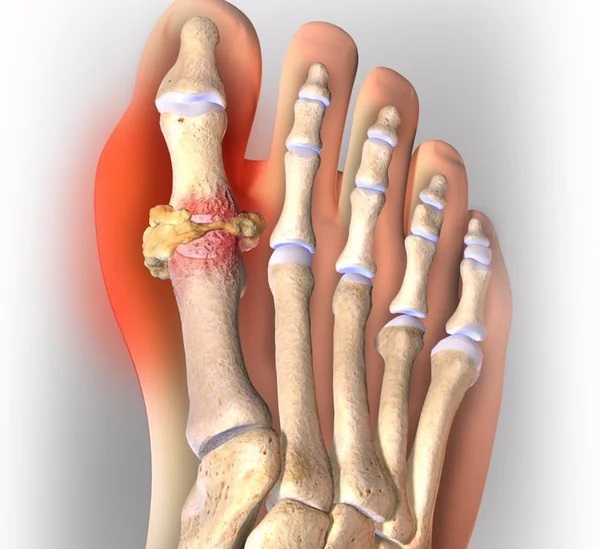
Признаки подагры:
- сильный болевой синдром;
- наростание боли в течение 8-12 часов;
- покраснение и отечность в области пораженного сустава;
- гипертермия кожи и повышение температуры тела;
- ограниченная подвижность суставов;
- могут быть тофусы с извержением содержимого.
Классификация и виды подагры
Поклассификации подагра подразделяется две категории. Первичная и вторичная форма обусловлены разными факторами. Клиническая картина имеет отличия. Острая или первичная подагра симптомы проявляет внезапно. Общее самочувствие ухудшается, может быть лейкоцитоз и тахикардия. Приступ подагры может затягиваться до 3 недель. Без терапии и при наличии воспалительного процесса больше 3 месяцев заболевание переходит в хроническую стадию. В системе классификации различают следующие виды подагры:
- идиопатическая;
- тофусная;
- свинцовая;
- молибденовая;
- известковая;
- ревматоидная;
- неуточненной этиологии.
Гендерные различия течения заболевания
Соотношение случаев патологии между мужчинами и женщинами составляет в среднем 7:1. Признаки подагры у женщин проявляются меньше по причине низкого содержания мочевой кислоты в крови и более высокого показателя эстрогена в крови. После менопаузы показатель приближается к уровню мужчин.
Если раньше средний возраст для патологии составлял 40 лет, то сейчас начинается от 30. С каждым годом количество пациентов с подагрическим артритом увеличивается. Исследования в этой области показали один из факторов, почему у женщин стала чаще диагностироваться подагра. Причина кроется в приеме диуретиков. В 1/3 случаев это необоснованное решение. Для подагры признаки и лечение у женщин имеют свои особенности в зависимости от возраста. Например, может повыситься риск развития заболевания при ранней менопаузе.
Какие группы людей подвержены ревматической патологии
Подагра, что это за болезнь – основной вопрос, когда начинает ухудшаться самочувствие на фоне характерных симптомов. В группе риска находятся люди, которые:
- имеют генетическую предрасположенность;
- часто употребляют алкоголь;
- в анамнезе имеют частые инфекционные болезни;
- впадают в крайности питания (голодание и переедание);
- часто посещают сауны и бани.
В чем опасность подагры
Симптомы подагры у женщин и мужчин нельзя игнорировать и терпеть в надежде, что боль утихнет сама. Без должного внимания к купированию приступов большая вероятность разрушения пораженных суставов. Особенно, когда кристаллизация становится ощутимее, боль интенсивнее и патология переходит в хроническую стадию. Диагностика подагры позволяет установить стадию болезни и принять меры. В противном случае возможно развитие осложнений в виде распространения подагрического артрита на другие суставы и мочекаменной болезни.
Подагрический артрит: диагностика и терапия
Проявление признаков подагры и лечение заболевания зависит от интенсивности развития патологии. Диагностические мероприятия начинаются со сбора анамнеза. Врач устанавливает наличие хронических заболеваний, генетической предрасположенности, провоцирующих факторов, образ жизни и привычки питания. Признаки и лечение подагры у мужчини женщин схожи. Лабораторные и инструментальные исследования состоят из:
- анализов крови (общий и биохимический);
- общего анализа мочи;
- исследования синовиальной жидкости;
- исследования уровня мочевой кислоты;
- определения уровня уратов в сыворотке;
- бактериологии синовиальной жидкости;
- пункции сустава (по назначению врача);
- МРТ или УЗИ суставов и почек.
Назначение лечения

Для заболевания подагра лечение назначается в зависимости от полученных результатов анализов. Терапия назначается врачом-ревматологом. Полностью вылечить подагру нельзя. С помощью поддерживающей терапии и соблюдения медицинских рекомендаций, контроля питания можно купировать болезненные приступы, их интенсивность и регулярность возникновения. Для подагры клинические рекомендации заключаются в применении фармакологических и немедикаментозных методик. Главная задача – стабилизация показателей уровня мочевой кислоты в крови и уменьшение количества кристаллических отложений. Условно можно разделить лечение подагры на три этапа:
- купирование острого приступа и уменьшение болевого синдрома;
- предупреждение развития заболевания;
- профилактика патологии.
Лекарство от подагры прописывает ревматолог в зависимости от тяжести приступа, количества пораженных суставов, наличия почечной недостаточности. В медикаментозной терапии в разной комбинации и концентрации применяют: колхицин, преднизолон, НПВП, ГКС внутрисуставно, ингибиторы ксантиноксидазы и др. Лечение подагры на ногах у мужчини женщин во многом зависит и от соблюдения специальной диеты.
Лечение подагры в домашних условиях предполагает выполнение медицинских рекомендаций: прием лекарств по назначенной схеме и соблюдение диеты на постоянной основе.
Специфика составления рациона
Особый контроль требует питание при подагре с целью понижения до допустимого уровня мочевой кислоты в крови. Ревматолог проводит детальную консультацию каждому пациенту, ведь от самоконтроля зависит результат терапии. Рекомендуется придерживаться диетического питания – стол №6 и №8.
Запрещенные продукты при подагре:
- жирные разновидности рыбы, мяса, субпродукты;
- алкоголь в любом виде и количестве;
- консервы, сало, мясные бульоны;
- бобовые (фасоль, соя и горох) и грибы;
- шоколад, какао, крепкий чай, кофе;
- щавель, шпинат, баклажаны, редис, салат;
- копчености и колбасные изделия;
- малина и кондитерские изделия с жирными кремами.
Вопрос-ответ
Можно ли вылечить подагру навсегда?
Полностью вылечиться от заболевания нельзя. Но и отчаиваться не стоит. Доказано, что для подагры медикаментозное лечение и диета являются основными составляющими хорошего самочувствия, несмотря на диагноз. Избавиться от патологии невозможно, но предотвратить негативное влияние на суставы и их разрушение можно.
Как лечить подагру в период обострения?
Симптомы подагры на ногах у мужчин и женщин, на руках, локтях и в области других суставов (полиартрит) нивелируются с помощью медикаментозной терапии. Необходимо пить не меньше 2 литров жидкости (щелочные минеральные воды, морсы, овощные соки) в день и придерживаться малокалорийной и низкоуглеводной диеты с включением полиненасыщенных жирных кислот. Профилактика подагры имеет определяющее значение, позволяя сократить частоту возникновения острых приступов и их интенсивность.
Что можно есть при подагре?
Меню при подагре разрабатывается с учетом исключения запрещенных продуктов. Диета №6 позволяет снизить уровень мочевой кислоты в крови, нормализовать обмен пуринов и сдвинуть реакцию мочи в щелочную сторону. Для улучшения самочувствия рекомендуется также №7 и №8. В питание могут входить: мясо, рыба и птица только нежирных сортов, пшеничный и ржаной хлеб 1-го и 2-го сорта, молоко, творог, кефир низкой жирности, салаты из свежих и квашеных овощей, омлеты, вегетарианские первые блюда.
Источник
Над статьей доктора
Шестернина А. С.
работали
литературный редактор
Елена Бережная,
научный редактор
Сергей Федосов
Дата публикации 6 декабря 2017Обновлено 22 июля 2019
Определение болезни. Причины заболевания
Подагра — системное заболевание, которое развивается в связи с воспалительным процессом, возникшим в месте отложения кристаллов моноурата натрия у людей с повышенным уровнем мочевой кислоты в сыворотке крови (более 360 мкмоль/л). Гиперурикемия возникает под воздействием как внешнесредовых, так и генетических факторов.
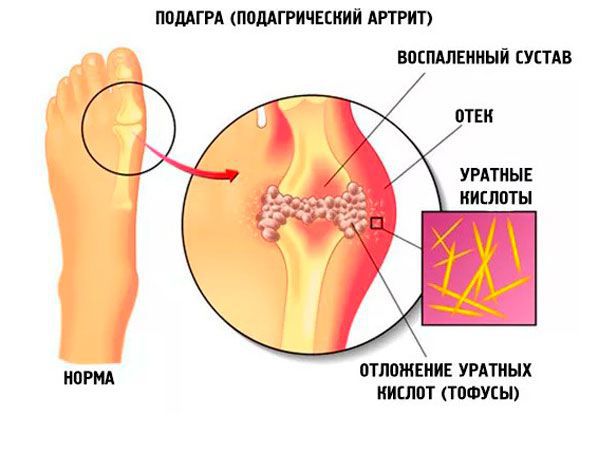
Заболеванию, как правило, подвержены мужчины, однако в последнее время оно выявляется и у слабого пола. Распространенность подагры растет, и это можно связать с ростом уровня жизни населения. Бессимптомная гиперурикемия встречается часто, однако далеко не всегда при этом развивается подагра.
На развитие подагры влияет:
- наследственность (предрасположенность к нарушению обмена пуринов);
- избыток в пище пуринов;
- нарушение функции почек, когда теряется их способность выводить мочевую кислоту (хроническая почечная недостаточность, поликистоз почек, гидронефроз, нефропатия в связи со злоупотреблением нестероидными противовоспалительными препаратами, при голодании);
- увеличение распада пуриновых нуклеотидов (цитостатическая терапия, лучевая и химиотерапия, хирургические вмешательства, гемолиз).[1][19]
Особенности современного течения подагры:
- значительный рост заболеваемости;
- увеличение частоты встречаемости у женщин;
- увеличение коморбидных состояний;
- начало заболевания в молодом возрасте.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы подагры
Подагра поражает опорно-двигательный аппарат и мочевыделительную систему. Возникает острый моноартрит, сопровождающийся нестерпимой, быстронарастающей и быстропроходящей за несколько часов или суток суставной болью, кожа над суставом краснеет, сам он увеличивается в объеме.
Из других симптомов — повышенная температура тела, слабость, потливость. При переходе в хроническую форму заболевания вокруг пораженных суставов образуются тофусы, суставы деформируются.
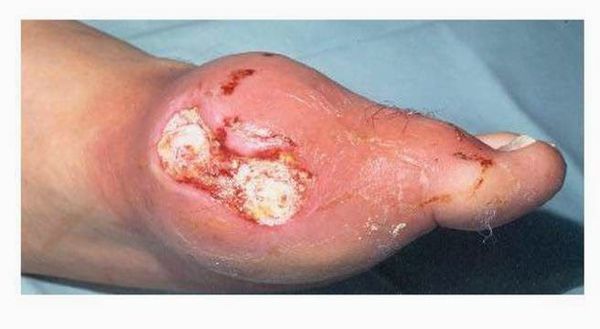
В почках образуются уратные камни, провоцируя тянущие боли в пояснице и периодическое появление крови в моче, никтурию (больше мочи выделяется ночью).[2][3]
Патогенез подагры
Поскольку образование уратов растет и нарушается выведение их почками, образуется избыток мочевой кислоты в крови, и происходит накопление уратов в тканях организма. Когда происходит отложение кристаллов моноурата в полости сустава, возникает воспалительный процесс из-за активации различных провоспалительных цитокинов. Кроме того, эти кристаллы откладываются в почечной ткани, приводя к развитию нефропатии и уратного нефролитиаза.[7]
Классификация и стадии развития подагры
3 стадии развития подагры:
- острый приступ подагрического артрита;
- межприступные периоды;
- хроническая тофусная подагра.[8]
Впервые подагрический приступ настигает пациента без предвестников, как правило, в возрасте от 40 до 50 лет, хотя известны случаи заболевания и в гораздо более молодом возрасте. Острая суставная боль, чаще в плюснефаланговом суставе большого пальца стопы (классический вариант начала), застает человека во второй половине ночи или в ранние утренние часы. Любое движение в суставе или прикосновение вызывает сильнейшую боль. Нарушение диеты, застолья с алкогольными напитками (алкоголь блокирует почку к выделению мочевой кислоты), хирургические вмешательства, инфекционные заболевания, повышенные нагрузки и травматизация сустава предшествуют возникновению приступа. Пациенты жалуются на покраснение пораженной области, ее припухание, сильную боль, общую слабость и недомогание, повышение температуры тела, потливость, разбитость, подавленность. Также характерными являются острые бурситы (препателлярный или локтевой сумки).[6]
В течение нескольких дней (около недели) приступ самостоятельно проходит. Именно из-за этого подагра часто создаёт видимость доброкачественности: всё проходит (особенно в начале) самостоятельно, и проблема забывается до следующего обострения. На самом деле подагра при таком подходе может привести к разрушению и деформации суставов, хронической болезни почек. Далее при отсутствии адекватного контроля над заболеванием приступы учащаются, перестают проходить самостоятельно, проходят за больший промежуток времени. Позже человек вообще перестает чувствовать себя здоровым, а находится в состоянии затянувшегося приступа. В результате этого над областью пораженных суставов образуются безболезненные подкожные узелки с крошковидным, творожистым содержимым – тофусы (соли мочевой кислоты беловатого или желтоватого цвета). Излюбленное место расположения тофусов – область суставов кистей и стоп, ахиллово сухожилие, ушные раковины, голеностопные и локтевые суставы. При хронической тофусной подагре происходит разрушение хряща, что грозит деформацией, полным разрушением сустава и его анкилозом (полное заращение и отсутствие движений). Иногда тофусы могут самостоятельно вскрываться, а из них выделяется густое содержимое.[9][17]
Осложнения подагры
- образование тофусов;
- формирование деформаций и анкилозов суставов;
- нефролитиаз (камни в почках);
- депрессия как следствие постоянного болевого синдрома;
- повышение артериального давления, ишемическая болезнь сердца. Гиперурикемия связана с повышенным риском смерти от болезней сердечно-сосудистой системы;
- статистически значимо при подагре гораздо более часто встречаются сопутствующие заболевания (артериальная гипертензия, сахарный диабет, атеросклероз, гипертриглицеридемия — метаболический синдром).[10]
Диагностика подагры
Диагностические критерии подагры Wallace (предложены ААР в 1975 году, одобрены ВОЗ в 2002 году):
- наличие кристаллов мочевой кислоты в суставной жидкости;
- наличие тофусов, содержание кристаллов мочевой кислоты в которых подтверждено химически или поляризационной микроскопией;
- наличие 6 из 12 следующих признаков:
- типичная картина острой суставной атаки (один и более раз) в анамнезе;
- признаки воспаления наиболее выражены в первые сутки;
- воспаление одного сустава (моноартрит);
- покраснение кожи над пораженным суставом;
- припухание и боль в первом плюснефаланговом суставе;
- поражение первого плюснефалангового сустава с одной стороны;
- поражение суставов стопы с одной стороны;
- тофусы и образования, напоминающие их;
- лабораторные изменения (повышение уровня мочевой кислоты в крови);
- несимметричный отек суставов;
- кисты под кортикальным слоем кости без эрозий на рентгенографии;
- стерильная синовиальная жидкость.[13]
При пункции врач получает синовиальную жидкость, в которой под микроскопом обнаруживаются кристаллы моноурата натрия. Они могут обнаруживаться и в тофусе. Диагноз при этом можно установить со стопроцентной вероятностью. Ураты выглядят как иглообразные кристаллы с одним утонченным концом. В отсутствие поляризационного микроскопа диагноз основывается в основном на типичных клинических проявлениях подагры. Острый артрит, болевые ощущения при котором нарастают лавинообразно, появляется отек и покраснение пораженного сустава, является веским поводом подумать о подагре. Рентгенологическое исследование суставов на ранней стадии болезни малоинформативно. Изменения выявляются на поздней стадии. В частности, симптом «пробойника» (субкортикальные кисты) — типичный рентгенологический признак подагры — полезен для диагностики ее тофусных форм. Также при рентгенографии при подагре отсутствует околосуставной остеопороз, редко видим сужение суставной щели, часто выявляется остеолиз.[11]
Дифференциальная диагностика:
- гнойный артрит;
- болезнь отложения кристаллов пирофосфата кальция дигидрата;
- ревматоидный артрит;
- реактивный артрит;
- псориатический артрит;
- остеоартроз.
Стоит обратить внимание на то, что во время приступа уровень содержания мочевой кислоты в крови может быть нормальным, так как она в этот момент усиленно выводится почками. На ее уровень в крови не следует ориентироваться при постановке диагноза.
Лечение подагры
Нелекарственные методы:
- соблюдение диеты;
- ограничение употребления алкоголя;
- уменьшение избыточного веса.
Диета при подагре является довольно строгой, но выполнение диетических рекомендаций является залогом успешного лечения. Продукты, которые богаты пуринами, подлежат исключению или минимизации. Обильное щелочное питье помогает почкам избавиться от избытка мочевой кислоты в крови (почки — единственный орган, выводящий мочевую кислоту).
Начнем с главного источника пуринов — птицы и мяса. Курица — один из самых вредных видов птицы. Курице немного уступают (содержат меньше пуринов) утка и гусь. Индейка замыкает список, обладая самым низким содержанием пуринов среди птицы. Говядина — лидер среди мясных продуктов по содержанию пуринов, далее идут телятина и свинина, баранина.
Что касается рыбы, то самые вредные — лососевые виды, далее шпроты, килька, сардины, треска. Морские обитатели, живущие в раковинах (устрицы), являются самыми богатыми на пурины. Субпродукты также очень вредны (мозги, печень, легкие, почки), так же, как и холодец, мясные бульоны и соусы. Колбасу (любую) стоит полностью исключить из рациона. Не рекомендуются также: грибы и грибные бульоны, бобовые, щавель, яйца, шоколад, дрожжи, рис полированный, инжир, геркулес, капуста цветная, дрожжи. Алкогольные напитки запрещены (особое внимание пиву, вину, шампанскому).
Объем употребляемой за сутки жидкости — 2-2,5 литра. Рекомендовано щелочное питье: щелочная минеральная вода, вода с добавлением лимона, соки.
Теперь о бедных пуринами продуктах — как раз о тех, которые необходимо есть. Ими являются: молоко и молочные, молочнокислые продукты, многие овощи (капуста белокочанная, картофель, огурцы, помидоры, морковь, лук), орехи, фрукты, мучные изделия, крупы, мед, масло сливочное. Отварное мясо и рыбу рекомендуется есть 2-3 раза в неделю. Можно есть сало, так как жир почти не содержит пуринов. Некоторые исследования свидетельствуют, что 1,5 литра кофе в день приравнивается к 100 мг аллопуринола, а таккже известно, что вишня и черешня обладают гипоурикемическим действием.[4][15]
Лекарственные методы
Лечение приступа подагры:
- колхицин и нестероидные противовоспалительные препараты — это первое, чем стоит лечить приступ подагры. Колхицин является растительным препаратом (производное безвременника). При приеме колхицина довольно часто возникают побочные эффекты (рвота, жидкий стул, сильный дискомфорт в животе, синдром мальабсорбции, геморрагический энтероколит, редко возникает миелосупрессия и гиперкоагуляция), поэтому стоит строго придерживаться рекомендуемых дозировок. Нестероидные противовоспалительные препараты (ацеклофенак, нимесулид, диклофенак, эторикоксиб) стоит принимать в максимальных терапевтических дозировках — меньшие могут быть неэффективны. Анальгетики при подагре неэффективны;
- глюкокортикоиды внутрисуставно, внутрь или парентерально, когда противопоказан колхицин, нестероидные противовоспалительные препараты или же лечение ими неэффективно. Эти препараты дают выраженный эффект, но должны быть назначены только врачом, злоупотребление глюкокортикоидами имеет необратимые последствия (развитие сахарного диабета, неконтролируемая артериальная гипертензия и т. д.);
- канакинумаб (Иларис) — моноклональные антитела к интерлейкину-1, используются у пациентов с частыми приступами (более трех приступов за последний год), которые не могут принимать колхицин и НПВП.[12][20]
Лечение хроничекого подагрического артрита
Чтобы успешно лечить хроническую подагру, нужно предупредить образование и растворить уже имеющиеся кристаллы моноурата натрия, а для этого необходимо поддерживать уровень мочевой кислоты ниже 360 мкмоль/л.
- аллопуринол — урикодепрессор, доза подбирается индивидуально с врачом. При почечной недостаточности доза подбирается под особым контролем. Аллопуринол подлежит отмене во время приступа;[18]
- фебуксостат (аденурик) — используется при неэффективности аллопуринола, выводится печенью, является альтернативой для лечения пациентов с патологией почек;
- бензбромарон — блокирует обратное всасывание мочевой кислоты в канальцах почек и способствует ее выведению через почки и кишечник;
- пеглотиказа — раствор ферментов, который расщепляет подагрические соли, в РФ не зарегистрирован, применятся только при тяжелом течении подагры;
- первое время, для исключения повторных приступов, можно использовать колхицин (0,5-1,0 грамм в сутки).[5][16]
Пациенты подлежат диспансерному наблюдению у врача-ревматолога. Врач определяет периодичность контроля анализов, меняет (увеличивает или уменьшает) дозы получаемых препаратов, занимается лечением приступа. Противоподагрические средства принимаются длительное время. Также к лечению сопутствующей патологии могут быть подключены смежные специалисты (кардиолог, эндокринолог, уролог, нефролог). Пациент может быть госпитализирован в ревматологическое отделение при длительном по времени приступе, неэффективном лечении на амбулаторном этапе, а также для подбора постоянной терапии.
Прогноз. Профилактика
Прогноз зависит от своевременности и успешности начатого лечения, приверженности пациента к лечению, соблюдения диетических рекомендаций. По большей части прогноз благоприятный, но он ухудшается при развитии поражения почек, которое может стать даже причиной смерти пациента.
Строгое соблюдение диеты является основным моментом в профилактике приступов подагры. Необходимо ограничить употребление алкоголя, не принимать некоторые лекарства (мочегонные препараты из группы тиазидов и петлевые мочегонные, неселективные бета-блокаторы, аспирин, никотиновую кислоту, леводопу). Если пациент худеет, то следует опасаться быстрой потери веса. Нужно стараться избегать обезвоживания и тяжелых физических нагрузок, воздействия низких температур. В профилактических целях аллопуринол может быть назначен только пациентам, страдающим онкологическими заболеваниями и получающим химиотерапию.[14]
Источник
