Патогенез привычного вывиха плеча
ÏÐÎÑÏÅÊÒ ÊÍÈÃÈ
ÏÐÈÂÛ×ÍÛÉ ÂÛÂÈÕ
ÏËÅ×À
(ïàòîãåíåç, ëå÷åíèå,
ðåàáèëèòàöèÿ)
© 1999 ã. Þ. Ã.
Íîâèêîâ, Â. Ê. Àíòðîïîâ
Ýòî ïåðâîå îòå÷åñòâåííîå èçäàíèå,
öåëèêîì ïîñâÿù¸ííîå âàæíîìó ðàçäåëó ñîâðåìåííîé
òðàâìàòîëîãèè è îðòîïåäèè — ëå÷åíèþ ïðèâû÷íîãî
âûâèõà ïëå÷à. Îñîáåííîñòü ìîíîãðàôèè —
àíàòîìî-ôóíêöèîíàëüíûé ïîäõîä ê îñâÿùåíèþ
ïðîáëåìû ëå÷åíèÿ ýòîãî òÿãîñòíîãî çàáîëåâàíèÿ.
Çíà÷èòåëüíóþ ÷àñòü êíèãè çàíèìàåò
ñèñòåìàòèçèðîâàííûé îáçîð ìíîãî÷èñëåííûõ
ñïîñîáîâ îïåðàòèâíîãî ëå÷åíèÿ çàáîëåâàíèÿ.
Îñîáîå âíèìàíèå óäåëåíî ýòèîëîãèè è ïàòîãåíåçó
áîëåçíè, èçëàãàþòñÿ ìàòåðèàëû ïî ðàçðàáîòêå
îðèãèíàëüíîãî êîìïëåêñíîãî ìåòîäà ëå÷åíèÿ íà
êàôåäðå îáùåé õèðóðãèè ÑÃÌÀ. Öåëü èçäàíèÿ — äàòü
ñïåöèàëèñòó, çàíèìàþùåìóñÿ ëå÷åíèåì ýòîãî
çàáîëåâàíèÿ, íåîáõîäèìûå çíàíèÿ äëÿ
ñàìîñòîÿòåëüíîãî âûáîðà ìåòîäà îïåðàòèâíîãî
ëå÷åíèÿ â ñâÿçè ñ îñîáåííîñòÿìè òå÷åíèÿ
çàáîëåâàíèÿ â êàæäîì êîíêðåòíîì ñëó÷àå.
Ïðèâû÷íûé âûâèõ ïëå÷à äîñòàòî÷íî
÷àñòîå òÿæ¸ëîå ñòðàäàíèå, îñíîâíûì êëèíè÷åñêèì
ïðèçíàêîì êîòîðîãî ÿâëÿåòñÿ ïîâòîðåíèå âûâèõîâ
ïîñëå ïåðâè÷íîãî òðàâìàòè÷åñêîãî âûâèõà ïëå÷à.
Çàáîëåâàíèå ðàçâèâàåòñÿ â 16% ïîñëå ïåðâè÷íîãî
âûâèõà. Ïåðâûé ïîâòîðíûé âûâèõ êàê ïðàâèëî
âîçíèêàåò â òå÷åíèè 6 ìåñÿöåâ, â äàëüíåéøåì,
÷àñòîòà âûâèõîâ ìîæåò äîñòèãàòü 10 è áîëåå â ãîä.
Ðàçâèòèå çàáîëåâàíèÿ ñâÿçàíî ñ öåëûì ðÿäîì
ìîðôî-ôóíêöèîíàëüíûõ ñäâèãîâ, âûðàæåííîñòü
êîòîðûõ íàðàñòàåò ñ êàæäûì ïîâòîðåíèåì âûâèõà.
Îíî âåä¸ò ê ñíèæåíèþ òðóäîñïîñîáíîñòè,
èíâàëèäèçàöèè, íåâîçìîæíîñòè íåñåíèÿ âîèíñêîé
ñëóæáû. Õàðàêòåðíû ñòîéêèå áîëè è ïîñòîÿííîå
÷óâñòâî ñòðàõà ïåðåä âîçìîæíîñòüþ ïîâòîðíîãî
âûâèõà.
Ïî ñîâðåìåííûì ïðåäñòàâëåíèåì
ïðè÷èíàìè ðàçâèòèÿ çàáîëåâàíèÿ ñëóæàò îñîáàÿ
òÿæåñòü ïåðâè÷íîãî òðàâìàòè÷åñêîãî ïîâðåæäåíèÿ,
äåôåêòû ëå÷åíèÿ è ðåàáèëèòàöèè. Ïðåäðàñïîëàãàþò
ê ðàçâèòèþ ýòîé õèðóðãè÷åñêîé ïàòîëîãèè òàêèå
àíàòîìè÷åñêèå îñîáåííîñòè ïëå÷åâîãî ñóñòàâà,
êàê áîëüøàÿ øàðîâèäíîé ôîðìû ãîëîâêà ïëå÷åâîé
êîñòè è ñëàáîâîãíóòàÿ íåáîëüøîãî ðàçìåðà
ñóñòàâíàÿ âïàäèíà ëîïàòêè, îáøèðíàÿ ðàñòÿæèìàÿ
êàïñóëà ñóñòàâà, îñîáàÿ ðîëü ìûøö ïëå÷åâîãî
ïîÿñà è ïëå÷à â ôóíêöèîíèðîâàíèè ñóñòàâà.
Ãëàâà 1.
Àíàòîìî-ôèçèîëîãè÷åñêèå îñîáåííîñòè ïëå÷åâîãî
ñóñòàâà
Âîçìîæíîñòü ðàçâèòèÿ òàêîãî
ñïåöèôè÷åñêîãî çàáîëåâàíèÿ, êàê ïðèâû÷íûé âûâèõ
ïëå÷à îïðåäåëÿåòñÿ àíàòîìî-ôóíêöèîíàëüíûìè
îñîáåííîñòÿìè ïëå÷åâîãî ñóñòàâà. Ýòîò ñóñòàâ,
êàê èçâåñòíî, ÿâëÿåòñÿ íàèáîëåå ïîäâèæíûì
ñèíîâèàëüíûì ñîåäèíåíèåì ÷åëîâåêà è îòíîñèòñÿ ê
øàðîâèäíûì ñóñòàâàì. Âûñîêàÿ ïîäâèæíîñòü â
ñóñòàâå äîñòèãàåòñÿ öåíîé óìåíüøåíèÿ åãî
ñòàáèëüíîñòè ââèäó ïðåîáëàäàíèÿ â åãî
êîíñòðóêöèè õðÿùåâûõ è ñîåäèíèòåëüíî-òêàííûõ
ðàñòÿæèìûõ ñòðóêòóð, ñïåöèôè÷åñêîé ðîëè
îêðóæàþùèõ ñóñòàâ ìûøö. Óäåðæèâàíèå ãîëîâêè
ïëå÷à âáëèçè ñóñòàâíîé âïàäèíû ëîïàòêè âî âðåìÿ
äâèæåíèé â ñóñòàâå â çíà÷èòåëüíîé ìåðå
îáåñïå÷èâàåòñÿ êîîðäèíèðîâàííîé ðàáîòîé
îêðóæàþùèõ ñóñòàâ ìûøö. Îñîáåííî âàæíà â ýòîì
îòíîøåíèè ôóíêöèÿ ïîäëîïàòî÷íîé è äëèííîé
ãîëîâêè äâóãëàâîé ìûøö ïëå÷à. Ñóõîæèëèÿ ìûøö,
ïðèëåæàùèõ ê ñóñòàâó, âïëåòàþòñÿ â ïîâåðõíîñòíûå
ñëîè ôèáðîçíîé êàïñóëû ñóñòàâà, óêðåïëÿÿ åãî.
Îñòà¸òñÿ íåçàùèù¸ííîé ïåðåäíå-ìåäèàëüíàÿ ÷àñòü
êàïñóëû, å¸ ïîâðåæäåíèå ïðè òðàâìàòè÷åñêîì
âûâèõå ïëå÷à è ïðèâîäèò ê çàòåì ê ðàçâèòèþ
ïðèâû÷íîãî âûâèõà.
Ãëàâà 2. Ïàòîãåíåç ïðèâû÷íîãî
âûâèõà ïëå÷à
Ýòèîëîãè÷åñêèì ìîìåíòîì, ïðèâîäÿùèì ê
ðàçâèòèþ çàáîëåâàíèÿ, ÿâëÿåòñÿ òðàâìàòè÷åñêèé
âûâèõ ïëå÷à. Ïîñëåäíèé ïðè íåïðÿìîì
òðàâìàòè÷åñêîì âîçäåéñòâèè ñâÿçàí ñ
âîçíèêíîâåíèåì áîëüøîé ñèëû çà ñ÷¸ò îáðàçîâàíèÿ
ðû÷àãà. Íà êîíöå ãîëîâêè óïèðàþùåéñÿ â
ïåðäíå-íèæíèé îòäåë êàïñóëû, âîçíèêàåò óñèëèå â
íåñêîëüêî ñîòåí êèëîãðàìì, íåèçáåæíî ñèëüíîå
ðàñòÿæåíèå êàïñóëû ñóñòàâà, âûõîä ãîëîâêè ïëå÷à
èç ñóñòàâíîé âïàäèíû. Âîçìîæåí ðàçðûâ êàïñóëû
ñóñòàâà, ñóñòàâíîé ãóáû, å¸ îòðûâ îò ñóñòàâíîé
âïàäèíû. Ïîñëåäíåå ïîâðåæäåíèå, ïî ìíåíèþ ðÿäà
àâòîðîâ, íàèáîëåå ñïåöèôè÷íî äëÿ ðàçâèòèÿ
ïðèâû÷íîãî âûâèõà. Äðóãèì ñïåöèôè÷íûì
ïîâðåæäåíèåì ó áîëüíûõ ïðèâû÷íûì âûâèõîì ïëå÷à
ÿâëÿåòñÿ íàëè÷èå âäàâëåííîãî êîñòíîãî äåôåêòà
ãîëîâêè ïëå÷à. Ïðè÷èíà åãî ïîÿâëåíèÿ — óïîð
ãîëîâêè â êðàé ñóñòàâíîé âïàäèíû âî âðåìÿ âûâèõà.
Ñóùåñòâåííûì ìîìåíòîì â ïàòîãåíåçå ïðèâû÷íîãî
âûâèõà ïëå÷à ÿâëÿåòñÿ ðàñòÿæåíèå, ðàçðûâ èëè
îòðûâ ñóõîæèëèÿ äëèííîé ãîëîâêè äâóãëàâîé ìûøöû
ïëå÷à.
Ó áîëüíûõ ïðèâû÷íûì âûâèõîì ïëå÷à
ïîìèìî ïîñëåäñòâèé òðàâìû ðàçâèâàþòñÿ âòîðè÷íûå
ãëóáîêèå íàðóøåíèÿ â íåðâíî-ìûøå÷íîì àïïàðàòå
ïëå÷åâîãî ïîÿñà, êîòîðûå ÿâëÿþòñÿ îáúåêòèâíûìè
ïðèçíàêàìè áîëåçíè â ïåðèîä îòñóòñòâèÿ âûâèõà.
Îáíàðóæèâàþòñÿ êîñòíûå èçìåíåíèÿ â îáëàñòè
ïîðàæ¸ííîãî ñóñòàâà, óâåëè÷åíèå ïîëîñòè ñóñòàâà,
äåãåíåðàòèâíûå èçìåíåíèÿ ñóñòàâíûõ
ïîâåðõíîñòåé, ñíèæåíèå áèîïîòåíöèàëîâ ìûøö,
ãåìîäèíàìè÷åñêèå íàðóøåíèÿ â îáëàñòè ïëå÷åâîãî
ïîÿñà è äð. Ýòè íàðóøåíèÿ ïðîãðåññèðóþò ïî ìåðå
óâåëè÷åíèÿ ÷èñëà âûâèõîâ. Äëÿ èõ ïðîôèëàêòèêè è
ëå÷åíèÿ íåîáõîäèìû ðàöèîíàëüíûé âûáîð ñïîñîáà
âïðàâëåíèÿ âûâèõà ïðè äîñòàòî÷íîì
îáåçáîëèâàíèè, ïîëíîöåííàÿ èììîáèëèçàöèÿ,
ñâîåâðåìåííîå îïåðàòèâíîå âìåøàòåëüñòâî,
êîìïëåêñíîå ëå÷åíèå â ïåðèîä ðåàáèëèòàöèè â
òå÷åíèå 2-3 ìåñÿöåâ.
Ãëàâà 3. Ìåòîäû îïåðàòèâíîãî
ëå÷åíèÿ ïðèâû÷íîãî âûâèõà ïëå÷à
Àáñîëþòíûì ïîêàçàíèåì ê îïåðàòèâíîìó
ëå÷åíèþ àâòîðû ñ÷èòàþò íàëè÷èå â àíàìíåçå 2-3
ðåöèäèâîâ âûâèõà â òå÷åíèå îäíîãî ãîäà. Èçâåñòíî
áîëåå 290 ñïîñîáîâ îïåðàòèâíîãî ëå÷åíèÿ, îäíàêî íè
îäèí èç íèõ íå ïîëó÷èë âñåîáùåãî ïðèçíàíèÿ.
Ìåòîäû îïåðàòèâíîãî ëå÷åíèÿ ïðèâû÷íîãî âûâèõà
ïëå÷à óñëîâíî ìîæíî ðàçäåëèòü íà 4 ãðóïïû:
1)îïåðàöèè, óêðåïëÿþùèå êàïñóëó ñóñòàâà; 2)
ñóõîæèëüíàÿ è ìûøå÷íàÿ ïëàñòèêà; 3) îïåðàöèè ñ
èñïîëüçîâàíèå ñâîáîäíûõ òðàíñïëàíòàòîâ ìÿãêèõ
òêàíåé è ýêñïëàíòàòîâ; 4) êîñòíî-ïëàñòè÷åñêèå
îïåðàöèè.  íàèáîëåå ðàñïðîñòðàí¸ííûõ ìåòîäàõ
ëå÷åíèÿ îáû÷íî îäíîâðåìåííî èñïîëüçóþòñÿ
îïåðàòèâíûå ïðè¸ìû, îòíîñÿùèåñÿ ê ðàçíûì
ãðóïïàì. Óêðåïëåíèå êàïñóëû ñóñòàâà äîñòèãàåòñÿ
óøèâàíèåì ñ óäâîåíèåì ñòåíêè, ïîäøèâàíèåì ê íåé
ðàçëè÷íûõ òêàíåé. Ñóõîæèëüíî-ìûøå÷íàÿ ïëàñòèêà
çàêëþ÷àåòñÿ â ïåðåñå÷åíèè, ïåðåìåùåíèè,
óêîðî÷åíèè èëè óäëèíåíèè îòäåëüíûõ ìûøö ïëå÷à è
ïëå÷åâîãî ïîÿñà ñ öåëüþ âîññòàíîâëåíèÿ
ìûøå÷íîãî ðàâíîâåñèÿ, óêðåïëåíèÿ ñóñòàâà,
îãðàíè÷åíèÿ íàðóæíîé ðîòàöèè ïëå÷à. Äëÿ
ñâîáîäíîé ïëàñòèêè èñïîëüçóþòñÿ àóòî-, àëëî-,
êñåíîòðàíñïëàíòàòû è èñêóññòâåííûå ìàòåðèàëû
äëÿ ïîäâåøèâàíèÿ ãîëîâêè ïëå÷à ê êðàþ ñóñòàâíîé
âïàäèíû, àêðîìèîíó è óêðåïëåíèÿ ñóñòàâíîé
êàïñóëû. Ïðè êîñòíî-ïëàñòè÷åñêèõ îïåðàöèÿõ
ñîçäà¸òñÿ êîñòíîå ïðåïÿòñòâèå íà ïóòè
âûâèõèâàþùåéñÿ ãîëîâêè ïóò¸ì óäëèíåíèÿ
êëþâîâèäíîãî îòðîñòêà ëîïàòêè èëè èç ñâîáîäíûõ
êîñòíûõ òðàíñïëàíòàòîâ. Â ìîíîãðàôèè ïîäðîáíî
èçëàãàåòñÿ òåõíèêà íàèáîëåå ðàñïðîñòðàí¸ííûõ â
íàøåé ñòðàíå è çà ðóáåæîì îïåðàòèâíûõ
âìåøàòåëüñòâ.
Ãëàâà 4. Ðàçðàáîòêà
ñîáñòâåííîãî ñïîñîáà
ëå÷åíèÿ ïðèâû÷íîãî âûâèõà
ïëå÷à
Íà áîëüøîì êëèíè÷åñêîì ìàòåðèàëå
ðàçðàáîòàí ñîáñòâåííûé êîìáèíèðîâàííûé ñïîñîá
îïåðàòèâíîãî ëå÷åíèÿ, êîòîðûé ìîæíî ïðèìåíÿòü ó
áîëüøèíñòâà áîëüíûõ. Ñòîéêîå óäåðæàíèå ïëå÷à â
ñî÷ëåíåíèè ñ ëîïàòêîé äîñòèãàåòñÿ ïóò¸ì
ïåðåìåùåíèÿ ñóõîæèëèÿ äëèííîé ãîëîâêè äâóãëàâîé
ìûøöû ïëå÷à â êîñòíûé æåëîá ó ëàòåðàëüíîãî êðàÿ
áîëüøîãî áóãîðêà ïëå÷åâîé êîñòè è ïîäøèâàíèÿ
ñóõîæèëèÿ ê ãîëîâêå ïëå÷åâîé êîñòè. Çà ñ÷¸ò
ñîçäàíèÿ äóïëèêàòóðû êàïñóëû è ïîäøèâàíèÿ
íèæíåãî îòäåëà ïîäëîïàòî÷íîé ìûøöû è êàïñóëû
ñóñòàâà ê íàäêîñòíèöå øåéêè ëîïàòêè è ñóñòàâíîé
ãóáå óêðåïëÿåòñÿ ïåðåäíèé è íèæíèé îòäåë
ñóñòàâà, îáåñïå÷èâàåòñÿ äîïîëíèòåëüíàÿ
òåíîñóñïåíçèÿ.
Âàæíîé ñîñòàâíîé ÷àñòüþ
ðàçðàáîòàííîãî ñïîñîáà ÿâëÿåòñÿ
ôèçèî-òåðàïåâòè÷åñêîå è ãèìíàñòè÷åñêîå ëå÷åíèå.
Âûäåëÿþòñÿ 3 ïåðèîäà âîññòàíîâèòåëüíîãî ëå÷åíèÿ,
â òå÷åíèå êîòîðûõ èñïîëüçóþòñÿ 43 óïðàæíåíèÿ.
Îáùàÿ ïðîäîëæèòåëüíîñòü ðåàáèëèòàöèè 4-5 ìåñÿöåâ.
Õîðîøèå ðåçóëüòàòû ïðåäëàãàåìîãî ìåòîäà
ïîëó÷åíû â 78,9%, óäîâëåòâîðèòåëüíûå — 19,7%, ïëîõèå — â
1,4% ñëó÷àåâ.
Ìîíîãðàôèÿ èëëþñòðèðîâàíà âûïèñêàìè
èç èñòîðèé áîëåçíè, 26 ðèñóíêàìè, èìååòñÿ
áèáëèîãðàôè÷åñêèé óêàçàòåëü.
Êàôåäðà îïåðàòèâíîé õèðóðãèè è
òîïîãðàôè÷åñêîé àíàòîìèè
Ñìîëåíñêàÿ ãîñóäàðñòâåííàÿ
ìåäèöèíñêàÿ àêàäåìèÿ
Ïîñòóïèëà â ðåäàêöèþ 25.10.99.
Источник
Привычный вывих плеча – это патологическое состояние, при котором после первичного травматического вывиха плеча в результате небольшого физического усилия возникают повторные вывихи. Развивается при обычных движениях, в отсутствие насилия. Проявляется болью, деформацией и невозможностью движений в плечевом суставе. Как правило, легко вправляется, нередко наблюдаются самопроизвольные вправления. Диагноз выставляется на основании анамнеза, клинических данных и результатов рентгенографии. Консервативное лечение обычно неэффективно, требуется операция.
Общие сведения
Привычный вывих плеча – повторное стойкое разобщение суставных поверхностей головки плеча и суставной впадины лопатки, возникающее после обычного травматического вывиха плеча. По различным данным становится исходом 12-17% травматических вывихов. Обычно выявляется у людей трудоспособного возраста (20-40 лет), мужчины страдают в 4-5 раз чаще женщин. Правосторонние привычные вывихи наблюдаются чаще левосторонних, возможно двухстороннее поражение. Плохо поддаются консервативной терапии, обычно требуется хирургическое вмешательство. Лечением этого патологического состояния занимаются врачи-травматологи.

Привычный вывих плеча
Причины
Установлено, что развитию данной патологии способствует повреждение суставной губы (повреждение Банкарта). Суставная губа является волокнисто-хрящевым образованием, которое прикрепляется к суставной впадине лопатки, делая вогнутую поверхность плечевого сустава более глубокой и препятствуя разобщению головки плеча и впадины лопатки при интенсивных движениях. Кроме того, у больных с привычными вывихами часто наблюдаются заднебоковые дефекты головки плечевой кости, обусловленные компрессионным переломом, не выявленным во время первичного травматического вывиха.
Предрасполагающими факторами являются отсутствие иммобилизации, неполноценная или слишком кратковременная иммобилизация, а также наличие ранних физических нагрузок. В подобных случаях поврежденные во время травматического вывиха мягкотканные структуры сустава не успевают полноценно восстановиться. Образуются участки несращения и грубые стойкие рубцы. Возникает мышечный дисбаланс, сустав становится нестабильным. Вероятность развития привычных вывихов также увеличивается при определенных индивидуальных особенностях строения плечевого сустава, например, слабовогнутой, плоской суставной впадине.
Непосредственной причиной повторных вывихов обычно становятся абдукционные движения, наружная ротация и отведение плеча кзади. Часто наблюдается комбинация двух или трех перечисленных движений, реже встречаются вывихи, возникшие вследствие однонаправленного движения (например, только абдукции или только ротации). В числе типичных действий, являющихся причиной возникновения привычных вывихов – одевание, поднятие руки, подтягивание на перекладине, поднятие тяжестей и т. д. Иногда вывих происходит во сне. Обычно чем чаще повторяется вывих, тем легче он возникает. При этом количество вывихов может значительно варьировать – от 2-3 до нескольких десятков раз.
Симптомы вывиха
В большинстве случаев пациенты вправляют привычный вывих самостоятельно или с помощью родственников. Причиной обращения в травмпункт обычно становится неудача при попытке самостоятельного вправления. Если больной поступает в состоянии очередного вывиха, имеется характерная деформация плечевого сустава (на месте головки определяется впадина). Пациент придерживает больную руку здоровой. Движения в плечевом суставе невозможны, при попытке пассивных движений определяется пружинящее сопротивление. Интенсивность болевого синдрома может значительно варьировать – от резких болей до незначительной болезненности. Отек мягких тканей отсутствует.
Диагностика
Обращение за медицинской помощью в состоянии ремиссии, как правило, происходит после нескольких (иногда – нескольких десятков) повторных вывихов. При осмотре в подобных случаях нередко не выявляется никакой патологии. Диагноз выставляется на основании анамнеза, старых рентгеновских снимков и выписок из истории болезни. В некоторых случаях определяется нерезкая атрофия мышц, а также снижение болевой и кожной чувствительности в области сустава. Часто выявляется ограничение движений, обусловленное как нерезко выраженной рубцовой контрактурой, так и боязнью повторного вывиха – нарабатывается двигательный стереотип, при котором пациенты привыкают избегать движений, способных спровоцировать рецидив.
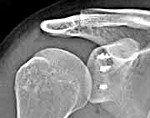
Для более точной оценки состояния плотных структур назначают рентгенографию плечевого сустава. При этом может определяться дефект по заднебоковой поверхности головки плечевой кости (обнаруживается только при специальных укладках с ротацией плеча, иногда для выявления патологических изменений необходимо сделать несколько снимков). Возможно увеличение расстояния между верхней частью головки плеча и акромионом, а также повреждение края суставной впадины.
Если данных рентгенографии по каким-то причинам недостаточно для определения тактики дальнейшего лечения, пациентов направляют на КТ плечевого сустава. Для того чтобы получить представление о состоянии мягкотканных структур, выполняют МРТ плечевого сустава. При необходимости осуществляют контрастную артрографию. Если есть возможность и соответствующие показания, проводят диагностическую артроскопию, позволяющую детально изучить сустав изнутри при помощи специальной камеры.
Лечение привычного вывиха плеча
Консервативная терапия в большинстве случаев оказывается неэффективной. Однако при небольшом количестве вывихов (не более 2-3) можно попытаться назначить специальный комплекс ЛФК и массаж для укрепления мышц плечевого пояса. При этом на время лечения необходимо ограничить наружную ротацию и абдукцию в плечевом суставе. При неэффективности консервативного лечения и большом количестве вывихов единственным надежным средством является операция.
В травматологии и ортопедии существует около 200 оперативных методик лечения данной патологии. Все хирургические методы можно разделить на 4 группы: операции, направленные на укрепление капсулы сустава; пластические вмешательства на мышцах и сухожилиях; костно-пластические операции и операции с использованием трансплантатов; комбинированные методы, сочетающие в себе элементы нескольких перечисленных методик. При этом наиболее распространенной является операция Банкарта, при которой хирург фиксирует хрящевую губу и создает из капсулы сустава соединительнотканный валик, ограничивающий излишнюю подвижность головки плеча.
Операция Банкарта может проводиться как классическим способом (через обычный разрез), так и с использованием артроскопического оборудования. В последнем случае в области сустава делают два небольших разреза длиной 1-2 см., через разрезы вводят артроскоп и манипуляторы, после чего под контролем зрения выполняют все необходимые элементы хирургического вмешательства. Использование артроскопической техники позволяет существенно снизить травматичность операции, минимизировать риск развития осложнений и сократить срок реабилитации пациента. В настоящее время эта методика становится золотым стандартом при лечении привычных вывихов плеча.
Наряду с этим существуют и другие методики, показанные при определенных патологических изменениях в суставе, либо применяемые при отсутствии артроскопического оборудования. К числу таких методик относится операция Бойчева, операция Вайнштейна, операция Путти-Плятта, операция Фридланда и т. д. Все вмешательства производятся в плановом порядке, в условиях стационара, после необходимого обследования.
В послеоперационном периоде назначают массаж, ЛФК и физиотерапию, в том числе амплипульстерапию, озокерит, магнитотерапию и УВЧ. При болях используют фонофорез с анальгином. Иммобилизацию обычно сохраняют в течение месяца. Затем начинают постепенную разработку сустава с использованием ЛФК (в том числе упражнений в бассейне) и физиотерапевтических методов. Через 2-3 месяца после хирургического вмешательства делают акцент на восстановлении амплитуды движений в суставе и тренировке мышц плечевого пояса, используя специальные упражнения и занятия на тренажерах. Полное восстановление, как правило, происходит в течение 3-8 месяцев с момента операции.
Источник
Плечевой сустав – один из наиболее подвижных суставов в организме человека. За счет своей подвижности плечевой сустав помогает располагать кисть в пространстве в любом положении, и человек может выполнять какой-либо труд. Когда он работает нормально, мы его не замечаем. Но, как только один из механизмов внутри сустава дает сбой, мы сразу можем это заметить.
Анатомически плечевой сустав составляют три кости — лопатка, плечевая кость и ключица. Костные структуры плечевого сустава имеют «встроенное» несоответствие: суставная впадина лопатки по размеру в четыре раза меньше, чем головка плечевой кости, поэтому эти костные элементы не могут обеспечить стабильность плечевого сустава. Но природа все предусмотрела, и между лопаткой и плечевой костью натянуты очень плотные связки, которые и удерживают эти две кости друг с другом. Также вокруг плечевого сустава находятся мышцы (ротаторные манжеты): подлопаточная мышца, надостная, подостная и малая круглая мышца сзади. По краю суставных впадин и лопатки расположена так называемая хрящевая губа. Суставная впадина лопатки сама по себе достаточно мелкая и плоская. В свою очередь, суставная губа создает глубину суставной впадины лопатки, между головкой и плечевой костью суставной впадины создается определенный вакуум, который как бы присасывает эти две кости друг к другу.
При поднятии руки, сгибании, разгибании, наружной, внутренней ротации должна обеспечиваться стабильность сустава. Это обеспечивают связки, которые натягиваются в определенных положениях руки, а также работа динамических стабилизаторов ротаторной манжеты. Их согласованная работа придает стабильность плечевому суставу.
Нестабильность плечевого сустава. Признаки вывиха
Плечевой сустав поражается многими травмами и заболеваниями. Наиболее распространенная патология — нестабильность плечевого сустава, или «привычный вывих плеча». При нарушении работы динамических стабилизаторов и повреждении связок может происходить выхождение головки плечевой кости из суставной впадины.
Вывих — это болезненное состояние, с которым человек обычно обращается в больницу. Мы устраняем его под наркозом или местной анестезией. Может проявляться разболтанностью сустава или определенными болями, щелчками.
Чаще всего нестабильность связана с травмой. Обычно происходит разрыв связок внутри плечевого сустава, разрыв суставной губы, и плечевая кость выходит из суставной впадины. Обратно она вернуться может только при определенных манипуляциях в больнице. 90% вывихов происходит вперед.
Вы сразу поймете, если у вас вывих, потому что полностью не сможете двигать рукой в плечевом суставе, каждое движение будет доставлять значительную боль. В больнице или в травмпункте вас осмотрит врач, выполнит рентгенографию, установит точный диагноз «вывих», и под местной анестезией его устранит. После устранения вывиха обычно накладывают гипс или ортез, и человека выписывают домой.
Еще одна причина — дисплазия. У пациента врожденно имеется определенная слабость соединительной ткани. Обычно это молодые женщины 18-35 лет, их еще называют «гуттаперчевые люди», то есть у них суставы имеют большую амплитуду движения, чем у обычного человека.
Последствия вывиха плечевого сустава
Часто после устранения вывихов, особенно у молодых пациентов, связки, которые разорвались вокруг плечевого сустава, в особенности — суставная губа, не срастается при консервативном лечении в гипсе. Это значит, что с вероятностью 90% будет повторный вывих. Чаще всего это уже не будет связано с травмой, а просто при определенном виде движения. Обычно это заведение руки за голову во время сна.
У более старших пациентов вероятность вывиха несколько меньше.
Лечение первичного вывиха плеча
По старым технологиям накладывают гипс, через 3 недели снимают гипсовую повязку, и начинают понемножку разрабатывать плечо. Но ученые пришли к выводу, что людям, у которых велик риск повторного вывиха и образования привычного вывиха велик, целесообразно сразу делать операцию.
Есть целый ряд малоинвазивных ортоскопических операций, при которых в полость сустава можно войти через несколько проколов, увидеть разорванную суставную губу, и с помощью специальных фиксаторов прикрепить ее на место. Со временем губа прирастает, и риск рецидива вывиха уменьшается.
Техники оперативного лечения вывиха плеча
Привычные вывихи плеча известны со времен Гиппократа. Если у человека были рецидивы вывихов, он брал горячий предмет, и прижигал область передней части плечевого сустава. После такого лечения в этой области образовывался массивный рубцовый процесс, ограничивалась функция плечевого сустава, и вывихов не происходило. Но рука двигалась хуже.
Сейчас лечение направлено на анатомическую реконструкцию поврежденных структур. Во время операции мы стремимся к тому, чтобы вывих не повторялся не из-за того, что человек меньше двигает этой рукой, а из-за того, что мы полностью восстановили анатомию плечевого сустава, желательно малоинвазивно.
Привычный вывих плеча и ухудшение качества жизни
Организм пациента с привычным вывихом плеча чувствует, в каких положениях может произойти вывих, и эти движения пациент сделать боится. Развивается ощущение предчувствия вывиха. Происходит спазм мышц, болевой синдром, и рука как бы сама не выполняет движения.
Со временем эта проприоцептивная рецепция уменьшается, человек меньше контролирует свои движения, и вывихи происходят все чаще и чаще.
Диагностика при вывихе плеча
Диагностика пациентов с нестабильностью плечевого сустава улучшилась. В повседневную практику травматологов-ортопедов вошли магниторезонансная томография и компьютерная томография. Любому пациенту, обращающемуся в больницу, мы выполняем МРТ, КТ и точно видим те повреждения, которые произошли после вывиха.
На МРТ плечевого сустава можно увидеть отрыв суставной губы и разрыв глено-хумеральных связок. Соответственно, уже по МРТ мы можем планировать операцию. Если присутствует и костный дефект, то, проведя компьютерную томографию, мы можем точно понять, в каких местах, какой объем кости отсутствует, и провести специальные операции по переносу костей, чтобы увеличить площадь соприкосновения костей в плечевом суставе.
Спорт и нестабильность плечевого сустава
С нестабильностью плечевого сустава и болезнями плечевого сустава сопряжены занятия видами спорта, связанными с движением верхней конечности над головой: теннис, когда есть определенная доминирующая рука и происходит движение ракеткой, плавание, при котором рукой преодолевается большое сопротивление воды. Происходит перенапряжение мышц, которое должны балансировать мышцы ротаторной манжеты, мышцы лопатки. И когда эти мышцы устают или микротравматизируются, может возникнуть нестабильность.
Также опасны такие виды спорта, как бокс или борьба. Кроме того, что сам боксер или борец, совершая удары рукой, сильно напрягает мышцы плечевого пояса, происходит еще и сильное сдавливание плечевой кости относительно лопатки. Суставные площадки сильно компрессируются, и происходит развитие артроза внутри сустава. К тому же противник также наносит удары в область плечевого сустава.
В тяжелой атлетике, когда пациент поднимает большой вес, вероятны повреждения позвоночника, коленных суставов, плечевых суставов. При жиме штанги лежа от груди, если у человека складываются определенные факторы (большой вес, особенности соединительной ткани, когда связки более растяжимы, дисплазия), то могут происходить небольшие подвывихи.
Иногда приходится видеть вывихи в плечевом суставе во время футбола, когда вратарь выпрыгивает за мячом, падает на область локтевого сустава.
Как предупредить вывих плеча
Если вы чувствуете дискомфорт в плечевом суставе при определенных видах движения, болевой синдром, щелчки, то это происходит подвывих, то есть частично головка плечевой кости выходит из суставной впадины. Это — признаки нестабильности плечевого сустава, который нужно лечить, если вы хотите дальше быть активными, заниматься спортом или физической работой.
Импиджмент плечевого сустава
Высокоамплитудные запредельные движения могут привести к столкновениям костей в суставе. Это называется «импиджмент», когда головка плечевой кости сдвигается при нагрузке, при запредельных движениях она может вступать в конфликт с крышей плечевого сустава, которая называется акромион (часть лопатки). Головка ударяется об акромион. Так как между этими костными структурами находятся мышцы сухожилия ротаторной манжеты, то эти сухожилия будут ущемляться. Это проявляется болью и отеком, может развиться воспаление этого сухожилия, и сухожилие со временем начинает разрушаться. Если у обычного человека дегенерация сухожилий происходит к 50-70 годам, то у пациентов, которые напрягают руки, это может произойти гораздо раньше.
Импиджменты происходят во многих местах в плечевом суставе: в подакромиальном пространстве между акромионом и головкой плечевой кости, между клиновидным отростком плечевой кости, внутренний импинджмент, который происходит по задней поверхности плечевого сустава.
Таким пациентам мы проводим детальный осмотр, выясняем анамнез этого заболевания, каким спортом занимается пациент, какая у него повседневная активность. Существуют тесты, когда врач берет верхнюю конечность пациента, располагает ее в пространстве в определенных проекциях, проводит нагрузочные тесты, и может определить, в какой зоне происходит ущемление или болезненность, сухожилие какой мышцы работает хуже. В результате мы можем заподозрить, какая структура плечевого сустава повреждена. После этого пациента направляем на МРТ, где получаем картинку плечевого сустава в разных проекциях. Если обычный МРТ не помогает, то в полость сустава вводим специальный контраст, который распределяется по плечевому суставу, и можно увидеть, где есть травмы, и уже потом планировать оперативное лечение.
Операции на плечевом суставе
Почти все операции проводятся эндоскопически, с помощью оптического прибора, который называется артроскоп. Через прокол в коже, примерно 5 мм в диаметре, на экране в операционной мы видим, что находится в суставе. Через другие небольшие проколы кожи в полость сустава вводятся инструменты, с помощью которых деликатно выполняется большинство операций: сшивание губы, сухожилия ротаторной манжеты, перенос костного блока, если имеется дефект кости, обработка хряща, если имеется артроз.
К счастью, государство в последнее время закупает все необходимые расходные материалы для таких операций, и даже в городской больнице можно провести эти операции без всяких сложностей.
Максим Бессараб
Травматолог-ортопед. Врач 1-го травматологического отделения Городской клинической больницы им. Ф. И. Иноземцева (ГКБ 36). К.м.н.
Первоисточник
Источник
