Перелом локтевой кости вывих лучевой

Прошло свыше ста лет с тех пор, как Monteggia описал перелом в верхней части локтевой кости с вывихом головки лучевой, и этого срока оказалось мало для разрешения проблемы лечения. Ни один из переломов не представляет таких трудностей, и ни один из методов не сопряжен со столькими неудачами. У детей конечные результаты бывают достаточно удовлетворительными, у взрослых же они всегда плохие. В продолжение последних 3 лет автор имел возможность наблюдать результаты лечения 48 переломов у взрослых. Во всех случаях, кроме одного, имелось значительное ограничение функции. Наблюдались следующие осложнения: плохое срастание перелома локтевой кости, несрастание перелома локтевой кости, невправление вывиха головки лучевой кости, тугоподвижность п артриты локтевого сустава, оссифицирующий миозит вокруг головки луча, анкилоз луче-локтевого сочленения, межкостное сращение на уровне перелома между диафизом лучевой и локтевой костей, подвывих и вывих нижнего конца локтевой кости, радиальная косорукость и тугоподвижность лучезапястного сустава. К этому внушительному перечню специфических осложнений надо прибавить еще осложнения, наблюдаемые после повреждений нервов, сосудистые нарушения, инфицирование раны и т. д.
Хирург, не обладающий достаточным опытом и квалификацией, не должен прибегать к оперативному лечению переломо-вывиха Монтеджиа. Он должен репонировать конечность в возможно лучшем положении, наложить гипсовую повязку и направить больного к специалисту.
Диагноз
При этом повреждении происходит перелом верхней трети локтевой кости обычно на 8- 10 см книзу от локтевого отростка и вывих головки луча, отрыв или разрыв кольцевидной связки луча. При тщательном изучении рентгенограммы надо помнить, что изолированный перелом верхней трети локтевой кости встречается крайне редко. Он почти всегда сопровождается вывихом головки луча.
Два вида смещений могут иметь место: 1) в 10-15% случаев головка луча смещается кзади и имеется угловое искривление кзади локтевой кости (рис. 240).

Рис. 240. Перелом Монтеджиа сгибательного типа. Перелом диафиза локтевой кости с вывихом кзади головки лучевой кости (1). Репозицию смещения производят вытяжением за предплечье в положении полного разгибания локтя. Конечность иммобилизуют в положении полного разгибания в локтевом суставе (2).
В этих случаях репозиция легка и устойчива; 2) при втором виде повреждений — разгибательном типе переломов (85- 90%) головка луча смещается кпереди и кнаружи, имеется угловое искривление локтевой кости кпереди и кнаружи. В этих случаях репозиция трудна и неустойчива (рис. 241).

Рис. 241. Перелом Монтеджиа разгибательного типа. Перелом диафиза локтевой кости со смещением кпереди головки лучевой кости (1). Смещение репонируют вытяжением за предплечье в положении сгибания локтя под прямым углом (2). Конечность иммобилизуют в гипсовой повязке в положении сгибания.
При обоих видах переломов степень углового искривления локтевой кости служит показателем степени вывиха головки луча. До тех пор пока не достигнута точная репозиция перелома локтевой кости, не может быть полного вправления головки лучевой кости.
Лечение переломов Монтеджиа (сгибательный тип)

Рис. 242. Перелом диафиза локтевой кости с угловым искривлением кзади и вывихом кзади головки лучевой кости (1). После ручной репозиции (2). Конечность иммобилизована в положении полного разгибания в локтевом суставе на 3 месяца. Восстановлен полный объем движений.
При сгибательных переломах обычно нетрудно достичь точной репозиции перелома локтевой кости, так как при полном разгибании локтевого сустава фрагменты после репозиции остаются устойчивыми. Для этоготребуется произвести вытяжение, полное разгибание локтевого сустава и иммобилизацию в гипсовой повязке от головок пястных костей до подмышечной впадины. Точность репозиции должна быть проверена рентгенограммами, снятыми в передне-заднем и боковом направлении. Угловое искривление должно быть исправлено вставлением клина в гипсовую повязку. Оперативная репозиция и внутренняя фиксация перелома показаны редко. Время от времени гипсовую повязку меняют, но положение разгибания локтя должно сохраняться. Всякая попытка изменить положение конечности даже через несколько недель после репозиции снова вызовет смещение. Разгибание на 180° необходимо сохранять до полного сращения перелома. В противном случае снова произойдут угловое искривление локтевой кости н вывих головки луча.
Лечение перелома Монтеджиа (разгибательный тип)
Репозиция разгибательных переломо-вывихов производится сгибанием локтевого сустава. Обычно трудно достигнуть хороших результатов только ручной репозицией. Костные фрагменты неустойчивы при удовлетворительной репозиции. Почти всегда остается наклонность к возвращению углового смещения. В этих случаях показана оперативная репозиция с внутренней фиксацией перелома локтевой кости. Открытая репозиция без внутренней фиксации или же открытая репозиция с неполноценной фиксацией кетгутом или проволокой совершенно бесполезна. Такое вмешательство не предупреждает смещения, увеличивает отрыв надкостницы и отдаляет поднадкостничную гематому от перелома, что создает опасность сращения между диафизами локтевой и лучевой кости.
Необходима очень надежная фиксация не меньше чем 4 винтами и пластинкой из виталлиума или нержавеющей стали. Винты должны проходить до кортикального слоя противоположной стороны. Длину винта следует точно установить специальным дрилем-измерителем. Он не должен перфорировать кортикальный слой противоположной стороны, так как это может вызвать смещение надкостницы с внутренней стороны. После фиксации отломков надкостницу и глубокие слои мышцы аккуратно подшивают в тесном соприкосновении с локтевой костью и отделяя от лучевой.
Фиксация внутрикостным гвоздем, вводимым через локтевой отросток в костномозговой канал периферического фрагмента в области перелома
После операции накладывают гипсовую повязку от кисти до подмышечной впадины. Более надежным является наложение повязки с фиксацией плечевого сустава.
Опасность открытой репозиции
Перед наложением пластинок и вставлением винтов необходимо совершенно точно сопоставить отломки локтевой кости. Часто это представляет значительные трудности. В последние годы был предложен и широко пропагандировался следующий метод. Место перелома и вывиха обнажали одним разрезом, фрагменты локтевой кости фиксировали и головку луча репонировали. Круговую связку подшивали или реконструировали. Однако результаты его неудовлетворительны. Принципиально эта операция неправильна, так как каждый свежий вывих сопровождается отрывом связок, разрывом капсулы и образованием поднадкостничной гематомы. Оторванные связки срастаются независимо от ручного или оперативного вправления вывиха. Но в то время как при ручной репозиции поднадкостничная гематома облитерируется, оперативная репозиция рассеивает ее, что является одной из основных причин развития оссифицирующего миозита (глава IV).
В тех случаях, когда вывих луча сопровождается разрывом кольцевидной связки вместе, с надкостницей, ранняя оперативная репозиция всегда сопровождается оссификацией вокруг головки и шейки луча (рис. 243).

Рис. 243. Результаты оперативной репозиции перелома локтевой кости (перелом Монтеджиа) без внутренней фиксации перелома (что являлось ошибкой) и открытой репозиции вывихнутой головки луча, что также было неправильным, так как вызвало травматическую оссификацию.
В некоторых случаях требуется обнажение головки луча, так как она блокируется в смещенном положении вследствие интерпозиции суставной капсулы и связки (рис. 244).

Рис. 244. Открытая репозиция головки лучевой кости и фиксация пластинкой вызывали травматическую оссификацию (1). В дальнейшем пришлось произвести удаление вновь образованной кости и резекцию головки луча (2).
Случай, иллюстрирующий опасность слишком ранней резекции головки луча при переломе Монтеджиа, вызвавший подвывих в нижнем радио-ульнарном сочленении.
В старых нерепонированных случаях лучше произвести резекцию смещенной головки луча, что обычно восстанавливает хороший объем движений в радио-ульнарном сочленении. У детей же такое вмешательство вызывает смещение верхнего конца эпифиза головки луча с увеличивающейся разницей в длине костей предплечья и вследствие этого смещения в нижнем радио-ульнарном сочленении.
Опасность раннего удаления головки луча
Принимая во внимание частоту ограничения движений в радио-ульнарном сочленении или даже анкилоза его, иногда предлагают удалять головку луча одновременно с фиксацией перелома и репозицией локтевой кости. Данный метод также не может быть признан правильным не только в связи с опасностью возникновения оссифицирующего миозита, но и потому, что резекция головки в ранней стадии, до срастания и заживления разорванной кольцевидной и межкостной связок, сопровождается соскальзыванием луча. Нижний конец локтевой кости смещается и его необходимо резецировать. Кроме того, отрезок верхнего конца лучевой кости снова вклинивается в суставную головку плеча, и может потребоваться вторичная резекция. Если вообще прибегать к резекции головки, то ее следует производить в более поздние сроки после восстановления кольцевидной и межкостной связок.
Опасность неполноценной короткой гипсовой повязки
В заключение можно сказать, что правильное лечение свежего переломо-вывиха Монтеджиа разгибательного типа заключается в оперативной репозиции и внутренней фиксации перелома локтевой кости, а также ручной репозиции смещенной головки луча. После того как локтевая кость репонирована и фиксирована пластинкой, локтевой сустав сгибают до прямого угла и иммобилизуются гипсовой повязкой.
Лечение осложнений переломо-вывиха Монтеджиа
Невправленный вывих головки лучевой кости у взрослых
Невправленный вывих головки лучевой кости у взрослых лучше всего лечится удалением ее. Таким образом, устраняется костный блок, вызывающий ограничение сгибания локтевого сустава, и обычно восстанавливается удовлетворительный объем радио-ульнарных движений.
У детей резекция головки луча не показана в связи с тем, что при этом затрагивается верхняя эпифизарная линия с увеличивающейся в дальнейшем разницей в длине костей предплечья и вывихом в нижнем луче-локтевом сочленении. Головка луча должна быть вправлена и целость кольцевидной связки восстановлена. Многие хирурги восстановление кольцевидной связки производили свободной пластинкой из широкой фасции бедра. Corbett пользовался фасцией двуглавой мышцы. Автор в 2 случаях употребил свободную пластику из сухожилий m. palmaris longus и m. peroneus tertius. Сухожилие проводили вокруг шейки луча и через отверстие, просверленное в локтевой кости. Через 3 года после операции положение кости было неудовлетворительным, но хорошая устойчивость и нормальный объем движений сохранились.
Оссифицирующий миозит вокруг головки луча
Б тех случаях, когда оперативная репозиция и раннее сшивание кольцевидной связки вызвали оссифицирующий миозит, показано удаление головки луча и костного блока, прикрепляющегося к ней. Иногда разрастание ограничивается образованием шпоры впереди головки, и операция не представляет трудностей, но, как правило, оссификация вокруг шейки луча может привести к сращению с локтевой костью. Необходимо резецировать луч на гораздо более низком уровне, чем принято, и покрыть освеженную кость лоскутом надкостницы, прокладывая мышечный лоскут между лучевой и локтевой костями.
Campbell описывает 2 успешных оперативных вмешательства с удалением до 10 см верхнего конца лучевой кости. Тем не менее послеоперационная оссифицирующая гематома вызвала вторичное радио-ульнарное сращение. Очень трудно восстановить радио-ульнарные движения после оссифицирующего миозита вокруг лучевой головки. Это еще раз подчеркивает необходимость его профилактики путем отказа от ранних оперативных вмешательств в виде сшивания и восстановления связок.
Межкостное сращение между диафизом локтевой и лучевой кости
Межкостное сращение между диафизом локтевой и лучевой кости представляет собой еще большую проблему, чем анкилоз луче-локтевого сочленения. При срастании правильно сопоставленных отломков локтевой кости и образовании межкостного сращения в виде тонкой костной перекладины проблема разрешима. Мостик обнажают с локтевой стороны (во избежание повреждения заднего межкостного нерва), удаляют и между диафизами костей прокладывают мышечный лоскут. Но в тех случаях, когда межкостное сращение комбинируется с угловым искривлением локтевой кости и фрагменты ее непосредственно срастаются с лучевой костью, требуется не только разделение мостика, но и восстановление правильного соотношения отломков локтевой кости и предупреждение повторных угловых искривлений операцией костной пластики. После такой обширной операции возникает опасность развития оссифицирующей гематомы и повторного радио-ульнарного синостоза. Паллиативный выход заключается в том, чтобы примириться с постоянным ограничением радио-ульнарных движений. Такое ограничение функции компенсируется при фиксации предплечья в слегка пронированном положении, что является лучшим, чем положение, среднее между пронацией и супинацией. Анкилозирование предплечья в положении полной супинации нерационально и должно быть исправлено операцией остеоклазии или остеотомии.
Спонтанный вывих нижнего конца локтевой кости
При произведенной ранней резекции головки луча лучевая кость постепенно смещается кверху и нижний конец локтевой кости вывихивается кзади, блокируя движения лучезапястного сустава. Нижний конец локтевой кости должен быть резецирован как раз над уровнем нижнего радио-ульнарного сочленения.
Несросшийся перелом локтевой кости
Несрастание перелома часто происходит при неполноценной иммобилизации или очень раннем, несвоевременном ее прекращении. Как правило, оперативная репозиция, влекущая за собой отрыв мягких тканей, нарушение кровоснабжения, без хорошей внутренней фиксации и достаточной наружной иммобилизации вызывает замедленное сращение. Короткая петля проволоки, скрепляющая костные отломки, никогда не обеспечивает хорошей фиксации. Для наружной фиксации надо накладывать гипсовую повязку до середины плечевой кости, но такая повязка слишком коротка при высоких переломах локтевой кости. В этих случаях необходимо пользоваться гипсовой повязкой с фиксацией плечевого пояса.
Несросшийся перелом требует операции костной пластики. При отсутствии смещения или вывиха головки луча операция относительно проста, но если несрастание локтевой кости сочетается с невправленным вывихом головки луча, то верхний конец луча должен быть резецирован до проведения костной пластики локтевой кости, так как в противном случае невозможно хорошее сопоставление ее отломков. Широкий накладной трансплантат берут с гребня большеберцовой кости и фиксируют 4 яхтами из виталлиума. Недостаточно длинные или тонкие вкладные трансплантаты п трансплантаты, прикрепленные кетгутом или проволокой, часто дают неудовлетворительные результаты, поскольку мягкая губчатая кость проксимального фрагмента, тонкость дистального фрагмента и близость перелома к локтевому суставу затрудняют устойчивую фиксацию трансплантатом.
——————————
Переломы костей и повреждения суставов
——————————
Источник
Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
Сочетание переломов лучевой и локтевой костей чаще всего встречаются у детей. Будут рассмотрены только два вида переломов — поднадкостничный и переломы по типу «зеленой ветки», поскольку остальные переломы этого типа требуют неотложного направления к хирургу-ортопеду для репозиции под общей анестезией.
Переломы диафиза предплечья возникают под действием двух травмирующих механизмов. Прямой удар, например при автодорожной травме, — наиболее часто встречающийся механизм. Непрямой механизм — падение с развитием продольной компрессии — может привести к сочетанному перелому костей предплечья.
Обычно отмечают боль, опухание и потерю функции кости и предплечья. Иногда наблюдают парезы лучевого, срединного и локтевого нервов, которые нужно обязательно исключить путем тщательного физикального обследования с документированием.
Для определения положения костных фрагментов обычно достаточно переднезадней и боковой проекций. Снимки делают с захватом лучезапястного и локтевого суставов, чтобы подключить такие внутрисуставные повреждения, как вывих или подвывих.
Для закрытых переломов костей предплечья повреждение сосудисто-нервного пучка нетипично. Тем не менее документирование их функции является неотъемлемой частью обследования при всех переломах костей предплечья.
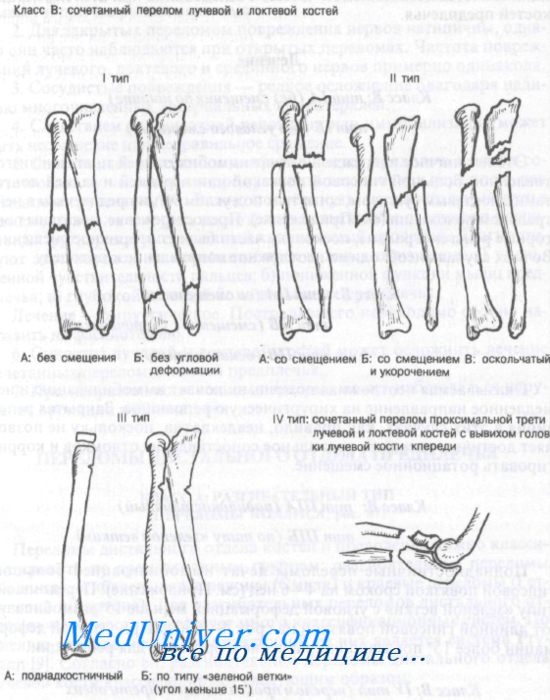
Лечение сочетанных переломов лучевой и локтевой костей
Класс В: тип IA (без смещения по ширине), тип IБ (без углового смещения). Это нетипичное повреждение лечат иммобилизацией тщательно изготовленной большой гипсовой повязкой или передней и задней лонгетами с локтевым суставом, согнутым под углом 90°, и предплечьем в нейтральном положении (см. Приложение). Предостережение: показаны повторные рентгенограммы, поскольку часто бывает вторичное смещение. Во всех случаях необходимо неотложное направление к ортопеду.
Класс В: тип IIА (со смещением), тип IIБ (смещение с укорочением), тип IIB (оскольчатый). Оказываемая неотложная помощь включает иммобилизацию и немедленное направление на хирургическую репозицию. Закрытая репозиция в этих случаях, как правило, неадекватна, поскольку не позволяет достичь и удержать правильное сопоставление отломков и корригировать ротационное смещение.
Класс В: тип IIIА (поднадкостничный), тип IIIБ (по типу «зеленой ветки»). Поднадкостничные переломы лечат иммобилизацией большой гипсовой повязкой сроком на 4—6 нед. Переломы по типу «зеленой ветки» с угловой деформацией меньше 15° иммобилизуют длинной гипсовой повязкой на срок 4—6 нед. При угловой деформации более 15° показано направление к ортопеду для репозиции.
Класс В: IV тип (перелом проксимальной трети обеих костей предплечья в сочетании с передним вывихом головки лучевой кости). Эти переломы требуют открытой репозиции и внутренней фиксации.
Аксиома: комбинированный перелом проксимальной трети лучевой и локтевой костей обычно сочетается с передним вывихом головки лучевой кости.
Осложнения сочетанных переломов лучевой и локтевой костей
Сочетанные переломы лучевой и локтевой костей имеют множество осложнений.
1. При открытых переломах часто встречается инфекция, но она бывает и при закрытых переломах.
2. Для закрытых переломом повреждения нервов нетипичны, однако они часто наблюдаются при открытых переломах. Частота повреждений лучевого, локтевого и срединного нервов примерно одинакова.
3. Сосудистые повреждения — редкое осложнение благодаря наличию многочисленных артериальных коллатералей,
4. Следствием неадекватной репозиции или иммобилизации может быть несращение или неправильное сращение.
5. Сочетанным переломам диафизов костей предплечья может сопутствовать туннельный синдром, захватывающий как переднюю, так и заднюю группы мышц. Важно подчеркнуть, что дистальный пульс может оставаться в норме, несмотря на повышенное давление в фасциальных футлярах и уменьшенный капиллярный кровоток. Диагностируют этот перелом на основании трех важных признаков: а) уменьшенной чувствительности пальцев; б) пониженной функции мышц предплечья; в) глубокой ноющей боли в мышцах предплечья.
Лечение — хирургическое. Пострадавшего необходимо срочно направить на фасциотомию.
6. Синостоз лучевой и локтевой костей может осложнить лечение сочетанных переломов костей предплечья.
7. При неправильно леченном переломе может наблюдаться нарушение пронации и супинации.
— Также рекомендуем «Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение»
Оглавление темы «Переломы костей предплечья, плеча»:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа — переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа — переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
