Подагра кистей рук рентген
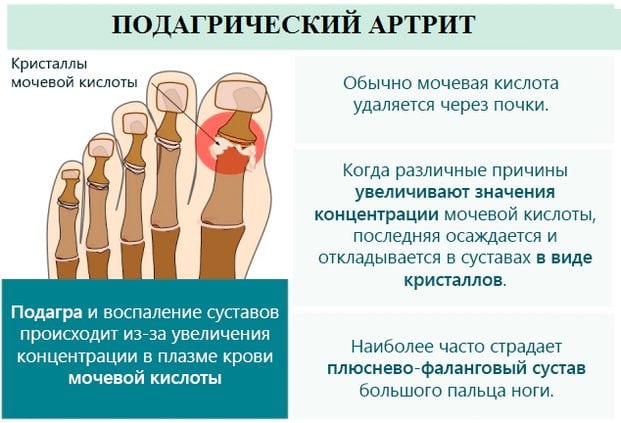
Подагра — проявление нарушений обмена пуринов, сопровождающихся повторными острыми артритами, отложением уратов в околосуставных мягких тканях и поражением почек, включая нефролитиаз, при обязательном повышении уровня уратов в крови (при рН 7,4 98 % мочевой кислоты находится в крови в виде мононатриевой соли).
Этиология и патогенез
Мочевая кислота образуется на заключительном этапе обмена пуринов при окислении пуриновых оснований экзогенного и эндогенного происхождения — гуанина, гипоксантина и аденина. Важную роль в регуляции синтеза мочевой кислоты играет внутриклеточное содержание 5-фосфорибозил-1-пирофосфата, а также активность ряда ферментов, участвующих в обмене пуринов.
Депо мочевой кислоты в организме составляет примерно 1000 мг и ежедневно пополняется в основном благодаря синтезу нуклеопротеидов de novo (примерно 600 мг), а также поступлению их с пищей. Концентрация мочевой кислоты в жидкостях организма отражает баланс между скоростью ее продукции и выведения. 2/3 образующейся мочевой кислоты выделяется почками, 1/3 — через желудочно-кишечный тракт, где она разрушается бактериями. В норме в крови у мужчин концентрация уратов не превышает 0,07 г/л, у женщин — 0,06 г/л. Увеличение урикемии приводит к образованию перенасыщенного раствора и создает условия для выпадения кристаллов. Если уровень мочевой кислоты в крови постоянно превышает 0,10 г/л, то риск острой атаки подагры составляет 90 %. Для развития подагры имеет значение не только высокий уровень уратов в крови, но и снижение их растворимости, наблюдающееся при низких значениях рН и температуры (например, в области периферических суставов). Концентрация уратов в крови у мальчиков и девочек, не достигших полового созревания, одинаково низка — в среднем около 0,03-0,04 г/л. В последующем она возрастает, в большей степени у мужчин. У женщин уровень мочевой кислоты в крови увеличивается в период менопаузы. Полагают, что возрастные и половые различия урикемии обусловлены почечным клиренсом мочевой кислоты, на который оказывают влияние эстрогены и андрогены.
По эпидемиологическим данным частота гиперурикемии в популяции составляет 2-18 %, а заболеваемость подагрой — 0,2-0,35 случаев на 1000 населения. Подагра развивается при продолжительном сохранении упорной гиперурикемии, поэтому чаще встречается у взрослых мужчин (пик заболеваемости в 50 лет).
Гиперурикемия возникает в результате увеличения продукции мочевой кислоты и снижения ее экскреции.
Причины гиперурикемии:
1. Повышение продукции мочевой кислоты:
а) уменьшение активности гипоксантингуанинфосфорибозилтрансферазы (синдром Леша- Найхана);
б) повышение активности 5-фосфорибозил-1-пирофосфатсинтетазы;
в) неустановленные молекулярные нарушения;
г) увеличение скорости кругооборота пуринов (лимфопролиферативные заболевания, миеломная болезнь, талассемия, гемолитические анемии, полицитемия и др.);
д) недостаточность глюкозо-6-фосфатазы (гликогеноз I типа).
2. Снижение выведения мочевой кислоты:
а) острая и хроническая почечная недостаточность;
б) лекарственная терапия (тиазидовые диуретики и др.);
в) хроническая интоксикация свинцом;
г) повышение продукции молочной кислоты при употреблении алкоголя, интенсивной физической (мышечной) нагрузке, голодании;
д) первичный гиперпаратиреоидизм;
е) гипотиреоидизм.
У определенного числа больных в развитии подагры играют роль оба механизма. При увеличении синтеза мочевой кислоты ее экскреция с мочой после 5-дневной диеты с ограничением пуринов превышает 600 мг в сутки. У большинства больных первичной подагрой причина гиперпродукции мочевой кислоты остается неизвестной, а развитие заболевания, по-видимому, контролируется различными генами. Редкими причинами гиперурикемии являются недостаточность гипоксантингуанинфосфорибозилтрансферазы (синдром Леша — Найхана) и повышенная активность 5-фосфорибозил-1-пирофосфатсинтетазы, которые наследуются сцепленно с Х-хромосомой. Вторичная гиперурикемия наблюдается при ускорении кругооборота нуклеиновых кислот у больных лимфопролиферативными заболеваниями, гемолитической анемией, истинной полицитемией, раком, талассемией и др. Особенно часто уровень мочевой кислоты в крови повышается при активном лечении больных лимфомой, лейкозами; гиперурикемия нередко выявляется при псориазе.
Гиперурикемия часто является результатом уменьшения выведения мочевой кислоты почками вследствие уменьшения клубочковой фильтрации, повышения реабсорбции или снижения секреции в канальцах. Нарушение выведения мочевой кислоты может быть первичным и вторичным. Гиперурикемия осложняет лечение многими лекарственными веществами, прежде всего мочегонными средствами (особенно тиазидовыми), а также этамбутолом, производными салициловой кислоты, никотиновой кислотой и др. Экскреция мочевой кислоты снижается у больных ОПН и ХИН, хотя клинические проявления подагры у таких больных наблюдаются редко. Секрецию мочевой кислоты в канальцах угнетают органические кислоты, уровень которых повышается в организме при голодании, лактат-ацидозе, кетоацидозе. Определенное значение в развитии гиперурикемии имеет уменьшение объема внеклеточной жидкости (при кровотечении, надпочечниковой недостаточности, нефрогенном несахарном диабете) и другие механизмы.
Клиника
Хотя уровень мочевой кислоты в крови повышается уже в юношеском возрасте, однако клинические симптомы обычно появляются у мужчин в возрасте 40-50 лет. Развитию основных проявлений подагры предшествует длительная бессимптомная гиперурикемия, которую иногда обнаруживают случайно или при обследовании родственников больных подагрой. Г. А. Захарьин четко описал людей, у которых может развиться подагра — «хорошего сложения, излишнего питания и с хорошим пищеварением, хорошо кушающие и телесно недеятельные».
Основное проявление подагры, давшее название этой болезни, — суставной синдром, прежде всего внезапно развивающийся острый артрит. Провоцирующими факторами являются прием алкоголя, переедание, травма (в том числе оперативные вмешательства), потеря жидкости (в бане, во время работы в жарком климате), прием мочегонных и других лекарственных средств, острые инфекции, инфаркт миокарда, голодание. Наиболее часто наблюдается моноартрит с поражением большого пальца стопы, реже — полиартрит с вовлечением голеностопных, коленных, локтевых, лучезапястных и других суставов.
Особенностью подагрического артрита является резчайшая боль в суставе, которая появляется внезапно в ранние утренние часы («с пением петухов»). При осмотре пораженный сустав припухлый, имеется яркая гиперемия кожи вокруг него что симулирует рожистое или гнойное воспаление, особенно в связи с наличием лихорадки, лейкоцитоза, увеличения СОЭ. Острый подагрический артрит очень ярко описан крупнейшим английским клиницистом Т. Сиденхемом: «Боль подобна боли при вывихе… Затем появляется озноб, дрожь и небольшая лихорадка… Со временем боль нарастает, становится грызущей, давящей, сжимающей… Прикосновение постельного белья, сотрясение пола при ходьбе другого человека вызывает усиление болей. Ночь проходит в пытке, без сна, в метании». Симптомы острого воспаления обычно исчезают через несколько дней, реже — недель. В течение ближайшего года у большинства больных артрит рецидивирует, хотя возможны и длительные перерывы между приступами, в процесс вовлекаются новые суставы, постепенно развиваются их деформация и тугоподвижность.
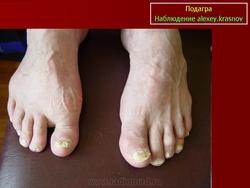
Рецидивирующие артриты нередко сопровождаются образованием тофусов — отложением уратов в околосуставных тканях, хрящах, синовиальной оболочке. В типичных случаях тофусы локализуются на ушных раковинах, локтевой поверхности предплечья, в области пяточного сухожилия. Тофусы похожи на ревматоидные узелки, однако в отличие от них могут изъязвляться, при этом выделяется мелоподобная пастообразная масса, содержащая мочевую кислоту. Иногда тофусы инфицируются. При длительном существовании тофусов развиваются необратимые изменения костной ткани — кистевидное разрежение и лизис. Хроническая подагра с тофусами нередко характеризуется сравнительно мягким течением и редкими приступами артрита.
Рано начатое лечение заболевания не только препятствует образованию тофусов, но и способствует их обратному развитию.
Прогноз чаще всего определяется наличием поражения почек — гиперурикемической нефропатии. До появления гемодиализа ХПН была причиной 25 % смертных случаев цри подагре. Выделяют несколько вариантов гиперурикемической нефропатии: 1) острая уратная; 2) хроническая уратная; 3) нефролитиаз. Острая уратная нефропатии развивается при внезапном массивном поступлении уратов в кровь, которое приводит к выпадению их в канальцах и даже мочеточниках. Обструкция канальцев сопровождается ОПН. В отличие от ОПН другой природы при острой уратной нефропатии гиперурикемия сочетается с гиперурикозурией. Острая уратная нефропатия нередко осложняет активную химиотерапию лейкозов (синдром «распада опухоли»), наблюдается после тяжелой физической нагрузки, при рабдомиолизе.
Хроническая уратная нефропатия характеризуется прогрессирующим поражением интерстициальной ткани почек в результате отложения кристаллов уратов — микротофусов. Основные симптомы — небольшая протеинурия, микрогематурия и снижение концентрационной функции почек, наблюдающееся задолго до появления азотемии. Со временем развивается прогрессирующая ХПН. Следует учитывать, что гиперурикемия и гиперурикозурия могут вызвать функциональные и структурные изменения в почках и при отсутствии других клинических проявлений подагры. Определенную роль в повреждении интерстициальной ткани почек играют иммунные нарушения — активация антигенных свойств базальной мембраны канальцев. Выделение группы больных интерстициальным нефритом или латентным гломерулонефритом, сопровождающихся нарушением пуринового обмена, имеет несомненное практическое значение для выработки рациональных подходов к лечению.
Камни в почках образуются у 20 % больных подагрой в результате повышенной экскреции мочевой кислоты с мочой. Развитию нефролитиаза спбсобствует высокая кислотность мочи. При наличии экскреции мочевой кислоты более 1100 мг/сут частота нефролитиаза достигает 50 %. При подагре учащаются также случаи образования камней, содержащих кальций.
Подагра нередко сочетается с ожирением, артериальной гипертензией, дислипидемией, ИБС.
Диагноз и дифференциальный диагноз
При наличии приступов острого артрита, тофусов и нефролитиаза у тучного мужчины среднего возраста заподозрить подагру нетрудно. Течение хронического подагрического артрита может напоминать таковое при РА. Основное значение в диагностике имеет выявление гипериурикемии. Следует определять также суточную экскрецию мочевой кислоты, которая может быть как сниженной, так и повышенной. При остром подагрическом артрите в синовиальной жидкости обнаруживают кристаллы уратов. Диагностическое значение имеет также эффективность колхицина, действие которого при подагрическом артрите сравнивают с действием нитроглицерина при стенокардии.



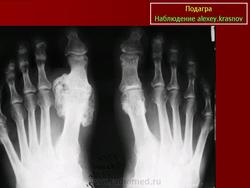
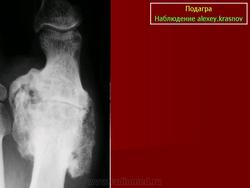
Источник
Несмотря на характерные клинические проявления подагры, ее диагностика часто затруднена. Это связано не только со сходством с проявлениями артрита, но и распространенностью атипичной формы заболевания. Без дифференциации лечение может быть назначено неверно, что чревато развитием осложнений.
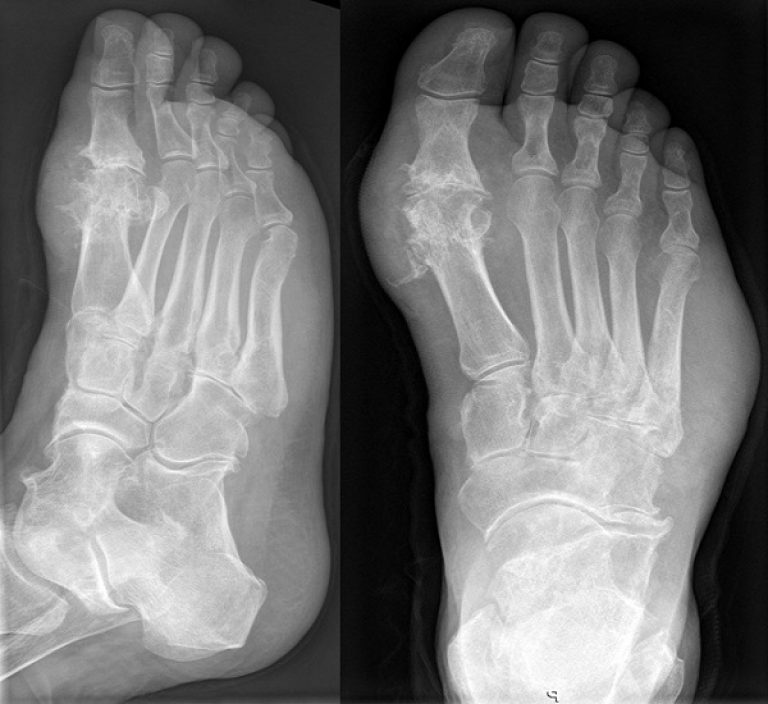
Локализация очагов заболевания
Заболевание дебютирует чаще всего с приступа подагрического артрита, возникающего на фоне полного благополучия. Клинически он проявляется выраженным болевым синдромом в I плюснефаланговом суставе на фоне его припухания и покраснения. В дальнейшем быстро присоединяются все симптомы воспалительного процесса. Длительность приступа составляет 5-6 дней. В последующие разы поражается все большее количество суставов рук и ног (голеностоп, плечевой отдел).
Для первого раза характерна атипичная локализация: поражаются локтевой и коленный сустав, мелкие соединения. При этом большой палец вовлечен в патологический процесс у 60% больных. Формы заболевания:
- ревматоидная со спецификой вовлечения суставов кистей или одного-двух крупных (голеностоп);
- псевдофлегмонозный тип выражается моноартритом крупного или среднего сустава;
- полиартрит;
- подострая форма;
- астенический вид протекает поражением мелких суставов без их припухлости;
- периартритная форма локализована в сухожилиях и синовиальных сумках (чаще всего в пятке).
Из-за такого разнообразия форм диагностика подагры затруднена на начальном ее проявлении.
Длительное течение характеризуется образованием тофусов, вторичными осложнениями почек и суставным синдромом. В большинстве случаев, если от начала развития прошло не более 5 лет, в период ремиссии все симптомы стихают. В дальнейшем поражаются нижние конечности, иногда даже позвоночник. Соединения бедра редко затронуты. Одновременно воспаляются сухожилия (чаще бурсы локтевого отростка).
Локализация вовлеченных суставов полностью зависит от течения заболевания.
Самым первым поражается I плюснефаланговый сустав, затем другие мелкие сочленения стоп, далее кисти, локти и колени. В дальнейшем проявляются признаки вторичного остеоартроза, способствующие усилению деформации суставов.
Через 6 лет от начала заболевания под кожей образуются узлы различного размера. Они могут располагаться отдельно или сливаться и локализоваться за ушами, в области коленей и локтей, на стопах и руках. Реже тофусы образуются на лице.
Рентгенография как метод диагностики
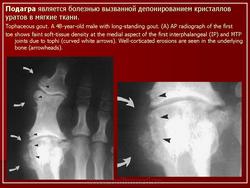
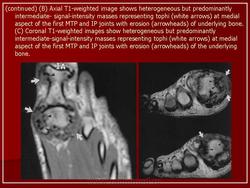
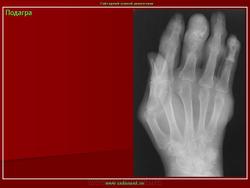
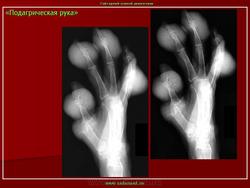
Рентгенодиагностика суставов показательна в случае хронического течения заболевания. Характерные признаки подагры – это сужение соединительной щели из-за разрушения хрящевой ткани, образование «пробойников», эрозия поверхностей в результате вскрытия тофусов. Кроме того, на снимке отражается уплотнение тканей вокруг сустава.
Метод чаще применяется в качестве диагностического критерия не ранее чем через 5 лет от начала заболевания. В других случаях он менее информативен.
Показания к проведению исследования при подагре
На основании клинических симптомов врач может предположить артрит или артроз. Для подтверждения диагноза подагры необходима дифференциальная диагностика.
Лабораторно определяют высокое содержание уратов в организме, в том числе, обнаруженной в жидкости. Рентгеноскопия особенно эффективна на стадии сформированных тофусов. В случае атипичного течения патологии обращают внимание на особенности протекания приступа (быстрое прогрессирование симптоматики и обратимость на ранней стадии). Для подтверждения диагноза достаточно выявления двух критериев.
Следует знать, что скачок показателя уратов возможен в качестве побочного эффекта от приема салицилатов при лечении артрита. При отсутствии тофусов проводят пункцию синовиальной жидкости или биопсию тканей с целью микроскопического подтверждения подагры.
Показания к проведению исследований:
- несколько приступов артрита;
- быстрое развитие клинической картины;
- отек и покраснение сустава на фоне обострения;
- «косточка» на месте соединения фаланги и плюсны большого пальца;
- односторонний характер жалоб;
- гиперурикемия;
- асимметричный характер деформации суставов на рентгенограмме.
По статистике, у более чем 84% больных при подагре обнаруживают тофусы и соли натрия в суставной жидкости.
Рентген-диагностика
Рентгенологические признаки подагры выявляют посредством воздействия лучей на пораженный участок с выводом проекции на пленку или монитор компьютера. После проявления снимка врач может уточнить степень разрушения костной ткани.
На начальной стадии обнаруживают отек тканей, воспаление костного вещества, деструкцию кости. Как внутри, так и снаружи соединения может идти процесс разрушения и эрозии. Рентгенологические проявления локализованы по краю соединений.
Симптом “пробойника”
Его проявления заключаются в деформации кости большого пальца в области фаланги, размером от 5 мм. Признак обнаруживается в хронической стадии течения болезни. Через значительное время тофусы образуются не только в костной ткани, но и во внутренних органах. Их поверхность может изъязвляться с выделением белого вещества. «Пробойник» можно обнаружить именно с помощью рентген-аппарата.
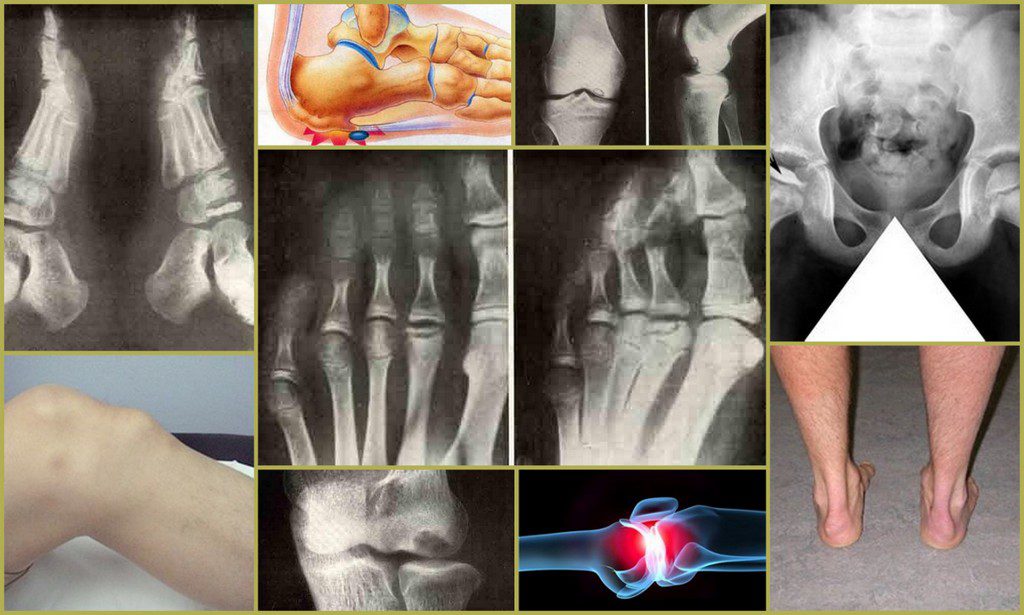
Рентгенологические изменения суставов на разных стадиях подагры
Чтобы избежать получения ложных результатов, необходимо выполнять рекомендации специалиста непосредственно в ходе диагностики. Не следует накануне перегружать сустав чрезмерными физическими нагрузками.
В зависимости от степени развития патологии меняется не только клиническая картина, но и рентгенологические признаки. Описание стадий подагры по снимкам:
- I – на фоне уплотнения мягких тканей обнаруживаются крупные кисты в костной ткани;
- II – тофусы расположены возле сустава с мелкими эрозиями; ткани более плотные;
- II – в ткани откладывается известь; поверхность эрозий значительно увеличена.
В зависимости от стадии развития изменения на рентгенограмме характеризуются как умеренные и значительные.
Другие методы диагностики заболевания
Комплексный подход в подтверждении подагры выражается в назначении следующих лабораторных и инструментальных исследований:
- общего и биохимического анализа крови;
- пункции околосуставной жидкости;
- биопсии;
- УЗИ;
- анализа мочи.
На усмотрение врача может быть назначена компьютерная и магнитно-резонансная томография.
Акцент на определенные способы диагностики осуществляет врач-ревматолог, основываясь на симптомах заболевания.
Прогноз последствий подагры
Степень тяжести патологического процесса определяется индивидуальными провокационными факторами больного (нарушением обмена веществ, генетической предрасположенностью, тяжелыми сопутствующими соматическими заболеваниями).
Развитие вторичных осложнений на фоне длительного течения подагры, при отсутствии изначальных нарушений, можно приостановить в случае своевременно начатого лечения. Немаловажное значение при этом отведено соблюдению рекомендованного образа жизни и коррекции питания. В остальном многое зависит от общего состояния здоровья пациента.
Заключение
Задача рентгенологического исследования заключается в выявлении точных очагов воспалительного процесса. Оно помогает определить на поздней стадии развития подагры, насколько деформирован сустав. На старте заболевания с помощью рентгенологических признаков подагры проводят дифференциальную диагностику с другими воспалительными процессами. Диагноз устанавливается после комплексного обследования и на основании жалоб больного.
Источник
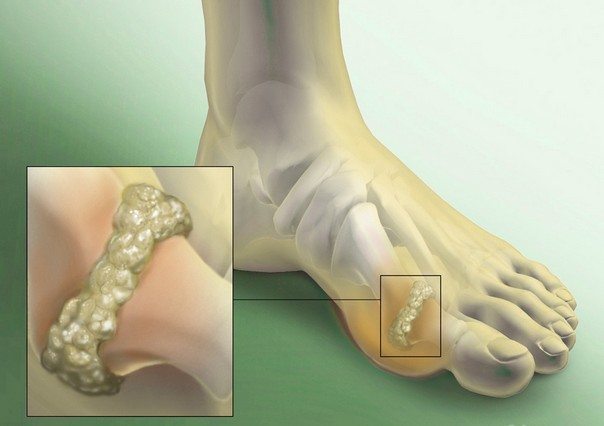
Для клиники подагры характерны рецидивирующие и прогрессирующие приступы артрита. При очередной атаке возникают острые, пронизывающие боли в суставе, воспалительные отеки, покраснение кожи, ограничение подвижности суставов. Терапия подагрического артрита чаще проводится консервативными методами. Пациентам показан длительный прием препаратов, физиопроцедуры, массаж, ЛФК, соблюдение лечебной диеты.
Что такое подагрический артрит
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует…» Читать далее…
Подагрический артрит возникает из-за нарушения регуляции метаболизма пуринов в организме, что приводит к повышению уровня мочевой кислоты в суставах. При создании определенной концентрации запускаются процессы кристаллизации ее кислых уратных солей. К этому предрасполагают повышенный синтез мочевой кислоты и ее замедленное выведение почками.
Кристаллы в полости сустава раздражают мягкие, хрящевые, костные ткани, провоцируя развитие воспалительного процесса. Его острое течение и проявляется клинически приступами классического подагрического артрита.
Заболевание в 20 раз чаще диагностируется у мужчин. Женщины страдают от подагрических атак обычно после наступления естественной менопаузы. У детей патология выявляется очень редко, а причины развития артрита у них до сих пор не выяснены.
Классификация заболевания
В основе одной из классификаций подагрических артритов лежит их патогенез. При почечной форме патологии образование уратов обусловлено замедлением выведения мочевой кислоты из организма почечными структурами. Для подагры в метаболической форме характерно избыточное продуцирование пуриновых оснований. А подагрический артрит смешанной формы развивается в результате сочетания умеренного нарушения синтеза мочевой кислоты и ее замедленной экскреции.
Типичная (классическая) форма
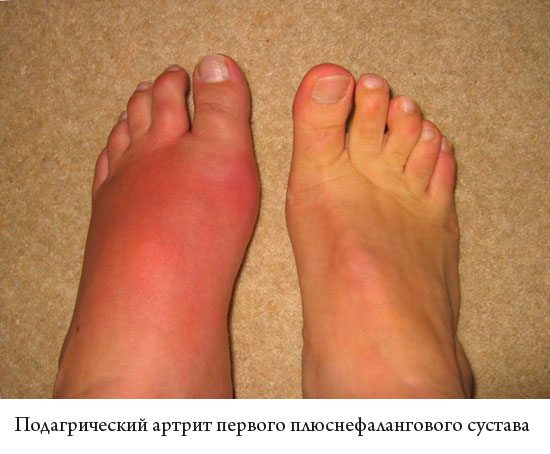
В такой форме подагрический артрит проявляется у 50-80% больных. Очередной приступ может быть спровоцирован переохлаждением, употреблением алкоголя или жирной пищи, избыточными физическими нагрузками. Рецидив возникает внезапно, чаще в ночное время. В плюснефаланговом суставе первого пальца стопы ощущается острая, режущая, пульсирующая боль. Одновременно повышается общая температура тела до фебрильных значений (38-39 °C). Мягкие ткани отекают, кожа разглаживается и краснеет из-за переполнения кровью мелких сосудов.
Первая подагрическая атака у мужчин чаще поражает один сустав стопы. У женщин боли отмечаются сразу в нескольких сочленениях кисти (полиартрит). Приступ длится 3-10 дней, а затем выраженность практически всех симптомов быстро снижается.
Подострая форма
Для подострой формы подагрического артрита характерна менее выраженная симптоматика. Он протекает по типу моноартрита, то есть боли ощущаются только в одном суставе. Наблюдается незначительная отечность, покраснение кожи. Поражение нескольких суставов в подострой форме подагрой обычно диагностируется у молодых пациентов на начальных этапах развития патологии. Но с течением времени интенсивность воспалительного процесса возрастает, и в дальнейшем происходят острые подагрические атаки.
Хроническая форма
Частые обострения подагрического артрита провоцируют деструктивно-дегенеративные изменения суставных структур. Патология принимает хроническую форму течения, при которой периоды ремиссий чередуются с болезненными рецидивами. Спровоцировать обострение могут даже незначительные физические нагрузки, изменения погодных условий, употребление продуктов с высоким содержанием жиров.
После хронизации заболевание медленно, упорно прогрессирует. Деформация суставов предрасполагает к подвывихам, контрактурам, мышечной атрофии, а затем и к частичному или полному обездвиживанию.
Ревматоидноподобная форма
Диагностика артрита в рематоидноподобной форме занимает более продолжительное время, чем выявление классических приступов. Дело в том, что под его симптомы могут маскироваться другие воспалительные и дегенеративно-дистрофические патологии суставов. Признаки ревматоидноподобного заболевания схожи с клиническими проявлениями остеоартроза, ревматоидного, псориатического, реактивного, инфекционного артрита.
Псевдофлегмонозная форма
Для псевдофлегмонозной формы характерно острое воспаление сустава, проявляющееся в признаках общей интоксикации организма. Ведущий симптом такой подагрической атаки — повышение температуры тела до 39,5 °C. Возникают озноб, лихорадочное состояние, холодная испарина. На фоне гипертермии расстраиваются пищеварение и перистальтика, человек страдает от головных болей, головокружений.
При проведении общеклинических анализов крови обнаруживается повышение уровня лейкоцитов и скорости оседания эритроцитов, что служит признаком острого разлитого гнойного воспаления мягких тканей.
Малосимптомная форма
Подагрический артрит, протекающий в малосимптомной форме, также требует проведения длительной диагностики. Пациенты на приеме у врача жалуются на умеренную болезненность в одном или двух суставах, незначительное ограничение подвижности. Выставление диагноза затрудняет отсутствие специфических признаков подагры — отечности и покраснения кожи.
Пгриартритическая форма
При такой форме заболевания воспалительный процесс может не поражать непосредственно суставные структуры. В него оказываются вовлечены синовиальные сумки и сухожилия, обычно расположенные в области пятки. Соединительнотканные тяжи подвергаются деструктивно-дегенеративным изменениям — утолщаются, становятся более плотными, что приводит к снижению их функциональной активности.
Причины заболевания
Нарушение регуляции обмена пуринов в организме может произойти по различным причинам. Первичный подагрический артрит возникает из-за наличия генетических дефектов и снижения продукции ферментов, которые принимают участие в метаболизме пуринов, выведении из суставов солей мочевой кислоты.
В роли провоцирующих развитие патологии факторов выступают:
- избыточное, несбалансированное, однообразное питание;
- употребление большого количества мяса и (или) алкогольных напитков;
- малоподвижный образ жизни.
Вторичный подагрический артрит развивается на фоне уже имеющихся заболеваний. К ним относятся тяжелые патологии почек, сопровождающиеся значительным снижением их функциональной активности, псориаз. К расстройству метаболизма пуринов приводят заболевания крови — лейкозы, лимфомы, полицитемии. Предрасполагает к развитию подагры длительный прием цитостатиков, салуретиков, глюкокортикостероидов.
Симптоматика болезни
Выраженность клинических проявлений подагрического артрита зависит от формы патологии, характера ее течения, степени повреждения хрящевых, костных, мягких тканей, количества развившихся осложнений. Интенсивность симптоматики является одним из определяющих факторов при выборе тактики лечения.

Латентный период
В этот период отсутствуют практически все симптомы патологии. Даже после серьезных физических нагрузок в суставах не возникает каких-либо дискомфортных ощущений. Объем движений полностью сохранен, не наблюдается припухлости и покраснения кожи. Если пациент обращается к ревматологу в латентный период течения подагры, то диагностировать ее возможно проведением общеклинического анализа крови по повышенному уровню мочевой кислоты. А вот какие-либо лабораторные признаки воспаления выявить не удастся.
Острый период
Для подагрического артрита в остром периоде характерны жгучие пульсирующие боли в одном или нескольких сочленениях. Суставная симптоматика сопровождается ухудшением общего самочувствия — повышением температуры, отсутствием аппетита, избыточным потоотделением. Из-за постоянных или периодических болей человек становится раздражительным, беспокойным. Так как подагрические атаки проявляются и в ночные часы, то утром больной чувствует себя разбитым. Отмечается быстрая утомляемость, апатия, слабость, расстройства сна (сонливость или бессонница).
Хронический период
Несмотря на то что при хроническом течении подагрического артрита атаки сменяются длительными ремиссиями, патология прогрессирует. Состояние больного ухудшается только во время рецидивов, что клинически проявляется следующим образом:
- в одном суставе пальца ноги или руки внезапно возникает «дергающая» боль;
- кожные покровы над суставом становятся отечными, красными, горячими на ощупь;
- при сгибании или разгибании сустава интенсивность боли существенно повышается;
- при пальпации под кожей определяются мелкие плотные образования — тофусы.
Один из ведущих симптомов обострения артрита в хроническом периоде — резкий подъем температуры тела без обычных причин гипертермии, например, вирусных или бактериальных респираторных инфекций.
Диагностика заболевания
Диагноз выставляется на основании внешнего осмотра, анамнестических данных, результатов инструментальных и биохимических исследований. Необходимо обнаружение 6 типичных признаков патологии из нижеперечисленных:
- более одного подагрического приступа в анамнезе;
- сильный воспалительный процесс в суставных структурах во время рецидива;
- одностороннее поражение свода стопы;
- покраснение кожных покровов;
- моноартикулярное поражение;
- односторонняя отечность и болезненность первого плюснефалангового сустава;
- сформировавшиеся тофусы (подкожные узелки);
- асимметричная отечность кожи и мягких тканей сустава;
- гиперурикемия;
- субкортикальные кисты, не подвергшиеся эрозивным изменениям, выявляемые рентгенографией;
Также определяется отсутствие патогенных микроорганизмов в суставной жидкости с помощью бакпосева.
Общий анализ крови (ОАК)
Общеклинический анализ крови на стадии ремиссии подагрического артрита не изменен. В период приступа выявляются увеличение скорости оседания эритроцитов и нейтрофильный сдвиг лейкограммы влево. Это характерные признаки протекающего в организме воспалительного процесса.
Биохимический анализ крови (БАК)
Фибрин, серомукоиды, сиаловые кислоты, гаптоглобин, гамма- и альфа2-глобулины выявляются при проведении биохимических исследований в повышенных концентрациях. На развитие подагрического артрита указывает увеличение количества мочевой кислоты. В норме оно не должно превышать параметров 0,12-0,14 ммоль/л.
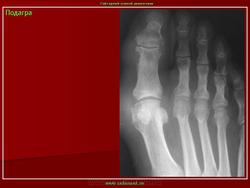
Рентген суставов
Рентгенографическое исследование наиболее информативно при диагностировании хронического подагрического полиартрита. Специфический признак патологии — резорбция костей (остеопороз). На полученных изображениях отчетливо визуализируются в области концевых отделов трубчатых костей и суставов очаги просветления размером до 3 см. При глубоком запущенном деструктивном процессе костные эпифизы полностью разрушены, а на их месте накапливаются уратные массы.
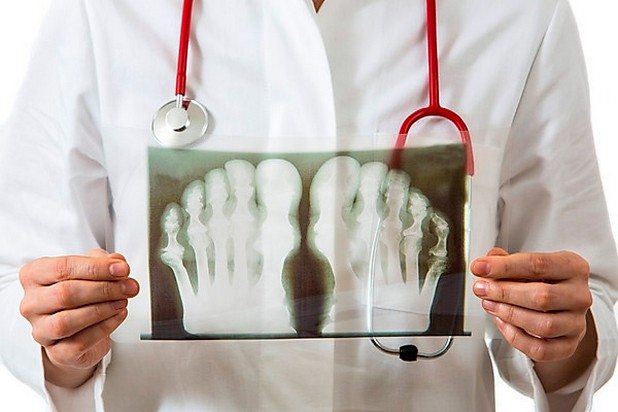
Исследование синовиальной жидкости
Если при проведении инструментальных и биохимических исследований выявлены специфические признаки подагрического артрита, но их недостаточно для выставления диагноза, то производится забор синовиальной жидкости с помощью пункции. На развитие патологии указывают данные микроскопического анализа — наличие в синовии микрокристаллов мочевой кислоты. При этом сама синовиальная жидкость прозрачная, отмечается лишь незначительное снижение ее вязкости.
В некоторых случаях производится забор биологических образцов из тофусов. В них также обнаруживаются микрокристаллы солей мочевой кислоты.
Лечение подагрического артрита
К терапии заболевания практикуется комплексный подход. Для купирования подагрических атак недостаточно только применять системные и местные лекарственные средства. Необходимо придерживаться правильного питания, соблюдать щадящий режим, избегая нагрузок на воспаленные суставы. При острых болях пациентам показано ношение ортопедических приспособлений (бандажей, жестких или полужестких ортезов), а иногда требуется наложение гипсовой лангетки.

Медикаментозное лечение
Одновременно проводится симптоматическое и патогенетическое лечение подагрического артрита. Для устранения болей пациентам назначаются нестероидные противовоспалительные средства в виде инъекционных растворов, таблеток — Нимесулид, Диклофенак, Ибупрофен, Кетопрофен, Мелоксикам. Справиться со слабовыраженными дискомфортными ощущениями помогает локальное нанесение мазей, гелей (Вольтарен, Артрозилен, Долгит, Фастум, Индометацин).
Для быстрого устранения подагрической атаки в лечебную схему включается Колхицин — алкалоид трополонового ряда. Быстрое подавление воспалительного процесса при приеме препарата обусловлено его способностью угнетать фагоцитоз мочевой кислоты, замедлять миграцию макрофагов и лейкоцитов в патологические очаги. При неэффективности Колхицина и НПВС пациентам могут быть назначены глюкокортикостероиды Метилпреднизолон, Дипроспан, Триамцинолон.
| Группа препаратов, предназначенных для патогенетического лечения подагрического артрита | Наименования лекарственных средств | Терапевтическое действие |
| Урикозурические препараты | Пробенецид, Сульфинпиразон, Азапропазон, Бензбромарон | Активизация выведения мочевой кислоты из организма |
| Средства, нарушающие синтез мочевой кислоты | Фебуксостат, Аллопуринол | Уменьшение концентрации мочевой кислоты, растворение имеющихся уратных отложений, предотвращение их образования в суставах и почках |
Гимнастика и санаторное лечение
После подавления подагрической атаки, купирования острого воспаления и болевого синдрома пациент направляется к врачу ЛФК. После изучения диагностических данных он разрабатывает график тренировок. Врач составляет комплекс упражнений, выполнение которых позволяет укрепить мышечный каркас поврежденных суставов. В процессе ежедневных занятий улучшается кровообращение, восполняются запасы питательных веществ в хр
