Подагра в желчном пузыре

Берегите кальций
Фосфатные камни бывают двух видов: фосфатно-кальциевые и смешанные (или струвиты), состоящие из магниево-аммонийных фосфатов и солей кальция.
Фосфатно-кальциевые камни образуются и растут при щелочной реакции мочи и повышенном выведение фосфата кальция с мочой. Это бывает при заболеваниях с повышенной кислотностью желудочного сока, при длительном приеме препаратов, снижающих кислотность, при нарушении работы почечных канальцев. Кроме того, такие камни часто формируются при нарушении функции паращитовидных желез и обмена витамина D.
Струвиты образуются при хроническом воспалении в мочевых путях Бактерии-возбудители (чаще всего протей, кишечная палочка и бактерии из рода Pseudomonas) синтезируют ферменты, расщепляющие мочевину с образованием аммиака, который является обязательным компонентом струвитов. При этом моча сильно защелачивается (рН >7,5) и создаются условия для выпадения кристаллов солей. Струвиты растут быстро, часто становятся коралловидными и требуют оперативного вмешательства.
Цель диеты:
• создать условия для закисления мочи;
• уменьшить выделение кальция с мочой.
При фосфатно-кальциевых камнях больным рекомендуются продукты, повышающие кислотность мочи, богатые витаминами А и D: мясо, рыба, печень, сало, хлеб, мучные изделия, сливочное и растительное масло, яйца (одно в день), некрепкий чай, кофе с небольшим количеством молока. Разрешаются овощи, бедные щелочными валентностями и кальцием (горох, фасоль, чечевица, брюссельская капуста, тыква), кислые ягоды и фрукты (брусника, клюква, красная смородина, кислые яблоки, айва). Молоко и молочные продукты, а также растительная пища, кроме названных продуктов, ограничиваются.
Надо иметь в виду, что длительные пищевые ограничения кальция могут нанести вред организму, поэтому на фоне основной диеты один раз в неделю в рацион включают молоко и молочные продукты. Таковы классические рекомендации диеты №14 при фосфатных камнях.
Однако ряд диетологов обращают внимание на то, что животный белок способствует повышенному выделению кальция с мочой. При этом он может высвобождаться из костной ткани, что приводит к ее разрежению. Кроме того, животный белок является источником фосфора. Поэтому существует другой подход к диетическому питанию при фосфатных камнях.
Основу рациона составляют блюда из цельнозерновых злаков (хлеб, проростки, хлопья из ржи, пшеницы, овса, настои на злаках) и нешлифованных круп (каши), семя льна, растительное масло, бедные оксалатами ягоды и фрукты (в том числе в виде компотов и морсов с медом или неочищенным сахаром), тыква, репа, бобовые, морковь, капуста (особенно квашеная). Сметана добавляется в небольших количествах только в готовую пищу. В день можно съедать 1 яйцо с желтком (при этом взбитые белки из 2-3 яиц можно использовать для приготовления блюд), рыба и морепродукты разрешены 2-3 раза в неделю. Потребление соли и животного жира ограничивается. Мне представляется, что в пожилом возрасте предпочтительнее придерживаться этого варианта диеты.
Регулярное включение в рацион клюквы, клюквенного морса и сока снижает частоту развития мочевой инфекции. Это важный продукт для больных, имеющих смешанные камни, а также находящихся в группе риска. Кроме того, им стоит обратить внимание на пряные травы, которые используют как приправу: тимьян, фенхель, тысячелистник, тмин. При регулярном употреблении они способны оказывать выраженное противомикробное действие. Нормальная работа желудка и кишечника служит залогом здоровья почек. Поэтому надо следить за тем, чтобы их работа не нарушалась.
К чему ведет чревоугодие
При подагре нарушается обмен пуриновых оснований и мочевой кислоты. Это происходит по разным причинам, в том числе под действием наследственных факторов. Большую роль в развитии болезни играют и пищевые предпочтения: употребление большого количества продуктов, богатых пуриновыми основаниями, особенно мяса и мясопродуктов. Кратчайший путь к подагре при наличии генетической предрасположенности — это чревоугодие: частые обильные застолья с жирной мясной пищей и алкоголем, в том числе с пивом. Попадая в организм человека, пуриновые основания расщепляются до мочевой кислоты. При ее избытке почки не могут вывести ее полностью, и содержание мочевой кислоты в крови резко повышается. Вследствие этого она накапливается в организме. Кристаллы самой кислоты и ее солей откладываются в тканях (чаще в суставах рук и ног), а в перенасыщенной солями моче образуются уратные камни.
Соблюдение диеты дает хороший результат в профилактике обострений и снижении темпов прогрессирования заболевания.
Цель диеты:
• снизить уровень содержания мочевой кислоты в крови;
• повысить выделение мочевой кислоты почками;
• уменьшить риск образования уратных камней в почках;
• снизить риск повышения концентрации щавелевой кислоты и ее солей (оксалатов) в моче для профилактики образования смешанных камней.
Для лечения вне обострения и профилактики приступов подагры рекомендуется диета № 6 по М.И.Певзнеру. Она подразумевает исключение из рациона продуктов, богатых пуриновыми основаниями и мочевой кислотой, и ограничение продуктов, являющихся источниками оксалатов. Эти же продукты закисляют мочу и создают условия для выпадения кристаллов уратов и оксалатов.
Запрещаются: печень, почки, мозги, язык, мясо молодых животных, консервы, копчености, жирная, соленая, копченая рыба, бульоны — мясные, рыбные, грибные, куриные, животный жир, бобовые, щавель, шпинат, цветная капуста, инжир, шоколад, какао, кофе, крепкий чай.
Очень важно, изменив рацион питания, сдвинуть реакцию мочи в щелочную сторону. Это приводит к повышению растворимости кристаллов мочевой кислоты и предупреждает прогрессирование мочекаменной болезни. С этой целью в питании увеличивают количество молочных продуктов, овощей и фруктов включают в него щелочные минеральные воды. Защелачиванию мочи способствуют соки из огурцов, кабачков, настой листьев липы.
Содержание пуриновых оснований в продуктах (в мг на 100 г)
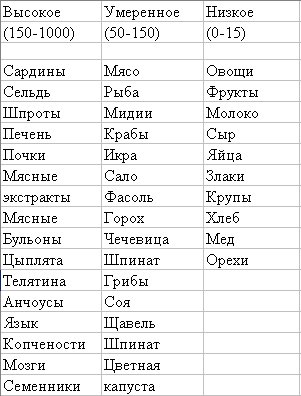
Особое внимание уделяется цитрусовым, в первую очередь лимонам. В определенной степени их можно расценивать как альтернативу цитратным смесям, которые обычно назначают для подщелачивания мочи и увеличения концентрации в ней цитратов. Считается, что регулярный прием 0,5 чашки свежевыжатого лимонного сока, разведенного водой и подслащенного медом, не только повышает выделение цитратов, но и уменьшает выделение кальция с мочой. Свежевыжатый апельсиновый сок также оказывает положительное действие на обмен цитратов, но не влияет на содержание кальция в моче и к тому же увеличивает количество оксалатов. Что же касается сока из грейпфрута, то у не которых больных он увеличивает риск образования камней.
Прежде всего, надо постараться определить состав камней. А пока происхождение камнем уточняется, соблюдать общие диетические рекомендации для всех видов мочекаменной болезни.
• Пить 1,5-3 л жидкости в день (вода, слабый чай, березовый сок, настой мелиссы, мяты, укропа, фенхеля). Избегать безалкогольных прохладительных напитков, содержащих много фосфорной кислоты, повышающей риск образования камней.
• Ограничить употребление соли и продуктов, содержащих ее в больших количествах.
Полезны овощи, фрукты и ягоды, богатые калием. Он оказывает выраженное мочегонное действие и тем самым благоприятствует выведению мочекислых соединений из организма. Фрукты и ягоды рекомендуется есть 2 раза в день, утром и вечером, за 40-60 минут до еды или через 2-3 часа после еды.
Для снижения насыщения мочи солями рекомендуется больше пить. Если нет противопоказаний со стороны сердечно-сосудистой системы, надо выпивать 2-2,5 л жидкости в день. При этом количество соли ограничивается до 5-7 г, чтобы избежать задержки жидкости в организме и снизить потребление натрия.
Ограничивают употребление тугоплавких животных жиров, богатых насыщенными жирными кислотами, так как установлена прямая взаимосвязь между их количеством в пище, возрастанием уровня мочевой кислоты в крови и уменьшением ее выделения с мочой. Нарушения обмена мочевой кислоты часто сопровождаются снижением чувствительности клеток к инсулину, поэтому рекомендуется меньше употреблять легкоусвояемых углеводов (продуктов из белой муки, сахара, сладостей). При избыточном весе это ограничение должно быть более жестким.
Режим питания дробный: 5-6 раз в день; в промежутках между приемами пищи и натощак надо обязательно пить хотя бы несколько глотков жидкости.
Мясо, птицу и рыбу предварительно отваривают: при варке до 50% содержащихся в продукте пуринов переходят в бульон. После отваривания из мяса, птицы, рыбы готовят разные блюда (тушат, запекают, жарят). В рацион мясные и рыбные блюда включают не чаще 2-3 раз в неделю. Порция мяса должна быть не более 100-150 г, рыбы — не более 170-200 г.
• Отказаться от пищевых концентратов (бульонные кубики, супы в пакетиках, соусы и т.д.), содержащих глутамат натрия, а также от других продуктов с избытком натрия.
• Исключить острые и жареные копчености, алкоголь.
• Ограничить потребление животных белков и жиров.
• Есть больше продуктов, содержащих калий и витамины (особенно группы B).
• Без совета врача не принимать препараты с повышенным содержанием кальция и витамина С.
При подагре следует обеспечить организм суточной нормой витаминов С (аскорбиновой кислотой), В1 (рибофлавином) и В3 (ннацином). Желательно получать эти витамины из натуральных продуктов.
Перед сном при подагре обязательно нужно выпивать стакан жидкости: некрепкий чай, чай с молоком или лимоном, кефир, отвар пшеничных отрубей, соки. Следует ограничить потребление продуктов, возбуждающих нервную систему (кофе, какао, крепкий чай, острые закуски, пряности и др.). Употребление спиртных напитков может провоцировать подагрические приступы, так как алкоголь ухудшает выведение почками мочевой кислоты.
При подагре полезно раз в неделю проводить разгрузочные дни — творожные, кефирные, молочные и фруктовые. В разгрузочные дни надо выпивать не менее 1,5-2 л жидкости. А вот голодание строго противопоказано. Оно приводит к резкому повышению содержания мочевой кислоты в крови и приступу подагры. Не меньший вред могут нанести высокобелковые диеты (мясо, рыба, сыр, молочные продукты, яйца), которые некоторые больные используют для борьбы с лишним весом.
В период обострения категорически запрещаются любые мясные и рыбные продукты. Основу диеты составляют молоко, молочнокислые продукты, кисели, компоты, овощные и фруктовые соки, некрепкий чай с молоком или лимоном, овощные супы, жидкие каши. В день надо пить до 2 л жидкости. Особенно полезны в такие дни щелочные минеральные воды.
Когда обострение затихает, можно включать в питание мясные блюда, но не чаще двух раз в неделю по 100-150 г отварного мяса. В остальные дни едят молочные продукты, яйца, крупы, картофель, овощи и фрукты. Такая диета назначается на 1-2 недели.
Татьяна Кравец,
кандидат медицинских наук
Источник

Врач-ревматолог 1 категории. Кандидат медицинских наук.
Шишкина
Ирина Александровна
Стаж 8 лет
Врач-ревматолог 1 категории. Кандидат медицинских наук. Награждена Почетной грамотой администрации г. Кирова за высокий профессионализм и многолетний труд по оказанию помощи населению, 2018 г. Победитель регионального этапа Всероссийского конкурса врачей в номинации «Лучший терапевт», 2018 г.
Записаться на прием
Подагра или подагрический артрит – это ревматическое заболевание системного характера, причиной которого является повышенное содержание мочевой кислоты в крови (больше 6,8 мг/дл). Состояние артрита развивается из-за кристаллизации моноурата натрия в синовиальной жидкости с последующим фагоцитозом и образованием инфламмасом. Именно последние являются главным механизмом системного воспаления. Подагра, что это за болезнь и как с ней бороться – нужно знать, особенно если на ноге стала беспокоить косточка. Она появляется в области сустава большого пальца. Среди ревматических патологий подагра занимает второе место после остеопороза. Заболевание возникает чаще у мужчин, чем у женщин. Официальная статистика свидетельствует, что 0,3% населения в РФ живут с диагнозом подагра.
Вся важная информация о подагре
Заболевание подагра характеризуется наличием аутовоспалительных особенностей и регулярными острыми приступами. Чаще всего патология развивается в суставах стоп и в области большого пальца, но подагра на руках, в локтях, коленях также может дать о себе знать.
У мужчин заболевание диагностируется после 40 лет, а у женщин – после менопаузы. Приступ подагры сложно спрогнозировать. Он наступает внезапно. Какой именно фактор влияет на кристаллизацию моноурата натрия с последующим образованием тофусных очагов – неизвестно. Нарушение концентрации мочевой кислоты в крови может быть генетически обусловленным или приобретенным.
Какие причины развития патологического состояния суставов
Причины подагры кроются в нарушении пуринового обмена. И большую роль в этом играет питание человека. В списке причин находятся:
- чрезмерное употребление пива и алкоголя;
- прием ряда лекарств (аспирин, тиазидовые диуретики, циклоспорин);
- употребление продуктов с повышенным содержанием пуриновых оснований;
- регулярное переедание;
- хирургические вмешательства и трансплантация органов;
- отравление свинцом;
- диабет, псориаз, гипертония, почечная недостаточность, ишемическая болезнь сердца.
Симптомы при подагрическом артрите
Симптому подагрыпроявляются внезапно. Приступы появляются преимущественно в ночное время. Спровоцировать может стресс, эмоциональное перенапряжение, переутомление, незначительная травма или избыточное употребление белковой пищи. Диета при подагре имеет большое значение. С ее помощью можно корректировать состояние и течение болезни.
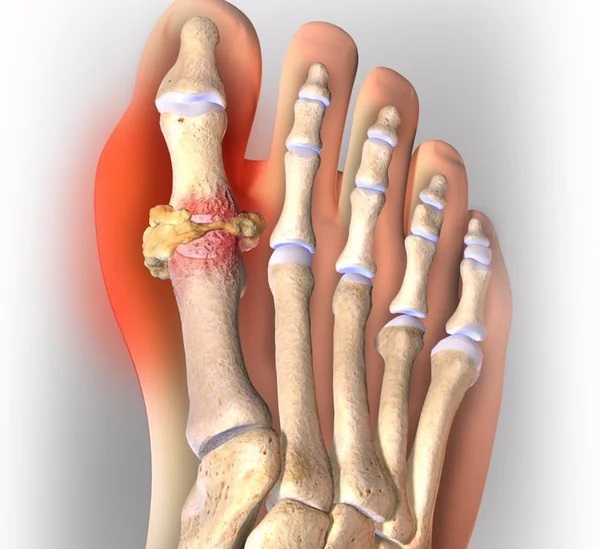
Признаки подагры:
- сильный болевой синдром;
- наростание боли в течение 8-12 часов;
- покраснение и отечность в области пораженного сустава;
- гипертермия кожи и повышение температуры тела;
- ограниченная подвижность суставов;
- могут быть тофусы с извержением содержимого.
Классификация и виды подагры
Поклассификации подагра подразделяется две категории. Первичная и вторичная форма обусловлены разными факторами. Клиническая картина имеет отличия. Острая или первичная подагра симптомы проявляет внезапно. Общее самочувствие ухудшается, может быть лейкоцитоз и тахикардия. Приступ подагры может затягиваться до 3 недель. Без терапии и при наличии воспалительного процесса больше 3 месяцев заболевание переходит в хроническую стадию. В системе классификации различают следующие виды подагры:
- идиопатическая;
- тофусная;
- свинцовая;
- молибденовая;
- известковая;
- ревматоидная;
- неуточненной этиологии.
Гендерные различия течения заболевания
Соотношение случаев патологии между мужчинами и женщинами составляет в среднем 7:1. Признаки подагры у женщин проявляются меньше по причине низкого содержания мочевой кислоты в крови и более высокого показателя эстрогена в крови. После менопаузы показатель приближается к уровню мужчин.
Если раньше средний возраст для патологии составлял 40 лет, то сейчас начинается от 30. С каждым годом количество пациентов с подагрическим артритом увеличивается. Исследования в этой области показали один из факторов, почему у женщин стала чаще диагностироваться подагра. Причина кроется в приеме диуретиков. В 1/3 случаев это необоснованное решение. Для подагры признаки и лечение у женщин имеют свои особенности в зависимости от возраста. Например, может повыситься риск развития заболевания при ранней менопаузе.
Какие группы людей подвержены ревматической патологии
Подагра, что это за болезнь – основной вопрос, когда начинает ухудшаться самочувствие на фоне характерных симптомов. В группе риска находятся люди, которые:
- имеют генетическую предрасположенность;
- часто употребляют алкоголь;
- в анамнезе имеют частые инфекционные болезни;
- впадают в крайности питания (голодание и переедание);
- часто посещают сауны и бани.
В чем опасность подагры
Симптомы подагры у женщин и мужчин нельзя игнорировать и терпеть в надежде, что боль утихнет сама. Без должного внимания к купированию приступов большая вероятность разрушения пораженных суставов. Особенно, когда кристаллизация становится ощутимее, боль интенсивнее и патология переходит в хроническую стадию. Диагностика подагры позволяет установить стадию болезни и принять меры. В противном случае возможно развитие осложнений в виде распространения подагрического артрита на другие суставы и мочекаменной болезни.
Подагрический артрит: диагностика и терапия
Проявление признаков подагры и лечение заболевания зависит от интенсивности развития патологии. Диагностические мероприятия начинаются со сбора анамнеза. Врач устанавливает наличие хронических заболеваний, генетической предрасположенности, провоцирующих факторов, образ жизни и привычки питания. Признаки и лечение подагры у мужчини женщин схожи. Лабораторные и инструментальные исследования состоят из:
- анализов крови (общий и биохимический);
- общего анализа мочи;
- исследования синовиальной жидкости;
- исследования уровня мочевой кислоты;
- определения уровня уратов в сыворотке;
- бактериологии синовиальной жидкости;
- пункции сустава (по назначению врача);
- МРТ или УЗИ суставов и почек.
Назначение лечения

Для заболевания подагра лечение назначается в зависимости от полученных результатов анализов. Терапия назначается врачом-ревматологом. Полностью вылечить подагру нельзя. С помощью поддерживающей терапии и соблюдения медицинских рекомендаций, контроля питания можно купировать болезненные приступы, их интенсивность и регулярность возникновения. Для подагры клинические рекомендации заключаются в применении фармакологических и немедикаментозных методик. Главная задача – стабилизация показателей уровня мочевой кислоты в крови и уменьшение количества кристаллических отложений. Условно можно разделить лечение подагры на три этапа:
- купирование острого приступа и уменьшение болевого синдрома;
- предупреждение развития заболевания;
- профилактика патологии.
Лекарство от подагры прописывает ревматолог в зависимости от тяжести приступа, количества пораженных суставов, наличия почечной недостаточности. В медикаментозной терапии в разной комбинации и концентрации применяют: колхицин, преднизолон, НПВП, ГКС внутрисуставно, ингибиторы ксантиноксидазы и др. Лечение подагры на ногах у мужчини женщин во многом зависит и от соблюдения специальной диеты.
Лечение подагры в домашних условиях предполагает выполнение медицинских рекомендаций: прием лекарств по назначенной схеме и соблюдение диеты на постоянной основе.
Специфика составления рациона
Особый контроль требует питание при подагре с целью понижения до допустимого уровня мочевой кислоты в крови. Ревматолог проводит детальную консультацию каждому пациенту, ведь от самоконтроля зависит результат терапии. Рекомендуется придерживаться диетического питания – стол №6 и №8.
Запрещенные продукты при подагре:
- жирные разновидности рыбы, мяса, субпродукты;
- алкоголь в любом виде и количестве;
- консервы, сало, мясные бульоны;
- бобовые (фасоль, соя и горох) и грибы;
- шоколад, какао, крепкий чай, кофе;
- щавель, шпинат, баклажаны, редис, салат;
- копчености и колбасные изделия;
- малина и кондитерские изделия с жирными кремами.
Вопрос-ответ
Можно ли вылечить подагру навсегда?
Полностью вылечиться от заболевания нельзя. Но и отчаиваться не стоит. Доказано, что для подагры медикаментозное лечение и диета являются основными составляющими хорошего самочувствия, несмотря на диагноз. Избавиться от патологии невозможно, но предотвратить негативное влияние на суставы и их разрушение можно.
Как лечить подагру в период обострения?
Симптомы подагры на ногах у мужчин и женщин, на руках, локтях и в области других суставов (полиартрит) нивелируются с помощью медикаментозной терапии. Необходимо пить не меньше 2 литров жидкости (щелочные минеральные воды, морсы, овощные соки) в день и придерживаться малокалорийной и низкоуглеводной диеты с включением полиненасыщенных жирных кислот. Профилактика подагры имеет определяющее значение, позволяя сократить частоту возникновения острых приступов и их интенсивность.
Что можно есть при подагре?
Меню при подагре разрабатывается с учетом исключения запрещенных продуктов. Диета №6 позволяет снизить уровень мочевой кислоты в крови, нормализовать обмен пуринов и сдвинуть реакцию мочи в щелочную сторону. Для улучшения самочувствия рекомендуется также №7 и №8. В питание могут входить: мясо, рыба и птица только нежирных сортов, пшеничный и ржаной хлеб 1-го и 2-го сорта, молоко, творог, кефир низкой жирности, салаты из свежих и квашеных овощей, омлеты, вегетарианские первые блюда.
Источник
