Полезно при реактивном артрите
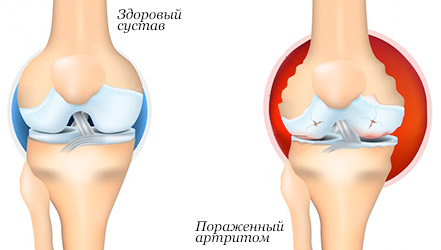

Артрит – это заболевание суставов и околосуставных
тканей с воспалительными нарушениями их функциональности.
Предпосылки развития:
наследственная предрасположенность к патологии суставов, вредные
привычки (курение, алкоголизм), нарушенный обмен веществ и избыточный
вес, травмы (бытовые, спортивные, профессиональные, психические)
или повышенные нагрузки суставов, инфекционные, аллергические и
иммунные заболевания, заболевания на основе нарушения работы нервной
системы, «сидячий» образ жизни и нерациональное питание, нехватка
витаминов.
Причины возникновения:
- 1 инфекции суставов;
- 2 травмы;
- 3 переохлаждение;
- 4 большие физические нагрузки.
Симптомы:
боль под утро в одном или нескольких суставах (воспалительный тип
боли); припухлость, покраснение и уплотнение кожи вокруг суставов;
их малоподвижность; повышенная температура в области суставов; деформация
сустава; хруст при повышенной нагрузке.
Классификация разновидностей артрита:
В современной медицине выделяют около ста разновидностей артритов,
самые распространенные из них классифицируют:
в зависимости от объема поражения:
- моноартрит – воспалительное заболевание одного сустава;
- олигоартрит – воспалительное заболевание нескольких суставов;
- полиартрит – воспалительное заболевание многих суставов;
в зависимости от характера протекания:
- острый;
- подострый;
- хронический.
в зависимости от характера поражения:
- ревматоидный артрит – системное воспалительное аутоиммунное заболевание
сусиавов (поражает околосуставные ткани, системы и органы организма); - псориатический артрит – заболевание суставов, которое ассоциируется с псориазом;
- реактивный артрит –заболевание суставов, которое развивается в результате
острой мочеполовой или кишечной инфекции; - инфекционный
артрит (септический или пиогенный артрит) – инфекционная болезнь
суставов (возбудители: гонококки, туберкулезная, гемофильная палочки,
стрептококки, дрожжевая, грибковая инфекции); - травматический артрит – развивается в результате повреждения суставов;
- дистрофический артрит – развивается в результате охлаждения, нарушения обмена
веществ, физического перенапряжения, нарушения условий быта и труда,
недостатка витаминов.
В связи с тем, что существует такое множество разновидностей артрита,
то нет единой диеты, которая в равной степени подошла бы для лечебного
питания при каждом виде этого заболевания. Но все же, при артрите
в питание необходимо включать продукты с повышенным количеством
микроэлементов
и витаминов, употребляя
отварную или запеченную еду не менее пяти-шести раз в день.
Полезные продукты при артрите
- 1 фрукты, овощи, особенно оранжевого или желтого
цвета, с высоким уровнем содержания витамина
С и антиоксидантов (болгарский перец, цитрусовые, сок сырого
картофеля, морковь, свекла, огурцы, лук, яблоки); - 2 салаты из свежих овощей и фруктов;
- 3 ягоды (брусника, клюква);
- 4 свежевыжатые соки (например, яблочный
сок или смесь морковного сока, сока сельдерея, томатов и капусты); - 5молочнокислые продукты с высоким содержанием полезных
бактерий и кальция; - 6 рыбий жир, масло печени трески (содержат омега-3-жирные
кислоты, которые уменьшают чувствительность суставов); - 7 отдельные сорта рыбы с ненасыщенными жирными кислотами
в ограниченных количествах (форель, макрель, лосось); - 8 гречневая каша и чечевица (содержат растительный
белок); - 9 диетическое мясо (курица, кролик, индейка, отварные
куриные яйца).
Народные средства лечения артрита:
- свежая
трава цикория (распарить и прикладывать к больному месту); - мать-и-мачеха
или капуста (на ночь обернуть листьями капусты, мать-и-мачехи воспаленные
суставы); - натуральные
соки брусники, яблока, грейпфрута
(принимать по две чайные ложки на стакан чистой воды) или смеси
соков (морковь, огурец, свекла, латук, капуста, шпинат); - чистотел
(сок использовать для смазывания пораженных суставов); - чеснок
(два-три зубчика в день); - массаж эфирными
маслами (пять капель масла сосны, три капли масла лаванды, три капли
масла лимона смешать со столовой ложкой оливкового масла или пять
капель масла лимона, четыре капли масла эвкалипта, четыре капли
масла лаванды
смешать со столовой ложкой масла косточек винограда).
Опасные и вредные продукты при артрите
Следует ограничить или исключить из рациона: щавель, бобовые продукты,
шпинат, жареное мясо, колбасные изделия, копчености, субпродукты,
бульоны, алкоголь, соль и сахар, продукты с содержанием тугоплавких
жиров и легкоусвояемых углеводов, приправы и пряности (перец, горчицу,
хрен), кулинарный, говяжий, свиной и бараний жиры, консервы, копчености,
маринады, соления, острые закуски, сдобное тесто, крепкий кофе и
чай, мороженое.
Внимание!
Администрация не несет ответственности за попытку применения представленной
информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут
быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Достоверность информации
10
Питание при других заболеваниях:
Источник
Диета при реактивном артрите назначается при появлении первых симптомов заболевания. Правильное питание профилактирует разрушение суставного хряща и осложнения (остеоартроз, скованность в движениях и хронические боли в суставах) реактивного артрита. Диету можно соблюдать пожизненно, в ней есть все необходимые микроэлементы и витамины, а можно завершить через 2–3 месяца после лечения артрита.
Основные цели диеты – замедление разрушения и преждевременного износа хряща, выведение токсинов возбудителей реактивного артрита из организма, укрепление иммунитета.
Общие принципы диеты
Реактивный артрит – это заболевание, которое вызывается микроорганизмами (бактериями). Страдает суставная поверхность по причине воспаления и синовита (возникает в 50% случаев). С течением реактивного артрита суставные хрящи разрушаются под действием высокого давления и гнойного экссудата в суставе.
В диете при реактивном артрите необходимо сделать следующее:
- снизить общую калорийность рациона (за счет легкоусвояемых углеводов) для снижения веса и уменьшения нагрузок на воспаленный сустав;
- увеличить количество калия, уменьшить количество натрия (поваренной соли), чтобы профилактировать околосуставные отеки;
- увеличить количество поступаемой в организм жидкости, что способствует детоксикации.
- насытить рацион витамином С для стимуляции защитных иммунных реакций, выработки коллагена из предшественника – проколлагена (необходим для связок и хрящей);
- для профилактики остеоартроза употреблять желатин минимум два раза в неделю или пить курсом хондропротекторы (Терафлекс, Артра);
- насытить питание растительными жирами, омега‐3 жирными кислотами;
- обязательно завтракать, принимать пищу дробными порциями;
- снизить агрессивность потребляемой еды (она не должна быть перченой, соленой, копченой, с большим количеством приправ), ограничить жареные блюда, отдавая предпочтение готовке на пару или запеканию в духовке;
- не ограничивать количество животных белков, поскольку они нейтрализуют действие глюкокортикоидов (гормональных препаратов), способствуют выработке мышечной массы.
Питание при реактивном артрите отличается от остальных диетических рационов при артритах тем, что оно не пожизненное. Из меню необязательно исключать или ограничивать белки животного происхождения, можно добавить белки и жиры растительного происхождения, рыбу.
ВНИМАНИЕ! Суточное количество калорий в диете при реактивном артрите рассчитывается, исходя из индекса массы тела и физической активности пациента. Если человек истощен после диареи, которая может вызвать реактивный артрит, то суточный калораж не снижают, а наоборот, повышают для борьбы с истощением и эксикозом (обезвоживанием).
Акцент в диете делается на увеличение количества потребляемой жидкости для детоксикации организма. Важна защита ЖКТ от назначенных препаратов (антибиотики, НПВС), которые агрессивно воздействуют на оболочки органов пищеварения. Для самого сустава достаточно приема желатина или хондропротекторов, витамина С и ненасыщенных жирных кислот.
Подробно о лечении артрита правильным питанием читайте здесь.
Правила, которых нужно придерживаться
Переход на здоровое питание при реактивном артрите необходимо сделать при появлении первой симптоматики (когда опухли суставы, появилась боль и скованность). Количество приемов пищи увеличивают до 4–5 раз в день, а порция должна быть размером с две сведенные ладони человека (что эквивалентно примерному объему желудка).
Сладкое и мучное (печенья, пряники, сдобные булки) исключают с первого дня. Остальные продукты вводят в рацион по мере возможности, но в течение первой недели.
Морс
Необходимо пить больше воды, начиная с первого дня диеты при реактивном артрите. Натощак нужно выпивать один стакан воды, а в течение дня пить некрепкий зеленый чай, клюквенные морсы, компоты из черники или вишни, делая это между перерывами в приемах пищи. Сладкие соки, кофе, крепкие чаи исключаются. Можно готовить травяные отвары (из чабреца, мяты, ромашки), которые продаются в аптеках. Назначение отвара выбирают, исходя из первичного заболевания (кишечная или урогенитальная инфекция). Суточная норма жидкости – до 2 литров на взрослого человека.
Если реактивный артрит развился на фоне диареи, то рацион после первичного заболевания можно расширить новыми продуктами. Нужно ограничить в диете свежие фрукты и овощи, еду, которая не прошла термическую обработку. На ночь рекомендовано выпивать стакан кефира или другого кисломолочного продукта для нормализации флоры кишечника.
ВАЖНО! Прием пищи необходимо согласовывать со временем приема лекарств при реактивном артрите. Желательно употреблять назначенные лекарства через 10 минут после еды (если время их приема не имеет значения). Так слизистая желудка будет защищена от агрессивного воздействия медикаментов.
Полезные вещества
В диете при реактивном артрите необходимо употреблять:
Желатин без красителей
Желатин. Это продукт, полученный путем переработки белка‐коллагена животных. Желатин при реактивном артрите защищает суставной хрящ от дальнейшего разрушения воспалительными клетками. Для профилактики разрушения хряща употребляют 2–3 продукта с добавлением желатина 2 раза в неделю.
- Витамин С. Необходим для стимуляции работы иммунной системы. Под действием витамина С происходит выработка коллагена (волокон, которые необходимы для сохранения эластичности хрящей сустава). Для получения суточной дозы витамина С можно съесть 2 киви, 1 красный болгарский перец или 300 г белокочанной капусты, 2–3 апельсина, 4–5 яблок. Суточная норма витамина С – 75–90 мг.
- Кальций и витамин Д. Необходимы для поддержания минерализации костей на высоком уровне, профилактики спонтанных переломов. Нужно употреблять два молочных продукта в день (молоко или кефир) для восполнения суточных запасов кальция.
- Омега‐3 жирные кислоты и растительные масла с полиненасыщенными жирными кислотами. Необходимы для синтеза лейкотриенов В4. Лейкотриены В4 замедляют процессы воспаления. Рыбу полагается включить в рацион минимум два раза в неделю.
Растительное масло
Чтобы восполнить все микроэлементы, употребляйте витаминизированные добавки. Натощак для пополнения запасов жирных кислот пейте льняное или кунжутное масло по 1 чайной ложке. Если вы не любите рыбу, принимайте ежедневно рыбий жир в жидком виде или в капсулах. Схема приема: по одной капсуле (200 мг) в течение 1 месяца с перерывом на три недели.
Рецепты с желатином для суставов читайте здесь.
Запрещенные продукты
Запрещенные продукты при реактивном артрите: кофе, алкоголь, сладости и фаст‐фуд. Нельзя есть обильно приправленную пищу, жареные блюда. Ряд продуктов питания нужно строго ограничить по причине их разрушающего воздействия на суставной хрящ.
Список запрещенных продуктов и причин, по которым их лучше не употреблять, читайте здесь.
Меню на 7 дней
Ознакомьтесь с таблицей примерного меню при реактивном артрите на неделю.
Прием пищи День недели | Завтрак | Обед | Ужин |
Понедельник | Творожная запеканка с яблоками. | Грибной суп, сырная нарезка. | Тушеные кабачки и баклажаны с морковью. Печеные яблоки. Отварная говядина. |
Вторник | Гречневая каша с молоком. | Рисовый суп, бутерброды с сыром. | Мясо, запеченное с черносливом и сыром, макароны твердых сортов. |
Среда | Омлет с грибами и помидорами, тосты с беконом, вареные яйца. | Куриный бульон с лапшой и яйцом. | Плов, приготовленный без специй, с курицей. |
Четверг | Хлопья с молоком и фруктовый салат, заправленный йогуртом. | Уха из карпа, хека, сайры, лосося. | Греческий салат, блинчики с курицей, сыром и грибами. |
Пятница | Сырники с изюмом и джемом. Яблочный десерт. Несладкий какао. | Борщ с черным хлебом, сырная нарезка. | Рыбное блюдо (хек в кляре или в овощах, толстолобик, скумбрия), печеный картофель. |
Суббота | Овсяная каша с сухофруктами и яблоками. | Гречневый суп. Тефтели с хлебом. | Кус‐кус, овощное рагу, паровые котлетки. |
Воскресенье | Блинчики с творогом и изюмом. Яблочный пирог. | Ячменный суп с тостами и вареными яйцами. | Рис с овощами и говядиной или телятиной в соевом соусе. |
Допустимые перекусы между приемами пищи: фрукты (сезонные или бананы), творог, сырки, йогурты. Кисломолочная продукция поможет нормализовать флору кишечника.
Если реактивный артрит возник на фоне диареи, то во время лечения антибиотиками необходимо отказаться от пищи, которая не прошла кулинарную обработку. Нужно заменить фрукты и овощи витаминизированными добавками и кашами в рационе.
Противопоказания
Диета при реактивном артрите противопоказана при истощении организма (особенно при обезвоживании после диареи). Если индекс массы тела пациента уменьшен (при норме 18,5–24,99), необходима консультация врача с коррекцией суточного количества калорий (в сторону увеличения).
Проконсультируйтесь со специалистом при следующих состояниях:
- опухолевые процессы в организме (доброкачественные или злокачественные);
- почечная или сердечная недостаточность;
- желчнокаменная или мочекаменная болезнь;
- сахарный диабет первого или второго типа;
- беременность или лактация;
- ферментная недостаточность или непереносимость отдельных компонентов пищи.
Если есть непереносимость 1–2 блюд, то их заменяют самостоятельно. В случае нарушения процессов всасывания в кишечнике, диету при реактивном артрите прорабатывают с врачом. Остальные патологические процессы требуют контроля уровня сахара, калия и кальция в крови.
Итоги
- Диета при реактивном артрите не пожизненная, а назначается на 3–4 месяца (во время лечения реактивного артрита и на короткий период после выздоровления). В дальнейшем пациент может соблюдать диету столько, сколько ему хочется.
- Диета при реактивном артрите содержит минимум легкоусвояемых углеводов и исключает трансгенные жиры (сладкое, сдоба, фаст‐фуд). Нельзя пить кофе, употреблять копчености и жареную пищу, большое количество приправ. Запрещен прием алкоголя.
- Если у пациента сниженный индекс массы тела, ему не уменьшают, а увеличивают суточный калораж в диете при реактивном артрите.
- Животные белки полностью не исключаются, они не вредят суставам, за счет них происходит набор веса и рост мышечной массы.
- Во время диеты при реактивном артрите необходимо защитить суставы с помощью желатина, витаминов С и Д, кальция, обезопасить слизистую оболочку желудка от воздействия антибиотиков, НПВС.
- Обязательно нужно ознакомиться с противопоказаниями и согласовать диету с лечащим врачом.
- Важно насытить диету не только пищей, но и достаточным количеством воды (около 2 литров в день).
Врач-интерн. Закончила ВНМУ им. Н. И. Пирогова. В своих статьях указываю только достоверную информацию, помогающую распознать болезнь и побороть ее последствия. Настаиваю на консультациях с врачами перед началом любого метода лечения.
Источник
Содержание:
- Что такое реактивный артрит?
- Симптомы реактивного артрита
- Причины реактивного артрита
- Диагностика реактивного артрита
- Лечение реактивного артрита
- Профилактика реактивного артрита
Что такое реактивный артрит?
Реактивный артрит – это тяжёлое заболевание суставов, которое имеет свои характерные особенности.
Эта форма артрита сопровождается одним или сразу несколькими симптомами:
Воспалительными процессами в органах желудочно-кишечного тракта.
Конъюнктивитом (воспалением глаз).
Воспалительными процессами в мочеполовой системе.
Воспалением суставов.
По имеющейся статистике, данные которой опубликованы в специализированных медицинских изданиях и средствах массовой информации, реактивный артрит чаще всего диагностируется у пациентов, возраст которых находится в диапазоне от 30 до 40 лет. У мужчин больше всего было выявлено случаев заболевания, которое спровоцировала мочеполовая инфекция. У представительниц женской и мужской половины населения одинаково часто диагностируется реактивный артрит, который развивается на фоне прогрессирования кишечной инфекции (дизентерии).
По мнению многих специалистов, реактивный артрит является ревматическим заболеванием, которое в активной стадии своего развития способно поражать жизненно-важные органы и системы человеческого организма.
Чаще всего проблемы возникают в следующих органах:
в лёгких;
в почках;
в сердце;
в мягких тканях органов зрения;
на кожном покрове (в виде сыпи, язвочек или крапивницы);
на слизистой полости рта и т. д.
В последние годы именно реактивная форма артрита чаще всего диагностируется у населения разных стран мира, вызывая у людей тяжёлое поражение опорно-двигательного аппарата, не зависимо от возраста и половых признаков. Многие специалисты ревматологи считают, что если реактивный артрит не был спровоцирован кишечной или урогенитальной инфекцией, то его следует классифицировать в качестве болезни Рейтера. Это связано с тем, что всего лишь в 4% случаях при данной форме артрита были выявлены инфекции мочеполовой системы.
Симптомы реактивного артрита

На начальной стадии развития реактивный артрит у большинства пациентов проявляется в острой форме.
По результатам многочисленных исследований было установлено, что первые симптомы данного заболевания появляются спустя 2 недели после инфицирования пациента:
Повышается температура в области поражённых суставов. Для определения жара в суставе достаточно приложить ладонь на место повреждения. Чтобы снять жар рекомендуется использовать компрессы.
Опухают суставы (голеностопный и коленный, а также локтевые и лучезапястные, суставы кистей рук и стоп). Иногда припухлость стремительно распространяется за контуры суставов.
Развивается болевой синдром в суставах. Возникают болевые ощущения, преимущественно при ходьбе, либо выполнении других движений поражённой нижней или верхней конечностью. Многие пациенты испытывают тупые, выкручивающие или ноющие боли при любых физических движениях, которые в ночное время немного утихают. Дискомфорт они испытывают и при пальпации области поражённого заболеванием сустава.
Появляется скованность движений, вызванная нарушением оттока суставной жидкости. Больные люди не могут активно передвигаться, выполнять физические упражнения.
Появляется суставной синдром, который сопровождается болями, ассиметричным олигаортритом, поражением суставов, отёчностью и т. д.
Выявляются инфекции в мочеполовой системе, носоглотке, кишечнике (сопровождаются характерной симптоматикой). Урогенитальные инфекции сопровождают такие заболевания мочеполовой системы как уретрит и цервицит, а развивающиеся на их фоне осложнения.
Происходит расширение суставной щели и отёк (периартикулярный) мягких тканей (легко определяется при рентгенографии).
Воспаляются глаза, кожный покров (конъюнктивит, раздражение слизистой, ослабление зрительной активности, крапивница, псориазиформные высыпания, стоматит и т. д.).
В начальной стадии развития реактивного артрита у пациентов проявляются признаки сакроилеита (поражение позвоночника), заболевания почек, болезней сердца (тахикардия), расстройства нервной системы.
Усталость, потеря работоспособности.
Общее недомогание, резкая потеря веса.
Лихорадочные состояния, часто сопровождающиеся повышением температурного режима, либо ознобом и т. д.
Причины реактивного артрита
По результатам многочисленных исследований, которые проводились специалистами из разных стран мира, было установлено, что реактивный артрит в большинстве случаев развивается на фоне плохой наследственности. Современная медицина способна выявлять данное заболевание на генетическом уровне. Это происходит благодаря специальным лабораторным исследованиям, при которых задействуются реактивы, определяющие генетические маркеры HLA-B27. Несмотря на наследственную предрасположенность, реактивный артрит проявится у пациентов только в том случае, когда они будут инфицированы этим заболеванием.
К причинам появления реактивного артрита можно причислить следующие провоцирующие факторы:
различные бактерии (Сальмонелла, Иерсиния, Шигелла, Кампилобактер);
инфекционные заболевания (дизентерия);
аномалии в иммунной системе пациента;
генетическая предрасположенность к данному заболеванию (чаще всего выявляется реактивный артрит у носителей антигена HLA-B27);
инфицирование пациента вредными микроорганизмами, проникающими в мочеполовую систему человека (например, хламидии Chlamydia trachomatis, Ureaplasma urealyticum) и т. д.
Диагностика реактивного артрита

При выявлении характерной симптоматики или любого дискомфорта в области суставов больной должен обратиться к узкопрофильному специалисту – ревматологу.
На приёме врач должен правильно собрать анамнез данного заболевания, после чего назначить пациенту комплекс лабораторных исследований и аппаратной диагностики:
клинический и биохимический анализ крови;
общий анализ мочи;
другие анализы крови, посредством которых определяются следующие показатели: антитела, антиген, сиаловые кислоты и т. д.;
мазки из цервикального канала и уретры;
имунноферментный анализ;
посев кала на выявление патогенной микрофлоры;
ПЦР анализ;
ректороманоскопия;
рентгенография (позвоночного столба, суставов нижних и верхних конечностей);
фиброколоноскопия;
магнитно-резонансная или компьютерная томография и т. д.
Диагностика реактивного артрита осуществляется на основании данных первичного осмотра, во время которых специалист выявил основные признаки этого заболевания, и результатов лабораторного и аппаратного обследования пациента. Благодаря своевременно проведённой рентгенографии врач может выявить любые, даже незначительные, изменения в опорно-двигательном аппарате. Иногда аппаратная диагностика позволяет обнаружить кальцификаты, которые располагаются на костных тканях, в области которых происходили воспалительные процессы.
Если у пациента, которому был диагностирован реактивный артрит, наблюдается воспаление глаз, то лечащий врач направляет его на консультацию к офтальмологу. Узкопрофильный специалист не только определит остроту зрения, но и выявит степень воспаления, после чего назначит медикаментозную терапию.
Лечение реактивного артрита
После комплексной диагностики реактивного артрита специалист выбирает методику, по которой будет лечиться данное заболевание. Метод терапии напрямую будет зависеть от места локализации болезни и от стадии её развития.
В большинстве случаев такой категории пациентов назначаются:
Нестероидные медицинские препараты, обладающие противовоспалительным действием. На фоне их регулярного приёма у больных могут возникать различные побочные эффекты: появляются язвы, развиваются желудочно-кишечные расстройства, начинаются внутренние кровотечения.
При лечении реактивного артрита пациентам назначаются кортикостероиды. Эта группа препаратов, включая преднизолон, способна значительно уменьшить воспалительный процесс в суставах и сухожилиях верхних и нижних конечностей. Их можно принимать любым удобным способом: в виде мазей; в таблетированной форме преорально; в виде инъекций (вводятся в поражённый сустав).
В том случае, когда у пациента реактивная форма артрита была спровоцирована венерическими или вирусными инфекциями, ему назначается курс антибиотиков.
Параллельно больной должен принимать пробиотики, функции которых заключаются в смягчении воздействия антибиотиков на желудочно-кишечный тракт человека.
Пациентам, у которых была выявлена стойкая форма реактивного артрита, назначается сульфазилин. Этот медицинский препарат может сопровождаться различными побочными эффектами, такими как подавление костного мозга, кожные высыпания. После курса сульфазилина больные должны пройти лабораторное обследование и сдать анализы крови.
При воспалительных процессах в глазах пациентам прописываются специальные капли. Тяжёлая форма воспаления потребует более серьёзного лечения, в курс которого входят инъекции кортизона.
При воспалительном процессе в области мужских или женских гениталий лечащий врач назначает курс терапии кремами, в состав которых входит кортизон.
При реактивном артрите, вызванном кишечными или урогенитальными инфекциями, пациентам назначаются антибиотики, специфичные для выявленных групп бактерий.
Если у пациента был выявлен воспалительный выпот, то специалисты проводят комплекс мероприятий для эвакуации его из повреждённой полости сустава верхней или нижней конечности. Параллельно такой категории пациентов назначаются мази, кремы, гели, в составе которых присутствует димексид, обладающий противовоспалительным действием.
Пациентам с диагнозом реактивный артрит рекомендуются различные физиотерапевтические процедуры, такие как криотерапия, фонофорез, синосоидально-модулирующие токи и т. д. Большую пользу при лечении данного заболевания приносит курс лечебной физкультуры, во время которой пациенты выполняют специально разработанные упражнения под наблюдением опытного инструктора.
После снятия воспалительного процесса в области повреждённых суставов пациентам назначаются лечебные ванны. Во время таких водных процедур обычно используются соли из Мёртвого моря, а также сероводородные и сернистоводородные соли. Параллельно с лечебными ваннами можно пройти курс грязелечения.
Не зависимо от того, какая терапия была применена при лечении реактивного артрита, пациентам рекомендуется с регулярной периодичностью сдавать анализы, которые смогут показать наличие инфекции. При выявлении любых бактерий, способных спровоцировать повторное развитие реактивного артрита, пациентам назначается курс терапии, включающий новую группу антибиотиков (при выборе наиболее эффективных препаратов больным рекомендуется сдать специальный анализ).
Прогноз заболевания

Для пациентов, которые прошли комплексное лечение от реактивного артрита, существует следующий прогноз на дальнейшую жизнь:
в 20% случаев признаки заболевания исчезают в течение 6-ти месяцев;
после правильно подобранного лечения не происходит рецидивов болезни;
в 25% случаев реактивный артрит переходит в хроническую стадию, прогрессируя только в фазе обострения;
в 50% случаев заболевание спустя определённый промежуток времени начинает прогрессировать с новой силой;
только в 5% случаев тяжёлая форма реактивного артрита приводит к деформации позвоночника и суставов.
По теме: Народные методы лечения артрита
Профилактика реактивного артрита
В целях профилактики реактивного артрита специалисты рекомендуют проводить комплекс мероприятий:
избегать случайных половых связей, во время которых можно заразиться урогенитальными инфекциями;
соблюдать личную гигиену;
вести здоровый образ жизни;
употреблять в пищу полезные продукты;
своевременно проходить медицинское обследование и т. д.

Автор статьи: Каплан Александр Сергеевич | Ортопед
Образование:
диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Источник

