Полимиалгия при ревматоидном артрите

Ревматическая полимиалгия обычно диагностируется не своевременно. Первые симптомы принимаются пациентами за признаки инфекционного заболевания или связываются с какими-то другими причинами. К врачу люди с этой патологией нередко обращаются только через несколько недель после начала болезни, да и не все специалисты сразу устанавливают верный диагноз. А ведь при отсутствии необходимого лечения состояние необратимо прогрессирует с развитием серьезных осложнений.
Определение
 Ревматическая полимиалгия относится к системным заболеваниям соединительной ткани. Да-да, хотя основным симптомом является боль в мышцах, сама мышечная ткань не вовлекается в патологический процесс. А основные изменения происходят в соединительнотканных структурах около суставов и в стенках артерий среднего и мелкого калибра. Развивается асептическое (неинфекционное) воспаление сосудов (васкулит) и дистальный скелетно-мышечный синдром. При этом отмечается воспаление сухожилий, фасций, суставных капсул, прослоек соединительной ткани между мышечными волокнами. Возможно развитие бурситов некрупных околосуставных сумок (субдельтовидной, подакромеальной, под мышцей iliopsoas).
Ревматическая полимиалгия относится к системным заболеваниям соединительной ткани. Да-да, хотя основным симптомом является боль в мышцах, сама мышечная ткань не вовлекается в патологический процесс. А основные изменения происходят в соединительнотканных структурах около суставов и в стенках артерий среднего и мелкого калибра. Развивается асептическое (неинфекционное) воспаление сосудов (васкулит) и дистальный скелетно-мышечный синдром. При этом отмечается воспаление сухожилий, фасций, суставных капсул, прослоек соединительной ткани между мышечными волокнами. Возможно развитие бурситов некрупных околосуставных сумок (субдельтовидной, подакромеальной, под мышцей iliopsoas).
Но не у всех пациентов эти воспалительные изменения появляются сразу и явно. Нередко при тщательном исследовании взятых при биопсии тканей не обнаруживает выраженных нарушений, хотя болевой синдром у таких пациентов может иметь большую интенсивность. У 15% страдающих выявляется гигантоклеточный артериит (поражение височной артерии) с возможным развитием тромбоза и вторичными тромбоэмболическими состояниями. Артериит может развиться до основных симптомов полимиалгии или через некоторое время после них. У ряда заболевших также отмечаются артриты, при которых суставы имеют характерные изменения.
Точная причина и механизм развития этого процесса до сих пор точно не установлены. Но известно, что заболевание является системным, в его патогенезе ведущая роль принадлежит нарушениям в работе иммунной системы. Они возможны после перенесенной вирусной инфекции, стресса или при воздействии других факторов. Происходит активация неспецифического иммунитета, повышается количество циркулирующих моноцитов, нарастает содержание вырабатываемых ими особых веществ (интерлейкинов). Это и придает процессу системность, когда в клинической картине важное место занимают не местные симптомы, а общие нарушения.
В МКБ-10 ревматическая полимиалгия имеет код М35.3 или М31.5 (при наличии гигантоклеточного артериита) и относится к разделу «Системные поражения соединительной ткани». Диагноз устанавливает ревматолог, но и врачи других специальностей могут заподозрить и подтвердить это заболевание.
Клиническая картина
Ревматическая полимиалгия имеет острое начало и достаточно много признаков. Именно поэтому на первых порах ее симптомы нередко принимают за проявление интоксикации при инфекционных заболеваниях. Развивается у людей старше 50 лет, обычно белой расы. При этом от него чаще страдают женщины.
Характерные симптомы:
боли в мышцах, усиливающиеся после сна или периода покоя, симметричные и длящиеся не менее 4 недель;
общее недомогание и стойкое повышение температуры тела (обычно до субфебрильных цифр);
нарушения сна из-за болевого синдрома;
жалобы на слабость при объективных данных о сохранности мышечной силы;
депрессивное расстройство с характерными симптомами (снижение настроения, ухудшение аппетита и качества сна, похудание, снижение интереса к жизни);
картина поражения височных артерий (артериита);
признаки полиартрита мелких суставов, маскирующегося основным болевым синдромом.
Боли в мышцах – вот что больше всего беспокоит обратившегося к врачу человека. Ощущения при этом могут быть достаточно выраженными, они приводят к ограничению активных движений и утренней скованности. Развиваются болевые контрактуры, из-за дискомфорта при малейших движениях нарушается сон. Характерно возникновение симметричных болей одновременно в 2 или 3 крупных областях – в шее, плечевом поясе и поясничной области. В последующем вовлекаются и другие мышечные группы.

Из-за боли пациенту сложно встать с постели утром, приходится делать это постепенно, с использованием опоры и перекатов. Походка и движения становятся небольшими по амплитуде, что особенно видно в утренние часы или после периода относительной неподвижности.
При осмотре нет видимых изменений мышц, их ощупывание (пальпация) не приводит к усилению боли. Может быть выявлена умеренная припухлость суставов и ограничение их подвижности, даже если не отмечается в них болей.
Развитие височного артериита добавляет в картину болезни дополнительные симптомы. Значительно и резко повышается температура тела, развиваются упорные головные болями и изменение чувствительности кожи головы. Также возможны обморочные (синкопальные) состояния и асимметричное ухудшение зрения, вплоть до слепоты. Тромбоз пораженной артерии угрожает развитием тромобоэмболических осложнений – инфарктом внутренних органов (особенно сердца) или инсультом.
Течение ревматической полимиалгии достаточно длительное и достаточно доброкачественное, отмечается быстрый и хороший ответ на адекватно проводимую терапию. Иногда даже одна инъекция облегчает состояние. В то же время изредка встречается атипичное течение болезни. Возможен немой (скрытый) вариант с отсутствием четко выраженного болевого синдрома и торпидный вариант, когда лечение не приводит к устранению основных симптомов.
Вопросы диагностики
Диагноз ревматической полимиалгии нередко устанавливается не сразу, может быть этап достаточно продолжительного обследования и даже ложных диагнозов.
При обращении пациента с выраженными мышечными болями необходимо исключать:
полиартрит,
полимиозит,
миеломную болезнь,
злокачественные новообразования с раковой интоксикацией
разнообразные заболевания околосуставных тканей.
Кроме того, иногда врач может думать и о болевом синдроме в случае полисегментарного поражения позвоночника при остеохондрозе или других болезнях.
 При дифференциальной диагностике врач ориентируется на жалобы, данные анамнеза и осмотра, дополненные проведенными лабораторными и инструментальными обследованиями. Для установления диагноза необходимо обязательное наличие одновременно 5 признаков:
При дифференциальной диагностике врач ориентируется на жалобы, данные анамнеза и осмотра, дополненные проведенными лабораторными и инструментальными обследованиями. Для установления диагноза необходимо обязательное наличие одновременно 5 признаков:
возраст старше 50 лет;
наличие мышечных болей со скованностью как минимум в 2 из 3 крупных областей (шея, плечевой пояс, тазовый пояс);
при наличии болей в других областях в жалобах преобладает именно вышеуказанная локализация;
двусторонность поражения;
повышение СОЭ выше 35 мм/ч.
Все остальные симптомы влияют на картину и течение заболевания, но не являются критериями для подтверждения диагноза.
При обследовании наряду с ускорением СОЭ отмечаются и другие признаки активного системного воспалительного процесса. Обычно выявляются повышение СРБ (С-реактивного белка), мягкая анемия, а также признаки неспецифического поражения печени в виде повышения трансаминаз и АсАТ, снижения альбумина в крови.
Врач назначает анализы и для исключения других заболеваний:
Нормальный уровень ревматоидного фактора при ревматической полимиалгии дает возможность убрать из диагностического поиска ревматизм и некоторые другие состояния.
Проверка иммунологического статуса показывает отсутствие каких-либо иммунологических маркеров, ведь при этой болезни не должно быть циркулирующих иммунных комплексов, антиядерных антител и других нарушений.
УЗИ и рентгенография помогают оценить состояние суставов и особенно сохранность суставных поверхностей, при ревматической полимиалгии суставы не должны быть изменены. На томографии (компьютерной или магнитно-резонансной) можно увидеть строение всех мягких тканей, симметричность имеющихся тендовагинитов и других мягких поражений соединительнотканных структур. Биопсия мышц не информативна, ведь мышечная ткань не подвергается воспалению.
Лечение
В основе лечения лежит медикаментозный метод, в первую очередь назначают кортикостероиды. Рекомендованная и эффективная схема терапии включает ежедневный однократный прием 10–15 мг преднизолона до наступления улучшения, после чего эту дозу сохраняют еще в течение месяца. В последующем происходит постепенная отмена препарата (по четверти таблетки в неделю) под обязательным наблюдением врача и контролем показателей СОЭ. Подбор поддерживающей дозы проводят индивидуально.
Если полимиалгия сочетается с височным артериитом (болезнью Хортона), то рекомендованная лечебная доза преднизолона повышается до 40-60 мг, дальнейшая тактика ведения больного та же.
Малейшее ухудшение состояния требует немедленного повышения дозы преднизолона. В редких случаях удается отменить этот препарат через полгода. Это происходит примерно через год после начала лечения, иногда его приходится принимать до 3 лет. Для коррекции и предотвращения осложнений от стероидной терапии назначают противоязвенные препараты, витамин Д3 и препараты кальция. Необходимо регулярно контролировать уровень электролитов в крови. При подключении физиолечения часть дозы преднизолона вводится местно (при помощи фонофореза), что дает возможность эффективно справляться с тендовагинитами, артритами и улучшает течение заболевания.
Также назначают нестероидные противовоспалительные препараты, отдавая предпочтение средствам, действующим преимущественно на опорно-двигательную систему. Например, при ревматической полимиалгии применяют Мовалис. Это может особенно эффективно в случае стероиднезависимого варианта, при котором преднизолон не окажет должного эффекта.
ЛФК и массаж проводятся после уменьшения болевого синдрома, они позволяют восстанавливать объем движений.
При лечении ревматической полимиалгии следует строго следовать рекомендациям врача и информировать его о всех возникающих изменениях в состоянии, даже если они на первый взгляд не связаны с основным заболеванием. Это поможет вовремя выявлять осложнения и побочные эффекты и своевременно их корректировать. Следует помнить, что улучшение наступает в течение нескольких дней, но поддерживающая терапия проводится длительно и отменяется очень плавно.
Источник

Ревматическая полимиалгия – боли ревматического характера, одновременно возникающие в разных группах мышц. Ревматическая полимиалгия характеризуется мышечными болями и скованностью, более выраженными по утрам и уменьшающимися в течение дня; боли обычно локализуются в мышцах шеи, плеч, позвоночника, бедер, ягодиц. Ревматическая полимиалгия поражает преимущественно женщин старше 50 лет. Специфической диагностики ревматической полимиалгии не существует, болезнь распознается на основании клинико-лабораторных признаков. Лечение включает НПВС, кортикостероиды, химиопрепараты. Течение ревматической полимиалгии доброкачественное, при лечении заболевание благополучно разрешается.
МКБ-10
M35.3 Ревматическая полимиалгия
Общие сведения
Этиологические факторы ревматической полимиалгии неизвестны. Очевидно ведущее значение нарушений в иммунной сфере и наследственности, обсуждается пусковая роль сенсибилизирующих и инфекционных (аденовирус, вирус парагриппа) агентов. Провоцировать и поддерживать течение ревматической полимиалгии может гигантоклеточный темпоральный артериит (болезнь Хортона).
Симптомы ревматической полимиалгии
Начало ревматической полимиалгии острое — с лихорадки и выраженной интоксикации. На этом фоне развиваются множественные миалгии в области плечевого пояса, шеи, бедер, ягодиц. Мышечные боли в дистальных отделах конечностей, как правило, не типичны, за исключением случаев сопутствующего артрита, артроза или артериита.
Выраженность миалгии интенсивная, характер – тянущий, дергающий или режущий. Боль присутствует постоянно, усиливаясь утром и после долгого отсутствия движений; в эти же периоды отмечается мышечная скованность. Миалгии выражены не только в процессе выполнения произвольных движений, но и в мышцах, испытывающих статическую нагрузку, поэтому пациенты вынуждены постоянно менять позу или положение тела. Ревматическая полимиалгия не связана со сменой метеоусловий, ее интенсивность существенно не изменяется под воздействием холодовых или тепловых факторов.
Мышечные боли вынуждают ограничивать движения (особенно активные) в шейном отделе позвоночного столба, плечевом поясе, тазобедренных суставах. Затруднительными становятся элементарные действия: подъем головы в положении лежа, поворот в постели, приседание на корточки, подъем со стула, ходьба по лестничным маршам, одевание, расчесывание волос. При ревматической миалгии у пациента формируется характерная семенящая походка с частыми короткими шажками.
Своего пика клиника ревматической полимиалгии достигает спустя 1-2 месяца после появления начальной симптоматики. За этот период боли могут стать настолько интенсивными и мучительными, что влекут за собой полное обездвиживание пациента. Пальпация заинтересованных мышц при ревматической полимиалгии не выявляет особых изменений — гипертермии, уплотнений, усиления болезненности, мышечной атонии и атрофии. Пациентов по-прежнему беспокоит лихорадка, анорексия, похудание, слабость.
Клиника ревматической полимиалгии может протекать с явлениями истинного артрита, который обычно развивается спустя несколько месяцев вслед за миалгией. В артрит чаще вовлекаются крупные суставы, иногда в полости суставов образуется выпот; боли при этом умеренно выраженные и нестойкие. При заинтересованности мелких суставов кисти наблюдается умеренный диффузный отек с развитием синдрома карпального канала, тендовагинита и сгибательной контрактуры пальцев.
Диагностика ревматической полимиалгии
Диагностикой и лечением ревматической полимиалгии занимается ревматолог. Специфические изменения в периферической крови при ревматической полимиалгии не выявляются; обнаруживается лишь умеренная анемия и рост СОЭ. При исследовании венозной крови на биохимию отмечается повышение СРБ при отрицательных лабораторных тестах на РФ и LE-клетки.
Рентгенологически крайне редко обнаруживаются эрозии, уменьшение ширины суставной щели; у пациентов преклонного возраста – явления остеоартроза. УЗИ сустава и томографическая (МРТ, ПЭТ) диагностика при ревматической полимиалгии подтверждают воспалительные изменения. При микроскопии синовиальной жидкости выявляется наличие нейтрофильного лейкоцитоза. Исследование биоптата синовиальной мембраны обнаруживает признаки умеренного неспецифического синовита. Биопсия мышц при ревматической полимиалгии не информативна.
Лечение и прогноз ревматической полимиалгии
Базовый курс фармакотерапии ревматической полимиалгии включает прием низкодозированных кортикостероидов (преднизона и др.) в течение 8 месяцев. В ряде случаев курс продлевается до 2-х лет. Ранняя отмена или снижение дозировки кортикостероидов может привести к новому обострению ревматической полимиалгии.
В процессе кортикостероидной терапии необходимо проведение профилактики остеопороза – назначение кальцийсодержащих минеральных комплексов, пищевых добавок, диеты богатой кальцием, исходя из суточной нормы Ca. При умеренной выраженности клинико-лабораторных изменений терапия ревматической полимиалгии может включать только назначение НПВС. Для уменьшения скованности суставов проводятся занятия ЛФК.
Ревматическая полимиалгия, не ассоциированная с гигантоклеточным артериитом, протекает доброкачественно и разрешается у 50–75% пациентов в течение 3-х лет. Отсутствие врачебного наблюдения и лечения ревматической полимиалгии приводит к деформации конечностей и инвалидности. Профилактика ревматической полимиалгии не выработана.
Ревматическая полимиалгия — лечение в Москве
Источник

Несмотря на высокие темпы развития медицины, ревматическая полимиалгия остается заболеванием-загадкой. Ученые до сих пор не могут точно определить причины ее возникновения, вследствие чего случаи развития патологии связывают с большим количеством негативных факторов. В мире заболевание достаточно распространено и встречается у 1 человека из 1000.
Что такое ревматическая полимиалгия
Ревматической полимиалгией называют системное воспалительное нарушение, возникающее исключительно у людей старше 50 лет, женщины заболевают в большинстве случаев. У мужчин данный ревматический процесс встречается крайне редко. В медицинской статистике отмечены случаи возникновения заболевания у женщин старше 45 лет, но они единичны.
Патология характеризуется развитием воспалительного процесса в суставах, при этом мышечная ткань и прочие не поражаются и не претерпевают каких-либо морфологических изменений. Нарушения отмечаются в соединительных тканях синовиальной оболочки суставов. Затрагиваются сухожилия мышц в местах их крепления к костям, капсулы суставов, фасции и т. д.
Заболевание классифицируют по вариантам течения. Оно может быть:
- Классическим , сочетающимся с артритами и темпоральным артериитом.
- Изолированным , протекающим без сопровождения патологий, затрагивающих суставы.
- Стероиднезависимым , проходящим при приеме НПВС.
- Торпидным , купирующимся при приеме стандартной дозы Преднизолона, но не проходящим полностью.
- «Немым» , характеризующимся отсутствием милагий и проявлением депрессии, астении и др. Наиболее сложный вид ревматической полимиалгии для диагностики.
Заболевание часто возникает у физически развитых людей. Почти все случаи, связанные с развитием ревматического нарушения, относятся к представителям белой расы. В скандинавских странах патология встречается чаще, чем в других регионах Европы.

Почему возникает болезнь
Исследователи занимаются тщательным изучением ревматической полимиалгии более 50 лет, но этиология заболевания пока что не раскрыта до конца. Точно установлена генетическая предрасположенность к развитию патологии. Нельзя исключать и воздействие бактериальной или вирусной инфекции. В круг микроорганизмов, способных вызвать полимиалгию, включены:
- аденовирус,
- парвовирус,
- вирус гриппа,
- хламидии.
Описаны случаи подъема заболеваемости ревматической полимиалгией после эпидемических вспышек парвовирусной инфекции или как следствие вакцинации от гриппа у людей, имеющих наследственную предрасположенность к нарушению.
В качестве главных причин развития ревматической патологии также называют стрессовые ситуации, переохлаждения и плохую экологию.
Как проявляется заболевание
В большинстве случаев ревматическая полимиалгия характеризуется острым течением. Заболевание начинается внезапно. Полностью здоровый человек ложится вечером в кровать, а утром не может встать из-за сильной боли и нарастающей мышечной слабости. Дискомфорт сопровождается скованностью позвоночника, плечевых и тазобедренных суставов.
При полимиалгии симптомы нарастают в течение 1-2 суток, но иногда их развитие отмечается постепенно. Человек жалуется на лихорадочный синдром, повышаются показатели СОЭ. Во многих случаях ухудшение состояния наблюдается после перенесенной ОРВИ.
Симптомы, которые имеет ревматический процесс, достаточно характерны, что позволяет быстро поставить диагноз. Среди них:
- Выраженные боли. Если отмечается ревматический процесс, они локализуются в области плеч, шеи и ягодиц, реже , бедер. Имеют тянущий, режущий, дергающий характер, усиливаются или стихают в зависимости от активности воспалительного процесса. Не беспокоят человека при выборе удобного положения или в полном покое.
- Скованность и миалгия. Возникают во время сна (в областях, на которые оказывает давление находящееся в горизонтальном положении тело) и после него, при движениях. Имеют симметричный характер.
При ревматической полимиалгии отмечается несоответствие между субъективными и объективными ощущениями. Так, при пальпации пораженных областей болезненность полностью отсутствует, не наблюдаются изменения в периартикулярных и хрящевых тканях. Редко обнаруживается небольшой дискомфорт при пальпации плечевой кости и грудиноключичных мышц. При этом ни инфильтраций, ни атрофических процессов в мышечных тканях тазового или плечевого пояса не возникает.
Среди главных признаков патологии спинных и тазовых мышц , резкое ограничение движений. Больные не могут самостоятельно выполнить самые простые бытовые действия. Скованность движений, боль в предплечье и области позвоночника не позволяют умыться, причесаться, одеться. Людям сложно присесть на корточки или встать со стула, подняться или спуститься по лестнице. Если наблюдается ревматический процесс данного вида, то изменяется походка, шаги становятся семенящими.
Было установлено, что ревматическая полимиалгия и гигантоклеточный артериит , заболевания, часто сопровождающие друг друга.
Такое сочетание встречается у половины пациентов, проходящих лечение по поводу гигантоклеточного (темпорального) артериита.

При поражении темпоральной артерии следует иметь в виду, что симптоматика состояния будет следующей:
- длительная лихорадка, достигающая фебрильных значений (+37,5…+38°С),
- сильная головная боль,
- повышенная утомляемость,
- болезненность кожи головы и лица,
- дискомфорт при жевании,
- миалгия,
- слабость, снижение аппетита.
Поражения некоторых ветвей сонной артерии способны приводить к возникновению ишемических приступов. В тяжелых случаях воспалительный процесс может вызвать развитие ишемического инсульта, инфаркта соматических органов и перемежающейся хромоты.
Главная задача врача , дифференцировать ревматическую полимиалгию от ревматоидного артрита. Здесь также упор делается на характерную симптоматику патологий. При артрите пациенты не могут выполнять привычных действий из-за острой боли, во втором случае препятствием становится сильная мышечная скованность и слабость, связанные с возникновением полимиалгии.
Если идет ревматический процесс, то боль всегда симметричная, равномерно поражает области с обеих сторон тела, при этом не опускается ниже колен на нижних конечностях и ниже локтей , на верхних. Отличие ревматоидного артрита в том, что он способен затрагивать стопы, кисти, запястья. У людей, больных артритом, пораженные суставы отекают и припухают, часто отмечается их покраснение.
В 70% случаев ревматическая полимилагия, кроме выраженных болей и скованности, проявляет себя потерей массы тела (иногда большой) и повышением температуры тела.
Диагностика ревматической полимиалгии
Диагностика такой патологии, как ревматическая полимиалгия, не представляет сложности для врача-специалиста. На основании таких признаков, как мышечная слабость и боли, легко заподозрить развитие нарушения. Предположения врача подтверждаются рядом диагностических критериев, среди которых:
- возраст человека старше 50 лет,
- наличие дискомфорта и боли в мышцах не менее чем в двух из трех областей тела (плечевой пояс, таз, шея),
- симметричная локализация боли (справа и слева),
- присутствие болей в острой фазе течения патологии,
- СОЭ свыше 35 мм/ч,
- слабость, утомляемость, анорексия и другие симптомы общего поражения организма,
- ограничение подвижности в суставах плечевого пояса, шеи, таза,
- проявление симптоматики в течение 2 месяцев и более.
Диагноз полимиалгия ревматическая устанавливается в том случае, если первые 5 пунктов имеют положительное значение.
Для определения сопутствующих патологий (гигантоклеточный артериит, артриты) изучается история болезни, проводятся лабораторные тесты и биопсия темпоральной артерии.
Наличие ревматической полимиалгии подтверждается результатами анализов, в которых главное значение имеют следующие показатели:
- повышение СОЭ (до 60-80 мм/ч),
- гемоглобин снижен до 100-110 г/л,
- увеличение уровня а2-глобулина, фибриногена и других белков острой фазы,
- АНА, РФ , не определяются,
- антистрептолизин , в норме или повышен.
В случае развития патологии «немого» вида постановка диагноза осуществляется методом исключения патологий, возникающих у людей пожилого возраста. Это системные васкулиты и полистеоартроз, полимиозит, полинейропатии, ревматизм, паранеопластический синдром и другие болезни.
Патологии суставов проявляются характерными рентгенологическими изменениями, трудна дифференциация с полиостеоартрозом, т. к. он может проходить в сочетании с первичным заболеванием. Диагноз ставится на основании признаков воспалительного процесса, который не встречается при первой патологии и присущ второй.

Принципы лечения
Проводимое при ревматической полимиалгии лечение преследует одну цель , достижение ремиссии и полное выздоровление больного. При правильно проведенной диагностике дальнейшие действия врача , назначение гормональных препаратов. Иные методы терапии пока еще не применяются.
При стероиднезависимом виде патологии возможно использование нестероидных противовоспалительных средств: Индометацина, Вольтарена и т. п.
Терапевтическая схема лечения
Лечение ревматической полимиалгии (классический, изолированный, торпидный, «немой» виды) проводится с применением глюкокортикостероидов, преимущественно Преднизолона. В зависимости от интенсивности болевого синдрома, ограничения подвижности, уровня белков и СОЭ в острой фазе патологии назначают малые или средние дозы препарата: 10-30 мг в сутки в 2-4 приема.
Лекарство применяется до тех пор, пока ревматическая полимиалгия не войдет в стадию ремиссии. Затем дозы Преднизолона, которые в дальнейшем будут только уменьшаться, снижаются до 5-10 мг в сутки. Такая терапия считается поддерживающей. Она проводится в течение нескольких месяцев, но нередко и лет.
Поддерживающее лечение заканчивают приемом Преднизолона в малых и еще более уменьшенных дозах с чередованием через день. Интервал между употреблением медикамента постепенно увеличивают. Минимальная поддерживающая доза , 5 мг в сутки.
Если полимиалгия сопровождается гигантоклеточным артериитом, то терапию проводят по правилам лечения последнего.
В данном случае дозы глюкокортикостероидов увеличиваются. Дополнительно могут использоваться медикаменты, предупреждающие осложнения заболевания.
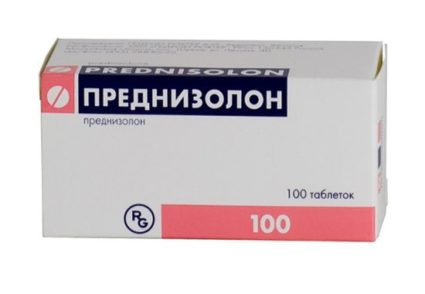
Доза Преднизолона составляет от 40 до 60 мг в сутки. Препарат употребляется несколько раз в день до исчезновения симптомов ревматического нарушения и стабилизации СОЭ. Затем объем препарата снижается каждые 2 недели до 20 мг/сут. При отсутствии обострений дозу доводят до 10 мг в сутки, а после уменьшают на 1 мг каждые 2 дня в течение 4 недель.
Методы терапии предусматривают постоянный контроль СОЭ в крови. При малейшем обострении дозы препарата повышаются до первоначальных. Врач вынужден определять темпы снижения объема медикамента индивидуально.
Последние исследования показали, что применение Преднизолона в комплексе с Этанерцептом , блокатором ФНО-альфа рецепторов , позволяет снизить дозу первого и оказывает положительное воздействие на организм больного.
В качестве дополнительной терапии рекомендуется ежедневное употребление ацетилсалициловой кислоты в количество 75-150 мг. Данная мера уменьшает риск развития цереброваскулярных осложнений и слепоты.
Длительность терапии определяется индивидуально для каждого больного. Критерием отмены препаратов считается отсутствие клинических симптомов ревматической полимиалгии и темпорального артериита в течение 6 месяцев при приеме Преднизолона в дозе 2,5 мг ежесуточно.
Дополнительная терапия
Комплексная терапия полимиалгии может дополняться народными способами. Для приготовления лекарственной настойки используют плоды можжевельника. 1 ст. л. сырья заливают 1 стаканом спирта или водки. По истечении трех дней состав используют для приема внутрь. Принимают ежедневно, утром и вечером по 2 ч. л. жидкости. Длительность лечения зависит от интенсивности проявлений полимиалгии и колеблется от 2 до 3 месяцев.

При наличии изменений в плечевых и иных суставах, в случае болей мышечного характера при ревматической полимиалгии рекомендуется использовать отвар кукурузных рылец. 1 ч. л. сырья заливают 1 стаканом горячей воды и кипятят в течение 10 минут. Затем жидкость настаивают полчаса и процеживают. Принимают по 80 мл в день. Курс лечения , 6-8 недель.
Для устранения скованности мышц и болей могут применяться средства народной медицины на основе:
- таволги вязолистной,
- фиалки трехцветной,
- аира,
- багульника болотного,
- лопуха большого и др.
Препараты из лекарственных растений используют для внутреннего и наружного применения.
Осложнения и прогноз
Наиболее частым и тяжелым осложнением ревматической полимиалгии считается воспаление височной (темпоральной) артерии, т. е. темпоральный артериит. Патология нередко приводит к нарушению зрения и развитию слепоты.

Кроме того, осложнения могут возникнуть на фоне приема гормональных препаратов. Это остепороз, артериальная гипертония, сахарный диабет, гипокалиемия, стероидные язвы желудка и миопатии. Возможно развитие катаракты.
Если ревматическая полимиалгия имеет изолированный вид, то прогноз для жизни всегда благоприятный, при наличии темпорального артериита , сомнительный.
Снижение дозы Преднизолона может привести к отсутствию пульса, нарушению кровообращения и последующему летальному исходу. Иногда, даже при длительном течении, классический ревматический процесс заканчивается выздоровлением.
Профилактические меры
Чтобы избежать возникновения ревматической полимиалгии, необходимо:
- придерживаться рационального питания,
- заниматься спортом,
- избегать тяжелых физических нагрузок,
- держать суставы в тепле,
- своевременно лечить воспалительные заболевания.
При появлении любых случаев боли в мышцах и суставах требуется срочно обратиться к врачу. На ранних стадиях ревматическая полимиалгия устраняется легче и без последствий.
Источник
