Поражаются при ювенильном ревматоидном артрите

Врач-ревматолог 1 категории. Кандидат медицинских наук.
Шишкина
Ирина Александровна
Стаж 9 лет
Врач-ревматолог 1 категории. Кандидат медицинских наук. Награждена Почетной грамотой администрации г. Кирова за высокий профессионализм и многолетний труд по оказанию помощи населению, 2018 г. Победитель регионального этапа Всероссийского конкурса врачей в номинации «Лучший терапевт», 2018 г.
Записаться на прием
Ювенильный ревматоидный артрит (ЮРА) – деструктивно-воспалительная патология суставов, развивающаяся у детей до 16 лет. Течение болезни осложняется внесуставными заболеваниями. Основные симптомы артрита – отеки и деформация суставных тканей. Системная форма патологии осложняется поражениями внутренних органов – сердца, легких, почек.
Причины развития заболевания
Ювенильный ревматоидный артрит проявляется на фоне сочетания экзогенных и эндогенных факторов – в организме ребенка формируется повышенная чувствительность к раздражителям. Симптоматика патологии может проявиться под действием:
- острых вирусных или бактериальных инфекций;
- множественных повреждений суставов;
- избыточной инсоляции;
- длительного переохлаждения;
- инъекций белковых препаратов.
Стимулировать развитие ЮРА у детей могут белки коллагена. Значимую роль в формировании патологических изменений суставных тканей играет семейная предрасположенность к ревматическим заболеваниям.
Классификация патологии
Клинические рекомендации Минздрава содержат описание основных форм ювенильного ревматоидного артрита. Течение заболевания у детей отличается от взрослой формы патологии суставными и внесуставными проявлениями. На основании этого строится клинико-анатомическая классификация.
| Форма заболевания | Характеристики |
Суставная | Полиартрит с поражением 5 и более суставов или олигоартрит с поражением 1-4 суставов |
Суставно-висцеральная | Включает синдром Стилла или синдром Висслера-Фанкони |
С ограниченными висцеритами | Предполагает поражение сердца, легких, развитие васкулита |
Европейские и американские врачи используют иную классификацию, выделяя системный, полиартикулярный и олигоартикулярный типы патологии. Различным оказывается и течение артрита – медленное, умеренное или быстропрогрессирующее.
Симптоматика ЮРА
Симптомы суставной формы ювенильного ревматоидного артрита проявляются остро. Крупные суставы отекают и деформируется. Пациент сталкивается с умеренными болями при движении и в состоянии покоя. Наблюдается утренняя скованность на фоне попыток пеших перемещений, значительно меняется походка. Ребенок становится раздражительным и беспокойным. В зонах отечности могут образовываться кисты и грыжи. Артрит мелких суставов рук провоцирует веретенообразную деформацию пальцев. Часто страдают шейный отдел позвоночника и челюстные суставы. Изменения в тазобедренной области возникают на поздних стадиях развития патологии. Ревматоидное поражение глаз становится причиной резкого падения остроты зрения.
Системная форма ЮРА характеризуется внесуставными проявлениями. Ребенок страдает от фебрильной лихорадки, лимфаденопатии, миокардита, плеврита. Деформация суставных тканей не всегда выражена.
Диагностические процедуры
Диагностика ювенильного ревматоидного артрита осуществляется детским ревматологом. Медицинское заключение формируется на основании данных анамнеза, осмотра пациента, результатов лабораторных исследований, магнитно-резонансной томографии. Часто ребенку назначается пункция сустава и рентгенография поврежденных тканей.
Диагностические критерии предполагают, что патология дебютирует до достижения пациентом возраста 16 лет. Симптоматика устойчива и сохраняется более 6 недель. Окончательный диагноз ставится при выявлении у ребенка основных признаков:
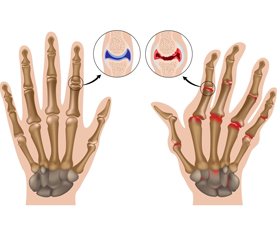
- симметричного полиартрита;
- деформации мелких суставов рук;
- деструкции суставов;
- образования ревматоидных узелков;
- развития уветита.
Дифференциальная диагностика позволяет исключить из анамнеза пациента спондилит, болезнь Рейтера, воспалительные патологии ЖКТ, опухоли костных тканей и острый лейкоз.
Терапия при ЮРА
Лечение ювенильного ревматоидного артрита, диагностированного у детей, предполагает ограничение двигательной активности. Пациенту не рекомендуется бегать, прыгать, заниматься спортивными играми или единоборствами. Родителям следует наблюдать за малышами и не допускать их пребывания на солнце. Меняется рацион – врачи настаивают на снижении количества соли, белков, углеводов и животных жиров. Основу диеты составляют блюда с высоким содержанием растительных жиров. Допустимо употребление кисломолочных продуктов низкой жирности, овощей и фруктов.
Основу медикаментозной терапии при ЮРА составляют противовоспалительные средства и патогенетические препараты. При необходимости врач может назначить курс глюкокортикостероидов (внутрь, местно или внутрисуставно). Важной составляющей лечения становятся сеансы массажа и занятия лечебной физкультурой. Пациентам показаны физиопроцедуры – фонофорез, озокеритовые аппликации, лазеротерапия.
Прогноз и профилактика
ЮРА относится к группе пожизненных диагнозов. Своевременная терапия и регулярные визиты к ревматологу помогут достичь устойчивой ремиссии без снижения качества жизни и выраженных ограничений в подвижности суставов. Риск перехода патологии в острую стадию значителен. Оптимистичный прогноз формируется при раннем дебюте заболевания. Поздние проявления ЮРА характеризуются непрерывно возобновляющимся течением. Пациент страдает от ограниченной подвижности конечностей и получает инвалидность.
Профилактические меры предполагают присмотр родителей за малолетними детьми для предотвращения избыточной инсоляции или переохлаждения. Малышам следует ограничить контакты с носителями вирусных и бактериальных инфекций.
Статистика
Ранний дебют ЮРА чаще диагностируется у девочек – в 85% случаев. Позднее проявлениея болезни характерно для мальчиков, на их долю приходится 90% диагнозов. Ювенильный ревматоидный артрит относится к редким болезням. Распространенность ЮРА в России не превышает 62 случаев на 100 тысяч детей. Инвалидность присваивается 27% пациентов, страдающих от патологии. В Москве выявляется не более 40 случаев ЮРА ежегодно.
Вопрос и ответы
Наследуется ли ювенильный ревматоидный артрит?
ЮРА не относится к генетически обусловленным патологиям. Пациенты, страдающие от ювенильного артрита, могут стать родителями здорового малыша.
В каком возрасте врачи могут диагностировать ЮРА?
При раннем дебюте симптоматика проявляется в первые недели жизни ребенка. Признаки заболевания выявляются педиатром в ходе планового осмотра. Терапевт может направить родителей и малыша на дополнительные консультации с офтальмологом и ревматологом.
Источник
Содержание:
- Что такое ювенильный артрит?
- Симптомы ювенильного артрита
- Причины ювенильного артрита
- Диагностика ювенильного артрита
- Лечение ювенильного артрита
- Прогноз заболевания и профилактика
Что такое ювенильный артрит?
Ювенильный артрит – это заболевание, развивающееся у детей, не достигших 16-летнего возраста. При его развитии у пациентов наблюдается характерное опухание синовиальной оболочки, происходящее из-за воспалительного процесса. Ювенильный артрит можно классифицировать как аутоиммунное заболевание, при прогрессировании которого иммунная система пациента по ошибке начинает процесс саморазрушения.
Согласно имеющимся данным мировой статистики ювенильный артрит диагностируется при осмотре юных пациентов в 0,6% случаях.
Многочисленные исследования, проводимые специалистами всемирно-известных медицинских учреждений, показали следующее:
ювенильный артрит не развивается у детей, не достигших 2-х летнего возраста;
у девочек данное заболевание диагностируется в 2 раза чаще, чем у мальчиков;
очень часто пациенты, проходившие лечение ювенильного артрита, теряют трудоспособность в юном возрасте;
олиноартритом 1 стадии (форма ювенильного артрита) болеют 35-40% пациентов;
олиноартритом 2 стадии (форма ювенильного артрита) болеют 10-15% пациентов мужского пола, достигших 8-ми летнего возраста.
Современная медицина определяет следующие виды ювенильного артрита:
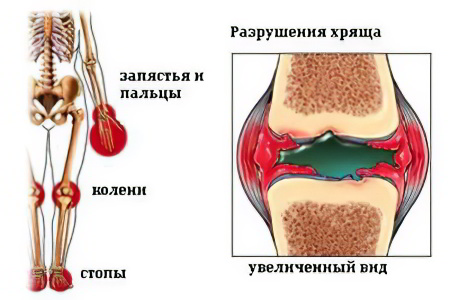
Системный артрит. Эта форма заболевания часто именуется болезнью Стилла, при прогрессировании которой происходит поражение жизненно-важных систем человеческого организма (сердца, органов желудочно-кишечного тракта, лимфоузлов). У пациентов наблюдается характерная симптоматика: высыпания на кожном покрове, повышение температурного режима.
Олигоартрит. Данная форма заболевания имеет ещё одно название – пауциартикулярный (юношеский) артрит. Во время первых 6-ти месяцев развития олигоартрита у пациентов происходит поражение 1-5 суставов. В большинстве случаев параллельно развиваются различные патологические процессы. Чаще всего эта форма болезни диагностируется у юных девочек, и по мере их взросления может полностью исчезнуть.
Полиартрит. При развитии этой формы болезни у пациентов наблюдается поражение более 5-ти суставов. Полиартикулярный артрит чаще диагностируется у девочек и может поражать: суставы нижних и верхних конечностей, челюсти, область шеи и затылка.
Артрит, который развивается после перенесённых травм. Некоторые пациенты, которым диагностирована эта форма артрита, на протяжении нескольких лет страдали от кожных болезней. Иногда при таком артрите происходит поражение костей, сухожилий, позвоночника и суставов. Чаще всего данное заболевание выявляется у мальчиков, не достигших 8-ми летнего возраста, у которых в семье мужчины болеют спондилитом.
Ювенильный артрит классифицируется по клинико-анатомическим способностям:
суставная форма артрита, при которой поражается боле 5-ти суставов (если развивается олигоартрит, у пациента поражается до 4-х суставов);
суставно-висцеральная форма, при которой выявляются синдромы: Висслера-Фанкони, Стилла;
форма артрита с ограниченными висцеритами, при которой у больных поражаются жизненно-важные органы (лёгкие, сердце и т. д.).
Симптомы ювенильного артрита
Ювенильный артрит часто протекает бессимптомно, но в некоторых случаях сопровождается характерной симптоматикой:
болевые ощущения в области поражённых суставов;
скованность движений (появляется обычно после пробуждения от сна);
опухание суставов;
хромота;
изменение походки;
повышение температурного режима;
слабость, вялость;
высыпания на кожном покрове;
резкая потеря веса;
замедление роста;
фебрильная лихорадка;
изменение длины верхних или нижних конечностей;
проблемы с глазами (боли, покраснение, воспалительные процессы, ухудшение зрения);
раздражительность, частая смена настроения и т. д.
Причины ювенильного артрита

К причинам, провоцирующим развитие ювенильного артрита, можно причислить следующие факторы:
перенесённые пациентом вирусные и инфекционные заболевания, которые провоцируют аутоиммунную реакцию в организме;
наследственная предрасположенность к артритам;
активное функционирование иммунной системы пациента, на фоне чего происходит разрушение тканей суставов;
переохлаждение организма;
длительное нахождение на солнце;
нарушение графика профилактических прививок;
травмы суставов;
генетическая предрасположенность пациента к артриту и т. д.
Осложнения
У многих пациентов, проходивших комплексное лечение ювенильного артрита, могут развиваться различные осложнения:
вторичный амилоидоз миокарда и органов желудочно-кишечного тракта;
синдром активации макрофагов (иногда заканчивается летальным исходом);
задержка роста;
лёгочная и сердечная недостаточность;
потеря зрения;
деформация суставов;
потеря подвижности (полная или частичная);
инвалидизация пациента и т. д.
Диагностика ювенильного артрита
Диагностика ювенильного артрита начинается со сбора анамнеза заболевания. Узкопрофильный специалист – ревматолог, проводит личный осмотр пациента, узнаёт о его образе жизни, наследственных заболеваниях, вредных привычках и т. д. При проведении осмотра специалист пальпирует области поражённых суставов. В обязательном порядке врач должен обозначить в медицинской карте больного все симптомы заболевания и жалобы пациента.
После первичного осмотра пациент направляется на дополнительную диагностику. Для этого ему придётся пройти лабораторное и аппаратное обследование:
Клинический и биохимический анализы крови (целью исследования является определение показателей эритроцитов, тромбоцитов, лейкоцитов и т. д.).
Общий анализ мочи.
Анализ крови, целью которого является выявление бактерий, присутствие которых может свидетельствовать об инфицировании кровяного русла.
Анализ, выполняемый хирургом-ортопедом, которым проводится забор образцов синовиальных тканей и жидкости.
Анализ образцов костного мозга для выявления лейкемии.
Рентгенография, во время которой специалисты выявляют переломы и другие повреждения костной ткани.
Компьютерная или магнитно-резонансная томография.
Сканирование костных и суставных тканей, посредством которого можно выявить любые изменения в их структуре.
Тестирование на наличие: болезни Лайма; различных вирусных инфекций; на определение скорости оседания эритроцитов; на выявление антител, которые провоцируют развитие артрита и т. д.
Во время проведения диагностических мероприятий пациентам проводится особое тестирование, цель которого заключается в выявлении антинуклеарных антител. Такой тест показывает аутоиммунную реакцию человеческого организма, при которой происходит саморазрушение иммунитета.
Современная медицина определяет 4 степени данного заболевания:
высокая – 3;
средняя – 2;
низкая – 1;
стадия ремиссии – 0.
В том случае, когда при выявлении ювенильного артрита у пациента не будет обнаружена ярко выраженная симптоматика и признаки данного заболевания, врач должен будет поставить диагноз на основании исключения других болезней:
волчанки;
злокачественных новообразований;
переломов костей;
инфекционных заболеваний;
фибромиалгии;
болезни Лайма.
По теме: Народные методы лечения артрита
Лечение ювенильного артрита
Ювенильный артрит может развиваться следующим образом:
медленно;
умерено;
стремительно.
Лечение данного заболевания специалист назначает только после проведения комплекса исследований, целью которых является подтверждение диагноза. Метод терапии напрямую будет зависеть от типа ювенильного артрита и стадии его развития.
Пациентам, проходящим терапию от ювенильного артрита, запрещается:
любая двигательная активность (прыжки, бег, активные игры, физические нагрузки);
пребывание на открытом солнце;
ограничивается употребление в пищу: белков, соли, жиров, углеводов, сладостей.
Традиционный курс лечения включает следующие медицинские препараты:
обезболивающие (аспирин, индометацин);
противовоспалительные;
иммунотерапия (больным внутривенно вводится иммуноглобулин);
препараты стероидной группы (для уменьшения припухлости сустава и купирования болевого синдрома);
при выявлении различных инфекций пациентам проводится соответствующая терапия антибактериальными медицинскими препаратами;
при обострении заболевания назначаются НПВС (нимесулид, диклофенак и т. д.), глюкокортикостероиды (например, преднизолон);
трансплантация стволовых клеток.
Часто назначаемые препараты при лечении ювенильного артрита:
Нестероидные средства (обладающие противовоспалительным действием). В 25-35% случаях данный препарат оказывает положительное воздействие на пациента. Курс лечения составляет в среднем 4-6 недель. К группе нестероидных препаратов относятся: толметин, напроксен, мелоксикам, ибупрофен. В качестве побочного эффекта можно отметить расстройства функций органов желудочно-кишечного тракта, головные боли и увеличение активности ферментов печени.
Глюкокортикоиды. Препараты этой группы имеют ряд побочных эффектов. Чаще всего оказывается негативное воздействие на костную систему. При инъекциях данного препарата часто назначаются седативные лекарственные средства.
Метотрексат. Дозировка этого препарата в процессе терапии может плавно увеличиваться (максимально до 15 мг/м кВ. в неделю). Эффективность метотрексата напрямую зависит от формы ювенильного артрита и стадии его развития. В качестве побочных эффектов можно отметить: появление язвочек на слизистой полости рта, тошноту, расстройства функций органов желудочно-кишечного тракта и т. д.
Лефлуномид и сульфасалазин. Данные медицинские препараты приносят наибольший результат при лечении ювенильного артрита. У пациентов на протяжении многих лет сохраняется стойкий эффект терапии, даже после отмены препаратов.
Циклоспорин А. Назначается пациентам при лихорадочных состояниях.
Ингибиторы. В эту группу медицинских препаратов входят очень эффективные средства борьбы с ювенильным артритом. Они способны увеличивать плотность костных тканей и замедлять в них деструктивные изменения.
Антагонисты. При лечении пациентов посредством антагонистов, содержащих в больших количествах кальций, были замечены положительные и стойкие результаты.
В обязательном порядке такой категории пациентов показаны физиотерапевтические процедуры:
массаж;
лазерная терапия;
лечебная физкультура;
грязевые ванны;
парафиновые или озокеритовые аппликации;
фонофорез (при задействовании лекарственных препаратов);
УФО и т. д.
Пациентам, у которых ювенильный артрит протекал в тяжёлой форме, часто показано протезирование повреждённых суставов. Это обусловлено тем, что во время прогрессирования данного заболевания у них произошла ярко выраженная деформация суставов, на фоне которой развились тяжёлые анкилозы.
При прохождении курса терапии пациенты должны придерживаться правильного питания. Они должны принимать витаминно-минеральные комплексы, в составе которых присутствуют витамины группы С, РР, В.
В ежедневном рационе больного должны быть следующие продукты:
высокое содержание жиров растительного происхождения;
кисломолочные продукты;
фрукты;
овощи.
Прогноз заболевания и профилактика

Категория пациентов, которым был диагностирован ювенильный артрит, должны понимать, что это заболевание будет напоминать о себе на протяжении всей жизни. Чтобы предотвратить серьёзные последствия они должны получить качественное и адекватное лечение, с последующей реабилитацией.
На протяжении всей оставшейся жизни пациенты должны с регулярной периодичностью проводить профилактические мероприятия:
не переохлаждаться;
минимизировать контакт с больными инфекционными заболеваниями;
отказаться от профилактических прививок;
не принимать стимуляторы иммунной системы;
вести здоровый образ жизни;
не менять климатический пояс;
заниматься лечебной физкультурой и т. д.
Автор статьи: Каплан Александр Сергеевич | Ортопед
Образование:
диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Источник
