Постменопаузальный остеопороз клинические рекомендации
Oстеопороз – заболевание, характеризующееся снижением костной массы и нарушениями микроархитектоники костной ткани, что приводит к повышенному риску переломов.
Остеопороз вызывает системное снижение прочности кости, поэтому переломы возникают даже в результате небольшой травмы или падения.
Переломы являются единственным клиническим проявлением остеопороза, поэтому его часто называют «безмолвным заболеванием».
Причины возникновения
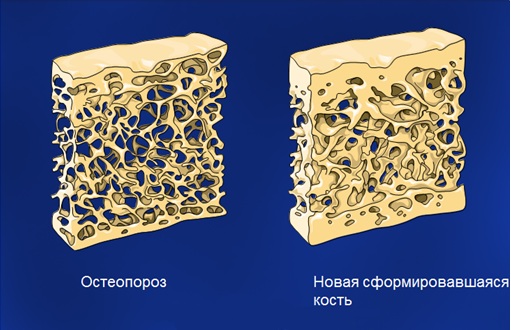
Остеопороз — дословно означает пористые кости, заболевание, при котором происходит потеря костной массы, снижение содержания солей кальция и фосфора (гидроксиапатиты). Кроме этого изменяется микроархитектура кости – изменения каркаса кости. Потеря плотности и качества костной ткани происходит незаметно и постепенно, кости становятся более пористыми и хрупкими, что приводит к повышенному риску возникновения переломов даже при незначительной физической нагрузке (низко травматические переломы).
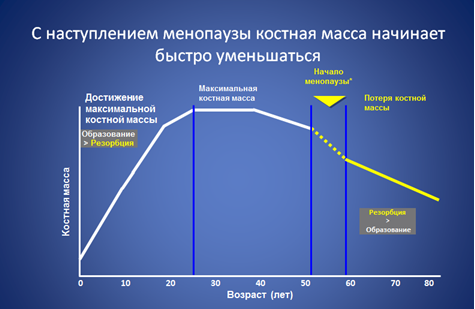
Наши кости — это живая ткань, которая постоянно обновляется. С момента рождения до совершеннолетия, кости растут и укрепляются, при этом преобладают процессы образования костной ткани, достигая своего максимума (пиковая плотность костной ткани) к 20-30 годам. В зрелом возрасте процессы разрушения и восстановления костной массы сбалансированы. В возрасте с 45 лет процессы разрушения костной ткани (резорбция) превалирует над процессами восстановления, в более старшем возрасте этот дисбаланс костеобразования становится более явным, что может приводить к развитию остеопороза.
Конечно же, на процессы восстановления и разрушения костной ткани кроме возраста играют и другие факторы это вес, рост, пол, генетическая предрасположенность, наличие хронических заболеваний, прием определенных лекарственных препаратов.
По мнению большинства экспертов, повышение распространенности остеопороза у женщин по сравнению с мужчинами в возрасте старше 55 лет связано с возникающим дефицитом яичниковых гормонов у женщин в период менопаузального перехода, постменопаузе.
В тоже время нельзя ставить знака равенства между возникновением остеопороза и менопаузой, не все женщины в постменопаузе страдают остеопорозом.
Поскольку дефицит эстрогенов (недостаточная работы яичников) может возникать и у молодых женщин, при таких состояниях, как отсутствие менструаций (аменорея), ранняя менопауза, оперативные вмешательства на яичниках, химиотерапия и лучевая терапия, терапии блокаторами ароматазы при раке молочной железы, все эти пациентки является группой высоко риска развития остеопороза.
Значимым событие в жизни каждой женщины является беременность. Беременность и лактация вызывают физиологические потери костной массы, которые восстанавливаются самостоятельно в течение 1-2 лет после прекращения лактации.
Благодаря современным репродуктивным технологиям, сегодня возможно достижения беременности и у женщин с недостаточной работ яичников. Нетрудно себе представить каково будет состояние костной ткани у этих пациенток, не подготовленных к беременности, во время беременности и лактации. Изменения минерального обмена кальция и фосфора влияет не только на состояние матери, усугубляя исходный дефицит костной массы, но и развитие плода. Тяжелые последствия этих нарушений «Послеродовый остеопороз» — возникновение компрессионных переломов позвоночника в послеродовом периоде.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Остеопороз «немое» заболевание, проявляющееся возникновением низко травматических переломов (позвонков, бедра, лучевой, плечевой, берцовых и тазовых костей…). Низко травматические переломы – это переломы, возникающие при падении с высоты своего роста, или при незначительной физической нагрузке. До возникновения первого перелома, как правило, пациенты не предъявляют каких либо жалоб, в этом и заключается коварность остеопороза.
Нередко недооцененные низко травматические переломы костей лучезапястного и голеностопного суставов, ребер (как следствие остеопороза) в дальнейшем могут приводить к более тяжелым переломам, таким как переломы позвонков и бедренной кости, а это в свою очередь — нарушение активного образа жизни, инвалидизация, зависимость от окружающих.

Отсутствие необходимого лечения при уже возникших остеопоротических переломах позвоночника в 5 раз увеличивают повторные риски переломов позвоночник, риск перелома бедренной кости, переломы периферических костей.
Во всем мире каждая 3 женщина и каждый 5 мужчин старше 55 лет страдают остеопорозом и имеют риск возникновения остеопоротических переломов.
ДИАГНОСТИКА ПОСТМЕНОПАУЗАЛЬНОГО ОСТЕОПОРОЗА
Нет в настоящее время какого либо анализа крови или мочи, позволяющего поставить диагноз остеопороз.
Существуют показатели биохимического исследования крови, уровня витамина D, гормонального обследования (в частности уровень яичниковых гормонов), маркеров процесса костеобразования и разрушения костной ткани, генетические исследования, позволяющие оценить наличие факторов – условий для возникновения остеопороза.
«Золотым» стандартом среди инструментальных методов диагностики остеопороза, принятым международным медицинским сообществом, является двух энергетическая рентгеновская денситометрия (DXA). DXA позволяет оценить костную массу (минеральную плотность костной ткани – МПК) поясничного отдела позвоночника, бедренной кости и лучевой кости.
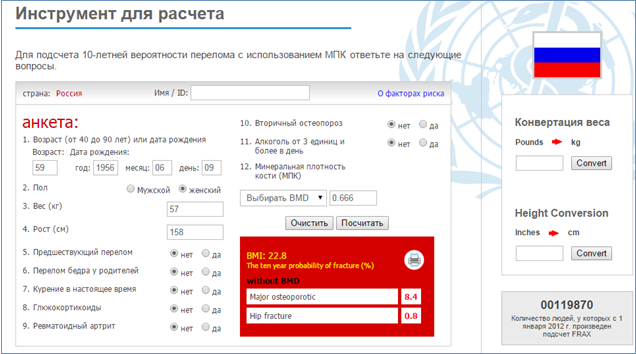
Однако, несмотря на высокую специфичность метода, он обладает недостаточной чувствительностью. Поэтому изначально в обязательном порядке проводится оценка абсолютных факторов риска возникновения основных остеопоротических переломов и переломов шейки бедра, используя калькулятор FRAX.
FRAX оценивает такие факторы риска, как возраст, рос, пол, наличие заболеваний способствующих развитию остеопороза, прием некоторых лекарственных препаратов, возраст наступления менопаузы, наличие предшествующих низко травматических переломов, наличие переломов шейки бедра у родителей. Так же при расчете FRAX может быть использован показатель МПК шейки бедренной кости полученный при проведении DXA.
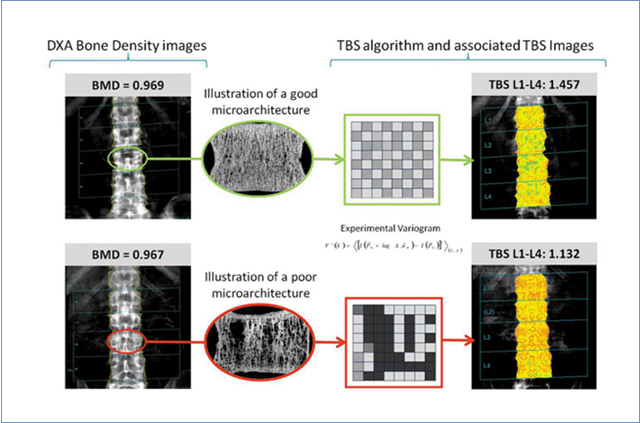
Еще в большей степени повысить чувствительность DXA позволяет методика TBS – трабекулярный костный индекс, оценивающая качественные характеристики костной ткани. Эта методика позволяет дополнительно после проведения DXA выявлять 20-30% пациентов с остеопорозом.

У пациентов с высоким риском возникновения остеопоротических переломов проводится дополнительное рентгенологическое исследования позвоночника с целью исключения наличия компрессионных переломов позвонков.
Важным моментом является не только диагностика остеопороза, но и динамическое наблюдение пациентов получающих антиостеопоротическую терапию. В этом бесспорным помощником является оценка маркеров костеобразования (разрушение и восстановление костной ткани), МПК поясничного отдела позвоночника, бедренной кости и TBS.
МЕТОДЫ ЛЕЧЕНИЯ ПОСТМЕНОПАУЗАЛЬНОГО ОСТЕОПОРОЗА
После постановки диагноза постменопаузального остеопороза или вторичного остеопороза у молодых женщин на фоне гипофункции яичников (отсутствие самостоятельных менструаций, операции на яичниках, химиотерапия, лучевая терапия), исключения вторичного остеопороза обусловленного наличием заболеваний вызывающих развитие остеопороза, врачом определяется вид терапии.
С целью профилактики развития постменопаузального остеопороза, согласно существующим рекомендациям, может быть назначена заместительная гормональная терапия.
У пациенток для лечения остеопороза заместительная гормональная терапия не применяется, но может быть использована в качестве комплексной терапии лечения при наличии других обменно-трофических нарушений климактерического синдрома.
В настоящее время существуют достаточный арсенал эффективных препаратов для лечения остеопороза. Тип терапии определяется индивидуально для каждого пациента с учетом наличия сопутствующих заболеваний.
На фоне проводимого лечения необходимо исключение вредных привычек, обеспечить достаточное потребление кальция с продуктами питания, при необходимости добавляются кальций содержащие препараты, витамин D, дозированная физическая нагрузка.
Лечение остеопороза – длительное, требующее от пациента соблюдений режима приема препаратов и выполнения рекомендаций лечащего врача.
Более 25 летний практический опыт ведения пациенток с постменопаузальным остеопорозом, сотрудников отделения гинекологической эндокринологии, позволило Центру стать ведущим учреждением страны по данной проблематике.
Сотрудники отделения имеют специализированную подготовку по диагностике и лечению остеопороза.
Применяемые методы диагностики и лечения соответствуют международным и Российским стандартам ведения пациенток с остеопорозом.
ВАЖНО: Если у Вас был низко травматический перелом, у кого- то из Ваших родителей был перелом бедренной кости, отсутствуют самостоятельные менструации, раннее наступление менопаузы, вы получаете препараты – блокаторы ароматазы по поводу заболевания молочной железы, Вы старше 55 лет — проверьте Ваши кости, приходите в наш Центр.
ОЦЕНКА СОСТАВА ТЕЛА
При обменных нарушениях (избыточная масса тела, дефицит массы тела), у молодых женщин с нарушениями менструальной функции для подбора лечения, исключения прибавки веса на фоне назначения гормональной терапии в нашем Центре возможно проведение исследование оценки состава тела (BC).
BC позволяет оценить процентное содержание в организме жировой, мышечной и костной ткани, висцерального жира, подкожного жира.
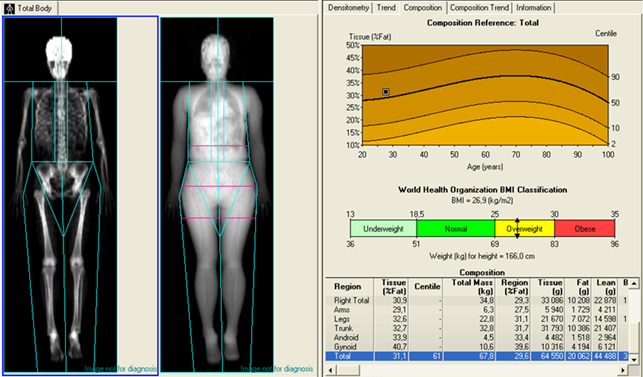
Исследование оценки состава тела позволяет контролировать снижение массы тела по изменения жировой ткани, прибавки мышечной ткани на фоне физических нагрузок.
Метод незаменим при диагностики саркопении – состояния дефицита мышечной массы, у лиц старшего возраста.
Источник
МКБ-10
M80Остеопороз с патологическим переломомM81Остеопороз без патологического переломаM82*Остеопороз при болезнях, классифицированных в других рубриках
1. 2016 Федеральные клинические рекомендации по диагностике и лечению остеопороза (Ассоциация врачей-ревматологов России).
Определение
Эпидемиология
Этиология
Классификация
Диагностика
Лечение
Профилактика
Первичный остеопороз развивается как самостоятельное заболевание без выявленной другой причины снижения прочности скелета, занимает 95% в структуре остеопороза у женщин в постменопаузе (постменопаузальный остеопороз) и 80% в структуре остеопороза у мужчин старше 50 лет. К первичному остеопорозу также относится идиопатический остеопороз, который развивается у женщин до менопаузы, мужчин до 50 лет и ювенильный остеопороз, который диагностируется у детей (до 18 лет). Идиопатические и ювенильные формы первичного остеопороза крайне редки.
Вторичный остеопороз развивается вследствие различных заболеваний или состояний, а также приема лекарственных средств, то есть имеется конкретная причина, приводящая к остеопорозу. В структуре остеопороза вторичный остеопороз занимает 5% у женщин и 20% у мужчин.
Состояния, заболевания и препараты, способные приводить к развитию вторичного остеопороза
Факторы образа жизни
- Избыток витамина A
- Выраженный дефицит массы тела, резкая потеря массы тела
- Нарушения питания: низкое потребление кальция, дефицит витамина D, переизбыток соли в рационе
Генетические заболевания
- Муковисцидоз
- Синдром Элерса-Данло
- Болезнь Гоше
- Болезни накопления гликогена
- Гемохроматоз
- Гомоцистинурия
- Гипофосфатазия*
- Синдром Марфана
- Болезнь «стальных волос» (болезнь Менкеса) – нарушение транспорта меди
- Несовершенный остеогенез*
- Семейная дизавтономия (синдром Рейли-Дея)
- Порфирия
Гипогонадные состояния
- Нечувствительность к андрогенам
- Нервная анорексия
- Аменорея атлетов
- Гиперпролактинемия
- Пангипопитуитаризм
- Преждевременная менопауза (
- Синдромы Тернера и Клайнфельтера
Эндокринные нарушения
- Акромегалия
- Эндогенный гиперкортицизм
- Сахарный диабет (СД) 1 и 2 типа
- Гиперпаратиреоз*
- Тиреотоксикоз
Желудочно-кишечные нарушения
- Целиакия
- Желудочный шунт
- Хирургические вмешательства на ЖКТ
- Воспалительные заболевания кишечника (болезнь Крона и неспецифический язвенный колит (НЯК))
- Мальабсорбция
- Панкреатит
- Первичный билиарный цирроз
Гематологические нарушения
- Гемофилия
- Лейкемия и лимфомы
- Моноклональные гаммапатии
- Множественная миелома*
- Серповидноклеточная анемия
- Системный мастоцитоз
- Талассемия
Ревматологические и аутоиммунные заболевания
- Анкилозирующий спондилит
- Другие ревматические и аутоиммунные заболевания
- Ревматоидный артрит
- Системная красная волчанка
Неврологические и костно-мышечные факторы риска
- Эпилепсия
- Множественный склероз
- Мышечная дистрофия
- Болезнь Паркинсона
- Повреждение спинного мозга
- Инсульт
Другие состояния и заболевания
- СПИД/ВИЧ-инфекция
- Хроническая обструктивная болезнь легких
- Амилоидоз
- Хронический метаболический ацидоз
- Застойная сердечная недостаточность
- Иммобилизация
- Алкоголизм
- Терминальная почечная недостаточность
- Гиперкальциурия
- Идиопатический сколиоз
- Посттрансплантационная костная болезнь
- Саркоидоз
Лекарственные средства
- Алюминий (в составе антацидов)
- Антикоагулянты (гепарин)
- Антиконвульсанты
- Ингибиторы ароматазы
- Барбитураты
- Противоопухолевые препараты
- Депо-медроксипрогестерон (пременопаузальная контрацепция)
- Глюкокортикоиды (≥5 мг/сут преднизолона или эквивалентной дозы в течение ≥3 месяца)
- Агонисты ГнРГ (гонадотропин-рилизинг гормона)
- Литий, Циклоспорин А и Такролимус
- Метотрексат
- Парентеральное питание
- Ингибиторы протонной помпы
- Селективные ингибиторы повторного захвата серотонина
- Тамоксифен (использование в пременопаузе)
- Тиазолидиндионы (такие как пиоглитазон или росиглитазон)
- Тиреоидные гормоны (супрессивные дозы, длительно)
*Несовершенный остеогенез, гиперпаратиреоз, миеломная болезнь, гипофосфатазия относятся к метаболическим заболеваниям с преимущественным поражением скелета и поэтому они могут рассматриваться, как самостоятельные заболевания.
Возможно развитие смешанного характера остеопороза. Например, при приеме глюкокортикоидов у женщин в постменопаузе вследствие серьезного соматического заболевания, которое само по себе может приводить к развитию вторичного остеопороза. В данном случае очень сложно выделить первопричину снижения прочности костей скелета.
По рекомендации ВОЗ, c 1994 года исследование МПК позволяет не только диагностировать остеопороз (снижение до -2.5 по Т-критерию), но и оценить степень тяжести остеопороза (снижение до -2.5 по Т-критерию и низкотравматический перелом).
Диагностика остеопороза на основании снижения минеральной плотности кости (МПК) согласно критериям ВОЗ для женщин в постменопаузе и мужчин старше 50 лет
Определение остеопороза на основании МПК (ВОЗ) | ||
Классификация | МПК | T-критерий |
Норма | В пределах 1 стандартного отклонения (SD) от среднего значения у молодых представителей здоровой популяции | T-критерий -1,0 и выше |
Остеопения | От 1,0 до 2,5 SD ниже среднего значения по сравнению с молодых представителей здоровой популяции | T-критерий от -1,0 до -2,5 |
Остеопороз | На 2,5 SD или ниже среднего значения у молодых представителей здоровой популяции | T-критерий -2,5 и ниже |
Тяжелый остеопороз | На 2,5 SD или ниже среднего значения у молодых представителей здоровой популяции | T-критерий -2,5 и ниже с наличием одного или более переломов |
Однако ввиду низкой чувствительности денситометрии (у 50% пациентов с переломом бедра диагностируется остеопения), на сегодняшний день, наличие перелома тела позвонка, бедра и других крупных костей скелета, а также множественных низкотравматических переломов достаточно для определения тяжести заболевания, но не исключает проведение дифференциально-диагностического поиска. Таким образом, тяжесть остеопороза определяется наличием или отсутствием перелома в анамнезе.
M80.0 Постменопаузный остеопороз с патологическим переломом
M80.1 — Остеопороз с патологическим переломом после удаления яичников;
M80.2 — Остеопороз с патологическим переломом, вызванный обездвиженностью;
M80.3 — Постхирургический остеопороз с патологическим переломом, вызванный нарушением всасывания в кишечнике;
M80.4 — Лекарственный остеопороз с патологическим переломом;
M80.5 — Идиопатический остеопороз с патологическим переломом;
M80.8 — Другой остеопороз с патологическим переломом;
M80.9 — Остеопороз с патологическим переломом неуточненный.
M82.1* — Остеопороз при эндокринных нарушениях (E00-E34+).
M81.0 Постменопаузный остеопороз
M81.1 — Остеопороз после удаления яичников;
M81.2 — Остеопороз, вызванный обездвиженностью;
M81.3 — Постхирургический остеопороз, вызванный нарушением всасывания;
M81.4 — Лекарственный остеопороз;
M81.5 — Идиопатический остеопороз;
M81.8 — Другие остеопорозы;
M81.9 — Остеопороз неуточненный.
Источник
Обновленные (2018) американские руководящие принципы по скринингу, лечению и ведению пациентов с остеопорозом (Краткое содержание). Рабочая тетрадь ревматолога. Выпуск 14
Скрининг остеопороза для предотвращения переломов (Заявление целевой группы по профилактике США 26 июня 2018)
Просмотров: 3 752
Рекомендации по Остеопорозу
Обновлено: 02 Июля 2018
Автор: Monique Bethel, MD;
Главный редактор: Herbert S Diamond, MD
Комментарий. Данная статья представляет собой обновленные (2018) американские руководящие принципы по остеопорозу по скринингу, лечению и ведению пациентов с остеопорозом от 8 ведущих международных и национальных медицинских организаций, занимающихся данной проблемой.
Скрининг
Следующие организации выдали рекомендации по измерению минеральной плотности костной ткани (МПКТ) для скрининга остеопороза:
Национальный Фонд остеопороза (НОФ) National Osteoporosis Foundation (NOF)
Международное Общество клинической Денситометрии International Society for Clinical Densitometry (ISCD)
Целевая группа по профилактике США US Preventive Services Task Force (USPSTF)
Национальный Фонд Остеопороза National Osteoporosis Foundation
Руководство НОФ 2014 рекомендуем измерений МПКТ у больных:
Женщины в возрасте 65 лет и старше и мужчины в возрасте 70 лет и старше, независимо от клинических факторов риска
Молодые женщины в постменопаузе и женщины в менопаузальном переходе с клиническими факторами риска перелома
Мужчины в возрасте 50-69 лет с клиническими факторами риска перелома
Международное Общество клинической Денситометрии
Официальные позиции ISCD 2015 рекомендуют тестирование плотности костной ткани у следующих пациентов:
Женщины в возрасте 65 лет и старше
Женщины в постменопаузе моложе 65 лет с фактором риска низкой костной массы (например, низкая масса тела, предшествующие переломы, использование лекарств с высоким риском, заболевание или состояние, связанное с потерей костной ткани)
Женщины во время менопаузального перехода с клиническими факторами риска для переломов (например, низкий вес тела, предшествующие переломы, использование лекарств с высоким риском)
Мужчины возраст 70 лет и старше
Мужчины моложе 70 лет с фактором риска для низкой костной массой (например, низкий вес тела, прежние переломы, использование лекарств с высоким риском, заболевания или условия связанных с потерей костной массы)
Взрослые с хрупкими переломами
Взрослые с заболеванием или условием связанными с низкой массой кости или потерей костной ткани
Взрослые принимающие лекарства в связи низкой массой кости или потерей костной плотности
Любой подлежащий фармакологической терапии
Любой получающий лечение, для контроля результатов лечения
Любой не получающий терапию, но у которого подтверждение потери костной массы привело бы к назначению лечения
Женщины у которых прекратились эстрогены, подлежат измерению плотности кости согласно показаниям, перечисленным выше.
Целевая группа по профилактике США
USPSTF рекомендует измерять BMD у следующих пациентов
Женщины в возрасте 65 лет и старше
Женщины в постменопаузе моложе 65 лет, подверженные повышенному риску остеопороза, как это определено официальным клиническим инструментом оценки риска
Предлагаемые инструменты оценки рисков включают следующее:
Инструмент(шкала) оценки риска переломов Fracture Risk Assessment Tool (FRAX)
Простая расчетная Оценка риска остеопороза Simple Calculated Osteoporosis Risk Estimation (SCORE)
Инструмент оценки риска остеопороза Osteoporosis Risk Assessment Instrument (ORAI)
Индекс риска остеопороза Osteoporosis Index of Risk (OSIRIS)
Инструмент самооценки остеопороза Osteoporosis Self-Assessment Tool (OST)
В отличие от NOF и ISCD, USPSTF заключает, что текущие данные недостаточны для оценки баланса преимуществ и вреда скрининга для предотвращения остеопоротических переломов у мужчин.
Лечение
Национальный Фонд остеопороза (NOF) рекомендует, чтобы фармакологическая терапия была зарезервирована для женщин и мужчин в постменопаузе в возрасте 50 лет или старше, которые соответствуют следующим:
Перелом бедра или позвонка (переломы позвонков могут быть клиническими или морфометрическими [т. е. идентифицированы только на рентгенограмме])
T-оценка -2,5 или менее на шейке бедренной кости или позвоночнике после соответствующей оценки, чтобы исключить вторичные случаи
Низкая костная масса (T-критерий между -1,0 и -2,5 в шейке бедра или позвоночника) и 10-летняя вероятность перелома шейки бедра на 3% или больше, или 10-летняя вероятность основных связанных с остеопорозом переломов на 20% или более на основе адаптированного ВОЗ алгоритма, для США.
Руководство по клинической практике американской коллегии врачей (ACP) рекомендует предлагать медикаментозное лечение женщинам с известным остеопорозом, чтобы уменьшить риск перелома тазобедренного сустава и позвонков. Рекомендации ACP предлагают использование любого из следующих препаратов:
Алендронат
Risedronate
Золедроновая кислота
Деносумаб
Рекомендации ACP против применения эстрогена или эстрогена плюс прогестерона или ралоксифена для лечения остеопороза у постменопаузальных женщин. Дополнительные рекомендации, основанные на данных низкой достоверности, включают следующее:
У женщин с остеопорозом, фармакологическое лечение должно продолжаться 5 лет; дженерики должны быть использованы, когда возможно.
Мониторинг минеральной плотности костной ткани (МПКТ) в течение 5 лет лечения у женщин с остеопорозом не рекомендуется, так как данные свидетельствуют о том, что риск переломов может уменьшаться независимо от изменений МПК
Для женщин в возрасте 65 лет и старше, страдающих остеопенией и подверженных высокому риску переломов, решения о лечении должны учитывать предпочтения пациента, профиль риска переломов, преимущества, вред и цену лекарств
У мужчин с клинически подтвержденным остеопорозом, врачи должны предложить терапию бисфосфонатами для уменьшения риска позвоночных переломов; доказательство нуждается в контроле BMD в мужчин.
Рекомендации американской Ассоциации клинических эндокринологов American Association of Clinical Endocrinologists (AACE), опубликованные в 2010 году, включают следующие рекомендации по выбору препаратов для лечения остеопороза:
Первой линии препараты: алендронат, ризендронат, золедроновая кислота, деносумаб
Препараты второй линии: ибандронат
Второй или третьей линии препараты: ралоксифен
Препарат последней линии: кальцитонин
Лечение пациентов с очень высоким риском переломов или у которых терапия бисфосфонатом не эффективна: терипаратид
Не была показано, что терапия комбинацией двумя или больше препаратами имеет больший эффект на уменьшении переломов чем одиночная терапия. Рекомендации AACE выступают против использования комбинированной терапии, до тех пор, пока влияние комбинированной терапии на переломы будет лучше понято.
В июне 2013 года Национальная руководящая группа по Остеопорозу National Osteoporosis Guideline Group (NOGG) обновила свои руководящие принципы по диагностике и лечению остеопороза у мужчин и женщин в постменопаузе в возрасте 50 лет и старше в Соединенном Королевстве. Рекомендации включают следующее:
Показано, что фармакотерапия снижает риск переломов позвонков (а в некоторых случаях и переломов тазобедренного сустава), включает бисфосфонаты, деносумаб, пептиды паратиреоидного гормона, ралоксифен и стронция ранелат
Группа алендроната обычно препараты первой линии ввиду своего обширного спектра эффективности при переломах и низкой цены.
Ибандронат, ризендронат, золендроновая кислота, деносумаб, ралоксифен, или ранелат стронция могут быть соотвествующей терапией если алендронат противопоказан или плохо переносится
Из-за их высокой стоимости, пептиды паратиреоидного гормона следует использовать только для пациентов с очень высоким риском, особенно при переломах позвонков
Женщины в постменопаузе могут иметь результат при приеме кальцитриола, этидроната, и заместительной гормональной терапии
Лечение мужчин с повышенным риском переломов включает алендронат, ризедронат, золедроновую кислоту и терипаратид
Пациенты с повышенным риском переломов должны начать алендронат или другую протективную терапию костной ткани когда начинается глюкокортикоидная терапия
Для женщин в постменопаузе фармакотерапия для профилактики и лечения глюкокортикоидного остеопороза включает алендронат, этидронат и ризедронат; варианты лечения для обоих полов-терипаратид и золедроновая кислота
Кальций и витамин D добавки широко рекомендуется для пожилых людей, которые не выходят из дома или живут в квартирах или домах престарелых и часто рекомендуется в качестве дополнения к другим методам лечения остеопороза
Потенциальные неблагоприятные сердечнососудистые события в связи с добавления кальция сомнительны, но может быть благоразумнее увеличить диетическое употребление кальция и использовать витамин D самостоятельно чем использовать и кальций и добавки витамина D вместе
Отмена лечения бисфосфонатом связана со снижением МПК и обновления костной ткани через 2-3 года для алендроната и 1-2 года для ибандроната и ризедроната
Продолжение бисфосфонатов без необходимости дополнительной оценки рекомендуется для лиц с высоким риском; при продолжении приема бисфосфонатов необходим контроль лечения, включая оценку функции почек, каждые 5 лет
Если бисфосфонаты прерываны, то риск перелома должен быть переоценен после каждого нового перелома, или после 2 лет если никаких новых переломов не происходит
После 3 лет лечения золедроновой кислотой преимущества плотности МПК сохраняются, по крайней мере, еще 3 года после прекращения лечения; большинство пациентов должны прекратить лечение через 3 года, и их врач должен рассмотреть необходимость продолжения терапии через 3 года
Контроль лечения рекомендуется после 5 лет на алендронат, ризендронате, или ибандронат и после 3 лет для золедроновай кислоты
Лица с предыдущим переломом позвонка или предварительной терапией бедра при Т-критерием BMD -2,5 SD или менее могут подвергаться повышенному риску перелома позвонка, если золедроновая кислота прекращена.
Обновленные (2018) американские руководящие принципы по скринингу, лечению и ведению пациентов с остеопорозом (Краткое содержание). Рабочая тетрадь ревматолога. Выпуск 14
Скрининг остеопороза для предотвращения переломов (Заявление целевой группы по профилактике США 26 июня 2018)
Copyright © 2020. All Rights Reserved.
Источник
