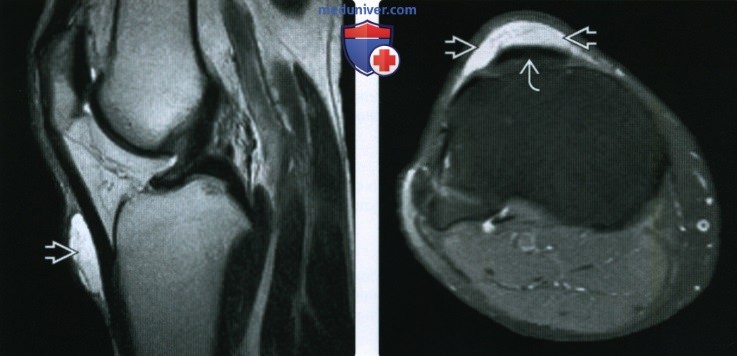
Препателлярный бурсит на мрт

Рентгенограмма, КТ, МРТ, УЗИ при препателлярном и претибиальном бурситаха) Терминология: б) Визуализация: 1. Общая характеристика: 2. Рентгенография:
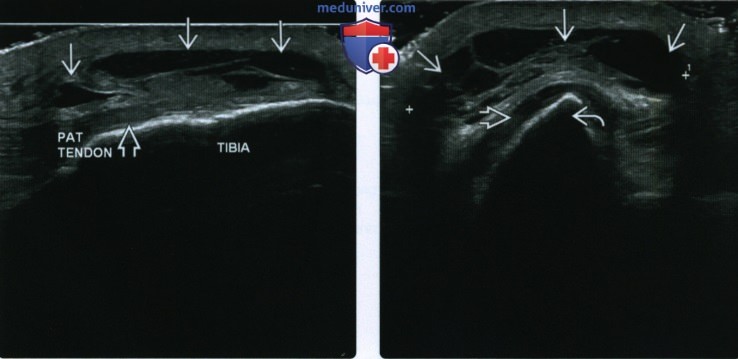
3. КТ при препателлярном и претибиальном бурситах: 4. МРТ при препателлярном и претибиальном бурситах: 5. УЗИ при препателлярном и претибиальном бурситах: 6. Рекомендации по визуализации:
в) Дифференциальный диагноз: 1. Ганглий коленного сустава: 2. Мягкотканное образование: г) Патология. Общая характеристика: д) Клинические особенности: 1. Проявления: 2. Течение и прогноз: 3. Лечение: е) Диагностическая памятка. Следует учесть: ж) Список использованной литературы: — Также рекомендуем «Признаки бурсита глубокой поднадколенниковой сумки» Редактор: Искандер Милевски. Дата публикации: 12.11.2020 Оглавление темы «Лучевая диагностика травм.»:
|
Источник
Бурсит — воспалительный процесс в одной из сумок коленного сочленения асептической или инфекционной природы. Болевой синдром, формирование упругой припухлости, отек и нарушение функций нижней конечности обусловлены избыточным скоплением экссудата в ограниченной синовиальной оболочкой полости и серозным пропитыванием окружающих тканей.
Нормальная анатомия коленного сустава на МРТ
В норме бурсы содержат небольшое количество жидкости. Это необходимо для обеспечения защитной и амортизирующей функций сочленения при трении, компресии. МРТ коленного сустава при бурсите позволяет провести дифференциацию серозного и гнойного воспаления, острой/подострой или хронической формы, оценить вовлеченность в патологический процесс других мягкотканных структур, установить причину изменений. Магнитно-резонансное сканирование — неинвазивное безболезненное исследование, в отличие от артроскопии, подразумевающей анестезию и введение оптических инструментов в полость сустава. Госпитализация и реабилитационный период не требуются. Принцип построения подробных МР-изображений колена основан на взаимодействии магнитного резонанса и компьютерных технологий. Ионизирующая лучевая нагрузка на организм, как при рентгеновских способах диагностики, отсутствует.

Синовиальные сумки коленного сочленения
МР-исследование помогает дифференцировать бурситы, осложнения и прочие патологии коленного сустава, имеющие сходную симптоматику:
повреждения менисков;
аваскулярный некроз;
отек костного мозга;
стрессовые переломы;
врожденную дисплазию суставов;
синовит, подколенные кисты;
растяжения связок, мышц, нарушение целостности структур;
изменения в сосудах — аневризму, стеноз, окклюзию;
новообразования костей, суставов или мягких тканей;
остеохондральные переломы;
дегенеративные процессы — деформирующий гонартроз;
хондромаляцию;
последствия травм и пр.
Бурсит коленного сустава: симптомы
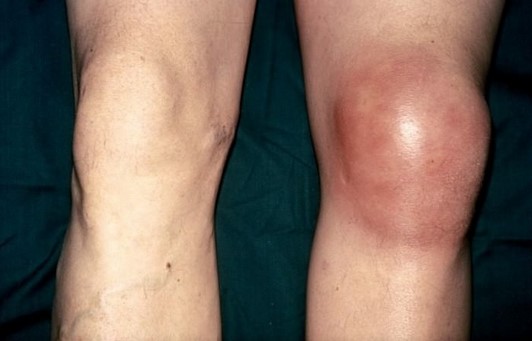
Вид нижней конечности при воспалении синовиальной сумки колена
Разнообразные травмы — ушибы, растяжения связок, внешние повреждения сустава при прямых ударах, падениях, занятиях спортом могут вызвать развитие бурсита. Реже микробная флора проникает из других очагов (при тонзиллите, кариесе) через систему крове-, лимфообращения. Патологический процесс рассматривают осложнением артрита, подагры. Вторичный бурсит может сопутствовать аутоиммунному заболеванию (системной красной волчанке, склеродермии, ревматизму), тяжелой аллергии, интоксикации и пр.
Клинические проявления зависят от стадии воспаления, при остром состоянии симптомы выражены наиболее ярко. Признаки бурсита коленного сустава включают:
отечность вокруг сочленения, разглаживание кожного рисунка;
локальную припухлость;
снижение амплитуды движений на фоне болевого синдрома и отека;
гиперемию кожи;
местное повышение температуры над суставом.
Воспаление, вызванное бактериальными инфекционными агентами, сопровождают неспецифические признаки интоксикации: слабость, утомляемость, потливость, субфебрилитет и пр. При вторичной природе регистрируют симптомы основной патологии.
Для острого бурсита коленного сустава характерны внезапное начало и резкое усиление боли при физической нагрузке на нижнюю конечность. Сделать МРТ необходимо для получения представления о состоянии связок, синовиальных оболочек, хрящей, сосудисто-нервных пучков. Ранняя диагностика позволяет провести адекватную терапию и предупредить осложнения — формирование абсцессов, свищевых ходов.
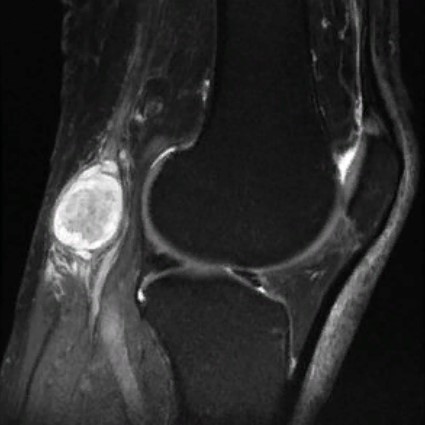
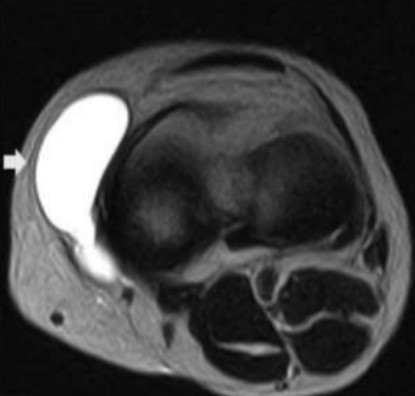
Киста Бейкера — осложнение бурсита подколенной сумки на МРТ
Хронический процесс часто является следствием неадекватного лечения острого воспаления. Заболевание развивается на фоне постоянной вибрации или механического воздействия на сустав.
Длительно существующую патологию отличает латентное или медленно прогрессирующее течение, с периодическими эпизодами обострения. Хроническое воспаление бурсы приводит к значительному накоплению экссудативной жидкости в полости синовиальной сумки, что способствует формированию кистозных образований. Магнитно-резонансную томографию проводят в рамках предоперационного исследования.
Как выглядит бурсит колена на снимке МРТ?
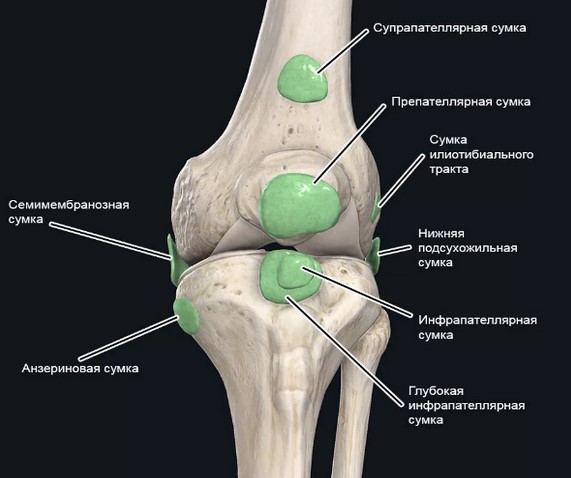
Коленный сустав защищают от повреждений несколько сумок
Поверхностная инфрапателлярная сумка расположена между бугристостью большеберцовой кости и вышележащей кожей, тогда как глубокая ограничена задней стороной сухожилия надколенника и большеберцовой костью. Выделяют:
Поверхностный инфрапателлярный бурсит
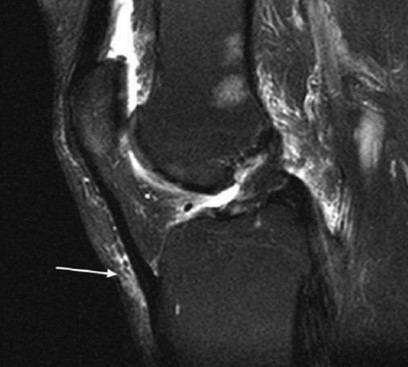
МРТ коленного сустава: сумка расположена под кожей над бугристостью большеберцовой кости (стрелка)
Поверхностный инфрапателлярный бурсит, также называемый коленом священника, возникает из-за воспаления и накопления жидкости в результате хронического сдавления. Клинически наблюдается ощутимая припухлость ниже коленной чашечки. Изначально боль может отсутствовать.
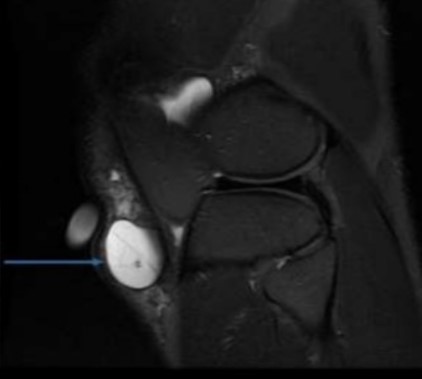
На МРТ патология выглядит как жидкостное образование, выступающее перед сухожилием надколенника (стрелка)
При визуализации бурсит дифференцируют с подкожным отеком, последний представляет диффузное (не локализованное с четкими границами) депонирование жидкости по всей поверхности колена.
Глубокий инфрапателлярный бурсит
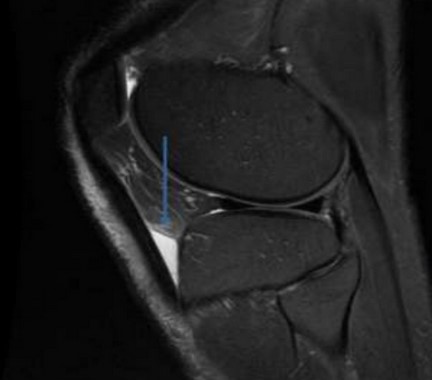
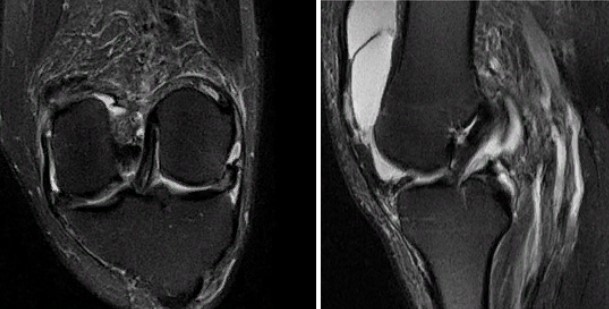
Воспаление глубокой поднадколенниковой сумки на МР-скане (стрелка)
На МРТ глубокий инфрапателлярный бурсит проявляется в виде треугольного скопления жидкости сзади сухожилия надколенника. При обнаружении у подростков воспаленную сумку дифференцируют от болезни Осгуда-Шлаттера, для которой типичны гиперинтенсивность сигнала. Инфрапателлярный бурсит чаще развивается при падении на колени. Патологии подвержены плиточники, строители, горничные.
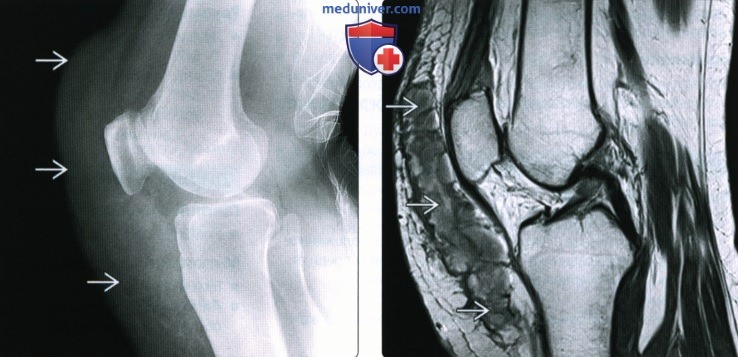
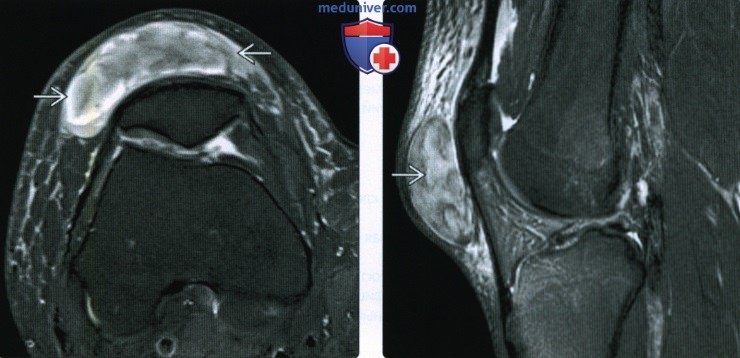
Препателлярный бурсит
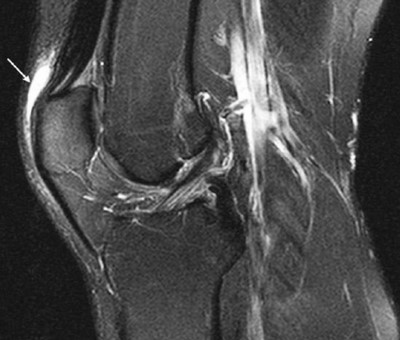
Воспаление передней подкожной преднадколенниковой сумки на МРТ (стрелка)
Препателлярная бурса представляет собой трехкомпонентную структуру. Поверхностный отсек находится между подкожной клетчаткой и продолжением широкой фасции бедра, средний — между поперечной поверхностной и промежуточной косой фасциями. Глубокий ограничен косой соединительнотканной оболочкой и продольными волокнами сухожилия прямой мышцы бедра. Воспаление указанной синовиальной сумки происходит от длительного стояния на коленях, патологию регистрируют при подагре. Основные клинические проявления — боль и припухлость. Хроническая травматизация приводит к воспалению и геморрагическому бурситу. На МРТ препателлярный бурсит проявляется в виде овального жидкостного образования между подкожной клетчаткой и надколенником.

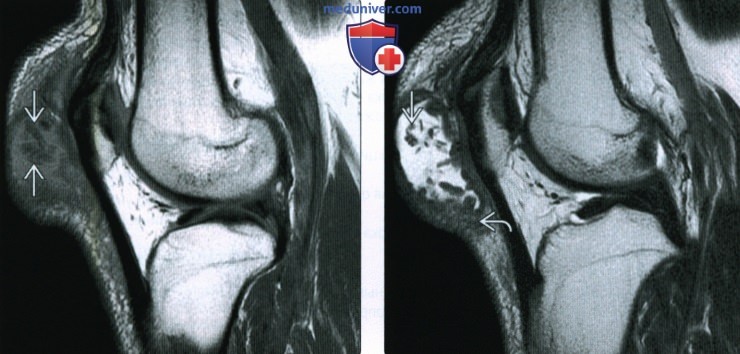
Бурсит медиальной коллатеральной связки коленного сустава на МРТ (стрелка)
Магнитно-резонансное сканирование показывает точную локализацию и размеры воспалительного процесса. В зависимости от местоположения пораженной синовиальной сумки чаще выделяют: супра-, пре-, инфрапателлярный бурситы.
Расшифровка снимка МРТ при бурсите коленного сустава

В сложных случаях можно воспользоваться услугой “Второе мнение”
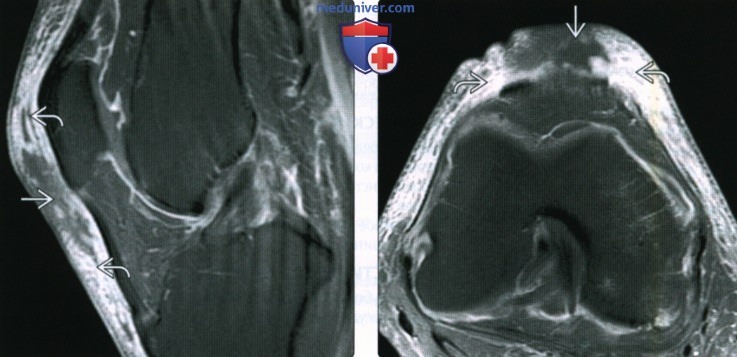
Интерпретацией полученных результатов занимается врач-рентгенолог (специалист лучевой диагностики). После завершения процедуры пациент получает на руки заключение, где подробно описаны выявленные изменения. В норме костно-травматических повреждений быть не должно, капсула тонкая, в полости сочленения обнаруживают минимальное количество выпота. Суставная щель равномерная, конгруэнтность поверхностей сохранена. Мениски, связки, костные структуры, мозг, подколенная ямка, клетчатка Гоффа без особенностей. Сигнал хрящевого компонента сохранен, признаки деформации отсутствуют. Суставные поверхности ровные, краевых остеофитов нет.
При бурсите в сумке обнаруживают очаг скопления жидкости, окруженный ободком воспаленной ткани. Неровность контуров при утолщенной стенке свидетельствует об осложненной форме на фоне инфицирования или травмы. МРТ коленного сустава при бурсите позволяет оценить внутрисиновиальный экссудат: при кровотечении, скоплении гноя, кристаллической артропатии сигнал не соответствует характеристикам “простой” жидкости. В неосложненных случаях после введения гадолиния контрастирование содержимого сумки отсутствует.
В диагностическом центре “Магнит” в СПб пройти МРТ коленного сустава можно в любое удобное время по предварительной записи. В ночные часы действуют скидки. Мощность сканера Siemens (Германия) — 1,5 Тесла — позволяет получить диагностически ценные изображения. Не откладывайте исследование, отек вокруг сустава и боль сопровождают ряд патологий, прогрессирование которых может привести к необратимой дисфункции, потере конечности и инвалидности.
Источник
Суставы – сложные соединения, обеспечивающие подвижность человеческого скелета.
На некоторые из них постоянно приходятся серьезные физические нагрузки, из-за чего значительно повышается риск развития различных болезней.
Одной из распространенных патологий опорно-двигательного аппарата является препателлярный бурсит коленного сустава, сопровождающийся воспалением соответствующей синовиальной сумки (бурсы).
Препателлярный бурсит: для исключения серьезных осложнений важно своевременно распознать симптомы и провести лечение заболевания суставов.
Согласно статистике, наиболее часто воспалительные процессы поражают синовиальные сумки, расположенные в области коленного сустава.
Причины возникновения
Препателлярная бурса расположена в передней части колена, сразу же над коленной чашечкой.
Как и прочие синовиальные сумки, она выполняет амортизирующие функции, предотвращает излишнее трение сустава, окружающих мягких и костных структур, дабы защитить костные и хрящевые ткани от повреждений.
Препателлярный бурсит является одним из наиболее распространенных видов данной патологии в области колена.
Это обусловлено большой амплитудой движения и нагрузкой именно на те сочленения, которые взаимодействуют с препателлярной синовиальной сумкой.
Само понятие бурсит означает воспалительный процесс, локализующийся в самой бурсе.

Расположение препателлярной бурсы в коленном суставе
При этом экссудативная жидкость, находящаяся внутри сумки, вырабатывается в повышенных количествах и изменяется по составу, становится кровянистой или гнойной.
Также патологический процесс сопровождается деформацией стенок синовиальной сумки, что в дальнейшем грозит нарушением двигательных функций.
Причины развития препателлярного бурсита могут быть разными, но в большинстве случаев началу воспалительного процесса способствуют различные факторы и события:
- Негативное механическое воздействие – речь идет о травмах разной степени тяжести, растяжениях, разрывах связок, ударах, падениях, ушибах, переломах и т.д.
- Раны в области препателлярной сумки – не только глубокий порез, но также небольшая царапина и другое нарушение целостности кожного покрова могут стать причиной занесения в бурсу патогенных микроорганизмов, из-за которых начнется воспаление.
- Микроповреждения синовиальной сумки – в этом случае препателлярный бурсит развивается в результате регулярных высоких нагрузок. В группу риска входят профессиональные спортсмены, но начаться болезнь может из-за поднятий тяжестей, постоянного пребывания на ногах и даже в случае ожирения.
- Инфекционное поражение бурсы развиваются при распространении инфекции по организму с кровотоком или лимфотоком. Причиной становятся такие заболевания, как сифилис, туберкулез, гонорея.
Помимо перечисленных пунктов, спровоцировать возникновение препателлярного бурсита могут аллергические реакции, нарушения аутоиммунного характера и многое другое.
Симптомы препателлярного бурсита
Клиническая картина препателлярных бурситов может несколько отличаться, что зависит от характера течение заболевания, причин его развития и стадии прогрессирования.

Сильные болевые ощущения при препателлярном бурсите
Но даже учитывая такое разнообразие факторов, можно выделить наиболее вероятные симптомы, обратив внимание на которые, следует обратиться за медицинской помощью:
- Четко локализованный болевой синдром, который практически не выходит за пределы области сустава. По характеру – тупые боли, их интенсивность растет по мере развития патологии. Болевые ощущения усиливаются при физических нагрузках, сгибании колена или его пальпации.
- Отечность – выраженный симптом, имеет свойство усиливаться по мере прогрессирования воспалительного процесса. Отек вызван как увеличением размеров пораженной бурсы, так и постепенным распространением воспаления на близлежащие ткани.
- Нарушение двигательных функций – сокращается амплитуда сгибания и разгибания ноги. Из-за усиливающихся болей на пораженную конечность тяжело становиться и передвигаться.
- Так как препателлярная бурса расположена над коленной чашечкой, именно в этой области появляется покраснение кожи и повышается температура.
- Если речь идет о гнойном бурсите, болезненные ощущения становятся более выраженными, появляется жжение в суставе, острые интенсивные боли, усиливающиеся при незначительных движениях. Повышается температура тела до высоких цифр.
Диагностика заболевания
Для постановки диагноза необходима консультация врача –травматолога или хирурга.
Специалист проводит первичный осмотр, в который входит пальпация больного сустава, выяснение состояния пациента, оценка интенсивности болей, а также устанавливается первопричина развития болезни.

Диагностика врачом препателлярного бурсита
Кроме этого, необходим ряд дополнительных диагностических мероприятий:
- Пункция – забор синовиальной жидкости из воспаленной бурсы для проведения микроскопического исследования и бактериального посева.
- Рентген сустава – подтверждаются или исключаются физиологические повреждения (трещины, ушибы, переломы и прочее);
- УЗИ сустава для определения содержимого синовиальной сумки (наличие гноя, крови и т.д.), а также оценки размеров воспаленной бурсы, точной локализации.
- Исчерпывающие сведения о течения патологического процесса дает МРТ.
Лечение препателлярного бурсита
Препателлярный бурсит коленного сустава – лечение данной патологии зависит от причин ее развития и тяжести течения.
Однако общей рекомендацией врачей, относящейся ко всем видам бурситов, является максимальный покой для поврежденного сустава.
Речь идет о полной минимизации нагрузок, вплоть до фиксации колена с его последующим обездвиживанием до полного выздоровления.
Для этого применяются тугие повязки или бандажи, может быть наложена шина.

Диклак гель для снятия воспаления при препателлярном бурсите
Основные цели в ходе лечения выглядят следующим образом:
- Купирование болезненных ощущений.
- Устранение отечности.
- Борьба с воспалительным процессом.
- Восстановление подвижности сустава.
При адекватном лечении и соблюдении всех рекомендаций врача, до полноценного выздоровления проходит от 2 до 3 недель
Медикаментозное
Если говорить о методах медикаментозной терапии, в ходе лечения применяется комплекс препаратов таких групп:
- НПВС или нестероидные противовоспалительные средства – в большинстве случаев назначаются в виде мазей, например, «Диклофенак» или «Диклак гель». Препараты этой группы эффективно устраняют воспаление, снижают боли, а также обладают незначительным жаропонижающим эффектом локального действия.
- Антибиотики – обязательно применяют в тех случаях, когда заболевание было спровоцировано инфекционным агентом. Назначаются преимущественно антибиотики широкого спектра действия, но после результатов пункции может быть назначен препарат направленного действия.
- Хондропротекторы – важнейшая группа препаратов, когда речь идет о повреждениях бурсы, ведь эти лекарственные средства способствуют регенерации хрящевой ткани. Один из препаратов данной группы является «Хондроксид».
- Также в комплексе с медикаментозным лечением применяются физиопроцедуры, например, УВЧ, ультразвук, электрофорез и прочее. Физиотерапия позволяет значительно ускорить процесс выздоровления, быстро снизить воспалительный процесс и устранить боли.
Операция
Хирургическое вмешательство требуется в тех случаях, когда консервативные методы терапии не дают результатов или у больного начинаются осложнения.
Также операция является необходимой мерой при инфекционном поражении синовиальной сумки.
В ходе операции проводится вскрытие полости бурсы, после чего из нее выкачивается инфицированная синовиальная жидкость.
Затем сумка промывается специальным дезинфицирующим раствором.
После операции необходимы регулярные перевязки, а также полноценная антибиотикотерапия в комплексе с противовоспалительными средствами.
В тяжелых случаях проводится полное иссечение синовиальной сумки, после чего начинается длительный восстановительный период.
Реабилитация
Реабилитационные мероприятия начинаются только после полноценного лечения, когда воспалительный процесс сошел на нет и больной не ощущает никаких болей. Основная цель – восстановление подвижности сустава.

Реабилитационные мероприятия после препателлярного бурсита
Для этого необходимы длительные массажные процедуры, выполнять которые должен исключительной опытный массажист соответствующего профиля.
Также пациенту показаны занятия ЛФК под руководством опытного инструктора для возобновления подвижности в коленном суставе.
Заключение
Препателлярный бурсит – крайне опасное заболевание, с которым может столкнуться каждый человек. Тем не менее, патология успешно поддается лечению в 90% случаев.
Чтобы повысить шансы на быстрое и полноценное выздоровление, а также избежать осложнений, важно обратиться за помощью как можно раньше.
Видео: Подкожный препателлярный бурсит коленного сустава
Источник