Примеры формулировки диагноза ревматоидный артрит

Онлайн всего: 67
Гостей: 66
Пользователей: 1
Kain-L
РЕВМАТОИДНЫЙ АРТРИТ
РА — аутоиммунное ревматическое заболевание неизвестной этиологии, характеризующееся хроническим эрозивным артритом (синовитом) и системным воспалительным поражением внутренних органов.
Эпидемиология. РА — одно из наиболее распространенных воспалительных заболеваний суставов; частота его в популяции составляет 1-2%. По данным ЦНИИ организации и информатизации здравоохранения МЗСР РФ распространенность РА в 2011 г. составила 240,1: 100.000 взрослого населения. Заболевание часто сопровождается развитием осложнений, в том числе кардиоваскулярных, снижением трудоспособности; через 10-15 лет от начала заболевания примерно 90% больным РА устанавливают инвалидность. Средняя продолжительность жизни пациентов на 5-20 лет ниже популяционной.
Этиология не установлена. Обсуждается в числе прочих роль инфекционного фактора (стрептококки группы В, микоплазмы, вирус Эпштейна — Бара). Прослеживается генетическая предрасположенность: в семьях больных РА данное заболевание встречается в 2 раза чаще, чем в контрольных группах; у больных РА антигены HLA DR4 и HLA Dw4 обнаруживаются вдвое чаще, чем у популяции; при наличии антигена В18 и В35 чаще развиваются системные проявления заболевания. К факторам риска развития и прогрессирования Ра относят грипп, ангину, переохлаждение, инсоляцию, травму суставов, беременность, роды, климакс, психическую травму, курение.
Патогенез. В основе лежит развитие иммунопатологических реакций в синовиальной оболочке суставов. В ответ на повреждение неуточненным агентом синовиальной оболочки синтезируются аутоантитела к Fc фрагменту IgG (ревматоидный фактор — Rf), а также АЦЦП. Происходит активация комплемента, формируются иммунные комплексы, которые фиксируются на синовиальной оболочке, на эндотелии артерий, распространяются с током крови, обусловливая системность поражения с вовлечением в патологический процесс легких, сердца, почек, кожи, нервной системы и др.
Клиническая характеристика
Боль в суставах:
— утром интенсивная, в вечернее время интенсивность уменьшается;
— усиливается при движении, уменьшается в покое.
Утренняя скованность:
— держится 30 — 60 минут и более;
— уменьшается после физических упражнений, ходьбы;
— уменьшается к вечеру.
Локализация поражения: в ранний период — пястно-фаланговые и межфаланговые проксимальные суставы 2-го и 3-го пальцев; реже вовлекаются пястно-запястные и плюсне-фаланговые, коленные и лучезапястные; «суставы исключения» — дистальные межфаланговые, I запястнопястные, I плюснефаланговые.
Проявления артрита: припухлость периартикулярных тканей, местная гиперемия и гипертермия, болезненность, нарушение функции.
Данные лабораторных и инструментальных исследований:
— увеличивается СОЭ, СРБ;
— у 80% больных обнаруживается Rf;
— у 86-95% больных выявляются АЦЦП, исследование антител к цитруллину позволяет увеличить раннюю диагностику РА на 15-20 %;
— магнитно-резонансная томография, рентгенография, ультразвуковое исследование суставов позволяет определить типичные изменения — эрозии, остеопороз, кистовидные просветления костной ткани, сужение суставных щелей;
— исследование синовиальной жидкости: мутная, количество клеток в 1 мкл достигает 5000-25000 (в норме до 200), количество нейтрофильных лейкоцитов — до 75% (в норме менее 20%); обнаруживается Rf и рагоциты — нейтрофилы, по форме напоминающие тутовую ягоду, в цитоплазме которых содержатся включения Rf (иммунокомплексы IgM, ВД;
— биопсия синовиальной оболочки: при гистологическом исследовании определяются гипертрофия и увеличение количества ворсинок, пролиферация покровных синовиальных, а также лимфоидных и плазматических клеток, отложение фибрина на поверхности синовиальной оболочки, возможны очаги некроза;
— обнаружение HLA В27, В8, В35, DR3, DR4.
Критерии диагностики РА (ACR, 1987 г.)
1) утренняя скованность суставов не менее 1 часа, существующая в течение 6 недель;
2) артрит трех или большего количества суставов — припухлость периартикулярных мягких тканей или наличие жидкости в полости сустава, определяемое врачом по крайней мере в трех суставах;
3) артрит суставов кисти — припухлость хотя бы одной группы следующих суставов: проксимальных межфаланговых, пястно-фаланговых или лучезапястных;
4) симметричный артрит — билатеральное поражение проксимальных межфаланговых, пястно-фаланговых или плюсне-фаланговых суставов;
5) ревматоидные узелки — подкожные узлы, определяемые врачом, на разгибательной поверхности предплечья вблизи локтевого сустава или в области других суставов;
6) наличие в сыворотке крови Rf, определяемого любым методом (положительный Rf);
7) рентгенологические изменения — наличие типичных для РА изменений в лучезапястных суставах и суставах кисти, включая эрозии или кисты (декальцификацию кости), расположенные вблизи пораженных суставов.
Правило диагноза:
• Диагноз РА ставится при наличии 4 из 7 критериев,
при этом критерии 1-4 должны присутствовать у больного не менее 6 недель.
Классификационные критерии РА (ACR/EULAR, 2010г.)
Критерии — Баллы
А. Клинические признаки поражения суставов (припухлость и/или болезненность при объективном исследовании)
1 крупный сустав — 0 баллов
2—10 крупных суставов — 1 балл
1—3 мелких сустава (крупные суставы не учитываются) — 2 балла
4—10 мелких суставов (крупные суставы не учитываются) — 4 балла
> 10 суставов (как минимум 1 мелкий сустав) — 5 баллов.
В. Тесты на РФ и АЦЦП (требуется как минимум 1 тест)
Отрицательны — 0 баллов
Слабо позитивны для РФ или АЦЦП (превышают верхнюю границу нормы, но не более чем в 3 раза) — 2 балла
Высоко позитивны для РФ или АЦЦП (более чем в 3 раза превышают верхнюю границу нормы) — 3 балла.
С. Острофазовые показатели (требуется как минимум 1 тест)
Нормальные значения СОЭ и СРБ — 0 баллов
Повышение СОЭ или уровня СРБ — 1 балл.
D. Длительность синовита
< 6 нед — 0 баллов
> 6 нед — 1 балл.
Примечание. Крупные суставы: плечевые, локтевые, тазобедренные, коленные, голеностопные. Мелкие суставы: пястно-фаланговые, проксимальные межфаланговые, II—V плюснефаланговые, межфаланговые суставы больших пальцев кистей, лучезапястные суставы.
Не учитываются: височно-нижнечелюстной, акромиально-ключичный, грудино-ключичный и др.(могут поражаться при РА).
Суставы исключения при РА: дистальные межфаланговые, I запястно-пястные, I плюснефаланговые.
Для установления диагноза РА необходимо как минимум 6 баллов из 10 возможных по 4 позициям.
Классификация РА принята на заседании Пленума Ассоциации ревматологов России (АРР) 30 ноября 2007 г., в ней нашли отражение: основной диагноз, клиническая стадия, активность болезни, основные проявления, рентгенологическая стадия, выраженность функциональных нарушений, наличие осложнений.
1) Основной диагноз — устанавливается в соответствии с МКБ X, в которой выделяется по результатам исследования Rf серопозитивный (М 05) и серонегативный (М 06) РА.
К особым формам относятся синдром Фелти — сочетание РА, гепатоспленомегалии, нейтропении, в отдельных случаях также анемии и тромбоцитопении и синдром Стилла, диагностируемый чаще у молодых, характеризующийся минимальным суставным синдромом, лихорадкой, кожными проявлениями, гепатоспленомегалией.
2) Клиническая стадия РА: очень ранняя стадия — длительность болезни < 6 месяцев; ранняя стадия — 6 мес. — год; развернутая стадия — длительность > 1 года при наличии типичной симптоматики РА; поздняя стадия — длительность болезни 2 года и более + выраженная деструкция мелких (III-IV рентгенологическая стадия) и крупных суставов, наличие осложнений.
В последние годы установлено, что наибольшее нарастание рентгенологических изменений в суставах наблюдается на ранних стадиях РА, что коррелирует с неблагоприятным прогнозом. Применение базисной терапии на ранней стадии РА позволяет модифицировать течение болезни, и поэтому лечение РА должно начинаться в течение первых 3-х месяцев от начала заболевания.
3) Активность болезни — является основой для оценки эффективности лечения. В качестве базового метода градации активности рекомендуется применять интегральный показатель активности РА — индекс DAS28 (Disease Activiti Score) на основании исследования 28 суставов:
проксимальных межфаланговых, пястно-фаланговых, лучезапястных, локтевых, плечевых, коленных.
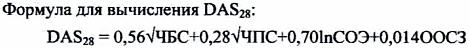
где ЧБС — число болезненных суставов, ЧПС — число припухших суставов, ln — натуральный логарифм, СОЭ — скорость оседания эритроцитов по методу Вестергрена (см. Приложение), ООСЗ — общая оценка больным состояния здоровья в мм по 100 миллиметровой визуальной аналоговой шкале (ВАШ-100), на которой больной отмечает точку, соответствующую силе болей и общему состоянию. Левая крайняя точка шкалы соответствует ответу «Нет”, крайняя правая точка — ответ «Очень сильно или очень плохо”.
Для ООСЗ пациенту предстоит сделать отметку на визуальной числовой шкале.
0 10 20 30 40 50 60 70 80 90 100
Подсчет индекса DAS28 выполняется с помощью компьютерной программы.
Градация активности РА на основании расчета DAS28:
0 = ремиссия (DASM < 2,6)
1 = низкая (DAS28 2,6 — 3,2)
2 = средняя (DAS28 3,2 — 5,1)
3 = высокая (DAS28 > 5,1).
В настоящее время в России и за рубежом активно изучается возможность использования в клинической практике менее сложных методов количественной оценки активности.
В Институте ревматологии РАМН на основе DAS28 был разработан упрощенный показатель воспалительной активности (ПВА), который вычисляется по формуле:
ПВА=10хЧПС+ОСЗ+СОЭ
Примечание: ЧПС — число припухших суставов (по данным исследования 28 суставов), ОСЗ — оценка состояния здоровья больным по визуальной аналоговой шкале 100 мм, на которой 0 соответствует очень хорошему и 100 мм — очень плохому состоянию здоровья; СОЭ — скорость оседания эритроцитов (по методу Панченкова).
ПВА > 140 оценивается как высокая, ПВА от 60 до 140 — умеренная и ПВА < 60 — низкая активность РА.
ПВА < 10 соответствует стадии ремиссии, поскольку такая величина указывает на отсутствие явных признаков активного воспаления суставов (в данном случае ЧПС всегда будет равно нулю, СОЭ нормальная и самочувствие больного вполне удовлетворительное).
Степени активности болезни могут определяться разными способами, при этом должна быть указана конкретная методика, например: активность I степени (по DAS28) или активность II степени (по ПВА) и др.
Критерии ремиссии (АСR):
1) утренняя скованность менее 15 минут,
2) нет недомогания,
3) нет болей в суставах,
4) нет болей в суставах при движении,
5) нет припухлости суставов,
6) СОЭ менее 30 мм/час у женщин и менее 20 мм/час у мужчин.
Клиническая ремиссия: 5 из 6 признаков в течение 2 месяцев и более.
4) Системные (внесуставные) проявления развиваются у 20-30% больных и в ряде случаев определяют тяжесть и прогноз болезни. Ревматоидные узелки чаще появляются у лиц с тяжелым течением РА, высоким титром РФ. Гистологическая картина представлена очагами фибриноидного некроза, окруженными гистиоцитами, лимфоидными и плазматическими клетками. Ревматоидный васкулит характерен для больных с высоким титром ревматоидного фактора. При кожной форме васкулита можно обнаружить мелкие коричневые очаги некрозов вблизи ложа ногтевых пластинок, ишемические изъязвления на кончиках пальцев, язвы в области нижней трети голени. При генерализованном поражении сосудистого русла развиваются перикардит, миокардиодистрофия, недостаточность сердечных клапанов, плеврит, пневмонит; поражается кишечник, печень, селезенка, лимфатические узлы.
Синдром Шегрена представляет собой сочетание РА с поражением экзокринных желез (слюнных, слезных) с их секреторной недостаточностью.
5) Наличие или отсутствие эрозий имеет существенное значение для верификации диагноза. Развитие эрозивного артрита является одним из важнейших факторов неблагоприятного прогноза и показанием для выбора более активной схемы лечения. Рентгенологически выделяют «эрозивный» и «неэрозивный» РА.
В соответствии с классификацией Штейнброкера, различают 4 рентгенологические стадии.
I стадия: околосуставной остеопороз, единичные кистовидные просветления костной ткани, незначительное сужение суставных щелей в отдельных суставах.
II стадия: околосуставной остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, единичные эрозии суставных поверхностей (1-4), небольшие деформации костей.
III стадия: околосуставной остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, множественные эрозии суставных поверхностей (5 и более), множественные выраженные деформации костей, подвывихи и вывихи суставов.
IV стадия: околосуставной (распространённый) остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, множественные эрозии костей и суставных поверхностей, множественные выраженные деформации костей, подвывихи и вывихи суставов, единичные или множественные костные анкилозы, субхондральный остеосклероз, остеофиты на краях суставных поверхностей.
6) Определение антицитруллированных антител, в первую очередь, АЦЦП, является новым иммунологическим тестом для верификации диагноза и оценки тяжести РА. АЦЦП рассматривается как показатель персистенции воспаления и важный прогностический фактор.
7) Оценка выраженности функциональных нарушений необходима для определения прогноза и степени ограничения жизнедеятельности. Учитывается (согласно критериям Американской Коллегии Ревматологов — ACR):
а) способность к самообслуживанию: одевание, принятие пищи, уход за собой и т.д.;
б) способность к непрофессиональной деятельности: занятия спортом и др. с учетом половых и возрастных предпочтений;
в) способность к профессиональной деятельности: работа, ведение домашнего хозяйства (для домработников).
Функциональные классы
I — полностью сохранены а, б, в
II — сохранены а, б, ограничена в
III — сохранена а, ограничены б, в
IV — ограничены а, б, в.
Примечание: а — самообслуживание, б — непрофессиональная деятельность, в — профессиональная деятельность.
8) Наличие осложнений, которые определяют тяжесть состояния пациента. Среди потенциальных осложнений РА необходимо отметить кардиоваскулярную патологию, в первую очередь ускоренное развитие атеросклероза.
Примеры формулировки клинического диагноза
• Ревматоидный артрит, серопозитивный (М 05.8), развернутая стадия, активность 2 (DAS28=3,5), эрозивный (рентгенологическая стадия II), с системными проявлениями (кардит, ревматоидные узелки, гломерулонефрит), АЦЦП негативный, ФКII.
• Ревматоидный артрит серонегативный (М06.0), ранняя стадия, активность 3 (DAS28=5,2), неэрозивный (рентгенологическая стадия I), АЦЦП позитивный, ФК I.
• Ревматоидный артрит серопозитивный (М05.8), поздняя стадия, активность 2 (DAS28=3,2), эрозивный (рентгенологическая стадия III), с системными проявлениями (ревматоидные узелки, дигитальный артериит), АЦЦП позитивный, ФК III. Осложнения — синдром карпального канала справа, вторичный амилоидоз с поражением почек.
Общие принципы медикаментозного лечения РА
— При «раннем» РА своевременное назначение базисной терапии (не позднее 3 месяцев с момента установления диагноза) уменьшает выраженность клинических проявлений, улучшает функциональную активность и качество жизни больных, замедляет прогрессирование процесса, снижает степень выраженности ОЖД и риск потери трудоспособности.
— Больным с установленным диагнозом РА назначают лекарственные соединения из группы БПВП, которые при хорошем клиническом эффекте могут применяться в виде монотерапии. К БПВП первого ряда относятся метотрексат в дозе 7,5-15 мг в неделю; лефлуномид (арава) в поддерживающей дозе 10 — 20 мг/сутки; сульфасалазин по 500 мг 3 раза в сутки.
— «Золотым стандартом» фармакотерапии является комбинированное применение метотрексата и одного из ГИБП на самой ранней стадии болезни. ГИБП — принципиально новые противовоспалительные препараты («bio-logics»), представляют собой искусственно созданные антитела.
Их действие направлено на селективное связывание медиаторов воспаления (провоспалительных цитокинов).
Цитокины — медиаторы белковой природы, продуцируются различными клетками — синовиальной оболочки, Т- и В-лимфоцитами, макрофагами и др. Цитокины способны повреждать ткани сустава.
К настоящему времени известно более 100 цитокинов, в т. ч. интерлейкины, интерфероны. ФНО-б-основной цитокин, определяющий развитие синовиального воспаления и костной деструкции при артритах.
Наиболее часто используются инфликсимаб («Ремикейд»), являющийся моноклональными антителами к ФНО-б; адалимумаб («Хумира») — единственный препарат, представляющий собой человеческие рекомбинантные моноклональные антитела к ФНО-б; этанерцепт («Энбрел»)- ингибирующий биологическую активность ФНО-б; абатацепт («Оренсия»)- уменьшающий активацию Т-лимфоцитов, что приводит к снижению пролиферации и выработки цитокинов в лимфоцитах человека (ФНО-б, интерферона-r и интерлейкина-2); тоцилизумаб («Актемра») — блокирующий молекулу интерлейкина-6. Ритуксимаб («Мабтера»)- анти-В клеточный препарат, применяется при неэффективности ингибиторов ФНО-б или наличии противопоказаний для их назначения.
— БПВП второго ряда (пероральные препараты золота, азатиоприн, циклофосфамид, хлорамбуцил, пеницилламин) применяются редко из-за высокой токсичности, плохой переносимости, низкой эффективности.
-Глюкокортикостероиды обладают иммуносупрессивным, противовоспалительным эффектом. Однако монотерапия ГКС без БПВГТ не дает возможности эффективно контролировать течение болезни. На фоне комбинированной терапии низкими дозами (менее 7,5 мг/сутки) глюкокортикостероидов в сочетании с метотрексатом отмечено достоверное замедление прогрессирования эрозивного процесса в кистях и стопах.
— НПВП в лечении РА оказывают обезболивающий, противовоспалительный, жаропонижающий эффект, но мало влияют на динамику лабораторных показателей воспаления. В большинстве случаев НПВП не способны заметно изменить характер течения заболевания. При хорошем ответе на терапию БПВП лекарственные препараты из группы НПВП могут быть отменены.
— Мониторинг ответа на терапию включает оценку суставного статуса (число болезненных и припухших суставов и др.), активности процесса (DAS28), боли по визуальной аналоговой шкале (ВАШ), побочных эффектов проводимого медикаментозного лечения.
Назад — к оглавлению

Источник
II. РЕВМАТИЧЕСКИЕ БОЛЕЗНИ
Медицинская библиотека / Раздел «Книги и руководства» / Клинические классификации некоторых внутренних заболеваний и примеры формулировки диагнозов / II. РЕВМАТИЧЕСКИЕ БОЛЕЗНИ
Постоянная ссылка:
BB код для форумов:
HTML код:
Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Cлов в этом тексте — 856; прочтений — 36134
Размер шрифта:
12px |
16px |
20px
II. РЕВМАТИЧЕСКИЕ БОЛЕЗНИ
1. Рабочая классификация и номенклатура
ревматических болезней (1985
г.)
1. Ревматизм (ревматическая лихорадка) (390—392).
2. Ревматоидный артрит (714).
3. Ювенильный артрит (714.3).
4. Диффузные болезни соединительной ткани (710).
5. Системные васкулиты (447.6).
6. Болезнь Бехтерева и др. спондилоартриты (720).
7. Реактивные артриты (716).
8. Микрокристаллические артриты, в том числе подагра
(712).
9. Деформирующий остеоартроз (738.8).
10. Другие болезни суставов (718).
11. Болезни внесуставных мягких тканей (710).
12. Болезни костей и остеохондропатии (732).
13. Артропатии при неревматических заболеваниях (713).
2. Рабочая классификация и номенклатура
ревматизма (390—398)
Фаза болезни
Клинико- атомическая характеристика поражения
других систем и органов
Характер течения
Состояние кровообращения
сердца
других систем и органов
Активная (I, II и III степени)
1. Ревмокардит первичный без пороков клапанов.
Полиартрит, серозиты (плеврит перитонит, абдоминальный
синдром).
Острое, по-дострое,
за-тяжно-вялое, непрерывно-рецидивиру-ющее,
латентное
НО — нет недостаточности кровообращения.
Н1 — недостаточность I стадии.
2. Ревмокардит возвратный с пороком клапанов (каким).
Хорея, энцефалит,
менингоэнце-фалит, цереб ральные васкули ты,
нервно-психи ческие расстрой ства.
НII — недостаточность II стадии.
3. Ревматизм без явных сердечных изменений.
Нефрит, гепа тит,
пневмония поражения кожи ирит,
иридоцик
лит,тирсоидит.
НIII — недостаточность III стадии.
Неактивная
1. Миокардиосклероз ревматический.
Последствия и остаточные явле ния перенесенны)
внесердечных по ражений.
2. Порок сердца (какой).
Примечание: по возможности
следует уточнить ведущую локализацию
поражений (эндокардит, миокардит, перикардит, панкардит,
ко-ронариит) и
указать количество ревматических атак.
Характеристика степеней активности ревматизма (по
Насоновой В. А., 1978
г.)
III (выраженная) степень активности
Клинические критерии
Яркие общие и местные
проявления болезни с наличием лихорадки,
преобладанием экссудативного компонента воспаления в
пораженных органах
(острый полиартрит, диффузный миокардит, панкардит, серозиты,
ревматическая
пневмония и др.). Обнаруживается
разная выраженность экссудативного
воспаления с той или иной преимущественной локализацией.
ЭКТ, ФКГ и. рентгенологические симптомы
В зависимости от преимущественной
локализации ревматического процесса
могут выявляться значительно, умеренно или
слабо выраженные симптомы
воспалительного поражения оболочек сердца, легких, плевры.
Лабораторные показатели
Высокие показатели воспалительной,
иммунологической активности. В
крови, как правило, нейрофильный лейкоцитоз, СОЭ
— 40 мм/ч и выше,
С-реактивный протеин 3—4 плюса,
соответственное нарастание уровня
фибриногена, серомукоида, гексоз, содержания альфа-2-глобулина.
Характерны
высокие титры АСЛ-0, АСГ, АСК.
II (умеренная) степень активности
Клинические критерии
Умеренные клинические проявления
ревматической атаки с умеренной
лихорадкой или без нее, без выраженного экссудативного компонента воспаления
в пораженных органах, меньшая, чем при III степени активности,
тенденция к
множественному их вовлечению в воспалительный процесс.
ЭКГ, ФКГ и рентгенологические симптомы
Симптомы, отражающие наличие
экссудативного перикардита, острого
диффузного миокардита, плеврита, выражены или слабо выражены (в
зависимости
от преимущественной локализации воспалительного поражения органов).
Лабораторные показатели
Острофазовые лабораторные признаки активности
ревматического процесса
умеренные. То же относится и к
показателям противострепто-коккового
иммунитета. Лейкоцитоз может отсутствовать,
СОЭ — 20— 40 мм/ч.
Соответственно умеренно повышены и другие лабораторные показатели.
I (минимальная) степень активности
Клинические критерии
Клинические симптомы активного ревматического процесса
выражены слабо.
Почти полностью отсутствуют признаки экссудативного компонента воспаления
в
органах и тканях. Преимущественно моно-синдромныи характер
воспалительных
поражений.
ЭКГ, ФКГ и рентгенологические симптомы
Выражены слабо. Нет указаний на
экссудативные изменения в легких и
серозных оболочках.
Лабораторные показатели
Или не отклоняются от нормы или минимально повышены.
Основные варианты течения ревматизма
1. Острое — иногда бурное
начало, быстрое нарастание и быстрое
обратное развитие симптомов болезни без тенденции
к обострениям. Цикл
развития клинических проявлений атаки по срокам не превышает 2—3 месяца.
2. Подострое — ярко или
умеренно выраженные начальные проявления
болезни. По сравнению с острым вариантом более растянуто во времени развитие
клинических симптомов (длительность атаки 3—6 месяцев) с
наклонностью к
обострению ревматического процесса.
3. Непрерывно-рецидивирующее — начало
обычно острое, чаще на фоне уже
сформировавшегося клапанного порока сердца. В последующем длительное
(более
6 мес.) волнообразное течениес наличием выраженных
обострении и неполных
ремиссий.
4. Затяжное — развитие клинических
симптомов обычно быстрое, ярко
выраженные начальные проявления болезни, лишь в последующем эволюционирующей
в затяжной процесс. Течение хроническое, монотонное, без
четких ремиссий.
Длительность атаки свыше 6 мес.
5. Латентное —
начальные клинические проявления болезни могут
обнаружиться лишь у части заболевших. В этих случаях ревматический
процесс
эволюционирует в хроническую, клиническую и лабораторно невыявленную
форму.
Первично латентный ревмокардит можно диагностировать только ретроспективно в
случаях, когда начальные неопределенные признаки
ревматического процесса
выявляются уже при сопутствующем выраженном пороке сердца или же
клапанный
порок является совершенно случайной находкой, как следствие продолжительного
скрытого развития ревмокардита.
Примеры формулировки диагноза
1. Ревматизм. Активная фаза. Третья
степень активности. Первичный
ревмокардит. Острое течение. Но.
2. Ревматизм. Активная фаза. Вторая
степень активности, возвратный
ревмокардит. Сочетанный митральный порок сердца.
Непрерывно-рецидивирующее
течение. НIIБ.
3. Ревматизм. Неактивная фаза.
Миокардиосклероз. Комбинированный
митральный и аортальный порок сердца. НIIА.
3. Рабочая классификация ревматоидного артрита
(714)
1. Клинико-анатомическая характеристика.
1.1. Ревматоидный артрит: полиартрит, олигоартрит,
моноартрит.
1.2. Ревматоидный артрит с системными
проявлениями: поражение РЭС,
серозных оболочек, легких, сердца, сосудов, глаз, почек, нервной
системы,
амилоидоз органов.
1.3. Псевдосептический синдром.
1.4. Ревматоидный артрит в сочетании с
деформирующим остео-артрозом,
ревматизмом, диффузными болезнями соединительной ткани.
1.5. Ювенильный ревматоидный артрит (включая болезнь
Стил-ла).
2. Иммунологическая характеристика.
2.1. Серопозитивный.
2.2. Серонегативный.
3. Течение болезни по клиническим данным.
3.1. Быстро прогрессирующее.
3.2. Медленно прогрессирующее.
3.3. Без заметного прогрессирования.
4. Степень активности. I —
минимальная. II — средняя. III — высокая. Ремиссия.
5. Рентгенологическая стадия (РС).
I — околосуставной остеопороз;
II — остеопороз, сужение суставной щели (могут быть
единичные узуры).
III — остеопороз, сужение суставной щели,
множественные узуры.
IV — то же и костные анкилозы.
6. Функциональная недостаточность (ФН)
опорно-двигательного аппарата:
Отсутствует.
I — профессиональная трудоспособность сохранена.
II — профессиональная трудоспособность утрачена.
III — утрачена способность к самообслуживанию.
Примеры формулировки диагноза
1. Ревматоидный полиартрит,
серопозитивный, II степень активности,
медленно прогрессирующее течение, РС-II, ФН-П.
2. Ревматоидный артрит коленных
суставов, серонегативныи, I степень
активности, течение без заметного прогрессирования, РС-1, ФН-1.
3. Ревматоидный полиартрит с
системными проявлениями: полисерозит,
псевдосептический синдром, лимфоаденопатия, серопозитивный,
III степень
активности, быстро прогрессирующее течение, РС-II, ФН-Ш.
[ Оглавление книги | Главная страница раздела ]
Источник
