Принципы лечения артрита у детей
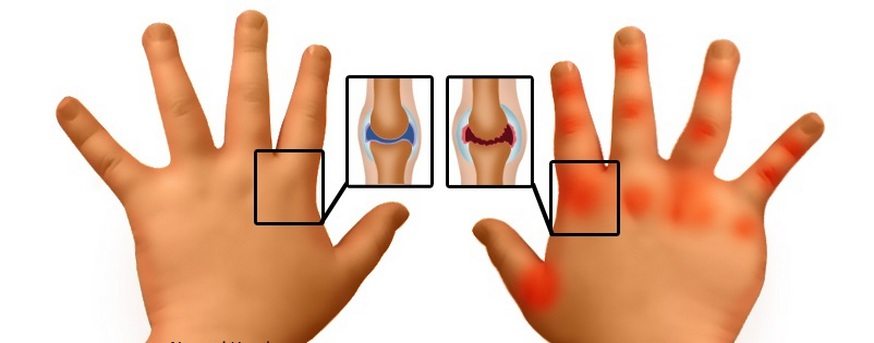

Термином «детский артрит» обозначаются воспалительные патологии, поражающие мелкие и крупные суставы. Независимо от происхождения и течения, они проявляются болями, отечностью, покраснением кожи, ограничением подвижности. Лечение артрита у детей преимущественно консервативное с использованием различных медикаментов, физиотерапевтических методов, массажных процедур, ЛФК. В случае тяжелого поражения сустава требуется хирургическое вмешательство.
Особенности артрита у детей
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует…» Читать далее…
У одного ребенка из тысячи обследованных детей диагностируется то или иное воспалительное поражение сустава. Некоторые виды артрита остро манифестируют, что позволяет быстро приступить к лечению. Другие развиваются бессимптомно, поэтому при обращении родителей с ребенком к врачу обнаруживаются значительные повреждения суставных структур — хрящевых и костных тканей, связочно-сухожильного аппарата.

Классификация заболевания
В основе классификации детских артритов лежит их патогенез, или механизм развития воспалительного процесса. Для каждого вида заболевания характерны свои клинические проявления, особенности течения, прогноз на выздоровление. От причины возникновения патологии зависит и выбор тактики лечения.
Реактивный артрит
Это вид артрита развивается у детей после перенесенной респираторной, кишечной или урогенитальной инфекции. Особенно подвержены ему носители гена HLA 27. Заболевание обычно поражает межфаланговые, плюснефаланговые, голеностопные, пяточные, коленные суставы ног. При реактивном артрите вначале воспаляются слизистые глаз, затем возникает уретрит с характерными для него нарушениями мочеиспускания. И только в последнюю очередь проявляются суставные симптомы.
Инфекционный, аллергический
Инфекционный артрит развивается на фоне вирусных, бактериальных, грибковых, паразитарных инфекций или проникновения в организм ребенка аллергических агентов. Инфекционные возбудители перенесется потоком крови или лимфы в суставы из первичных воспалительных очагов, сформированных в дыхательных путях, кишечном или урогенитальном тракте. Для заболевания характерно резкое проявление признаков поражения суставов в сочетании с симптомами общей интоксикации организма.

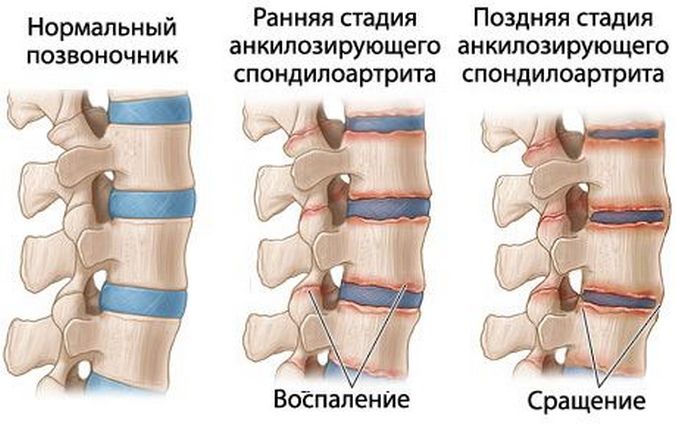
Ювенильный анкилозирующий спондилоартрит
Ювенильным анкилозирующим спондилоартритом, или болезнью Бехтерева, поражаются не только суставы, но и позвоночник, а иногда — сердце, легкие, органы мочеполовой системы. В детской ревматологии патология диагностируется обычно у подростков, преимущественно мальчиков. Анкилозирующий спондилоартрит развивается медленно, на длительном начальном этапе проявляясь только дискомфортными ощущениями в поясничном отделе позвоночника.
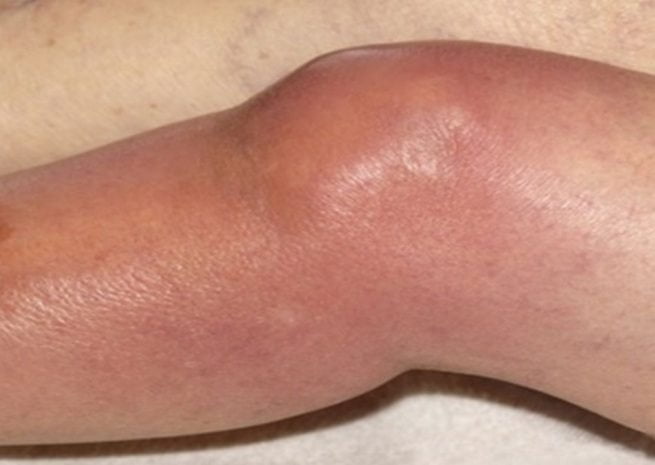
Ювенильный ревматоидный
Ювенильный ревматоидный артрит — тяжелая воспалительно-дегенеративная патология, диагностирующаяся у детей с 2 лет. Заболевание поражает суставы и внутренние органы, часто становится причиной инвалидизации ребенка. Оно протекает в форме моно-, олиго- или полиартрита, поражая симметричные сочленения, преимущественно коленные, лучезапястные, локтевые, голеностопные, тазобедренные, пястно-фаланговые, проксимальные межфаланговые.
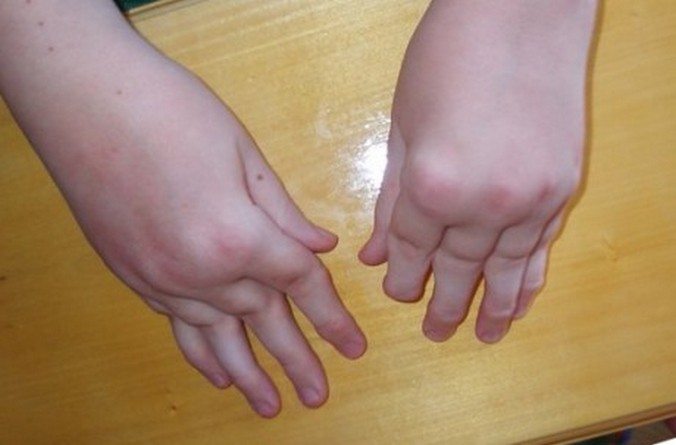
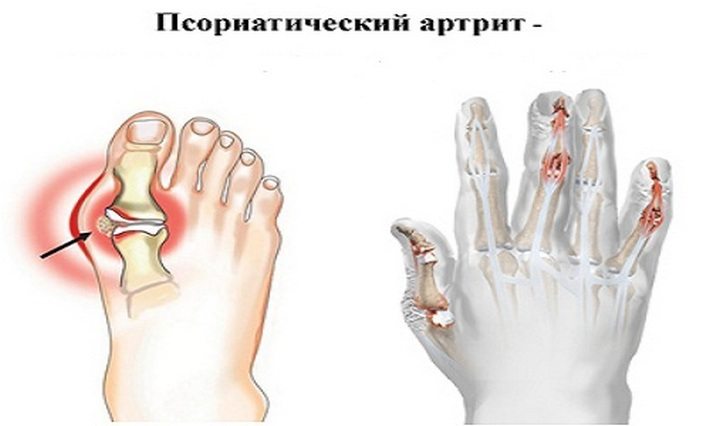
Ювенильный псориатический
Псориатический артрит ассоциирован с кожной формой псориаза. В большинстве случаев вначале на коже формируются папулы, бляшки и только затем возникают признаки развития воспалительного процесса в межфаланговых суставов пальцев рук, плюсне- и пястно-фаланговых, коленных, плечевых сочленениях. Псориатический артрит у детей выявляется крайне редко, но протекает значительно тяжелее, чем у взрослых.
Возможные причины возникновения
Причины развития ревматоидного, реактивного, псориатического артрита пока окончательно не установлены. Ученые предполагают, что толчком к воспалению суставов становится сочетание наследственной предрасположенности, некорректной работы иммунной системы, проникновения в организм инфекционных или аллергических агентов.
| Вид детского артрита | Причины развития воспалительных патологий |
| Реактивный | В ответ на проникновение в организм ребенка инфекционных возбудителей иммунная система начинает вырабатывать антитела для уничтожения этих чужеродных белков. Но из-за сходства антигенов возбудителей с клетками синовиальных оболочек, суставных капсул, хрящей атаке подвергаются собственные суставные структуры |
| Инфекционный | В процессе жизнедеятельности патогенные микроорганизмы вырабатывают токсичные вещества, провоцирующие развитие воспаления. Неспецифические артриты возникают из-за активизации стафилококков, стрептококков, кишечной палочки. А к возбудителям специфических инфекций относятся микобактерии туберкулеза, гонококки, бруцеллы |
| Болезнь Бехтерева | Патология возникает в результате постоянной агрессии иммунных клеток с развитием хронического воспалительного процесса в тканях суставов, связок и межпозвонковых дисков. Изменение иммунного статуса происходит из-за переохлаждения, острого или хронического инфекционного заболевания |
| Ревматоидный | Заболевание возникает у детей, которые являются носителями определенных генов в ответ на острую вирусную или бактериальную инфекцию или парентеральное введение белковых препаратов. Начинают вырабатываться аутоантитела (ревматоидные факторы), запускающие воспалительный процесс |
| Псориатический | Это мультифакторная патология, к развитию которой предрасполагает постоянная травматизация кожи, хронические стафилококковые инфекции дермы, нарушения функционирования вегетативной и центральной нервной системы, эндокринные расстройства |
Симптоматика патологии
В течение артритов у детей стадии ремиссии сменяются обострениями, обычно возникающими при переохлаждении, гриппе, ОРВИ. Во время рецидивов интенсивность воспаления нарастает. В клинической картине могут присутствовать такие симптомы:
- сустав отекает, увеличивается в размерах;
- кожа краснеет, становится горячей на ощупь;
- повышается выраженность болей;
- сильно ограничивается подвижность сустава.
У ослабленных детей повышается общая температура тела, возникают желудочно-кишечные расстройства. Маленькие дети отказываются ходить, капризничают, у них ухудшается аппетит. А на этапе ремиссии подобные симптомы не наблюдаются. Дети могут жаловаться на слабые дискомфортные ощущения после повышенных нагрузок или резкой смены погоды, незначительное ограничение подвижности.
К какому врачу обратиться
Лечением артритов у детей занимаются преимущественно ревматологи с привлечением офтальмологов, дерматологов, нефрологов, инфекционистов, кардиологов. При жалобах ребенка на боли при ходьбе и (или) в состоянии покоя родителям целесообразно обратиться непосредственно к педиатру. После обследования, проведения необходимых диагностических мероприятий, он выпишет направление к детскому ревматологу.
Как диагностируют болезнь
Основаниями для выставления начального диагноза являются характерные признаки воспаления суставов, жалобы пациентов. При сборе анамнеза врач обращает внимание на недавно перенесенные ребенком бактериальные и вирусные инфекции, глистные инвазии, вакцинирование. Из инструментальных исследований используются КТ, МРТ, УЗИ, рентгенография.
На артрит указывают признаки остеопороза, накопление патологического экссудата в суставной полости, сужение и изменение контуров суставной щели, эрозивные повреждения костных структур.
Для установления вида заболевания проводится ряд серологических, биохимических исследований. Определяются уровни антинуклеарных антител, С-реактивного белка, ревматоидного фактора. С помощью ПЦР, бакпосева или ИФА устанавливается вид инфекционных возбудителей и их чувствительность к лекарственным средствам.
Лечение артрита у детей
Проводится комплексная, поэтапная терапия с одновременным использованием нескольких консервативных методов. Во время рецидивов детям показан щадящий двигательный режим. Стабилизировать суставные структурные, ослабить боли помогает ношение эластичных бандажей. В особо тяжелых случаях требуется наложение гипсовой лангетки или фиксация жестким ортезом.
Фармакологические препараты
Цели медикаментозного лечения — купирование воспаления, снижение выраженности болевого синдрома, по возможности устранение причины развития артрита. В терапии инфекционного поражения суставов используются антибиотики из групп макролидов, тетрациклинов, полусинтетических пенициллинов, цефалоспоринов. В зависимости от вида артрита могут быть назначены миорелаксанты, препараты с витаминами группы B, хондропротекторы, мази и гели с согревающим действием.
Нестероидные противовоспалительные средства (НПВС)
НПВС — препараты первого выбора в лечении артритов. Они оказывают выраженное обезболивающее, противовоспалительное, противоотечное действие, снижают местную и общую температуру тела. НПВС в форме таблеток и инъекций (Диклофенак, Мовалис, Кеторолак, Лорноксикам) применяются только при остром течении патологического процесса.

Из-за их выраженных побочных проявлений ревматологи предпочитают назначать мази и гели, при выборе которых обязательно учитывается возраст ребенка.
Глюкокортикостероиды
Несмотря на мощное противовоспалительное и анальгетическое действие, эти синтетические аналоги гормонов, вырабатываемых надпочечниками, применяются в терапии у детей только при острой необходимости. Обычно это происходит при обострениях ревматоидного, реактивного артрита, болезни Бехтерева, когда даже инъекции НПВС оказались неэффективны. Чаще всего в лечебные схемы включаются Дипроспан, Триамцинолон, Дексаметазон для внутрисуставного или периартикулярного введения.
Иммуноподавляющая терапия
Иммунодепрессанты востребованы в лечении артритов, развитие которых было спровоцировано агрессией иммунной системы к собственным клеткам организма. В качестве иммуносупрессоров используются глюкокортикостероиды, Сульфасалазин, Метотрексат, Лефлуномид. Эти препараты также оказывают противовоспалительное и обезболивающее действие, устраняют даже выраженную отечность, замедляют разрушение суставных структур.
Массаж
Массаж в терапии артритов у детей выполняется только специалистом с медицинским образованием, предварительно ознакомившимся с результатами диагностики. Во время сеанса он воздействует только на мышцы, не затрагивая костные и хрящевые структуры. В результате поглаживаний, растираний, разминаний, мягких вибрирующих движений расслабляются спазмированные мышцы, улучшается кровоснабжение тканей питательными веществами. Классический массаж рекомендован не только для устранения болезненности, но и в качестве профилактики обострений. 15-20 сеансов 2-3 раза в год позволяют значительно продлить ремиссию.
Физиотерапия
Проведение физиотерапевтических мероприятий способствует ослаблению болей и воспаления, повышению объема движений и восприимчивости организма ребенка к медикаментозному лечению. Чаще всего используются магнитотерапия, лазеротерапия, ультрафиолетовое облучение, УВЧ-терапия, ультразвук. После купирования воспалительного процесса назначаются аппликации с парафином или озокеритом.
В подостром периоде проводится электрофорез или ультрафонофорез с анестетиками, глюкокортикостероидами, НПВС. На этапе ремиссии для физиопроцедуры применяются хондропротекторы, витамины группы B.
Хирургические операции
Показаниями к хирургическому лечению становятся необратимые деформации костей, образующих сустав, неэффективность консервативной терапии на протяжении нескольких месяцев, быстрое прогрессирование патологии. В большинстве случаев проведение операции требуется при тяжелом течении ревматоидного артрита. Восстановить утраченные функции сустава помогает артропластика или его замена эндопротезом с дальнейшей длительной (до 6 месяцев) реабилитацией.
Народные средства
Средства, приготовленные по рецептам народной медицины, не используются в лечении любого вида артрита у детей и подростков из-за высокого риска развития местных или системных аллергических реакций. К тому же ни одно из них не способно подавлять воспалительные процессы, устранять даже умеренные боли.
Чем опасно заболевание
Наиболее тяжелые осложнения характерны для болезни Бехтерева и ревматоидного артрита. Помимо поражения внутренних органов, происходит разрушение хрящевой прослойки сустава с последующей деформацией костей. В результате сращения суставной щели сочленение полностью обездвиживается — ребенок становится инвалидом. Течение многих видов артритов осложняется синовитами, спонтанными кровоизлияниями в суставную полость, контрактурами.
Прогноз и профилактика
При своевременном обнаружении патологии и проведении терапии прогноз благоприятный. Практически все инфекционные артриты и большая часть реактивных полностью излечиваются. Аутоиммунные заболевания окончательно пока не поддаются терапии. Но при соблюдении всех врачебных рекомендаций удается достичь устойчивой ремиссии.

Основная профилактика артритов заключается в быстром и полном лечении инфекционных заболеваний. Ревматологи рекомендуют укреплять иммунитет детей закаливанием, приемом сбалансированных комплексов витаминов и микроэлементов.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
Источник
Общая характеристика суставного синдрома
Суставной сидром при заболеваниях включает в себя:
- артралгию (наличие боли в суставе при отсутствии объективных признаков воспаления);
- скованность в суставах;
- изменение формы сустава и цвета кожи над ним;
- ограничение движений в суставе;
- наличие патологического шума/хруста при движении.
Артрит — воспалительный процесс в суставе, включающий признаки суставного синдрома.
Артралгия. Определение интенсивности суставной боли
Артралгия характеризуется интенсивностью и ритмом. Существует несколько шкал определения интенсивности суставной боли.
4-х бальная шкала
- Боли нет.
- Минимальная боль, которая не требует лечения, не мешает работать, спать.
- Умеренная боль, хорошо поддающаяся терапии обезболивавшими препаратами, снижающая работоспособность, самообслуживание, больной может спать.
- Сильная, постоянная боль, нарушающая сон, утрачивается работоспособность, плохо поддаётся лечению анальгетиками. Сверхсильная, «простынная» боль, при которой ребёнок боится накрываться простыней.
Шкала Каррея
- 1-я степень интенсивности: отмечается боль в суставе;
- 2-я степень: ребёнок жалуется на боль и морщится;
- 3-я степень: защищает (отдёргивает) конечность;
- 4-я степень: больной не позволяет дотрагиваться до сустава.
Ритм боли
- Воспалительный ритм (присутствие боли в состоянии покоя, максимально выражена во вторую половину ночи и к моменту просыпания, боль усиливается в начале движения, расхаживание облегчает состояние больного), характерный для ревматоидного и реактивного артритов;
- механический ритм (характеризуется дегенеративным поражением сустава, существует связь между болью и нагрузкой. Чем больше больной ходит, тем сильнее боль) — признак остеопороза;
- постоянный (выраженная боль, резко усиливающаяся ночью (связана с деструкцией и некрозом кости), сопровождается повышением внутрикостного давления, характерно для остеомиелита, опухоли.
Следует отличать органическую боль от функциональной.
Органическая:
- возникает днём и ночью;
- сильная боль (3 балла и более);
- локализована в суставе;
- односторонняя;
- ребёнок хромает, отказывается ходить;
- имеются признаки системного заболевания;
- краснота кожи над суставом;
- припухлость;
- ограничение движения;
- слабость или атрофия мышц.
Функциональная:
- боль возникает ночью;
- ребёнок продолжает вести нормальный образ жизни;
- боль локализована между суставами;
- двусторонняя;
- походка ребёнка не меняется;
- отсутствуют признаки системного заболевания;
- имеются минимальные нейрососудистые нарушения.
Скованность в суставах
Безболезненное затруднение при движении конечностей, тугоподвижность после пробуждения или длительного отдыха.
Например: продолжительность утренней скованности при ювенильном артрите составляет от нескольких минут до нескольких часов. Кратковременная скованность характерна для ревматоидного артрита. Патологический симптом может наблюдаться в шейном, грудном или поясничном отделах позвоночника при остеохондрозе.
Изменение формы сустава
- Припухлость (равномерное увеличение сустава и сглаживание его контуров. Возникает в результате отёка и выпота в суставную полость);
- дефигурация (неравномерное изменение формы сустава. Развивается вследствие выпота в отдельных заворотах суставной сумки. Характеризует затяжной и хронический воспалительный процесс);
- деформация (стойкое, грубое изменение формы сустава с вовлечением в процесс костно-хрящевых структур).
Наблюдается изменение цвета кожи (покраснение) над суставом.
Ограничение движений в суставах
Контрактура
Контрактура — невозможность или ограничение возможности производить движение в суставе, вследствие фиксации его в определённом положении.
Виды контрактур:
- сгибательные (нарушение разгибания);
- разгибательные (нарушение сгибания);
- отводящие (нарушение приведения);
- приводящие (нарушение отведения);
- суставная (в результате воспалительного процесса в самом суставе);
- внесуставная (вследствие поражения мышц, кожи, нервной системы).
Анкилоз
Анкилоз — полная утрата возможности движения в суставе.
Виды анкилоза:
- фиброзный — сращение поверхностей сустава посредством фиброзной ткани;
- костный — анкилоз в результате деструкции суставного хряща.
Шум при движении суставов
Процесс всегда безболезненный и двусторонний.
Крепитация (хрустящий звук) может быть нежной при ревматоидном артрите и грубой при остеоартрозе.
Какие виды артритов можно встретить у ребёнка?
Реактивный артрит — воспалительное заболевание суставов, возникающее в ответ на воздействие внесуставной инфекции.
Распространённость реактивного артрита 86,9 на 100 000 детского населения.
Реактивный артрит
Выделяют 2 вида реактивного артрита:
- Уретероокулосиновиальный вызывается бактериями урогенитального тракта (хламидия, гонорея, нейсерия трахоматис) и характеризуется:
- синдромом поражения урогенитального тракта;
- наличием артрита;
- поражением глаза (конъюнктивит), у 1/3 больных выявляют иридоциклит (воспаление радужной оболочки и цилиарного тела глазного яблока);
- присутствием суставного синдрома: асимметричность, поражение одного или нескольких суставов;
- поражением крупных суставов — коленных, голеностопных.
- Постэнтероколитический вызывается бактериями (сальмонелла, шигелла, иерсиния, кампилобактер):
- артрит появляется через 1 — 4 недели после диареи;
- появляется припухлость, боль в суставах, повышение температуры и покраснение кожи над поражённым суставом;
- асимметричность поражения;
- в патологический процесс вовлекаются крупные суставы.
Постэнтероколитический артрит имеет опасность хронизации процесса!
Лечение реактивного артрита
- Этиотропная терапия. Антибактериальная терапия уретероокулосиновиального артрита включает в себя группу макролидов (Азитромицин, Джозамицин, Рокситромицин). Курс терапии для Азитромицина должен составлять не более 5 дней. При постэнтероколитическом артрите назначают группу антибактериальных препаратов — нитрофураны (Энтерофурил, Нифуроксазид), аминогликозиды, но препараты данной группы имеют побочные эффекты, они ото-нефротоксичны.
- Симптоматическое лечение. При наличии болевого синдрома применяют нестероидные противовоспалительные препараты (Ибупрофен, Диклофенак, Нимесулид).
- Местное лечение. Назначают аппликации с Диметилсульфоксидом 30 — 50% на поражённые суставы. А также применяют мази, крема на основе нестероидных противовоспалительных препаратов.
Ювенильный артрит
Тяжёлое заболевание, которое также встречается у детей. Ювенильный артрит — хроническое аутоиммунное воспалительное заболевание суставов, причина которого изучена недостаточно. Распространённость заболевания: 62,3 на 100 000 детского населения. Развивается ювенильный артрит у детей в возрасте не старше 16 лет. Через 10 — 15 лет происходит потеря работоспособности.
Смертность у детей составляет 0,5 — 1%.
Клинические признаки
- продолжительность 6 недель и более;
- артрит второго сустава развивается через 3 месяца и более;
- симметричное поражение мелких суставов;
- образование ревматоидных узелков;
- характерно наличие контрактур;
- развитие теносиновита (воспалительные изменения синовиального сухожилия влагалища) и бурсита (воспаление суставной сумки);
- мышечная атрофия;
- умеренная скованность;
- ревматоидное поражение глаз (увеит).
Диагностика
С целью подтверждения диагноза ювенильный ревматоидный артрит у детей выполняются следующие исследования:
- общий анализ крови (повышение числа лейкоцитов, нейтрофилов, возможно появление юных форм — миелоцитов, ускоренная СОЭ до 80 мм/ч, снижение количества эритроцитов);
- биохимический анализ (повышение С-реактивного белка, иммуноглобулинов М и G);
- рентгенологическая диагностика суставов (анализируют поражённый сустав по стадиям анатомических изменений и функциональному классу. Выявляют признаки остеопороза, перестройки костных структур, сужение суставных щелей, костные эрозии, нарушение роста костей, поражения различных отделов позвоночника);
- ультразвуковое исследование поражённых суставов (определяет воспалительные изменения, выявляет скопление жидкости в полости сустава и в синовиальных сумках, синовиты, бурситы, уплотнения или разрывы сухожилий, внесуставные образования, патологические процессы в менисках);
- компьютерная и магнитно-резонансная томография (используют для решения спорных, непонятных ситуаций, а именно — диагностика артритов сложных суставов: крестцово-подвздошного, подтаранного, грудино-ключичного. Выявление опухолей кости, внутрисуставной патологии, асептического некроза, грыж межпозвоночных дисков).
Дифференциальная диагностика ювенильного артрита
Проводят дифференциальную диагностику со схожими заболеваниями:
- реактивный артрит у детей (имеется тесная связь с возбудителем, начинается заболевание через 1,5 — 2 недели после перенесённого инфекционного заболевания, чаще поражаются крупные суставы нижних конечностей);
- септический артрит (начинается остро, с повышения температуры до высоких цифр, поражается, как правило, один сустав);
- псориатический артрит (отличие заключается в наличии типичных изменений кожи и ногтей);
- системная красная волчанка (характеризуется помимо поражения суставов наличием типичной эритемы на лице в виде «бабочки», поражением лёгких (плеврит), почек (нефрит), центральной нервной системы; в крови наблюдается снижение количества лейкоцитов и тромбоцитов);
- туберкулёз (выявляют разрушение суставных концов костей, сопровождающееся выраженной болью, часто поражается позвоночник. Суставной синдром сочетается с положительными туберкулиновыми пробами);
- острая ревматическая лихорадка (развивается после перенесённой стрептококковой инфекции, поражается несколько суставов, деформации не происходит, боль быстро купируется при назначении нестероидных противовоспалительных препаратов);
- системная склеродермия (суставной синдром: симметричный артрит мелких суставов, который характеризуется развитием контрактур и деформаций, сочетается с типичными кожными проявлениями основного заболевания);
- гемофилия (чаще поражаются коленные суставы, болевой синдром обусловлен наличием геморрагического выпота (крови), начинается в раннем возрасте);
- неспецифический язвенный колит и болезнь Крона (поражение суставов нижних конечностей асимметричного характера, сочетается с патологией желудочно-кишечного тракта).
Основные принципы лечения
Цели лечения:
- подавление воспалительных, иммунопатологических признаков заболевания;
- снижение активности системных проявлений;
- частичная или полная ликвидация суставного синдрома;
- сохранение функции сустава;
- достижение ремиссии;
- предотвращение или замедление разрушения костной ткани сустава;
- повышение качества жизни больного;
- ликвидация побочных явлений.
- Режим. Показан умеренный двигательный режим и физические нагрузки такие, как прогулки на свежем воздухе, езда на велосипеде, плавание. Противопоказан бег, прыжки и все активные виды спорта, а также полное обездвиживание конечностей, так как появляется риск развития атрофии мышц, контрактур суставов. Рекомендуется спать на жёстком матрасе, сидеть и ходить с прямой спиной, организовать психоэмоциональный покой.
Идеальной двигательной активностью при заболеваниях суставов является лечебная физкультура.
- Диета. Питание должно быть правильным, сбалансированным, витаминизированным. Следует включить в рацион продукты, обогащённые кальцием, витамином Д.
- Симптоматическая терапия. Направлена на снижение болевого синдрома, воспалительных реакций, улучшение функции сустава. Применяют нестероидные противовоспалительные препараты: Ибупрофен, Мелоксикам, Диклофенак, глюкокортикостероиды вводят внутрь сустава.
- Иммуносупрессивная терапия. Данный вид лечения приостанавливает развитие деструкции сустава и инвалидизацию пациента. Существуют определённые правила иммуносупрессивной терапии — приём препаратов должен быть длительный и непрерывный. Назначают: Метотрексат, Сульфасалазин, Лефлунамид. Для усиления иммуносупрессивного эффекта используют комбинированную терапию.
- Пульс-терапия. Назначается при наличии опасных для жизни проявлений заболевания, осложнений. Применяются препараты: Метилпреднизолон, Метотрексат.
- Хирургическое лечение. Показано при тяжёлых деформациях, контрактурах суставов, асептическом некрозе головок бедренных костей, когда имеется необходимость в эндопротезировании суставов.
Диспансерное наблюдение пациентов в артритом
После перенесённого реактивного артрита возможно полное выздоровление. Ювенильный ревматоидный артрит у детей — хроническое заболевание, поэтому пациента наблюдают врач-ревматолог и врач-педиатр до передачи во взрослую поликлинику. А также необходим постоянный контроль общего анализа крови и биохимических показателей.
Заключение
Благоприятный исход после реактивного артрита наблюдается, если соблюдены все принципы терапии, а также обязательным является лечение основного заболевания. Наиболее серьёзный прогноз ожидает больных ювенильным ревматоидным артритом, особенно если заболевание дебютировало в раннем возрасте. Смертельный исход может наступить от наслоения вторичной флоры на фоне длительного использования глюкокортикостероидных препаратов. Лечение основного заболевания, раннее выявление осложнений и своевременная терапия последних позволяет избежать нежелательного результата.
После окончания медицинского ВУЗа я прошла подготовку в интернатуре по направлению: «Поликлиническая педиатрия». После прохождения обучения я работаю районным педиатром Холмогорской больницы села Холмогоры Архангельской области.
Оценка статьи
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
Загрузка…
Источник
