Признаки вывиха и подвывиха

Автор Марина На чтение 5 мин. Просмотров 1.3k. Опубликовано 29.01.2018 Обновлено 29.03.2020
Вывих и подвывих, разница между которыми достаточно существенна, многие пациенты путают. Это обусловлено схожестью симптомов, возникающими при травме. Но они имеют ряд различий, которые и позволяют специалисту правильно установить диагноз.
Основные отличия вывихов и подвывихов
Вывих – это разрыв связочного аппарата, при котором наблюдается смещение концов сустава. Чаще всего диагностируются плечевой и локтевой вывих. В группу риска входят спортсмены, занимающиеся акробатикой, гимнастикой, борьбой.
 Вывих плеча
Вывих плеча
В некоторых случаях отмечается вывих голеностопного сустава. Травме подвержены в большей степени люди, занимающиеся горнолыжным спортом. В исключительных случаях возможны вывихи тазобедренного или коленного суставов.
Подвывихи схожи с вывихами, но могут не сопровождаться разрывом связочного аппарата. Зачастую встречается травмы голеностопного сустава.
Пациенты часто путают данные типы повреждений, так как в обоих случаях происходит нарушение формы и функции сустава. При этом полностью или частично утрачивается двигательная активность. Но при вывихе во время получения травмы слышен характерный щелчок.
Подвывих не характеризуется сильными болями поражением связочного аппарата. Точно определить тип травмы возможно только при изучении снимка рентгенологического исследования.
Возможно ли отличить травмы по симптомам?
Вывих и подвывих характеризуются схожими признаками, но также имеют незначительные отличия.
 Покраснение колена после вывиха
Покраснение колена после вывиха
Основными симптомами повреждений является изменение длины травмированной конечности в большую или в меньшую сторону. Это зависит от степени и типа смещения суставов. При вывихе или подвывихе невозможно совершать движения.
К симптомам вывиха относятся:
- Покраснение. Возникает на поверхности кожного покрова в области повреждения.
- Сильная и резкая боль в травмированном суставе. Усиливается при пальпаторном исследовании или попытки совершить незначительное движение.
- Припухлость. Заметна невооруженным взглядом. Сустав при этом изменяет формы и размер.
- Полное или частичное отсутствие чувствительности. Возникает в случаях, когда затронут нерв.
- Озноб и повышение температуры тела. Наличие признаков говорит о наличии воспалительного процесса.
Подвывихи характеризуются резкой болью. Она носит колюще-режущий характер. Сустав также изменяет форму и размер. Наблюдаются отечность и покраснение кожного покрова в области поврежденного сустава. Нарушается двигательная активность.
Таким образом, определить вывих и подвывих, разница которых по клиническим признакам не ощутима, практически невозможно. Это может сделать только лечащий врач на основе результатов диагностических мероприятий.
Диагностика
В первую очередь врач поводит внешний осмотр пациента, устанавливает жалобы и обстоятельства получения травмы.
Для установления окончательного диагноза назначается рентгенологическое исследование вывихнутого участка конечности. Данный метод является самым информативным при установлении типа повреждения. На снимке специалисту удается выявить наличие разрыва связочного аппарата или его отсутствие, сопутствующих травм, например, переломов, трещин.
Разница в лечении
Лечение вывихов и подвывихов суставов также имеет свои отличия. Но целью терапии в обоих случаях является возвращение костей на свое место.
 Вправление и фиксация сустава у травматолога
Вправление и фиксация сустава у травматолога
При вывихе врач после изучения снимка рентгенологического исследования проводит вправление сустава. О том, что он занял свое месте, скажет характерный щелчок. После процедуры конечность с поврежденным суставом следует обездвижить. Для этого накладывают гипс. Носить его следует от двух до восьми недель в зависимости от степени тяжести повреждения.
Но следует помнить, что при вывихе нужно как можно скорее обратиться к специалисту, что бы он провел вправление сустава. Это обусловлено тем, что с течением времени мышечная ткань начинает сокращаться, а костная полость может заполниться рубцовой тканью.
Но в некоторых случаях лечение вывиха возможно только с помощью артроскопии. Это хирургическая операция, направленная на очищение полости кости от скопившихся сгустков крови, а также других фрагментов. После этого сустав возвращается в нужное положение и фиксируется.
Вывих и подвывих: курс физиотерапии
В период реабилитации пациенту назначается курс физиотерапии. Показан магнитотерапия, электрофорез. Физиотерапевтические процедур помогают ускорить процесс выздоровления, снять болезненные ощущения и улучшить кровоснабжение в пораженном суставе.
В случае подвывиха пациенту требуется оказание срочной медицинской помощи. В первую очередь вводят обезболивающий препарат. Это помогает снять болезненные ощущения. Травмированный сустав фиксируют при помощи повязки или шины.
С целью исключения появления отечности на непродолжительное время прикладывают холод. Пациентам следует помнить, что самостоятельно вправлять сустав категорически запрещено, так как это может повлечь за собой более серьезную травму.
Вывих и подвывих: вправление
После поступления пострадавшего в лечебное учреждение и проведение диагностических мероприятий проводится вправление. Но чаще всего показано хирургическое вмешательство. Операция проводится под общим наркозом.
После установки сустава в его анатомическое положение врач накладывает гипсовую повязку. Продолжительность терапии зависит от степени повреждения и в среднем составляет 3 недели.
Основным отличием лечения вывихов и подвывихов является необходимость проведение хирургического вмешательства. При отсутствии разрывов связочного аппарата лечение проводится с помощью вправления, наложения гипса и приема лекарственных средств.
Вывих и подвывих и другие информации
Вывихи и подвывихи являются самыми распространенными травмами суставов. Они возникают при дорожно-транспортных авариях, занятиях спортом. По клиническим проявлениям отличить данные типы травм невозможно. Дифференциальная диагностика проводится путем рентгенологического исследования.
Целью терапии является вправление сустава и его фиксация. Продолжительность ношения гипсовой повязки зависит от степени повреждения и устанавливается лечащим врачом.
Источник
Распознавание вывихов при помощи обычных клинических методов исследования является достаточно надежным. Только в редких случаях вывихи просматриваются или принимаются за переломы, в особенности при повреждении периферических отделов конечностей. Поэтому в большинстве обычных каждодневных случаев нет надобности прибегать к рентгенологической помощи, и рентгенологу сравнительно не часто приходится видеть вывихи в крупных суставах.
Рентгенологическое исследование вывихов, как и исследование переломов, является наиболее точным и имеет решающее диагностическое значение, оно незаменимо в каждом спорном или более трудном для клинициста случае. Рентгеновы лучи вносят ясность в топографические взаимоотношения, обнаруживают всевозможные неожиданные частые осложнения, а также препятствия к вправлению, служат наиболее верным средством для контроля результатов вправления и т. д. Естественным недостатком рентгенологического исследования является некоторая его односторонность: как при переломах, так и при вывихах рентгенограмма не говорит ничего непосредственно о состоянии мягких тканей, об основном повреждении сумки, связочного аппарата, суставных хрящей, нервных и сосудистых стволов и мышц. Напомним, что вывихнутой принято считать кость периферическую, лежащую дистально по отношению к проксимальной, которая остается фиксированной. Для позвоночника вывихнутым обозначают вышележащий позвонок; при смещении между основанием черепа и первым шейным позвонком говорят о вывихе головы.
Основной рентгенологический симптом вывиха (рис. 35 и 37) сказывается в том, что суставные поверхности не прилегают друг к другу, нормальные пространственные взаимоотношения между главными элементами сустава — суставной головкой и впадиной -— нарушены; суставная впадина представляется на снимке запустевшей, а головка сустава расположена в стороне от впадины. Если суставные поверхности совсем не соприкасаются друг с другом, и головка совершенно отошла от впадины, то вывих обозначается как полный; подвывихом, или неполным вывихом, называется частичное смещение головки по отношению к впадине с сохранением их частичного контакта.
Поставить диагноз вывиха — это значит не только констатировать факт вывиха, но и в точности указать направление смещения. Без топографической характеристики смещения не может быть рационального вправления.
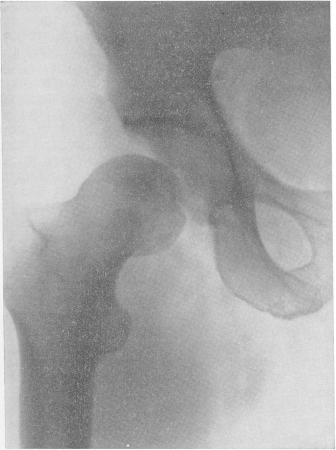
Рис. 35. Травматический свежий вывих правого бедра у летчика, упавшего с вертолета.

Рис. 36. Травматический периостит на передневнутренней поверхности большеберцовой кости через месяц после удара палкой.
Направление смещения отмечается в анатомических терминах, определяющих положение дистальной вывихнутой кости. Только исследование по крайней мере в двух проекциях дает истинное представление о направлении смещения. Если смещение произошло в плоскости центрального луча, например вперед при вывихе плеча, то на снимке в обычном заднем положении головка плеча может как раз проецироваться в свое нормальное место, в суставную впадину. Один единственный снимок, следовательно, может и здесь быть источником диагностической ошибки.
Та светлая полоска, которая на рентгенограмме представляется в виде суставной щели (так называемая рентгеновская суставная щель), на самом деле является проекцией не истинной, анатомической суставной щели, а проекцией в реальности у живого человека несуществующего межкостного или межэпифизарного пространства, которое, однако, каждый из нас себе ясно представляет на основании привычной картины сустава на мацерированном скелете. Хрящевая головка и хрящевая суставная впадина, непосредственно прилегающие друг к другу, естественно, на рентгенограмме не могут быть видны. Если покровные хрящи тонки, как у взрослого человека, и имеют толщину, не превышающую 3—4 мм, то и рентгеновская суставная щель узка, и конфигурация головки и впадины точно соответствуют друг другу. В раннем же детском возрасте, когда обширные эпифизарные отделы являются еще не окостеневшими, мы собственно ни головки, ни суставной впадины на снимках не видим. В лучшем случае имеется лишь изображение ядра окостенения, которое по своей форме только отдаленно напоминает окончательную форму эпифизарного конца у взрослого человека. По этой причине рентгенодиагностика вывихов в детском возрасте может представлять известные трудности.
Распознавание тогда основывается на втором рентгенологическом симптоме вывиха — на смещении оси вывихнутой кости. Так как, однако, угол, составленный длинниками костей, образующих сустав, по существу самого дела все время меняется при нормальных условиях, то и определение бокового смещения при вывихе не всегда является легкой задачей. Этот симптом имеет, следовательно, меньшую доказательную ценность, чем определение смещения отломков при переломах. В особенности трудна, как было уже указано, интерпретация рентгенограмм локтевого сустава.
Травматические вывихи не реже чем в трети всех случаев сопровождаются отрывом небольших костных выступов, к которым прикрепляется сумка сустава или связка. При исследовании крупных суставов подобные мелкие отломки могут оставаться незамеченными; более крупные же представляют значительный практический интерес, и их распознавание — это одна из важнейших задач при рентгенологическом исследовании вывихов. Дело в том, что они могут служить препятствием к вправлению кости, и тогда требуют оперативного удаления. Таковы, например, отрывы большого бугорка плечевой кости при переднем вывихе плеча, отрыв медиального надмыщелка при наружном вывихе в локтевом суставе или отщепление кусочка вертлужной впадины при вывихе бедра в тазобедренном суставе. Отрыв почти никогда не отсутствует при вывихе в мелких суставах, например межфаланговых. Этот так называемый отрывной перелом легко распознается на рентгенограммах по изолированной костной тени, имеющей небольшие размеры, неправильную многоугольную конфигурацию и зазубренные контуры. Особенно характерна ее локализация — она соответствует месту прикрепления связки или капсулы; против отломка на поверхности эпифиза может быть виден и дефект, зубчатые контуры которого, форма и размеры соответствуют отломанному кусочку.
При привычном вывихе обыкновенно имеются хорошо выраженный остеопороз суставных концов и всего дистального отдела конечности, а также вторичные изменения в суставе типа обезображивающего остеоартроза. Очень значительной бывает атрофия и мягких, и костных частей конечности при невправленных застарелых вывихах. На поверхности одной из костей, чаще проксимальной, на месте соприкосновения со смещенной суставной головкой может образоваться с течением времени углубление, напоминающее новую суставную впадину. Развивается неоартроз, обрисовывающийся на снимке в виде настоящего сустава со всеми его рентгенологическими признаками. Свежий, только что вправленный неосложненный вывих характеризуется на рентгенограмме совершенно нормальной неизмененной картиной.
Рентгенодиагностике принадлежит исключительная роль при распознавании патологических вывихов. Патологическим вывихом называется такое смещение суставной головки из суставной впадины, которое обусловлено каким-нибудь предшествовавшим патологическим процессом, разрушившим элементы сустава — кости, хрящи, сумку или связочный аппарат. Вывих происходит вследствие очень незначительной травмы или главным образом под влиянием мышечного натяжения (тракции).
Наиболее часто патологический вывих или подвывих вызывается воспалительными процессами; сюда относятся в первую очередь туберкулезный артрит во всех его проявлениях, в особенности деструктивная форма его, и значительно реже артрит гнойный. Любое длительно протекающее переполнение суставной полости обильным жидким содержимым может повести к перерастяжению суставной капсулы и к стойкому смещению суставных поверхностей, которые сами по себе грубых разрушений и не показывают. Головка бедра, например, может быть из-за весьма высокого внутрисуставного давления буквально выжата из вертлужной впадины, что наблюдается почти только у детей в первые годы жизни. Это так называемые дистензионные вывихи, вывихи в результате перерастяжения суставной капсулы. Следующую группу составляют полиартикулярные заболевания, как экссудативные, так и сухие деструктивные формы, ведущие к множественным вывихам и чаще подвывихам. Обязательным симптомом является вывих или подвывих при артропатиях — при сухотке спинного мозга и сирингомиелии; и некоторые другие заболевания центральной нервной системы, как, например, спинномозговой детский паралич, ведут к патологическим вывихам. Смещение суставных поверхностей может иметь место при деформирующем остеоартрозе ; нередки также патологические вывихи при подагрических разрушениях суставов, особенно мелких. Важную роль играют и всевозможные доброкачественные (например, множественные хондромы фаланг) и злокачественные (остеогенные саркомы) опухоли суставных концов костей. Часто встречающуюся в практике группу несколько особняком стоящих патологических вывихов составляют врожденные деформации, относящиеся к неправильностям развития, в первую очередь врожденные вывихи бедра в тазобедренном суставе, или пример более редкого заболевания — так называемого luxatio ulnae Madelungi. Исключительно тяжелые вывихи с порочным положением костей конечностей наблюдаются при арахнодактилии. Нередко и приобретенные деформации вызывают подвывих (например, при hallux valgus). Наконец, рентгенологу приходится видеть патологические смещения, вызванные и оперативным вмешательством (например, после резекций).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Вывих – это полное смещение суставных концов костей относительно друг друга. Наблюдаются боли и грубое нарушение конфигурации сустава. Активные движения становятся невозможными, при попытке пассивных движений определяется пружинящее сопротивление. Диагноз выставляется на основании осмотра и данных рентгенографии. При необходимости назначается КТ или МРТ. Лечение – вправление вывиха (чаще закрытое). При застарелых вывихах необходима операция. После вправления назначается иммобилизация и функциональное лечение (физиотерапия, ЛФК, массаж). Прогноз обычно благоприятный.
Общие сведения
Вывих – патологическое состояние, при котором суставные поверхности смещаются относительно друг друга. Вывихнутой считается дистальная (удаленная от туловища) часть конечности. Исключение – вывих ключицы (в названии указывается вывихнутый конец кости) и вывих позвонка (указывается вышележащий позвонок). Вывих является достаточно распространенной патологией в травматологии и ортопедии. Травматические вывихи составляют 1,5-3% от общего числа повреждений опорно-двигательного аппарата.
Вывих
Причины вывиха
Причиной травматического вывиха обычно становится непрямое воздействие: удар или падение на соседний сустав либо дистальную часть конечности (так, вывих плечевого сустава может возникать при падении на локоть или предплечье), форсированное сокращение мышц, насильственное сгибание и разгибание сустава, выкручивание, тяга за конечность. Реже повреждения возникают вследствие прямой травмы (удара по суставу или падения на него).
При ударах и обычных падениях, как правило, развивается изолированный вывих (реже – переломовывих). При автодорожных происшествиях, падениях с высоты и производственных травмах может наблюдаться сочетание вывиха с другими повреждениями костно-мышечной системы (переломами таза, переломами позвоночника и конечностей), черепно-мозговой травмой, тупой травмой живота, повреждением грудной клетки и травмами мочеполовой системы.
Патанатомия
Сустав – это подвижное соединение двух или более костей, покрытых синовиальной оболочкой, разделенных суставной щелью и соединенных между собой капсулой и связками. Существует несколько видов суставов (эллипсоидные, блоковидные, шаровидные, седловидные), но, вне зависимости от формы, все они образуются конгруэнтными (совпадающими по форме, дополняющими друг друга) поверхностями.
Благодаря такому строению, при движениях суставные поверхности скользят друг относительно друга, и сустав работает, как шарнир. Движение происходит за счет мышц, прикрепляющихся к костям выше и ниже сустава. Напряженная мышца тянет кость в определенном направлении, а капсула и связки удерживают суставные концы от чрезмерного смещения. При вывихе происходит взаимное смещение концов костей, образующих сустав. Поверхности перестают «совпадать», движения становятся невозможными.
Упрощенно можно выделить три основных механизма формирования вывиха. Травматический – в результате усиленной тяги мышц, прямого удара или насильственного воздействия при непрямой травме суставные концы костей чрезмерно смещаются. Воздействие оказывается слишком сильным, капсула не выдерживает и рвется, возможен также разрыв связок. Патологический – из-за различных патологических процессов прочность капсулы и связок снижается, они теряют способность удерживать суставные концы костей в правильном положении даже при незначительных воздействиях, поэтому вывих может произойти при обычных нефорсированных движениях. Врожденный – из-за аномалий развития структур сустава (костей, связок, капсулы) суставные поверхности изначально не совпадают или не удерживаются в правильном положении.
Классификация
С учетом степени смещения травматологи-ортопеды выделяют полные вывихи, при которых суставные концы полностью расходятся, и подвывихи, при которых сохраняется частичное соприкосновение суставных поверхностей.
С учетом происхождения различают:
- Врожденные вывихи – возникшие вследствие пороков развития элементов сустава. Чаще всего встречается врожденный вывих тазобедренного сустава, реже наблюдаются врожденные вывихи коленного сустава и надколенника.
- Приобретенные вывихи – возникшие вследствие травмы или заболевания. Наиболее распространенными являются травматические вывихи. Верхние конечности страдают в 7-8 раз чаще нижних.
Травматические вывихи в свою очередь подразделяются:
- С учетом давности повреждения: свежие (до 3 суток с момента травмы), несвежие (до 2 недель с момента травмы), застарелые (более 2-3 недель с момента травмы).
- С нарушением или без нарушения целостности кожных покровов и подлежащих мягких тканей: открытые и закрытые.
- С учетом наличия или отсутствия осложнений: неосложненный и осложненный – сопровождающийся повреждением нервов или сосудов, а также около- и внутрисуставными переломами.
Также выделяют невправимые вывихи – в эту группу относятся вывихи с интерпозицией мягких тканей, препятствующей закрытому вправлению, и все застарелые вывихи.
Кроме того, различают две отдельные группы патологических вывихов:
- Паралитический вывих – причиной развития становится паралич одной группы мышц, из-за которого преобладает тяга мышц-антагонистов.
- Привычный вывих – повторяющийся вывих, который возникает вследствие слабости капсулы, мышц и связок и/или изменения конфигурации суставных поверхностей. Причиной развития чаще всего становится преждевременное начало движений в суставе после вправления острого травматического вывиха. Реже привычный вывих возникает при заболеваниях, поражающих кости и связки (артрозах, остеомиелите, полиомиелите и некоторых системных болезнях, в том числе наследственного характера).
Симптомы вывиха
Острые травматические вывихи сопровождаются интенсивной болью. В момент травмы обычно слышен характерный щелчок или хлопок. Сустав деформируется, отекает, на коже в пораженной области могут появляться кровоподтеки. Активные и пассивные движения отсутствуют, при попытке пассивных движений выявляется пружинящее сопротивление. Возможно побледнение и похолодание кожных покровов ниже уровня повреждения. При повреждении или сдавлении нервных стволов пациент жалуется на онемение, покалывание и снижение чувствительности.
Диагностика
Диагноз вывиха выставляется на основании клинической картины и данных рентгенологического исследования. В некоторых случаях (обычно при осложненных вывихах) назначают МРТ или КТ сустава. При подозрении на сдавление или повреждение сосудов и нервов больного направляют на консультацию к сосудистому хирургу и нейрохирургу. Лечение проводят в условиях травмпункта или травматологического отделения. Необходимость в госпитализации определяется локализацией вывиха, отсутствием или наличием осложнений.
Лечение вывиха
Пациента с подозрением на травматический вывих необходимо как можно быстрее доставить в специализированное мед. учреждение (оптимальный вариант – в течение первых 2-3 часов), поскольку в последующем нарастающий отек и рефлекторное напряжение мышц могут затруднить вправление. Следует зафиксировать конечность, используя шину или косыночную повязку, дать больному обезболивающее и приложить холод к области повреждения. Пациентов с вывихами нижних конечностей перевозят в положении лежа, больных с вывихами верхних конечностей – в положении сидя.
Неосложненные вывихи подлежат закрытому вправлению. Свежие неосложненные вывихи мелких и средних суставов обычно вправляют под местной анестезией, вывихи крупных суставов и несвежие вывихи – под наркозом. У детей младшего возраста вправление во всех случаях осуществляется под общей анестезией. При открытых, осложненных и застарелых вывихах проводится открытое вправление.
В последующем назначается покой и накладывается иммобилизационная повязка. Срок иммобилизации определяется особенностями и локализацией вывиха. Преждевременное снятие повязки и раннее начало движений в суставе ни в коем случае не допускаются, поскольку это может привести к развитию привычного вывиха. В реабилитационном периоде назначается ЛФК, физиотерапия и массаж. Прогноз благоприятный.
Травматические вывихи
Первое место по распространенности занимает травматический вывих плеча, затем следуют вывихи пальцев и локтевого сустава. Несколько реже встречаются вывихи надколенника и тазобедренного сустава.
Травматический вывих плеча
Высокая частота патологии обусловлена особенностями строения сустава (головка плечевой кости соприкасается с суставной впадиной на небольшом протяжении и, в основном, удерживается за счет мышц, связок и особого мягкотканого образования – суставной губы), значительными нагрузками и большим объемом движений в суставе. При повреждении возникает острая боль, появляется чувство, что плечо находится не на своем месте. Плечевой сустав выглядит неестественно: головка плечевой кости не просматривается, на ее месте видна сглаженная поверхность с заостренным верхним краем. Плечо выглядит опущенным. Рука пациента обычно прижата к телу.
В зависимости от направления смещения головки выделяют три вида вывихов плечевого сустава: передний, задний и нижний. Передний вывих – самый распространенный (по различным данным возникает в 80-95% случаев). Головка смещается вперед и оказывается либо под клювовидным отростком лопатки (в этом случае возникает подклювовидный вывих), либо под ключицей (подключичный вывих). Обычно передние вывихи сопровождаются незначительным повреждением суставной губы (хрящевого валика, который является продолжением суставной впадины лопатки и помогает головке плеча удерживаться в суставе). Задний вывих развивается нечасто (менее 20-5% случаев) и сопровождается значительным повреждением суставной губы. Нижний вывих возникает очень редко. При таком повреждении головка плеча «уходит» вниз, и рука вплоть до момента вправления находится в поднятом положении.
Для подтверждения диагноза выполняют рентгенографию плечевого сустава. КТ плечевого сустава и МРТ плечевого сустава обычно не требуются, исключением являются подозрения на тяжелые повреждения мягкотканных структур и переломовывихи. Незначительное нарушение кровоснабжения и небольшое онемение конечности обычно обусловлены сдавлением сосудисто-нервных пучков и самопроизвольно исчезают после вправления вывиха. Грубые нарушения чувствительности могут свидетельствовать о повреждении нервов и являются показанием для консультации нейрохирурга.
Вправление свежих вывихов обычно проводится в травмпункте под местной анестезией. Несвежий вывих и неудачная первая попытка вправления являются показанием вправления под общим наркозом. Обычно используется способ Джанелидзе, реже – способ Кохера. После вправления руку фиксируют на три недели. В этот период назначается УВЧ для уменьшения воспалительных явлений и ЛФК (движения кисти и лучезапястного сустава). Затем иммобилизацию прекращают, в комплекс ЛФК постепенно добавляют упражнения для разработки локтевого и плечевого сустава. Следует помнить, что для заживления капсулы сустава нужно время. Слишком раннее самовольное снятие повязки (даже при отсутствии болей) может привести к формированию привычного вывиха.
Привычный вывих плеча
Обычно возникает после недолеченного острого травматического вывиха. Предрасполагающими факторами являются слабость мышц, повышенная растяжимость капсулы, слабовогнутая суставная впадина лопатки и большая шарообразная головка плеча. Привычный вывих плеча сопровождается менее интенсивным болевым синдромом и может возникать даже при незначительных воздействиях. Частота повторных вывихов сильно колеблется – от 1-2 раз в год до нескольких раз в месяц. Причиной развития является несостоятельность капсулы сустава. Требуется хирургическое лечение. Показанием к операции является 2-3 и более вывихов в течение года.
Травматические вывихи фаланг пальцев
Чаще всего развиваются при ударе по кончику пальца с приложением силы в проксимальном направлении. Возникает резкая боль и заметная видимая деформация пальца в области сустава. Движения невозможны. Отмечается нарастающий отек. Для подтверждения диагноза выполняют рентгенографию кисти. Вправление осуществляют амбулаторно, под местной анестезией. Затем накладывают гипсовую повязку и назначают УВЧ.
Травматический вывих локтевого сустава
Причиной травмы становится падение на вытянутую руку или удар по согнутой руке. В первом случае возникает задний вывих, во втором – передний. Повреждение сопровождается сильной болью и значительным отеком мягких тканей. В области локтя выявляется выраженная деформация, движения невозможны. Пульс на лучевой артерии ослаблен, часто наблюдается онемение. При задних вывихах головка лучевой кости прощупывается спереди, при передних – сзади.
Отличительной особенностью вывихов локтевого сустава является сочетание с переломами локтевой и лучевой кости, а также повреждением нервов и сосудов. Для подтверждения диагноза выполняется рентгенография локтевого сустава. По показаниям назначаются консультации нейрохирурга и сосудистого хирурга. Лечение осуществляется в условиях стационара. Тактика лечения зависит от особенностей повреждения. В большинстве случаев производится закрытая репозиция. При невозможности вправить вывих, сопоставить или удержать костные отломки (при переломовывихах) выполняется хирургическая операция.
Травматический вывих надколенника
Травма возникает вследствие падения или удара по колену в момент сокращения четырехглавой мышцы. Чаще развиваются боковые вывихи надколенника (надколенник смещается кнутри или кнаружи). Реже наблюдаются торсионные (надколенник разворачивается вокруг вертикальной оси) и горизонтальные (надколенник разворачивается вокруг горизонтальной оси и внедряется между суставными поверхностями костей, образующих коленный сустав) вывихи. Повреждение сопровождается резкой болью. Возникает деформация, появляется нарастающий отек. Колено слегка согнуто, движения невозможны. При пальпации определяется смещенный надколенник. Нередко наблюдается гемартроз.
Диагноз выставляется на основании характерной симптоматики и данных рентгенографии коленного сустава. Вправление обычно не представляет трудностей и производится под местной анестезией. Возможно также самопроизвольное вправление. При гемартрозе выполняется пункция сустава. После восстановления естественного анатомического положения надколенника на ногу накладывают лонгету на 4-6 недель. Назначают УВЧ, массаж и ЛФК.
Травматический вывих бедра
Возникает в результате непрямой травмы, обычно – при автодорожных происшествиях и падениях с высоты. В зависимости от расположения головки бедра может быть передним и задним. Вывих бедра проявляется резкой болью, отеком, деформацией пораженной области, вынужденным положением конечности и укорочением бедра. Движения невозможны. Для уточнения диагноза выполняется рентгенография тазобедренного сустава. Вправление производится под общим наркозом в условиях стационара. Затем накладывается скелетное вытяжение на 3-4 недели, назначается физиотерапия и ЛФК.
Врожденные вывихи
Самый распространенный – врожденный вывих бедра. Возникает в результате недоразвития головки бедра и суставной впадины. Чаще наблюдается у девочек. Выявляется сразу после рождения. У грудных детей проявляется ограничением отведения конечности, укорочением конечности и асимметрией кожных складок. В последующем возникает хромота, при двухстороннем вывихе – утиная походка. Диагноз подтверждается рентгенографией, КТ тазобедренного сустава и МРТ тазобедренного сустава. Лечение начинается с первых месяцев жизни. Используются специальные гипсовые повязки и шины. При неэффективности консервативного лечения рекомендуется хирургическая операция до достижения 5-летнего возраста.
Второе место по распространенности занимает врожденный вывих надколенника. По сравнению с вывихом бедра является достаточно редкой аномалией. Может быть изолированным или сочетаться с другими пороками развития нижних конечностей. Чаще наблюдается у мальчиков. Проявляется неустойчивостью при ходьбе, быстрой утомляемостью и ограничением движений в суставе. Рентгенография коленного сустава свидетельствует о недоразвитии и смещении надколенника. Вывих устраняют хирургическим путем, перемещая собственную связку надколенника.
Если лечение не проводится, в суставе, находящемся в состоянии врожденного
