Профилактика остеохондроза после 50 лет

Остеохондроз – дегенеративная патология, которая приводит к поражению хрящей межпозвоночных дисков и изменению тел позвонков. Это наиболее распространенное хроническое заболевание, которое встречается у 95% пациентов старше 60 лет. Патология развивается на фоне нарушения физиологических процессов, снижения эластичности тканей с возрастом. Остеохондроз у пожилых людей может вызывать поражение шейного, поясничного и грудного отдела позвоночника.
Причины возникновения
С возрастом во всех тканях и органах человеческого организма развиваются дегенеративные изменения. Однако в основном патологические процессы затрагивают сердечно-сосудистую систему, соединительнотканные элементы. Связочный аппарат позвоночного столба теряет упругость и эластичность, нередко развиваются кальцинаты, которые представляют собой скопления кальциевых солей. Как результат позвоночник теряет нормальную подвижность: пожилой человек не может нагнуться, повернуть голову, повернуться.
Важно! Патологические процессы затрагивают преимущественно межпозвонковые хрящи, которые имеют форму диска.
Первые признаки развития дегенеративно-дистрофических изменений возникают у людей после 40 лет. С течением времени они медленно прогрессируют. Данные процессы специалисты относят к физиологическим изменениям. Однако существует ряд провоцирующих факторов, способных значительно увеличить скорость нежелательных процессов, ухудшить состояние соединительнотканных элементов. К данным факторам относят:
- Сниженную двигательную активность;
- Чрезмерные физические нагрузки;
- Наследственную предрасположенность;
- «Сидячую» работу;
- Ожирение;
- Профессиональный спорт;
- Различные деформации позвоночника;
- Нарушение обменных процессов;
- Различные травмы позвоночного столба.
Клиническая картина
На ранней стадии остеохондроз не вызывает неприятных ощущений. Однако с течением времени пациенты отмечают развитие выраженного болевого синдрома в области поясничного, шейного или грудного отдела, который имеет зависимость с ходьбой, физическими нагрузками, подъемом тяжестей.
Остеохондроз характеризуется полиморфизмом – заболевание может приводить к развитию слабо выраженных вегетативных расстройств или грубых изменений чувствительности и двигательной активности. Специалисты выделяют такую специфическую неврологическую симптоматику:
- Развитие рефлекторного болевого синдрома. В зависимости от локализации патологического процесса развивается люмбалгия, люмбоишиалгия, цервикалгия, торакалгия, брахиалгия;
- Люмбаго. Это острый болевой синдром в области поясничного отдела позвоночного столба. Симптом развивается внезапно во время неловких движений или физической нагрузки. Характерно усиление болезненности во время кашля, чихания и движений. Состояние улучшается лишь в положении лежа;
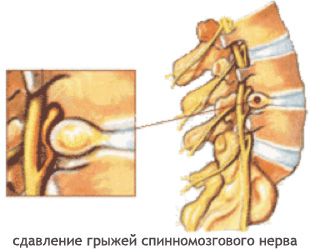
- Возникновение корешкового компрессионного синдрома. Состояние развивается на фоне грыжи межпозвоночного диска, которая представляет собой видоизмененную хрящевую ткань, вызывающую сдавливание нервных корешков.
Важно! Во время болевого синдрома пациенты отмечают ограниченную подвижность в пораженном отделе позвоночника, напряжение мускулатуры.
Виды остеохондроза
В зависимости от локализации дегенеративных изменений выделяют следующие формы заболевания:
- Остеохондроз шейного отдела. Это наиболее распространенная патология опорно-двигательного аппарата. Заболевание приводит к развитию длительной головной боли, которую невозможно купировать с помощью обычных анальгетиков. Болевой синдром локализуется в затылочной области и висках, усиливается после сна или нахождения в положении сидя. Также пациенты отмечают изменение чувствительность в руках и подвижности шеи, возникновение головокружения, шума в ушах, снижение остроты зрения, появление мушек, внезапную потерю сознания, частые приступы икоты, отрыжки.
- Остеохондроз поясничного отдела. Патология провоцирует появление боли и прострелов в ногах и области поясницы, интенсивность которых увеличивается после физической активности. Нередко возникает онемение нижних конечностей, возможен парез или паралич. Пациенты отмечают нарушение тазовых функций: развивается недержание мочи, эректильная дисфункция. Патология нередко приводит к вознокновению осложнений – нестабильные позвонки способны слетать с крестца, что приводит к повреждению внутренних органов.
- Грудной остеохондроз. Заболевание редко приводит к развитию выраженного болевого синдрома, поэтому многие пациенты не подозревают о появлении патологии. Болезненные ощущения в основном локализованы в области ребер и лопаток, верхней части живота. Первые признаки заболевания напоминают симптоматику сердечного приступа, холецистита, гастрита или язвы желудка. Характерно усиление болевого синдрома во время глубокого дыхания, кашля.
Диагностические мероприятия
Диагностика остеохондроза у пожилых людей начинается с осмотра пациента и сбора анамнеза. Большое значение имеет возраст больного, время появление симптоматики, интенсивность болевого синдрома.
Важно! Врач должен провести дифференциальную диагностику остеохондроза, потому что заболевание имеет неспецифические симптомы, напоминающие гастрит, язву желудка, стенокардию.
Комплексная диагностика предполагает проведение неврологического обследования, которое позволяет определить локализацию патологического процесса, определить выраженность чувствительных и двигательных нарушений. Дополнительно назначают инструментальные методы:
- Рентгенография позвоночного столба;
- Миелография;
- МРТ или КТ.
Особенности лечения остеохондроза
Дегенеративные процессы в организме начинают развиваться у людей старше 40 лет, поэтому у пациентов пожилого возраста редко наблюдается ранняя стадия остеохондроза. На данном этапе возможно лишь улучшить самочувствие больного, снизить скорость патологических процессов. С этой целью широко назначают комплексную терапию, которая включает медикаментозное лечение, лечебную гимнастику, физиопроцедуры.
Прием лекарственных препаратов позволяет улучшить кровоснабжение тканей, восстановить хрящевую ткань, купировать болезненные ощущения, устранить воспалительный процесс. Для этого назначают такие группы лекарственных средств:
- Нестероидные противовоспалительные препараты (Диклофенак, Нурофен, Нимесулид). Препараты позволяют эффективно устранить воспаление, болезненные ощущения, отечность. Однако при длительном приеме неселективные противовоспалительные препараты могут привести к развитию язвы желудка;
- Анальгетики. Препараты назначают для устранения интенсивного болевого синдрома;
- Хондропротекторы (Хондроксид, Структум). Препараты направлены на восстановление межпозвоночных дисков, требуют длительного приема – 12-18 месяцев;
- Крема и мази для наружного использования. Чтобы устранить болевой синдром, можно использовать местные разогревающие препараты (Капсикам, Фастум гель, средства на основе змеиного яда). Они не имеют системного действия, поэтому редко провоцируют развитие побочных реакций;
- Антидепрессанты (Амитриптилин, Флуоксетин). Препараты назначают, если болезненные ощущения сохраняются на протяжении 3 месяцев. Это поможет пациенту успокоиться, снизить интенсивность болевого синдрома;
- Пентоксифиллин. Препарат назначают для нормализации местного кровотока. Рекомендуют принимать в комплексе с никотиновой и тиоктовой кислотой;
- Мочегонные препараты (Диакарб, Фуросемид). Диуретики способствуют уменьшению отечности;
- Витамины группы В применяют для восстановления нервной системы;
- Блокады (Мильгама). Инъекции позволяют эффективно купировать выраженный болевой синдром;
- Миорелаксанты. Препараты помогают устранить спазм мускулатуры, что способствует уменьшению болезненности.
Для облегчения состояния пациента широко используют физиотерапевтические методики. Они предполагают воздействие непосредственно на пораженный участок позвоночного столба, что ускоряет выздоровление, снижает нагрузку на организм. Применяют следующие методы:
- Воздействие ультразвуком. Методика основана на воздействии ультразвукового излучения на ткани позвоночника, что способствует скорейшему выздоровлению, повышает эффективность медикаментозного лечения;
- Электрофизиотерапевтические методы: ДДТ, СМТ, электрофорез;
- Магнитотерапия. Метод приводит к ускорению обменных процессов в организме, способствует восстановлению соединительнотканных элементов;
- Лазеротерапия. Помогает устранить воспалительный процесс;
- Ударно-волновая терапия. Методика предполагает воздействие акустических волн для эффективного устранения болевого синдрома, отеков.
Важно! Пациентам пожилого возраста не рекомендуют проводить сеансы массажа в рамках терапии остеохондроза.
Специалисты рекомендуют заниматься специальной лечебной гимнастикой, плаванием, чтобы укрепить мышечный корсет, уменьшить нагрузку на позвоночный столб, улучшить местный кровоток, повысить в эластичность мышц и связочного аппарата.
Большое значение в лечении остеохондроза имеет сбалансированное и рациональное питание. Диетотерапия позволяет не только повысить результативность медикаментозного лечения, но и уменьшить негативное воздействие на позвоночник. Необходимо исключить из рациона жирные, жареные, копченые блюда, кондитерские изделия. Важно следить за достаточным поступлением жидкости в организм.
Чтобы забыть о болезненных ощущениях, сохранить подвижность позвоночника, необходимо точно следовать всем рекомендациям врача по лечению остеохондроза. Важно регулярно заниматься лечебной физкультурой, следовать принципам правильного питания. Нужно помнить, что лишь своевременная терапия под присмотром врача позволит предотвратить развитие осложнений остеохондроза, сохранить функции позвоночника.
Источник

Погорелова Любовь Николаевна
заведующая отделением общей неврологии,
врач-невролог высшей квалификационной категории
Остеохондроз и его профилактика
Забота о собственном здоровье — это непосредственная обязанность каждого, он не вправе перекладывать ее на окружающих. Ведь нередко бывает и так, что человек неправильным образом жизни, вредными привычками, гиподинамией, перееданием уже к 20-30 годам доводит себя до катастрофического состояния.
Какой бы совершенной ни была медицина, она не может избавить каждого от всех болезней. Человек — сам творец своего здоровья, за которое надо бороться. С раннего возраста необходимо вести активный образ жизни, закаливаться, заниматься физкультурой и спортом, соблюдать правила личной гигиены — словом, добиваться разумными путями подлинной гармонии здоровья.
Остеохондроз и причины его возникновения
Остеохондроз — заболевание хрящевых поверхностей костей опорно-двигательного аппарата, преимущественно позвоночника (а так же тазобедренных и коленных суставов). Остеохондроз имеет четыре стадии развития.
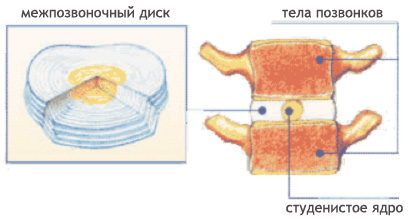
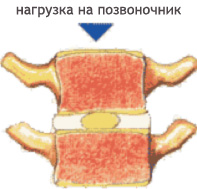
Чтобы понять суть этого заболевания, необходимо хотя бы в общих чертах разобраться в строении позвоночника. Позвонки соединены друг с другом связками и межпозвоночными дисками. Отверстия в позвонках образуют канал, в котором находится спинной мозг; его корешки, содержащие чувствительные нервные волокна, выходят между каждой парой позвонков. При сгибании позвоночника межпозвоночные диски несколько уплотняются на стороне наклона, а их ядра смещаются в противоположную сторону. Проще говоря, межпозвоночные диски — это амортизаторы, смягчающие давление на позвоночник при нагрузках. Массовая заболеваемость связана, прежде всего, с вертикальным положением человека, при котором нагрузка на позвоночник и межпозвоночные диски значительно выше, чем у животных. Если не научится правильно сидеть, стоять, лежать, то диск потеряет способность к выполнению своей функции (амортизация) и спустя некоторое время внешняя оболочка диска растрескается, и образуются грыжевые выпячивания. Они сдавливают кровеносные сосуды (что приводит к нарушению спинального кровообращения) или корешки спинного мозга, а в редких случаях и сам спинной мозг. Эти изменения сопровождаются болевыми ощущениями и рефлекторным напряжением мышц спины.
ОДНА ИЗ САМЫХ ЧАСТЫХ ПРИЧИН БОЛЕЙ В СПИНЕ — ОСТЕОХОНДРОЗ ПОЗВОНОЧНИКА С ПОРАЖЕНИЕМ МЕЖПОЗВОНОЧНЫХ ДИСКОВ
Тела позвонков на разрезе
| Амортизирующая функция межпозвоночного диска
|
Осложнение остеохондроза позвоночника — грыжа межпозвоночного диска
| При остеохондрозе диски теряют упругость, расплющиваются, растрескиваются
|
По статистике чуть ли не каждый второй человек в возрасте от 25 до 55 лет страдает остеохондрозом. Но в основном люди начинают чувствовать проявления остеохондроза после 35 лет. Развитию и обострению остеохондроза позвоночника способствуют статические и динамические перегрузки, а также вибрация.
Это может быть вызвано:
- работой, связанной с частыми изменениями положения туловища — сгибаниями и разгибаниями, поворотами, рывковыми движениями,
- подниманием тяжелых грузов,
- неправильной позой в положении стоя, сидя, лежа и при переноске тяжестей,
- занятиями физкультурой и спортом без учета влияния больших физических нагрузок,
- неблагоприятными метеоусловиями — низкая температура при большой влажности воздуха.
Но нельзя сказать, что если вы будете в точности следовать всем указаниям, то остеохондроз вам не грозит. Ведь причиной возникновения этого заболевания могут быть травматические повреждения.
ВИДЫ ОСТЕОХОНДРОЗА
По локализации различают шейный, грудной, поясничный, крестцовый и распространенный остеохондроз. Чаще всего диагностируется поясничный остеохондроз (свыше 50% случаев), шейный (более 25%) и распространенный (около 12%).
Остеохондроз шейного отдела позвоночника
Родители часто говорят расхожую фразу, обращенную к малышам: «Не верти головой!». Врачи призывают к обратному: «непременно вертите головой». В любом возрасте. Только так вы сможете избежать опасного заболевания — остеохондроза шейного отдела позвоночника.
Шея предназначена природой не только для того, чтобы удерживать голову и поворачивать ее в разные стороны, что, кстати, с годами для людей нетренированных, не следящих за своим здоровьем, становится делом довольно сложным. Через область шеи проходят спинной мозг, артерии, питающие головной мозг, нервные корешки и стволы, осуществляющие нервную связь с руками, сердцем, легкими.
Жалобы при этом виде остеохондроза самые разнообразные: боли в сердце, головные боли, головокружение с кратковременной потерей сознания (из-за нарушений кровоснабжения головного мозга), боли в плечевом суставе или по всей руке.
Остеохондроз грудного отдела позвоночника
Боль, возникающая время от времени в грудном отделе позвоночника, знакома каждому, кто занимается тяжелым физическим трудом. Как правило, эти болезненные, неприятные ощущения служат первым признаком того, что в организме начинает развиваться достаточно неприятное заболевание – остеохондроз грудного отдела позвоночника. Часто этот недуг поражает лиц, так называемых сидячих профессий: конструкторов, операторов ЭВМ, водителей автомашин.
Но совсем необязательно, что у вас, даже если вы каждый день перетаскиваете тяжелые предметы или вынуждены долгие часы сидеть за письменным столом, будет остеохондроз.
Надежная преграда болезни — правильная осанка. Спину при ходьбе старайтесь держать прямой, плечи — расправленными. Формировать осанку, как вы сами понимаете, надо с раннего возраста. Но можно этим заняться и в 30, и в 40 лет. Вот уж действительно — лучше поздно, чем никогда!
Остеохондроз поясничного отдела позвоночника
Вначале возникают тупые боли в области поясницы и в ногах, затем обычно отмечаются онемение конечностей, значительное увеличение болей при резких движениях туловищем, при тряске.
ПРОФИЛАКТИКА
Профилактика остеохондроза шейного отдела позвоночника
Выполнение упражнений в течение длительного времени — надежная профилактика остеохондроза шейного отдела позвоночника. Вот ряд упражнений для профилактики этого вида остеохондроза:
- Надавите лбом на ладонь и напрягите мышцы шеи. Упражнение выполните 3 раза по 7 секунд. Затем на ладонь надавите затылком также 3 раза по 7 секунд.
- Напрягая мышцы шеи, надавите левым виском на левую ладонь (3 раза по 7 секунд), а затем правым виском надавите на правую ладонь (3 раза по 7 секунд).
- Голову слегка запрокиньте назад. Преодолевая сопротивление напряженных мышц шеи, прижмите подбородок к яремной ямке. Выполните упражнение не менее 5 раз.
- Голову и плечи держите прямо. Медленно поверните голову максимально вправо (5 раз). Столько же раз выполните движение влево.
- Подбородок опустите к шее. Поверните голову сначала 5 раз вправо, а затем 5 раз влево.
- Голову запрокиньте назад. Постарайтесь коснуться правым ухом правого плеча (5 раз). Выполните это же движение, стараясь левым ухом коснуться левого плеча (5 раз).
Эти упражнения рекомендуется включать в утреннюю гигиеническую гимнастику, а также выполнять их в течение рабочего дня. Делать их можно и сидя и стоя. Однако совершать круговые вращательные движения головой нельзя ни в коем случае. Это может привести к травме.
Профилактика остеохондроза грудного отдела позвоночника
Если вы к тому же будете регулярно выполнять упражнения (указанные ниже) развивающие и поддерживающие тонус мышц спины и живота, обеспечивающие нормальную подвижность всех сегментов грудного отдела позвоночника, то остеохондрозу вас не одолеть.
- И.п. – стоя; делая вдох, встаньте прямо, руки вниз, ноги вместе. Вытяните руки вверх — выдох. Прогнитесь назад и сделайте глубокий вдох. Затем опустите руки, наклонитесь вперед, чуть скруглив спину, опустите плечи и голову — выдох. Повторите 8 — 10 раз.
- И.п. – сидя на стуле. Заведите руки за голову — вдох, максимально прогнитесь назад 3 — 5 раз, опираясь лопатками о спинку стула, — выдох.
- И.п. – встаньте на четвереньки. Максимально прогните спину и задержитесь на 2 — 3 секунды в этом положении. Голову держите прямо. Вернитесь в и.п. и снова проделайте то же упражнение 5 — 7 раз.
- И.п. – лягте на живот и упритесь руками в пол. Силой максимально прогнитесь назад, стараясь оторвать корпус от пола.
- И.п. – лежа на животе, руки вдоль тела. Прогнитесь в грудном отделе позвоночника, пытаясь максимально поднять вверх голову и ноги.
Эти упражнения, разгружающие грудной отдел позвоночника, советуют выполнять на протяжении дня во время коротких перерывов в работе. В упражнениях с 3 по 5-е дыхание произвольное. 4-е и 5-е упражнения выполняйте 5 — 8 раз. Эти упражнения можно включать в утреннюю гимнастику. Очень полезно выполнить несколько движений после работы. Главное, чтобы профилактический комплекс вы делали ежедневно, тогда вы надежно застрахуете себя от остеохондроза.
ОРТОПЕДИЧЕСКИЙ РЕЖИМ
Как правильно сидеть
- избегайте слишком мягкой мебели — она не для вас. Чтобы масса тела чрезмерно не давила на позвоночник, корпус должен поддерживаться седалищными буграми, а это возможно только на жестких сиденьях.
- к той мебели, на которой вам приходится сидеть подолгу, предъявляются следующие требования: высота стула, кресла должна соответствовать длине голени — надо чтобы нога упиралась в пол; для людей маленького роста рекомендуется подставить под ноги скамеечку; максимальная глубина сиденья приблизительно 2/3 длины бедер.
- под столом должно быть достаточное пространство для ног, чтобы их не надо было сильно сгибать.
- если вы вынуждены долго сидеть, старайтесь примерно каждые 15 — 20 мин. немного размяться, поменять положение ног.
- следите за тем, чтобы спина плотно прилегала к спинке стула.
- сидите прямо, не сильно наклоняя голову и не сгибая туловище, чтобы не напрягать мышцы тела.
- если по роду деятельности вам приходится подолгу ежедневно читать, сделайте приспособление на столе (пюпитр) поддерживающее книгу на достаточной высоте и наклонно к столу, чтобы верхнюю часть туловища вам не надо было наклонять вперед.
- за рулем автомобиля старайтесь сидеть без напряжения. Важно чтобы спина имела хорошую опору. Для этого между поясницей и спинкой кресла положите тонкий валик, что позволит сохранить поясничный сгиб. Голову держите прямо. После нескольких часов вождения выйдите из машины и сделайте элементарные гимнастические упражнения: повороты, наклоны, приседания — по 8-10 раз каждое.
- перед экраном телевизора не сидите и не лежите долго в одной позе. Периодически меняйте ее, вставайте, чтобы поразмяться. Посидели 1-1,5 часа, откиньтесь на спинку стула или кресла, расслабьте мышцы, сделайте несколько глубоких вдохов.
Как правильно стоять
Когда человек долго стоит, позвоночник испытывает значительные нагрузки, особенно поясничный его отдел.
- меняйте позу через каждые 10-15 мин., опираясь при этом то на одну то на другую ногу, это уменьшит нагрузку на позвоночник.
- если есть возможность, ходите на месте, двигайтесь.
- время от времени прогибайтесь назад, вытянув руки вверх, сделайте глубокий вдох. Этим можно несколько снять усталость с мышц плечевого пояса, шеи, затылка, спины.
- если вы моете посуду, гладите белье, попеременно ставьте то одну, то другую ногу на небольшую скамеечку или ящик. Страдающим остеохондрозом гладить лучше сидя или поставив гладильную доску так, чтобы не приходилось низко наклоняться.
- во время уборки квартиры, работая с пылесосом, также старайтесь низко не наклоняться, лучше удлините шланг дополнительными трубками. Убирая под кроватью, под столом встаньте на одно колено.
- чтобы поднять предмет с пола опуститесь на корточки или наклонитесь, согнув колени и опираясь рукой о стул или стол. Так вы не перегружаете поясничный отдел позвоночника.
Как правильно лежать
Спать лучше не на мягкой постели, но и не на досках. Постель должна быть полужесткой, чтобы тело, когда человек лежит на спине, сохраняло физиологические изгибы (шейный лордоз, грудной кифоз и поясничный лордоз). Для этого:
- на всю ширину кровати или дивана положите щит, а сверху поролон толщиной 5-8 см. Накройте его шерстяным одеялом и стелите простыню.
- при отдаче боли в ногу можно под коленный сустав подкладывать валик из пледа — это уменьшает растяжение седалищного нерва и снимает боль в ноге.
- когда болит спина, многие пациенты предпочитают спать на животе. Чтобы поясница сильно не прогибалась, что вызывает еще большую боль, под низ живота подкладывайте небольшую подушку.
- любителям сна на боку можно спать, положив одну ногу на другую, а руку — под голову.
Встать с постели утром больным с острыми проявлениями остеохондроза бывает очень трудно. Поступайте так:
- сначала сделайте несколько простых упражнений руками и ногами;
- затем если вы спите на спине, повернитесь на живот;
- опустите одну ногу на пол;
- опираясь на эту ногу и руки, перенесите вес тела на колено и постепенно вставайте, не делая резких движений.
И еще один совет. Тем, кто любит баню, предпочтительнее сухой пар (сауна), а во время обострения и от сауны придется отказаться.
Как правильно поднимать и перемещать тяжести
Одна из основных причин обострения остеохондроза и образования грыж межпозвоночного диска, особенно в пояснично-крестцовом отделе — подъем и перенос тяжестей. Остро, неожиданно возникает боль в пояснице в тех случаях, когда поднимают тяжести резко, рывком, а затем переносят тяжелый предмет в сторону, поворачивая при этом туловище.
Как правильно переносить тяжести
- тяжелую ношу не носите в одной руке, особенно на большое расстояние, чтобы не перегружать позвоночник, разделите груз и несите его в обеих руках. Недопустимо держать тяжесть, резко сгибаться и разгибаться (наклоняться назад).
- вообще больному с остеохондрозом поднимать и переносить тяжести более 15 кг нежелательно. Советуем приобрести тележку или сумку на колесиках.
- для переноски тяжестей на значительные расстояния очень удобен рюкзак с широкими лямками. Вес полного рюкзака распределяется на вес позвоночника, да и руки остаются свободными.
Как правильно поднимать тяжести
- наденьте, если у вас есть, пояс штангиста или любой широкий пояс;
- присядьте на корточки, при этом спина должна быть прямой, шея выпрямлена;
- ухватив двумя руками тяжесть, поднимайтесь, не сгибая спину.
И в заключение, самый важный совет. Если возникла острая боль в любом отделе позвоночника, не стоит заниматься самолечением таблетками и мазями. Обратитесь за помощью к квалифицированному неврологу — следует установить точный диагноз, снять болевой синдром и разработать план дальнейшего лечения.
Источник