Псориатический артрит карандаш в стакане
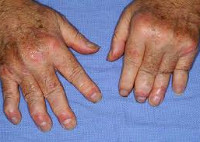
Псориатический артрит – это хроническое прогрессирующее заболевание, возникновение которого ассоциировано с псориазом. Патологический процесс при этом проявляется в виде эрозивного артрита, внутрисуставного остеолиза и спондилоартрита.
У кого чаще возникает псориатический артрит?
Патология возникает не у всех пациентов с псориазом, а только у 10% заболевших. Болезнь начинается в среднем и молодом возрасте (от 20 до 50 лет), часто приводит к инвалидности. Ее возникновение не связано с полом пациента, цветом кожи или родом его занятий.
В детстве псориазная артропатия встречается редко, а если и появляется, то скорее всего является дебютом ювенильного ревматоидного артрита (ЮРА).
Причины возникновения заболевания
Основную причину возникновения болезни пока обнаружить не удалось. Ученые всего мира выделяют целый ряд факторов, предрасполагающих к развитию псориатического артрита:
- наследственная предрасположенность – существуют так называемые «гены псориаза», которые отвечают за развитие болезни. Также доказана связь между появлением болезни и антигенной системой HLA;
- инфекционные агенты – бактериальная (стафилококк, стрептококк), вирусная (ретровирусы, особенно ВИЧ) и грибковая инфекция;
- нарушение гормонального баланса – пубертатный период и менопауза;
- болезни пищеварительной системы – гастриты, холециститы, дисбактериоз кишечника;
- стрессы, психоэмоциональная перегрузка, хроническое переутомление;
- прием некоторых лекарственных веществ – препараты лития (Оксибат, Литонит), бета-адреноблокаторы (метопролол, бисопролол), аминохинолиновые препараты (Делагил, Плаквенил).
Как классифицируют псориазный артрит?
По МКБ-10:
- дистальная межфаланговая псориатическая артропатия – М07.0;
- мутилирующий артрит – М07.1;
- псориатический спондилит – М07.2;
- другие псориатические артропатии – М07.3.
По локализации:
- ассиметричный олигоартрит – воспаляются 1-3 крупных сустава (коленный, локтевой, плечевой);
- артрит дистальных межфаланговых суставов;
- симметричный ревматоидоподобный артрит – поражает мелкие суставы кистей рук, часто сочетается с обнаружением в крови ревматоидного фактора;
- мутилирующий артрит – происходит рассасывание костной ткани, пальцы искривляются и укорачиваются, множественные подвывихи суставов;
- псориатический спондилит – поражение межпозвоночных и подвздошно-крестцовых сочленений.
По распространенности:
- с системными проявлениями – лимфаденопатия, кардит, пороки сердца, неспецифический реактивный гепатит, цирроз печени, амилоидоз, диффузный гломерулонефрит, увеит, уретрит, полиневрит, синдром Рейно;
- локализованный – поражает исключительно суставы.
По течению:
- острое;
- подострое;
- хроническое.
Клинические формы:
- тяжелая;
- обычная;
- злокачественная;
- в сочетании с диффузными заболеваниями соединительной ткани (системная красная волчанка, склеродермия);
- с ревматизмом;
- совместно с болезнью Рейтера;
- с подагрой.
Как проявляется заболевание?
Псориатический артрит может возникать после появления кожной формы псориаза, одновременно с ней либо раньше кожной формы.
Началу заболевания обычно предшествует продромальный период, когда еще нет проявлений артрита, но появляется общая слабость, недомогание, нарушение сна, мышечные боли, субфебрильная лихорадка, потеря массы тела.
Какие суставы чаще всего поражаются:
- дистальные межфаланговые кистей и стоп;
- пястнофаланговые и плюснефаланговые;
- височно-нижнечелюстные;
- лучезапястные;
- голеностопные;
- коленные.
Основные признаки псориатического артрита:
- острое начало с лихорадкой, ознобом;
- интенсивная боль в месте поражения на протяжении дня;
- ассиметричное поражение суставов;
- деформация пальцев в виде «редиски» и «сосиски»;
- гиперемия и цианоз кожи над местом поражения;
- отек окружающих тканей;
- дактилит – поражение всех тканей пальца;
- ахиллобурсит (воспаление суставной сумки);
- энтезиты и энтезопатии (воспаление связок и мест их прикрепления);
- поражение малоподвижных суставов (грудино-ключичных, лопаточно-ключичных);
- мутиляция (расплавление) костной ткани;
- вовлечение в патологический процесс межпозвоночных сочленений.
Как выявить патологию?
Диагностика псориатического артрита включает в себя целый ряд инструментальных и клинических исследований:
| Общий анализ крови | Увеличение числа лейкоцитов, уменьшение лимфоцитов, повышение СОЭ, анемия, снижение гематокрита |
| Биохимический анализ крови | Выявление острофазовых белков (С-реактивный белок, сиаловые кислоты, серомукоид), повышение уровня иммуноглобулинов; в 5% случаях выявляется ревматоидный фактор |
| Рентгенография сустава | Эрозии, стачивание фаланг пальцев по типу «карандаша в стакане воды», «осевое поражение» суставов, костные разрастания вокруг места воспаления, остеолиз костной ткани, анкилоз межпозвонковых суставов |
| Пункция воспаленного сустава | В суставной жидкости выявляется повышенное число белых кровяных телец, белок, антитела |
Как отличить псориазный артрит от других артропатий?
| Признак болезни | Псориатический артрит | Ревматоидный артрит | Остеоартроз | Болезнь Бехтерева |
|---|---|---|---|---|
| Симметричность заболевания | Асимметричный | Симметричный | Асимметричный | |
| Поражение дистальных межфаланговых суставов | Есть | Не наблюдается | Есть | Не наблюдается |
| Сакроилеит | Есть, асимметричный | Не наблюдается | Есть, симметричный | |
| Скованность суставов | Редко | Всегда | Возможна кратковременная | Часто |
| Соотношение развития у мужчин/ женщин | 1:1 | 1:3 | 1:2 | 3:1 |
| Энтезиты | Всегда | Не наблюдается | Всегда | |
| Ревматоидный фактор | В 5% случаях | При серопозитивных формах | Не наблюдается | |
| Изменения на рентгенограмме | Эрозии, стачивание фаланг пальцев по типу «карандаша в стакане воды», «осевое поражение» суставов, костные разрастания вокруг места воспаления, остеолиз костной ткани, анкилоз межпозвонковых суставов | Эрозии, околосуставной остеопороз | Остеофиты, эрозии межфаланговых дистальных суставов | Квадратизация тел позвонков, симметричные синдесмофиты |
Лечение псориатического артрита
Лечение заболевания должно охватывать как суставные, так и внесуставные его проявления. Перед началом терапии пациенту должен быть проведен полный комплекс диагностических исследований и консультаций смежных специалистов (кардиолог, офтальмолог, эндокринолог, травматолог-ортопед).
Стандартная лекарственная терапия включает в себя следующие препараты:
| Группа препаратов | Основные представители |
|---|---|
| Болеутоляющие и противовоспалительные вещества | Диклофенак натрия, ибупрофен, нимесулид, целекоксиб, кеторолак, дексалгин в виде таблеток, мазей, уколов |
| Глюкокортикостероиды | Системного или локального (вводятся непосредственно в место воспаления) действия – преднизолон, дипроспан, солу-медрол |
| Салазопроизводные | Сульфасалазин, салазопиридазин |
| Препараты золота | Тауредон, ауранофин |
| Ароматические ретиноиды | Этретинат, ацитретин |
| Цитостатики | Метотрексат, циклоспорин, лефлуномид |
| Антиагреганты | Пентоксифиллин, дипиридамол для улучшения микроциркуляции в месте воспаления |
| Антикоагулянты | Гепаринотерапия, низкомолекулярные гепарины нормализуют реологические свойства крови |
В настоящее время проводятся исследования эффективности нового вида лекарственных веществ – ингибиторы ФНО-α, в частности, инфликсимаба.
Эффективно облегчает течение болезни эфферентные методы терапии – плазмаферез, аферез.
Немедикаментозные методы лечения:
- индивидуально подобранный комплекс лечебной гимнастики;
- дозированная ходьба;
- сероводородные и радоновые ванны;
- фотохимиотерапия или ПУВА-терапия;
- магнитотерапия;
- транскутанная лазеротерапия;
- электро- и фонофорез.
При грубых нарушениях функции сустава показано хирургическое лечение (эндопротезирование, реконструктивные операции). Также в лечении патологии имеет место артроскопическая синовэктомия.
Источник
Псориатический артрит – воспалительное поражение суставов, связанное с псориазом. Артрит развивается у 10–30% больных псориазом.
Этиология и патогенез
Существует генетическая предрасположенность к заболеванию. Примерно у 40% больных с псориазом и псориатическим артритом выявляются случаи этих заболеваний у родственников 1–й степени родства.
Важность наследственности в происхождении псориатического артрита находит свое подтверждение и при анализе результатов изучения антигенов гистосовместимости (HLA) и обнаружения их связи с клиническими проявлениями заболевания. Экспрессия HLA-B17, HLA-DQ2 и HLA-B27 коррелирует с развитием псориатического сакроилеита, HLA-B13, HLA-Bw62 и HLA-DR7 – с псориатическим артритом периферических суставов.
Определенную роль в развитии заболевания могут играть внешние факторы (стрептококковая инфекция и травмы), иммунные комплексы, снижение активности Т-супрессоров, активация комплемента, нарушение функции фибробластов и нейтрофилов.
Симптомы
Поражение суставов у большинства больных развивается через много лет от начала псориаза, реже артрит и псориаз развиваются одновременно, и очень редко появлению псориатических бляшек предшествует артрит. Выделяют три основных варианта псориатического артрита: асимметричный, симметричный ревматоидоподобный и аксиальный (спондилит или сакроилеит).
Асимметричный артрит характеризуется поражением проксимальных и межфаланговых суставов, приводящим к «сосискообразной» деформации пальцев. Иногда поражаются коленные, тазобедренные и голеностопные суставы. Характерно развитие ониходистрофии, проявляющейся онихомикозом, появлением бороздок и точечных углублений на ногтях.
Симметричный ревматоидоподобный артрит начинается обычно одновременно с псориазом. Поражаются крупные суставы, проксимальные и дистальные межфаланговые, плюснефаланговые и грудино-ключичные суставы. У 25% больных в крови находят ревматоидный фактор, ревматоидные узелки отсутствуют.
Аксиальная форма часто сочетается с артритом периферических суставов и обычно развивается у мужчин через несколько лет после начала псориаза. У больных появляются скованность и боль в пояснице, затем постепенно у половины из них формируется асимметричные синдесмофиты. Характерны энтезопатии в местах прикрепления ахиллова сухожилия и подошвенного апоневроза к пяточной кости.
Кроме этих вариантов артрита выделяют артрит межфаланговых суставов, характеризующийся покраснением и отечностью суставов с типичным поражением ногтей, и мутилирующий артрит, при котором развивается остеолиз в суставах пальцев. На конечной стадии этой формы артрита развиваются синдром «телескопических пальцев» и анкилоз.
Диагностика
В общем анализе крови выявляют у некоторых больных признаки хронического воспаления (гипохромную анемию, тромбоцитоз, повышение СОЭ, С-реактивный белок). Ревматоидный фактор находят примерно у 25% больных. Возможно повышение уровня IgA у больных с симметричным артритом.
При рентгенологическом исследовании выявляют эрозии дистальных межфаланговых суставов, сужение суставных щелей. Характерным рентгенологическим признаком псориатического артрита является симптом «карандаш в стакане», характеризующийся остеолизом, расширением основания дистальной фаланги, в которую входит конусообразная головка средней фаланги. При аксиальной форме обычно обнаруживают асимметричный или односторонний сакроилеит и неоднородные некраевые синдесмофиты.
Необходимо диагностировать псориаз, на фоне которого развился артрит. Основное значение для диагностики имеет обнаружение псориатических бляшек, которые не всегда имеют большие размеры и могут располагаться на волосистой части головы, в пупке и ягодичных складках. Ониходистрофия при неосложненном псориазе встречается редко. Типичные поражения кожи или ногтей и заболевание позвоночника свидетельствуют о псориатическом артрите.
Подтверждается диагноз особенностями клинического течения артрита без выраженных изменений в крови и рентгенологическими данными (эрозии дистальных межфаланговых суставов, асимметричный сакроилеит и синдесмофиты).
Дифференциальная диагностика:
- Псориатический артрит дифференцируют с ревматоидным артритом, в отличие от которого при псориазе редко обнаруживают ревматоидный фактор, артрит асимметричный, возможно развитие ирита и энтезопатии и носительство HLA-B27.
- Синдром Рейтера сопровождается развитием дактилита. Но в отличие от псориатического артрита синдром Рейтера развивается обычно у молодых мужчин, поражение суставов при нем сочетается с уретритом, конъюнктивитом и бленорейной кератодермией. Деструкция суставов обычно отсутствует.
Лечение
Основными лекарственными средствами при лечении псориатического артрита являются нестероидные противовоспалительные средства (НПВС), позволяющие уменьшить и воспаление, и боль. При отсутствии эффекта от НПВС применяют препараты второй линии (базисные препараты). Назначают гидроксихлорин, который эффективен при артрите, но может вызвать обострение псориаза.
При тяжелом течении артрита применяют метотрексат внутрь в дозе 5–25 мг/нед, одновременно для профилактики угнетения кроветворения назначают фолиевую кислоту внутрь в дозе 1 мг/сут. При псориатическом артрите эффективны препараты золота в/м в дозе 50 мг/нед, циклоспорин в дозе 2–5 мг/кг/сут, сульфасалазин в дозе 0,5–1,0 г 4 раза в сутки.
Для сохранения подвижности суставов и мышечной силы целесообразно проведение физиотерапии и ЛФК. Обязательным компонентом лечения должно быть обучение больного, которого необходимо информировать о хроническом характере болезни с чередованием обострений и возможности сохранения функциональной активности.
Источник
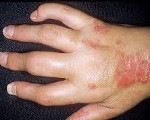
Псориатический артрит (псориатическая артропатия) – ассоциированное с кожной формой псориаза воспалительное поражение суставов. Псориатический артрит характеризуется наличием кожных бляшек, артралгиями, скованностью суставов, болями в позвоночнике, миалгиями, последующей деформацией позвонков и суставов. Псориатическая артропатия диагностируется преимущественно по клиническим и рентгенологическим признакам. Лечение псориатического артрита проводится длительно и системно с помощью противовоспалительных, сосудистых средств, хондропротекторов, физиотерапии, реабилитационных мероприятий. Прогрессирующее течение псориатического артрита приводит к инвалидизации пациента.
Общие сведения
Псориатический артрит сопровождает течение псориаза у 5-7% пациентов; реже клиника артрита предшествует кожным проявлениям. Этиологические факторы псориатического артрита неизвестны. Среди причин рассматриваются аутоиммунные и генетические механизмы, средовые факторы, в частности, инфекции. В пользу наследственной теории псориатического артрита свидетельствует выявление у 40% ближайших родственников пациентов с псориазом суставного синдрома. Включение механизмов иммунной реактивности при псориатическом артрите находит подтверждение в лабораторных тестах. Предполагается участие вирусных и бактериальных агентов в развитии псориатического артрита.
Факторами, предрасполагающими к возникновению псориатической артропатии, относятся наличие подтвержденного псориаза, наследственная склонность, возраст от 30 до 50 лет.

Псориатический артрит
Классификация псориатического артрита
Классифицируют пять форм клинического течения псориатического артрита:
- олигоартрит с асимметричным вовлечением суставов;
- артрит, поражающий дистальные межфаланговые суставы;
- ревматоидоподобный симметричный артрит;
- мутилирующая форма артрита с тяжелой необратимой деформацией суставов;
- спондилит.
Симптомы псориатического артрита
У большей части пациентов (70%) суставный синдром развивается вслед за кожными проявлениями псориаза; в других случаях (около 20%) предшествует поражению кожи; в остальных 10% – появление кожных и суставных симптомов совпадает по времени. Псориатический артрит может развиваться постепенно с общей слабости, артралгии, миалгии либо внезапно – с острого артрита с резкими болями и отечностью суставов. В начальном периоде отмечается заинтересованность межфаланговых суставов пальцев рук, плюсне- и пястно-фаланговых, коленных, плечевых суставов.
Суставные боли при псориатическом артрите сильнее в покое и по ночам; характерная утренняя скованность и боль уменьшаются в течение дня и при движении. Олигоартрит с асимметричным вовлечением суставов составляет наиболее частую клиническую форму псориатического артрита. Отличается поражением не более 4-х суставов стоп и кистей, «сосископодобном» опуханием пальцев, развитием тендовагинита сгибателей, багрово-синюшной окраской кожи над суставами. Артрит, поражающий дистальные межфаланговые суставы, характеризуется наиболее типичной клиникой псориатического артрита.
Ревматоидоподобный симметричный артрит захватывает от 5 и более суставов (межфаланговых, пястно-фаланговых); приводит к беспорядочной деформации суставов и разнонаправленности длинных осей пальцев. Мутилирующая форма псориатического артрита вызывает подвывихи, необратимую деформацию и укорочение пальцев стоп и кистей за счет остеолиза мелких костей. Данный вариант течения псориатического артрита нередко встречается у пациентов с тяжелой кожной симптоматикой и сочетается со спондилоартритом. Спондилит – форма псориатического артрита, поражающая различные отделы позвоночника. Псориатический спондилит может наблюдаться изолированно или в сочетании с поражением суставов конечностей.
Различные варианты течения псориатического артрита могут сопровождаться мышечными и фасциальными болями, поражением акромиально-ключичных и грудинно-ключичных, сочленений, ахиллобурситом, поражением глаз (иридоциклитом, конъюнктивитом), реже — амилоидозом почек. Злокачественное развитие псориатического артрита включает тяжелые поражения кожи и позвоночника, генерализованный полиартрит и лимфаденопатию, лихорадку по гектическому типу, кахексию, вовлечение висцеральных органов, глаз, нервной системы.
Диагностика псориатического артрита
При подозрении на псориатический артрит пациенту необходима консультация ревматолога и дерматолога.
Специфическими критериями диагностики псориатического артрита являются: заинтересованность пальцев стоп и кистей с одновременным поражением нескольких суставов; диффузная припухлость и деформация пальцев; поражение первых пальцев стоп; талалгии; псориатические бляшки на коже и изменения ногтей; случаи семейного псориаза; наличие рентгенологических признаков; проявления сакроилеита; отрицательный тест на ревматоидный фактор. Обязательным критерием является псориатический анамнез у пациента или родственников.
В периферической крови при псориатическом артрите определяется лейкоцитоз, гипохромная анемия, нарастание СОЭ; в венозной крови – увеличение уровня сиаловых кислот, серомукоида, фибриногена, γ- и α2-глобулинов. Для псориатического артрита характерен отрицательный результат исследования крови на РФ, обнаружение иммуноглобулинов в синовиальных оболочках и коже, нарастание в крови уровней IgA и IgG, определение ЦИК. При исследовании синовиального выпота обнаруживается повышенный цитоз и нейтрофилез, рыхлость муцинового сгустка, низкая вязкость суставной жидкости.
На рентгенографии суставов при псориатическом артрите выявляются эрозирование суставной поверхности заинтересованной кости, уменьшение ширины суставной щели; признаки остеопороза, остеолиза с разноосевым смещением костей пальцев, анкилоза суставов, паравертебральной кальцификации. При необходимости проводится артроскопия и диагностическая пункция сустава.
Лечение псориатического артрита
Специфическая терапия псориатического артрита отсутствует, в связи с чем лечение ориентировано на уменьшение явлений воспаления, боли и предотвращение потери функции сустава. Препаратами основного ряда при псориатическом артрите служат НПВС (диклофенак, пироксикам, индометацин, ибупрофен). В случае их плохой переносимости, осложнений со стороны почек, ЖКТ, обострения кожного псориаза целесообразно назначение селективных ингибиторов ЦОГ-2 (мелоксикама, нимесулида, целекоксиба). Выраженная скованность суставов устраняется назначением миорелаксантов ( толперизона гидрохлорида, баклофена, тизанидина).
В системную терапию псориатического артрита включается прием глюкокортикоидов. Для достижения быстрого и выраженного эффекта (уменьшения боли, увеличения амплитуды движений) возможно внутрисуставное введение глюкокортикостероидов. К базисным препаратам, модифицирующим течение псориатического артрита, относятся метотрексат, лефлуномид, сульфасалазин, колхицин, микофенолата мофетил и др. Механизм их действия направлен на предупреждение поражения здоровых суставов. Базисные препараты применяются совместно с НПВС под контролем переносимости. При тяжелых формах псориатического артрита проводится иммуносупрессивная терапия азатиоприном, циклоспорином; моноклональными антителами к ФНО-α — инфликсимабом, этанерцептом.
Использование экстракорпоральной гемокоррекции (плазмафереза, гемосорбции, мембранного плазмафереза и др.), а также ВЛОК и УФОК при псориатическом артрите показано для снижения активности заболевания, увеличения периодов ремиссии, сокращения сроков лекарственного лечения.
Эффективным физиотерапевтическим методом при псориатическом артрите является ПУВА-терапия (фотохимиотерапия), включающая пероральный прием фотосенсибилизирующего препарата с последующим наружным облучением УФ-лучами. В комплексе физиотерапевтического лечения при псориатическом артрите проводятся сеансы магнитотерапии, транскутанной лазеротерапии, электрофореза, фонофореза с глюкокортикостероидами, р-ром диметилсульфоксида, ЛФК. Грубые деформации и анкилозы с необратимыми нарушениями функций суставов являются показаниями к эндопротезированию суставов.
Прогноз и профилактика псориатического артрита
Течение псориатического артрита хроническое с высокой вероятностью инвалидизирующего исхода. Современные методы терапии позволяют добиваться ремиссии и снижать темпы прогрессирования болезни. Отягощают прогноз развитие псориатического артрита в детском и молодом возрасте, тяжелая форма кожного псориаза, полиартикулярные поражения.
Ввиду неизученности этиологии псориатического артрита предупредить заболевание невозможно. К мерам вторичной профилактики относятся систематическая противорецидивная терапия и врачебный контроль с целью сохранения функциональности суставов.
Источник
