Псориатический артрит пальцев ног


Дата публикации: 13.06.2018
Дата проверки статьи: 02.12.2019
Псориатический артрит — это хроническая патология пациентов, у которых наблюдается псориаз. Выражается в развитии и длительном течении воспалительных процессов в суставах, связках и костях тела. Локация поражения — стопы, кисти, пальцы рук и ног, фаланги. Возникает из-за повреждений кожи, расстройств работы внутренних органов, наследственности и других факторов. Болезнь невозможно полностью вылечить, но при помощи лечебных и профилактических процедур можно ослабить симптоматику и облегчить общее состояние больного.
Симптомы псориатического артрита
Псориатическая форма схожа в проявлениях с ревматоидной — нарушается подвижность суставов, происходит разрушение костно-хрящевых тканей. Другие признаки заболевания:
- припухлость и болезненность суставов;
- синюшность или покраснение кожи;
- отёчность пальцев, рук и ног;
- впадины и опухоли на ступнях;
- боль в пояснице и крестцовом отделе позвоночника;
- появление спондилитов и повреждений позвоночника;
- воспаления крестцово-подвздошного сустава;
- снижение двигательных способностей;
- тугоподвижность и хруст в суставах;
- воспаления глаз, горла, лёгких;
- затруднения дыхания, кашель;
- повышенная температура кожи;
- угревая сыпь по телу;
- сухость кожных покровов;
- изменение размеров пальцев;
- белые или красные бляшки на коже;
- кровоподтёки, кожный зуд;
- пожелтение ногтей.
Главная причина появления болезни — это осложнения при псориазе, кожном заболевании хронической формы течения, вызванном ускоренным ростом клеток. У больных псориазом образуются специфические бляшки, которые впоследствии шелушатся, могут провоцировать кровотечения, трещины, нагноение, воспаления. На тяжёлой стадии возникает псориатическая форма артрита. Другие причины патологии:
- генетические особенности организма;
- последствия травм и операций;
- острые инфекционные поражения;
- повреждения и болезни кожи;
- изменения гормонального фона;
- нарушения эндокринной системы;
- внутриклеточное поражение крови;
- частые стрессовые ситуации;
- расстройства кровеносных сосудов;
- заболевания дыхания и пищеварения;
- переизбыток ультрафиолетового излучения;
- злоупотребление лекарствами;
- избыток мочевой кислоты;
- вредные привычки;
- плохая экология;
- расстройства нервной системы;
- период менопаузы у женщин;
- послеоперационные воспаления;
- наличие рубцов.
Стадии развития псориатического артрита
Чтобы избавить от боли и облегчить состояние пациента, врачи применяют лечебные терапии, исходя из стадии развития заболевания. Официальная классификация отсутствует, но в современной медицине приняты 4 основные степени:
- Лёгкая. Инфицирование костей и хрящей только начинается, симптоматика практически отсутствует, но процесс деструкции и истончения твёрдых тканей можно увидеть на рентгеновских снимках. Наблюдается болевой синдром слабой интенсивности и ограничение движений кистей или стоп после пробуждения.
- Среднетяжёлая. Костные эрозии усиленно прогрессируют и делают кости тоньше, возникают хруст и щелчки в суставах, боль приобретает острый характер, проявляется в состоянии покоя и отдаёт в соседние области тела. Развивается отёчность и припухлость околосуставных элементов, покраснение кожных покровов.
- Тяжёлая. Костно-мышечные соединения выраженно деформированы, нарушается фиксация из-за повреждения связочного аппарата и хрящей, наблюдается интенсивная болезненность в руках и ногах, мышечные спазмы, пальцы и суставы опухают. Пациент практически не способен двигаться и самостоятельно обслуживать себя.
- Крайне тяжёлая. Необратимая степень, при которой больной становится инвалидом и нуждается в полноценном уходе. Суставные и позвоночные сегменты теряют способность к движению, происходит полная деформация конечностей.
Классификация патологии насчитывает более 10 видов и форм, но врачи обычно наблюдают 5 самых распространённых:
- асимметричный;
- симметричный;
- дистальный;
- спондилолизный;
- деформирующий.
Асимметричный псориатический артрит
Асимметричный олигоартрит поражает одиночные суставы. Как правило, воспаляются от 1 до 3 суставных элементов — колени, локти, плечи, бёдра, фаланги.
Симметричный псориатический артрит
Ревматоидноподобная форма болезни, при которой поражаются несколько парных суставов. Сопровождается болезненностью различной локации и другими симптомами.
Дистальный псориатический артрит
Локализуется в фалангах и межфаланговой части пальцев ног и рук в непосредственной близости к ногтевым пластинам. Также может поразить ногти, вызывая их пожелтение и расселение.
Спондилолизный псориатический артрит
Нарушения распространяются на позвоночник — поясничный, крестцовый, грудной, шейный отделы. Затрагивает зону позвонков, межпозвонковых и межрёберных дисков.
Деформирующий псориатический артрит
Самая тяжёлая форма, которая характеризуется выраженной деформацией дистальных участков на кистях и стопах. Представляет собой разрушение целостности суставных и костных тканей, сопровождается болью, воспалением, отёками, гноем.
Диагностика
Исследованиями пациентов занимаются дерматолог и ревматолог, дополнительно могут быть привлечены невролог, иммунолог и другие специалисты. Для мониторинга состояния больного врачи используют современные методы диагностики:
- Анализ крови на уровень белков, кровяных тел, иммуноглобулина, лейкоцитов, кислот.
- Рентген показывает структуру и расположение твёрдых тканей, а также степень развития поражения.
- КТ и МРТ позволяют анализировать внутреннее строение и состояние костей на клеточном уровне.
Также возможно проведение артроскопии и пункции синовиальной жидкости. Пройти обследование можно в сети клиник ЦМРТ:
К какому врачу обратиться
При поражении суставов обращайтесь к ревматологу. Врач назначит лечение и порекомендует посетить дерматолога, чтобы подобрать терапию против псориаза. В тяжелых случаях, когда артрит не удается вылечить медикаментами, обращайтесь к хирургу.
Лечение псориатического артрита
Стандартный курс лечения состоит из комплекса оздоровительных мероприятий:
- Медикаментозная терапия. Лекарства для снятия симптомов — кортикостероиды, иммуносупрессоры, миорелаксанты, глюкокортикоиды, противовоспалительные препараты.
- Физиотерапия. Процедуры ВЛОК, плазмаферез, фотохимиотерапия, озонотерапия, реминерализация, ЛФК, мануальная терапия.
- Оперативное вмешательство. Хирургическое устранение проблемы, пластическая операция, эндопротезирование.
Вы можете пройти эффективное лечение в сети клиник ЦМРТ:
Профилактика псориатического артрита
- Избегайте чрезмерных нагрузок и переутомления.
- Контролируйте вес, артериальное давление, температуру тела.
- Проводите больше времени на свежем воздухе.
- Питайтесь сбалансированно, полноценно спите.
- Откажитесь от вредных привычек и жирной пищи.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.

Дата публикации: 13.06.2018
Дата проверки статьи: 02.12.2019
Источник
Псориатический артрит (псориатическая артропатия) — ассоциированное с кожной формой псориаза воспалительное поражение суставов. Псориатический артрит характеризуется наличием кожных бляшек, артралгиями, скованностью суставов, болями в позвоночнике, миалгиями, последующей деформацией позвонков и суставов. Псориатическая артропатия диагностируется преимущественно по клиническим и рентгенологическим признакам. Лечение псориатического артрита проводится длительно и системно с помощью противовоспалительных, сосудистых средств, хондропротекторов, физиотерапии, реабилитационных мероприятий. Прогрессирующее течение псориатического артрита приводит к инвалидизации пациента.
Общие сведения
Псориатический артрит сопровождает течение псориаза у 5-7% пациентов; реже клиника артрита предшествует кожным проявлениям. Этиологические факторы псориатического артрита неизвестны. Среди причин рассматриваются аутоиммунные и генетические механизмы, средовые факторы, в частности, инфекции. В пользу наследственной теории псориатического артрита свидетельствует выявление у 40% ближайших родственников пациентов с псориазом суставного синдрома. Включение механизмов иммунной реактивности при псориатическом артрите находит подтверждение в лабораторных тестах. Предполагается участие вирусных и бактериальных агентов в развитии псориатического артрита.
Факторами, предрасполагающими к возникновению псориатической артропатии, относятся наличие подтвержденного псориаза, наследственная склонность, возраст от 30 до 50 лет.
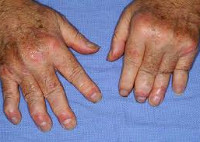
Псориатический артрит
Классификация псориатического артрита
Классифицируют пять форм клинического течения псориатического артрита:
- олигоартрит с асимметричным вовлечением суставов;
- артрит, поражающий дистальные межфаланговые суставы;
- ревматоидоподобный симметричный артрит;
- мутилирующая форма артрита с тяжелой необратимой деформацией суставов;
- спондилит.
Симптомы псориатического артрита
У большей части пациентов (70%) суставный синдром развивается вслед за кожными проявлениями псориаза; в других случаях (около 20%) предшествует поражению кожи; в остальных 10% — появление кожных и суставных симптомов совпадает по времени. Псориатический артрит может развиваться постепенно с общей слабости, артралгии, миалгии либо внезапно — с острого артрита с резкими болями и отечностью суставов. В начальном периоде отмечается заинтересованность межфаланговых суставов пальцев рук, плюсне- и пястно-фаланговых, коленных, плечевых суставов.
Суставные боли при псориатическом артрите сильнее в покое и по ночам; характерная утренняя скованность и боль уменьшаются в течение дня и при движении. Олигоартрит с асимметричным вовлечением суставов составляет наиболее частую клиническую форму псориатического артрита. Отличается поражением не более 4-х суставов стоп и кистей, «сосископодобном» опуханием пальцев, развитием тендовагинита сгибателей, багрово-синюшной окраской кожи над суставами. Артрит, поражающий дистальные межфаланговые суставы, характеризуется наиболее типичной клиникой псориатического артрита.
Ревматоидоподобный симметричный артрит захватывает от 5 и более суставов (межфаланговых, пястно-фаланговых); приводит к беспорядочной деформации суставов и разнонаправленности длинных осей пальцев. Мутилирующая форма псориатического артрита вызывает подвывихи, необратимую деформацию и укорочение пальцев стоп и кистей за счет остеолиза мелких костей. Данный вариант течения псориатического артрита нередко встречается у пациентов с тяжелой кожной симптоматикой и сочетается со спондилоартритом. Спондилит — форма псориатического артрита, поражающая различные отделы позвоночника. Псориатический спондилит может наблюдаться изолированно или в сочетании с поражением суставов конечностей.
Различные варианты течения псориатического артрита могут сопровождаться мышечными и фасциальными болями, поражением акромиально-ключичных и грудинно-ключичных, сочленений, ахиллобурситом, поражением глаз (иридоциклитом, конъюнктивитом), реже — амилоидозом почек. Злокачественное развитие псориатического артрита включает тяжелые поражения кожи и позвоночника, генерализованный полиартрит и лимфаденопатию, лихорадку по гектическому типу, кахексию, вовлечение висцеральных органов, глаз, нервной системы.
Диагностика псориатического артрита
При подозрении на псориатический артрит пациенту необходима консультация ревматолога и дерматолога.
Специфическими критериями диагностики псориатического артрита являются: заинтересованность пальцев стоп и кистей с одновременным поражением нескольких суставов; диффузная припухлость и деформация пальцев; поражение первых пальцев стоп; талалгии; псориатические бляшки на коже и изменения ногтей; случаи семейного псориаза; наличие рентгенологических признаков; проявления сакроилеита; отрицательный тест на ревматоидный фактор. Обязательным критерием является псориатический анамнез у пациента или родственников.
В периферической крови при псориатическом артрите определяется лейкоцитоз, гипохромная анемия, нарастание СОЭ; в венозной крови — увеличение уровня сиаловых кислот, серомукоида, фибриногена, γ- и α2-глобулинов. Для псориатического артрита характерен отрицательный результат исследования крови на РФ, обнаружение иммуноглобулинов в синовиальных оболочках и коже, нарастание в крови уровней IgA и IgG, определение ЦИК. При исследовании синовиального выпота обнаруживается повышенный цитоз и нейтрофилез, рыхлость муцинового сгустка, низкая вязкость суставной жидкости.
На рентгенографии суставов при псориатическом артрите выявляются эрозирование суставной поверхности заинтересованной кости, уменьшение ширины суставной щели; признаки остеопороза, остеолиза с разноосевым смещением костей пальцев, анкилоза суставов, паравертебральной кальцификации. При необходимости проводится артроскопия и диагностическая пункция сустава.
Лечение псориатического артрита
Специфическая терапия псориатического артрита отсутствует, в связи с чем лечение ориентировано на уменьшение явлений воспаления, боли и предотвращение потери функции сустава. Препаратами основного ряда при псориатическом артрите служат НПВС (диклофенак, пироксикам, индометацин, ибупрофен). В случае их плохой переносимости, осложнений со стороны почек, ЖКТ, обострения кожного псориаза целесообразно назначение селективных ингибиторов ЦОГ-2 (мелоксикама, нимесулида, целекоксиба). Выраженная скованность суставов устраняется назначением миорелаксантов ( толперизона гидрохлорида, баклофена, тизанидина).
В системную терапию псориатического артрита включается прием глюкокортикоидов. Для достижения быстрого и выраженного эффекта (уменьшения боли, увеличения амплитуды движений) возможно внутрисуставное введение глюкокортикостероидов. К базисным препаратам, модифицирующим течение псориатического артрита, относятся метотрексат, лефлуномид, сульфасалазин, колхицин, микофенолата мофетил и др. Механизм их действия направлен на предупреждение поражения здоровых суставов. Базисные препараты применяются совместно с НПВС под контролем переносимости. При тяжелых формах псориатического артрита проводится иммуносупрессивная терапия азатиоприном, циклоспорином; моноклональными антителами к ФНО-α — инфликсимабом, этанерцептом.
Использование экстракорпоральной гемокоррекции (плазмафереза, гемосорбции, мембранного плазмафереза и др.), а также ВЛОК и УФОК при псориатическом артрите показано для снижения активности заболевания, увеличения периодов ремиссии, сокращения сроков лекарственного лечения.
Эффективным физиотерапевтическим методом при псориатическом артрите является ПУВА-терапия (фотохимиотерапия), включающая пероральный прием фотосенсибилизирующего препарата с последующим наружным облучением УФ-лучами. В комплексе физиотерапевтического лечения при псориатическом артрите проводятся сеансы магнитотерапии, транскутанной лазеротерапии, электрофореза, фонофореза с глюкокортикостероидами, р-ром диметилсульфоксида, ЛФК. Грубые деформации и анкилозы с необратимыми нарушениями функций суставов являются показаниями к эндопротезированию суставов.
Прогноз и профилактика псориатического артрита
Течение псориатического артрита хроническое с высокой вероятностью инвалидизирующего исхода. Современные методы терапии позволяют добиваться ремиссии и снижать темпы прогрессирования болезни. Отягощают прогноз развитие псориатического артрита в детском и молодом возрасте, тяжелая форма кожного псориаза, полиартикулярные поражения.
Ввиду неизученности этиологии псориатического артрита предупредить заболевание невозможно. К мерам вторичной профилактики относятся систематическая противорецидивная терапия и врачебный контроль с целью сохранения функциональности суставов.
Источник

Что такое псориатический артрит?
Псориатический артрит — заболевание из группы спондилоартритов, характеризующееся хроническим воспалительным поражением суставов, энтезов (мест прикрепления к костям сухожилий и связок), позвоночника, крестцово-подвздошных суставов, ассоциированное с псориазом.
Что такое псориатическая болезнь?
Это совокупность всех проявлений заболевания, включающая 4 основных симптокомплек- са: поражение кожи, ногтей (ониходистрофия), опорно-двигательного аппарата (суставов и позвоночника, энтезов, пальцев), внутренних органов (системные проявления псориатической болезни).
Как распространен псориаз? Каков риск вовлечения опорно-двигательного аппарата в воспалительный процесс при наличии псориаза кожи?
Псориаз является довольно распространенным заболеванием, частота его в популяции примерно 1-3%. Частота встречаемости поражения суставов и позвоночника при псориазе варьирует в пределах 5-40%.
Псориаз относится к заболеваниям с наследственной предрасположенностью. Для установления диагноза псориатический артрит в случае типичных воспалительных проявлений со стороны опорно-двигательного аппарата достаточно семейного анамнеза псориаза (наличия кожного псориаза у родственников пациента).
Как выявить генетическую предрасположенность к псориатическому артриту?
О генетической предрасположенности говорит носительство HLA-B27 антигена. Около 870-80% пациентов с псориатическим артритом являются носителями HLA-B27 антигена. Этот антиген в целом предрасполагает к заболеваниям из группы спондилоартритов.
Каков риск развития псориаза у ребенка, если родители имеют это заболевание?
Если псориазом болен один из родителей, риск заболеть у ребенка составляет 5-10%, если оба — до 40%.
Возможен ли псориатический артрит без кожного псориаза?
У большинства пациентов кожный псориаз предшествует развитию воспаления в суставах и позвоночнике. Однако в некоторых случаях (около 15%) артрит может возникать раньше кожных проявлений.
Кто лечит и наблюдает пациентов с псориатическим артритом?
Лечением псориатического артрита занимается врач-ревматолог. Лечением кожного псориаза и ониходистрофии занимается врач-дерматолог.
Излечим ли псориатический артрит?
Псориатический артрит является первично хроническим заболеванием, следовательно, он не излечим. Однако своевременное лечение заболевания ставит своей целью достижение ремиссии — состояния, при котором отсутствуют проявления заболевания.
Правда ли, что при псориатическом артрите страдает система иммунитета и надо ли ее стимулировать?
В развитии псориатического артрита имеют значения нарушения клеточного иммунитета, приводящие к избыточной продукции провос- палительных цитокинов (фактора некроза опухоли альфа, интерлейкина 17 и др.).
Однако это не означает, что иммунитет надо «стимулировать». Наоборот, любые «стимулирующие иммунитет мероприятия» могут привести к обострению заболевания и усугублению его прогноза. Для лечения псориатического артрита применяются лекарственные средства, подавляющие реакции иммунитета против собственных тканей.
Какие основные проявления псориатического артрита?
Наиболее характерно для псориатического артрита асимметричное вовлечение мелких и средних суставов, часто развивается артрит дистальных межфаланговых суставов кистей и стоп, могут формироваться так называемые «сосискообразные» пальцы (дактилит). В дальнейшем формируется разноосевая деформация пальцев кистей и стоп. Часто возникают воспаления связок и сухожилий, а также мест их прикрепления к костям (энтезиты). Страдает позвоночник (чаще шейный отдел), возникает боль преимущественно в ночное и утреннее время, сопровождающаяся скованностью и ограничением подвижности.
Возможна ли патология крупных суставов при псориатическом артрите?
При псориатическом артрите возможны воспалительные изменения в тазобедренных и плечевых суставах. Коксит (воспаление тазобедренного сустава) характеризуется болями в паховой области, ограничением объема движений в суставе (прежде всего отведения). Коксит является прогностически неблагоприятным признаком псориатического артрита, особенно если он возникает в первые 10 лет заболевания и носит двусторонний характер.
Бывают ли осложнения заболевания со стороны глаз?
Патология глаз может сопровождать псориатический артрит, наиболее часто развивается увеит. Пациентов беспокоит ощущение рези в глазах, светобоязнь, слезотечение. Возможно снижение зрения или в тяжелых случаях потеря зрения.
Какие серьезные осложнения могут быть при псориатическом артрите?
При длительном течении болезни и при высокой активности воспаления возможны осложнения со стороны сердечно-сосудистой системы, почек. Характерно развитие амилоидоза. Имеется склонность к развитию тяжелых инфекций и даже сепсиса.
Какие обследования выполняют для диагностики псориатического артрита?
В общем анализе крови типичные изменения, как правило, отсутствуют. Возможно увеличение СОЭ, количества лейкоцитов, анемия, повышение уровня тромбоцитов. В биохимическом анализе может быть увеличено содержание С-реактивного белка. В общем анализе мочи признаки воспалительного процесса (в моче обнаруживаются лейкоциты, белок).
Изменения в анализах могут указывать на возникновение осложнений заболевания или нежелательных эффектов проводимого лечения. Контроль результатов анализов осуществляет врач-ревматолог.

О чем говорят результаты рентгенологического исследования при псориатическом артрите?
Пациентам с псориатическим артритом часто выполняют рентгенологическое исследование периферических суставов, позвоночника и крестцово-подвздошных суставов.
При остром процессе признаки поражения суставов могут отсутствовать, поэтому рентгенограммы не являются скрининговым методом обследования пациентов с небольшим стажем болезни.
При хроническом процессе наблюдаются характерные изменения. Могут выявляться участи разрушения кости (узуры, эрозии). Повторять рентгеновское обследование надо по показаниям под контролем ревматолога.
Каким должно быть питание при псориазе и псориатическом артрите?
Питание должно быть сбалансированным, разнообразным, не следует переедать. Необходимо минимизировать употребление продуктов, содержащих избыточное количество жиров, холестерина, легко всасывающиеся углеводы.
При псориазе рекомендуют ограничить томаты, баклажаны, цитрусовые, перец, клубнику и землянику, кондитерские изделия из белой муки, белый шлифованный рис, желтые сыры, колбасные изделия, копчености, продукты с красителями и консервантами, кофе, шоколад, крепкий чай, мед.
Рекомендуется употребление свежих овощей и фруктов, отварного или тушеного мяса нежирных сортов, рыбы, каш.
Можно ли употреблять алкоголь при псориазе и псориатическом артрите?
Алкоголь желательно исключить или свести его употребление к минимальному. Употребление алкоголя не фоне лечения иммуносупрессивными (базисными) препаратами недопустимо.
Можно ли курить при псориазе и псориатическом артрите?
Необходимо отказаться от курения. Курение является фактором риска кардиоваскулярных осложнений и неблагоприятного прогноза псориатического артрита в целом. Особенно следует отказаться от курения пациентам молодого возраста и имеющим поражение тазобедренных суставов (коксит).
Какая немедикаментозная терапия может быть рекомендована при псориатическом артрите?
При поражении позвоночника значительную роль играет лечебная физкультура. Эффективны упражнения, направленные на суставы верхних и нижних конечностей, плечевой пояс, шейный, грудной и поясничные отделы позвоночника.
При умеренной и низкой активности заболевания показан общий массаж спины и конечностей. Для профилактики и коррекции деформаций суставов или нестабильности шейного отдела позвоночника используют ортопедические приспособления, потребность в которых определяет врач-ревматолог и врач-ортопед.
Какое физиотерапевтическое лечение может быть полезным при псориатическом артрите?
Из физиотерапевтического лечения наибольшей эффективностью обладает гидротерапия и бальнеотерапия (сероводородные, радоновые, сульфидные и нафталановые ванны). Назначают магнитотерапию, электрофорез, ультразвук и др.
Доказанной эффективностью обладает санаторно-курортное лечение (курорты Мертвого моря, Черноморского побережья Кавказа, южного берега Крыма). Санаторно-курортное лечение показано вне обострения заболевания.
Какие лекарственные средства назначаются для купирования боли и воспаления при псориатическом артрите?
Для купирования воспалительного процесса назначают нестероидные противовоспалительные средства (НПВС). Из группы НПВС применяются диклофенак, ацеклофенак, напроксен, индометацин, нимесулид, мелоксикам, целекоксиб, эторикоксиб и другие препараты с учетом индивидуальной переносимости, наличия факторов риска побочных эффектов и оценкой эффективности проводимой терапии. При условии правильного выбора препарата и соблюдения режима его дозирования вероятность побочного действия лекарственного средства минимальна.
Когда назначают глюкокортикоиды?
Глюкокортикоиды используются в виде локальной терапии при воспалении суставов или периартикулярных тканей. Проводят введения глюкокортикоидов в сустав или в ткани вокруг суставов. В случае воспаления многих суставов, высокой активности заболевания, вовлечения в воспалительный процесс внутренних органов глюкокортикоиды вводят внутривенно (пульс-терапия).
При поражении почек, сердца, сосудов, глаз, при высокой лабораторной активности глюкокортикоиды назначаются внутрь короткими курсами в средних дозах. Назначение глюкокортикоидов, мониторинг их безопасности и эффективности, коррекцию дозы, схему снижения дозы и скорость ее снижения выполняет врач-ревматолог.
Что такое базисная терапия при псориатическом артрите?
Базисные средства являются основой терапии псориатического артрита. Золотым стандартом является метотрексат. Преимущество имеет подкожное применение метотрексата по сравнению с приемом внутрь. В случае непереносимости метотрексата назначают сульфасалазин, лефлуномид. Выбор средства базисной терапии и его дозирование осуществляет врач-ревматолог.
На что надо обратить внимание при лечении базисными лекарственными средствами?
При назначении базисных лекарственных средств необходимо проводить клинический и лабораторный мониторинг каждого пациента для раннего выявления признаков реализации побочных эффектов проводимого лечения. Женщинам репродуктивного возраста на фоне приема базисных препаратов необходима контрацепция.
Каков прогноз псориатического артрита?
Прогноз псориатического артрита у большинства пациентов относительно благоприятный. Неблагоприятными прогностическими факторами являются множественное поражение суставов, неэффективность или непереносимость проводимого лечения, значительная функциональная недостаточность, снижение качества жизни, дебют заболевания в молодом возрасте, мужской пол, низкая приверженность лечению, высокая лабораторная активность, поражение позвоночника и тазобедренных суставов.
Источник
