Псориатический артрит ревматоидный фактор

Как псориатический артрит влияет на тело?
Псориатический артрит — системное заболевание. Он разрушающе действует на целые системы органов и тканей.
- Кожа, волосы и ногти
Имея псориатическую природу, болезнь проявляет себя как псориаз — в виде характерных бляшек на коже, сливающихся в обширные области поражения. Также страдают ногти, которые становятся утолщенными, жесткими, грубыми, они могут даже отделяться от ногтевого ложа (онихолиз). На волосистой части головы, пораженной псориазом, образуются шелушащиеся пятна, похожие на себорейный дерматит, что, конечно, отражается и на здоровье волос.
- Суставы
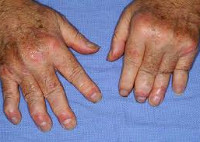
При ПсА иммунная система начинает атаковать ткани собственных суставов. Это приводит к их воспалению и, как результат, к боли, скованности, отечности. Чаще всего поражаются суставы, ближе всего расположенные к пораженным ногтям рук и ног. Мы уже упоминали выше характерный симптомы ПсА — пальцы, похожие на сосиски.
- Иммунная система
Псориатический артрит — это аутоиммунная патология. Неудивительно, что и иммунная функция при этой болезни меняется, и не в лучшую сторону. Иммунные клетки атакуют суставы, сухожилия, связки и кожу. Причины этого до сих пор до конца не известны.
- Зрение
У 7% пациентов с ПсА развивается увеит — это целая группа заболеваний глаз, которая связана с воспалительными процессами, задевающими и их тоже. Чаще от увеита страдают женщины, а также дети — 17% молодых пациентов с ПсА получают этот диагноз.
- Пищеварительная система
По наблюдениям врачей и ученых, у пациентов с ПсА значительно повышается риск развития воспалительных заболеваний кишечника — в эту группу входят болезнь Крона и язвенный колит. Верно и обратное: у людей с болезнью Крона псориаз развивается в 8 раз чаще, чем у обычного человека. То есть, связь между этими патологиями есть, но ее механизм пока не разгадан.
- Легкие
Напрямую псориатический артрит не влияет на ткани легких, в отличие, кстати, от ревматоидного, который связывают с интерстициальным заболеванием легких. Тем не менее, если воспалительные процессы распространяются на легкие, то это приводит со временем к образованию рубцов, а это уже — соединительные ткани, которые уязвимы перед ПсА.
- Сердце и сосуды
По данным экспертов из American College of Cardiology, одной из основных причин смерти пациентов с ревматоидным артритом и псориазом являются сердечно-сосудистые заболевания. Воспаление приводит к повреждению сосудов и вызывает формирование в их стенках рубцов. Что в результате повышает риск развития инфаркта и инсульта.
- Психика
Хотя мы поставили этот пункт последним, на самом деле, когда речь идет о псориазе — он должен стоять в числе первых. Псориаз — очень тяжелое заболевание для психики пациента. На начальных этапах больных больше волнует их внешний вид, чем осложнения, которые не заметны снаружи. А когда пациент наконец решает озаботиться еще и болями в суставах — болезнь уже находится на продвинутых стадиях.
Комментарий эксперта
Главный ревматолог Московской области, руководитель Московского областного ревматологического центра и профессор кафедры терапии МОНИКИ Дмитрий Евгеньевич Каратеев
Псориатический артрит — это болезнь, которая не допускает промедления. Она стремительно прогрессирует и может приводить к рассасыванию костей и сращению отдельных позвонков. Пациент в считанные годы превращается в инвалида. При этом человечество так давно знакомо с псориазом, что успело разработать для его лечения таргетную терапию, в том числе и для лечения суставов при их поражении псориатическим артритом. Поэтому главная проблема сегодня — выявления людей с ПсА на ранних стадиях болезни. Без своевременно начатого лечения тяжелые осложнения развиваются в 2,5 раза чаще.
Источник
Псориатический артрит (псориатическая артропатия) — ассоциированное с кожной формой псориаза воспалительное поражение суставов. Псориатический артрит характеризуется наличием кожных бляшек, артралгиями, скованностью суставов, болями в позвоночнике, миалгиями, последующей деформацией позвонков и суставов. Псориатическая артропатия диагностируется преимущественно по клиническим и рентгенологическим признакам. Лечение псориатического артрита проводится длительно и системно с помощью противовоспалительных, сосудистых средств, хондропротекторов, физиотерапии, реабилитационных мероприятий. Прогрессирующее течение псориатического артрита приводит к инвалидизации пациента.
Общие сведения
Псориатический артрит сопровождает течение псориаза у 5-7% пациентов; реже клиника артрита предшествует кожным проявлениям. Этиологические факторы псориатического артрита неизвестны. Среди причин рассматриваются аутоиммунные и генетические механизмы, средовые факторы, в частности, инфекции. В пользу наследственной теории псориатического артрита свидетельствует выявление у 40% ближайших родственников пациентов с псориазом суставного синдрома. Включение механизмов иммунной реактивности при псориатическом артрите находит подтверждение в лабораторных тестах. Предполагается участие вирусных и бактериальных агентов в развитии псориатического артрита.
Факторами, предрасполагающими к возникновению псориатической артропатии, относятся наличие подтвержденного псориаза, наследственная склонность, возраст от 30 до 50 лет.
Псориатический артрит
Классификация псориатического артрита
Классифицируют пять форм клинического течения псориатического артрита:
- олигоартрит с асимметричным вовлечением суставов;
- артрит, поражающий дистальные межфаланговые суставы;
- ревматоидоподобный симметричный артрит;
- мутилирующая форма артрита с тяжелой необратимой деформацией суставов;
- спондилит.
Симптомы псориатического артрита
У большей части пациентов (70%) суставный синдром развивается вслед за кожными проявлениями псориаза; в других случаях (около 20%) предшествует поражению кожи; в остальных 10% — появление кожных и суставных симптомов совпадает по времени. Псориатический артрит может развиваться постепенно с общей слабости, артралгии, миалгии либо внезапно — с острого артрита с резкими болями и отечностью суставов. В начальном периоде отмечается заинтересованность межфаланговых суставов пальцев рук, плюсне- и пястно-фаланговых, коленных, плечевых суставов.
Суставные боли при псориатическом артрите сильнее в покое и по ночам; характерная утренняя скованность и боль уменьшаются в течение дня и при движении. Олигоартрит с асимметричным вовлечением суставов составляет наиболее частую клиническую форму псориатического артрита. Отличается поражением не более 4-х суставов стоп и кистей, «сосископодобном» опуханием пальцев, развитием тендовагинита сгибателей, багрово-синюшной окраской кожи над суставами. Артрит, поражающий дистальные межфаланговые суставы, характеризуется наиболее типичной клиникой псориатического артрита.
Ревматоидоподобный симметричный артрит захватывает от 5 и более суставов (межфаланговых, пястно-фаланговых); приводит к беспорядочной деформации суставов и разнонаправленности длинных осей пальцев. Мутилирующая форма псориатического артрита вызывает подвывихи, необратимую деформацию и укорочение пальцев стоп и кистей за счет остеолиза мелких костей. Данный вариант течения псориатического артрита нередко встречается у пациентов с тяжелой кожной симптоматикой и сочетается со спондилоартритом. Спондилит — форма псориатического артрита, поражающая различные отделы позвоночника. Псориатический спондилит может наблюдаться изолированно или в сочетании с поражением суставов конечностей.
Различные варианты течения псориатического артрита могут сопровождаться мышечными и фасциальными болями, поражением акромиально-ключичных и грудинно-ключичных, сочленений, ахиллобурситом, поражением глаз (иридоциклитом, конъюнктивитом), реже — амилоидозом почек. Злокачественное развитие псориатического артрита включает тяжелые поражения кожи и позвоночника, генерализованный полиартрит и лимфаденопатию, лихорадку по гектическому типу, кахексию, вовлечение висцеральных органов, глаз, нервной системы.
Диагностика псориатического артрита
При подозрении на псориатический артрит пациенту необходима консультация ревматолога и дерматолога.
Специфическими критериями диагностики псориатического артрита являются: заинтересованность пальцев стоп и кистей с одновременным поражением нескольких суставов; диффузная припухлость и деформация пальцев; поражение первых пальцев стоп; талалгии; псориатические бляшки на коже и изменения ногтей; случаи семейного псориаза; наличие рентгенологических признаков; проявления сакроилеита; отрицательный тест на ревматоидный фактор. Обязательным критерием является псориатический анамнез у пациента или родственников.
В периферической крови при псориатическом артрите определяется лейкоцитоз, гипохромная анемия, нарастание СОЭ; в венозной крови — увеличение уровня сиаловых кислот, серомукоида, фибриногена, γ- и α2-глобулинов. Для псориатического артрита характерен отрицательный результат исследования крови на РФ, обнаружение иммуноглобулинов в синовиальных оболочках и коже, нарастание в крови уровней IgA и IgG, определение ЦИК. При исследовании синовиального выпота обнаруживается повышенный цитоз и нейтрофилез, рыхлость муцинового сгустка, низкая вязкость суставной жидкости.
На рентгенографии суставов при псориатическом артрите выявляются эрозирование суставной поверхности заинтересованной кости, уменьшение ширины суставной щели; признаки остеопороза, остеолиза с разноосевым смещением костей пальцев, анкилоза суставов, паравертебральной кальцификации. При необходимости проводится артроскопия и диагностическая пункция сустава.
Лечение псориатического артрита
Специфическая терапия псориатического артрита отсутствует, в связи с чем лечение ориентировано на уменьшение явлений воспаления, боли и предотвращение потери функции сустава. Препаратами основного ряда при псориатическом артрите служат НПВС (диклофенак, пироксикам, индометацин, ибупрофен). В случае их плохой переносимости, осложнений со стороны почек, ЖКТ, обострения кожного псориаза целесообразно назначение селективных ингибиторов ЦОГ-2 (мелоксикама, нимесулида, целекоксиба). Выраженная скованность суставов устраняется назначением миорелаксантов ( толперизона гидрохлорида, баклофена, тизанидина).
В системную терапию псориатического артрита включается прием глюкокортикоидов. Для достижения быстрого и выраженного эффекта (уменьшения боли, увеличения амплитуды движений) возможно внутрисуставное введение глюкокортикостероидов. К базисным препаратам, модифицирующим течение псориатического артрита, относятся метотрексат, лефлуномид, сульфасалазин, колхицин, микофенолата мофетил и др. Механизм их действия направлен на предупреждение поражения здоровых суставов. Базисные препараты применяются совместно с НПВС под контролем переносимости. При тяжелых формах псориатического артрита проводится иммуносупрессивная терапия азатиоприном, циклоспорином; моноклональными антителами к ФНО-α — инфликсимабом, этанерцептом.
Использование экстракорпоральной гемокоррекции (плазмафереза, гемосорбции, мембранного плазмафереза и др.), а также ВЛОК и УФОК при псориатическом артрите показано для снижения активности заболевания, увеличения периодов ремиссии, сокращения сроков лекарственного лечения.
Эффективным физиотерапевтическим методом при псориатическом артрите является ПУВА-терапия (фотохимиотерапия), включающая пероральный прием фотосенсибилизирующего препарата с последующим наружным облучением УФ-лучами. В комплексе физиотерапевтического лечения при псориатическом артрите проводятся сеансы магнитотерапии, транскутанной лазеротерапии, электрофореза, фонофореза с глюкокортикостероидами, р-ром диметилсульфоксида, ЛФК. Грубые деформации и анкилозы с необратимыми нарушениями функций суставов являются показаниями к эндопротезированию суставов.
Прогноз и профилактика псориатического артрита
Течение псориатического артрита хроническое с высокой вероятностью инвалидизирующего исхода. Современные методы терапии позволяют добиваться ремиссии и снижать темпы прогрессирования болезни. Отягощают прогноз развитие псориатического артрита в детском и молодом возрасте, тяжелая форма кожного псориаза, полиартикулярные поражения.
Ввиду неизученности этиологии псориатического артрита предупредить заболевание невозможно. К мерам вторичной профилактики относятся систематическая противорецидивная терапия и врачебный контроль с целью сохранения функциональности суставов.
Источник
Периодически пациенты задают мне вопросы: А что лучше? Что лучше — ревматоидный или реактивный артрит, ревматоидный артрит или болезнь Бехтерева, и тд… Обычно я не отвечаю на такие вопросы, потому что очень сложно сказать что лучше, а что хуже, учитывая многообразие клинических проявлений ревматических болезней… Стараюсь просто максимально подробно рассказать про каждое заболевание, которое предлагается к сравнению. И в связи с этим, очень хочется познакомить вас с замечательной статьей, автор которой — один из ведущих ревматологов России Ш. Ф. Эрдес. Помню, она мне настолько понравилась, что долгое время была в закладках. Позволю себе немного адаптировать для удобства чтения. И хоть статье уже несколько лет, вопрос остается открытым и актуальным.
Итак, является ли псориатический артрит действительно псориатическим? Вопрос о том, является ли псориатический артрит (ПсА) отдельной формой патологии суставов, кажется скорее риторическим. Практически все специалисты однозначно на этот вопрос ответят утвердительно. И это неудивительно. Во всех имеющихся клинических руководствах по ревматологии можно найти главу, посвященную этой болезни, для нее разработаны критерии, рекомендации по лечению, есть свои индексы активности и тд. Однако… До новаторских работ В. Райта и Х. Бейкера и соавт. артрит, встречающийся совместно с псориазом, рассматривался как ревматоидный артрит (РА), сочетающийся с кожной патологией. Открытие ревматоидного фактора (РФ) в сыворотке крови в 40-х годах ХХ в. стало ключевым фактором, который помог дифференцировать ПсА от РА. Американская ассоциация ревматологов первой выделила ПсА в качестве отдельного заболевания, включив ее в 1964 г. в классификацию ревматических заболеваний. Однако уже в 80-е годы появились отдельные сомнения…
В работах А. Катса обосновывалось положение, что псориаз лишь изменяет клинические проявления уже предсуществующего ревматоидного артрита. Подобные сомнения высказываются и в настоящее время. Однако пока все же доминирует концепция самостоятельности ПсА. Следует также отметить, что даже такой специфический показатель, как антитела к циклическому цитруллинированному пептиду (АЦЦП), характерный для РА, встречается у 6-15% больных с «типичным» ПсА. А ревматоидный фактор мало того, что нередко выявляется и у лиц без артритов вовсе, так и обнаруживается у 9-12% пациентов с ПсА. Даже в когорте CASPAR, на основании которой были разработаны последние классификационные критерии болезни, более 7% пациентов были АЦЦП-положительными. Также следует заметить, что все авторы указывают на связь серопозитивности с более тяжелым и эрозивным течением болезни.
Поэтому периодически все же возникает логический вопрос: а не ревмаоидный артрит ли это в сочетании с кожной патологией? Может быть, все же ревматоидоподобный вариант ПсА, который протекает с эрозивным полиартритом, в действительности — это сочетание РА с кожным псориазом, при котором последний несколько изменяет клинические проявления поражения суставов? И эти изменения могут заключаться в определенной асимметрии поражения, осевом вовлечении трех суставов одного пальца, причем синовиальная оболочка при ПсА и РА в световом микроскопе практически не различается, хотя определенные особенности все же имеются.
Практически обязательным признаком псориатического артрита является наличие кожного псориаза, хотя его выявление порой проблематично по нескольким соображениям.
- Во-первых, у части пациентов артрит манифестирует задолго до кожных проявлений.
- Во-вторых, в силу слабой выраженности или особенностей локализации кожные проявления могут быть малозаметны. Также псориаз может быть неправильно диагностирован врачом.
Здесь же следует добавить, что псориаз — довольно распространенное заболевание, он встречается у 1-3% европеоидного населения. Соответственно у него имеется большая вероятность проявиться одновременно с заболеваниями суставов, такими как ревматоидный артрит, остеоартрит, анкилозирующий спондилит и др. Если посчитать вероятность, предполагая случайный характер сочетания артрита и псориаза, то окажется, что они должны сочетаться не так уж и редко. Данные эпидемиологических исследований не дают однозначного ответа о нозологической самостоятельности ПсА, так как не исключают возможность простой ассоциации артрита с псориазом. Даже если мы предположим, что псориаз чаще встречается среди лиц с артритами, чем без них, можно рассматривать две возможности: либо что ПсА все же является отдельной нозологической формой, либо что псориаз у пациентов с артритом указывает на сосуществование двух (взаимосвязанных или независимых) процессов, которые, взаимодействуя, влияют на видимые клинические проявления патологии суставов. Например, остеоартрит мелких суставов кистей на фоне имеющегося псориаза может протекать более тяжело и вызывать более значительную деструкцию, особенно эрозивный ОА, клиническая и рентгенологическая картина которого порой очень схожа с ПсА.
Другой нередко встречающийся в критериях признак — дактилит. Однако он не является характерным признаком ПсА — с одной стороны, вследствие того, что нередко встречается и при других спондилоартритах (реактивных артритах, анкилозирующей спондилоартрите и др.), что подтверждается его включением в классификационные критерии этой патологии. С другой стороны, он описан при саркоидозе и ряде тяжелых инфекций (туберкулез, сифилис и др.).
Такие клинические варианты ПсА, как моно-/олигоартрит, ревматоидоподобный полиартрит и артрит с поражением дистальных межфаланговых суставов в определенной мере можно объяснить и сочетанием патологии суставов с кожным псориазом, причем последний из-за вызываемых им выраженных микроциркуляторных и воспалительных реакций у части пациентов модифицирует клиническую картину болезни.
Особый вопрос — место мутилирующего (обезображивающий) артрита. Как изветсно, внутрисуставной остеолиз — один из наиболее значимых симптомов ПсА и придает этому заболеванию столь характерную картину, которая не встречается ни при какой другой ревматической болезни. И с этим утверждением сложно спорить, хотя рентгенологические изменения, описываемые как «карандаш в стакане» (pencil-incup), описаны и при системной склеродермии и болезни Бехчета. Однако данное состояние действительно встречается практически только при ПсА, причем данная патология не связана ни с эндокринными заболеваниями, ни с остеопорозом. Соответственно, по-видимому, именно мутилирующий артрит с остеолизисом является действительно «псориатическим» артритом.
Для окончательного ответа на интересный вопрос: является ли псориатический артрит действительно псориатическим — должно пройти время, должны быть проведены масштабные эпидемиологические и фундаментальные исследования. Поэтому, по-видимому, окончательную точку над «i» ставить еще рано.
Источник
