Реактивный артрит и энтерококк
Об авторе

Врач-ревматолог, кандидат медицинских наук.
Сфера научных интересов: кардиоваскулярная патология при системных заболеваниях соединительной ткани, современные методы в диагностике и лечение ревматоидного, псориатического, подагрического и других артритов, реактивные артриты.
Автор методики и компьютерной программы ранней диагностики сердечной недостаточности у больных системной красной волчанкой, организатор и ведущий школ для пациентов.
Инфекционный артрит – это остро протекающее поражение суставов, связанное с непосредственным попаданием гноеродных микроорганизмов в сустав. Синонимы бактериального артрита: септический, гнойный, пиогенный артрит. Отдельным подвидом считается инфекция эндопротезированного сустава, то есть бактериальное воспаление области соединения кости с цементом, оболочки и полости искусственного сустава, остатков синовиальной оболочки, прилегающих мягких тканей, возникающее после операции эндопротезирования.
Бактериальный артрит является достаточно распространенной проблемой. Болеют люди всех возрастов, но чаще всего бактериальный артрит встречается у детей и людей старшего возраста, особенно в сочетании с сопутствующей патологией. Не исключено и возникновение гнойного артрита у пациентов с другими неинфекционными (аутоиммунными) заболеваниями суставов, например, ревматоидным артритом. Инфекции после эндопротезирования встречаются примерно у 1-2% больных и считаются осложнением после проведенного хирургического вмешательства.

Причины развития гнойного артрита
ВСЕ известные микроорганизмы потенциально способны вызвать гнойную инфекцию в суставе. Но наиболее часто это микроорганизм золотистый стафилококк (Staphylococcus aureus), который является причиной около половины всех случаев пиогенных артритов. Кроме того, этот микроорганизм в 80% случаев является причиной развития гнойного артрита у пациентов с тяжелым сахарным диабетом и ревматоидным артритом. Следующими по частоте встречаемости являются стрептококки. Стрептококковые артриты наиболее часто возникают у людей с аутоиммунными заболеваниями, гнойничковыми поражениями кожи или после массивных травм. Примерно в 10% случаев причиной развития артрита являются грамотрицательные (Гр-) палочки, которые, как правило, вызывают болезнь у пожилых и ослабленных людей, у внутривенных наркоманов и у лиц с иммунодефицитом. Более редкой причиной развития бактериального артрита является микроорганизм-возбудитель гонореи Neisseris gonorrhoeae, и наблюдается обычно как осложнение тяжелой распространенной гонококковой инфекции. Другие микроорганизмы встречаются значительно реже.
Среди инфекций, вызывающих септический артрит эндопротеза можно выделить следующие:
- Грам-положительные (Гр+) аэробы,
- золотистый стафилококк,
- стрептококки,
- энтерококки,
- дифтероиды,
- Грам-отрицательыне (Гр-) аэробы,
- анаэробы,
- грибы,
- смешанная (микстовая) флора.
Так называемые “ранние” формы инфекции после операции эндопротезирования вызываются обычно эпидермальным (кожным) стафилококком. Инфекция проникает в полость оперированного сустава обычно через инфицированные кожные покровы, мягкие ткани, мышцы, или из гематомы после операции. Более поздние формы артрита развиваются обычно через 3 и более месяцев после операции, и вызываются другими микроорганизмами, проникающими в суставную полость, как правило, через кровь – гематогенно.
Как и почему развивается гнойный артрит?
В норме сустав является замкнутой стерильной полостью, иными словами, инфекции в нем нет! Проникновению и дальнейшему распространению инфекции в суставе способствуют ряд факторов:
- ослабление естественных защитных сил организма,
- пожилой возраст,
- сахарный диабет,
- цирроз печени,
- онкологические заболевания,
- почечная недостаточность,
- тяжелые инфекции (гнойничковые заболевания кожи – пиодермии, пиелонефрит, пневмония и др.),
- прочие болезни суставов,
- суставные протезы,
- наркомания,
- укусы и ранения суставов.
Предрасполагающими факторами развития гонококкового артрита являются:
- беременность, роды и послеродовый период,
- хроническая инфекция мочеполовых путей,
- сопутствующая ВИЧ-инфекция,
- беспорядочные половые связи,
- гомосексуализм,
- наркомания,
- низкий социальный статус.
Мы уже коснулись выше, что микроорганизмы в суставную полость могут попасть несколькими путями: гематогенно – с током крови, лимфогенно – с током лимфы, контактно — при прямом воздействии (например, проникающие травмы, повреждения, манипуляции с суставами). В этом и заключается принципиальное отличие бактериального артрита от реактивного: в первом случае бактерии НЕПОСРЕДСТВЕННО вызывают воспаление в полости сустава, тогда как во втором – какие-либо ВНЕсуставные инфекции вызывают своеобразную “перестройку” иммунной системы, в результате которой развивается НЕинфекционное (аутоиммунное) воспаление в суставе, поэтому еще одно назначение реактивного артрита – инфекционно-аллергический артрит.
Симптомы
Обычно острый гнойный артрит развивается очень быстро и остро, с яркой клинический картиной болезни и выраженными жалобами. Но это бывает не всегда. У ослабленных лиц, при иммунодефицитах, у пожилых пациентов симптомы и признаки инфекционного артрита нередко бывают “стертыми”, то есть не выраженными. Среди основных и первых признаков болезни выделяют выраженную боль в пораженном суставе и лихорадку. Опять же, у ослабленных, пожилых пациентов, а также тех, кто предварительно получал антибактериальную терапию по поводу другого заболевания, температура может быть субфебрильной или нормальной. В абсолютном большинстве случаев (90%) поражается только ОДИН сустав (моноартрит), что, несомненно, должно натолкнуть на мысль о гнойном артрите. Чаще всего поражается коленный и тазобедренный суставы. Развитие артрита другой локализации нередко имеет посттравматический характер, то есть после проникающей травмы, ранения, укуса. Несколько суставов поражается у пациентов с ревматическими заболеваниями, например, при ревматоидном артрите, системных заболеваниях соединительной ткани (СЗСТ), а также у внутривенных наркоманов. Особенностью гнойного артрита у наркоманов является поражение довольно редких суставов – лонного сочленения, крестцово-подвздошных, грудино-ключичных сочленений. При гонококковом артрите присутствуют жалобы на общее недомогание, лихорадку, кожные высыпания помимо выраженных болей в суставе. При развитии инфекции эндопротеза наблюдается боль, лихорадка, озноб, припухлость сустава.
Внешне сустав обычно отекший, опухший, горячий на ощупь, кожа над суставом красная. Боль может быть не только локальной в зависимости от пораженного сустава, но и распространенной, например, в нижней части спины, ягодице, ноге при поражении тазобедренного сустава. На гонококковый артрит укажет поражение кожи в виде гонококкового дерматита, а также поражение других органов (напомним, что гонококковый артрит развивается обычно в рамках распространенной, тяжелой гонококковой инфекции): сердца, печени, легких и др.).
Диагностика
Диагностический поиск в отношении гнойного артрита основывается на тщательном сборе анамнеза заболевания, жизни пациентов, а также жалоб.
- Крайне важен внешний осмотр суставов и проведение функциональных проб для выявления нарушения функции суставов.
- В общем анализе крови наблюдается типичная картина бактериального воспаления: лейкоцитоз (повышение уровня лейкоцитов в крови), повышение СОЭ, т.н. палочкоядерный сдвиг лейкоцитарной формулы, что иногда называется “воспалительной картиной крови”. Однако не исключена и нормальная картина крови у пациентов с иммунодефицитом!
- Анализ суставной жидкости с выявлением возбудителя и желательно определением чувствительности к антибиотикам.
- Анализ выделений из уретры и шейки матки при подозрении на гонококковую и смешанную инфекцию половых путей.
- При подозрении на инфекцию эндопротеза рекомендовано проведение биопсии костной ткани вблизи соединения цемента с протезом.
- Рентгенологическое (КТ, МРТ) исследование. Но следует помнить, что выраженные изменения на рентгене появляются не сразу, а через несколько недель после начала болезни!
Дифференциальную диагностику надо проводить со всеми заболеваниями, при которых развивается МОНОартрит: подагра и псевдоподагра, болезнь Лайма (боррелиоз), вирусные артриты (парвовирусная инфекция, краснуха, вирусные гепатиты, ВИЧ-инфекция и др.), серонегативные спондилоартриты и др. Гнойный артрит является одной из самых тяжелых патологий сустава. Поэтому в практической ревматологии существует негласное правило: КАЖДЫЙ МОНОАРТРИТ должен рассматриваться как БАКТЕРИАЛЬНЫЙ пока не доказано обратное, что указывает на тяжесть и всю серьезность этого диагноза.
Лечение
Прежде всего, стоит отметить, что ВСЕ пациенты с гнойным артритом или даже подозрением на него должны быть немедленно госпитализированы в стационар!
В первые сутки желательно полностью исключить движения в пораженном суставе (постельный режим). Начиная с 3 суток при адекватной терапии, разрешаются пассивные движения в суставе, а уже нагрузки и активные движения только после устранения болевых ощущений. Обычно в первые же сутки производят дренирование сустава – откачивают содержимое сустава. Основу лечения инфекционного артрита составляет антибактериальная терапия. В первые дни заболевания проводят так называемую эмпирическую антибактериальную терапию (то есть, мы не знаем возбудителя, но предполагаем) препаратами широкого спектра действия, а впоследствии с учетом выявленного при посеве возбудителя и его чувствительности к антибиотиками. Введение антибиотиков в полость сустава обычно не проводят. При отсутствии положительно эффекта после нескольких дней активного лечения является показанием для смены препарата или комбинации с другими антибиотиками. Лечение обычно длится не менее 3-4 недель, иногда до 8 недель, и продолжается КАК МИНИМУМ еще 2 недели после устранения признаков инфекции в суставе. У пациентов с выявленной инфекцией эндопротеза антибиотики назначают курсом НЕ МЕНЕЕ 6 недель. Дополнительно назначают нестероидные противовоспалительные препараты (НПВП) с целью обезболивания и противовоспалительной целью, противогрибковые препараты. При отсутствии результатов лечения рассматривается вопрос об открытом хирургическом лечении, то есть вскрытии полости сустава.
Прогноз при вовремя начатом лечении и отсутствии тяжелых сопутствующих заболеваний обычно благоприятный. Однако примерно у 1/3 больных развиваются необратимые изменения и нарушения функции сустава.
Хотелось бы добавить несколько слов по поводу профилактики развития инфекции протезированного сустава. Прежде всего, следует убедиться в отсутствии очагов хронической инфекции перед оперативным вмешательством. Разработаны схемы антибактериальной профилактики для людей с высоким риском инфицирования протеза. Профилактическое лечение стоит проводить следующим категориям пациентов:
- у пациентов с иммунодефицитами, обусловленной проводимой химиотерапией,
- пациентам, в прошлом уже перенесших инфекцию эндопротеза,
- у пациентов с ВИЧ-инфекцией, гемофилией, сахарным диабетом, опухолями,
- перед сложными стоматологическими вмешательствами,
- у пациентов с предполагаемыми вмешательствами на мочевыводящих путях (так как возрастает риск травматизации мочеполовых путей).
Источник
Причины развития недуга

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Данная форма артрита суставов называется реактивной, так как представляет собой реакцию нескольких систем организма человека на присутствие какой-либо бактериальной инфекции. Кроме того, иммунитет некоторых людей имеет генетическую предрасположенность к аберрантной реакции на воздействие бактерий. Это приводит к одновременному развитию воспалительного процесса суставов и других систем.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чаще всего причины реактивного артрита кроются в следующих перенесенных инфекциях:
- урогенитальные, одной из наиболее часто встречающихся, можно назвать хламидийную или гонорейную, (шансы заболеть после которой составляют 1-3%);
- дыхательных путей, при которых такие возбудители, как хламидии и микоплазмы провоцируют развитие бронхитов, трахеитов, пневмоний;
- кишечные, при которых такие возбудители, как сальмонеллы, кишечная палочка, шигеллы вызывают отравления и прочие патологии ЖКТ, (вероятность составляет 1-4%).
Кроме того, в медицинской практике встречаются случаи, когда реактивную форму артрита вызывают и вирусные инфекции. В данном случае причины развития болезни кроются в присутствии вируса краснухи, энтеровирусов, аденовируса, герпеса и т.д.
В действительности реактивный артрит может возникнуть у любого человека, перенесшего бактериальную инфекцию. Однако больше шансов оказаться в группе риска у мужчин в возрасте от 20 до 40 лет. Шансы заболеть данной формой артрита суставов у женщин значительно ниже, примерно в 10-20 раз. Что касается заболевания, развивающегося на фоне кишечных инфекций, то у мужчин и женщин шансы заболеть одинаковые.
В группу риска также попадают люди, у которых присутствует особый ген HLA-B27. Его выявили врачи-генетики и установили прямую взаимосвязь с развитием реактивного артрита. Вероятность заболеть патологией у людей с этим геном в 50 раз выше, чем у остальных.
Установлено, что реактивная форма артрита относится к системным ревматическим патологиям. Поэтому стоит отметить, что болезнь может поражать не только суставы, но и другие органы, включая сердце, кожу, легкие, глазные ткани, ротовую полость, почки, вызывая в них воспалительные реакции.
Суть болезни
Реактивный артрит (РеА) – острое воспаление сочленений по причине попадания в организм кишечных и мочеполовых инфекций. Бактериальные и вирусные инвазии поражают слизистые оболочки, ткани внутренних органов, но не транспортируются кровотоком во внутреннюю полость суставов, не накапливаются в синовиальной жидкости, как это происходит при септическом артрите. Иммунитет на фоне инфекционного заражения начинает уничтожать патогенные микроорганизмы, а также ткани сочленений, принимая их за чужеродные, что и провоцирует воспалительную реакцию.
Важно!
В группу риска по заболеванию включены мужчины и женщины в возрасте 20-40 лет, носители антигена НLA-B27. Пусковым механизмом реактивного артрита у мужчин чаще являются мочеполовые инфекции (хламидийный артрит), реактивного артрита у женщин – кишечные инвазии.
Источник
 Артриты и спондилиты на фоне заболеваний желудочно-кишечного тракта — это довольно распространенная проблема.
Артриты и спондилиты на фоне заболеваний желудочно-кишечного тракта — это довольно распространенная проблема.
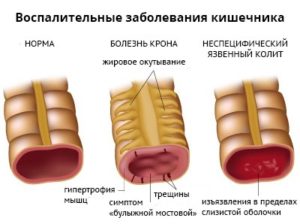
Артриты нередко встречаются при таких заболеваниях желудочно-кишечного тракта, как болезнь Крона, неспецифический язвенный колит (НЯК), болезнь Уипла, непереносимость глютена, паразитарные инвазии, реже — некоторые другие колиты и энтеропатии. Энтеропатические артриты могут еще встречаться под названием ВЗК-ассоциированные артриты (ВЗК — воспалительные заболевания кишечника). Поражение суставов и позвоночника на фоне указанных выше заболеваний относятся к серонегативным спондилоартритам.
Наиболее часто поражение опорно-двигательного аппарата наблюдается при болезни Крона и неспецифическом язвенном колите (НЯК), поэтому я акцентирую внимание именно на них. При остальных болезнях кишечника суставная патология встречается значительно реже.
 Болезнь Крона – это гранулематозное воспаление желудочно-кишечного тракта с преимущественным поражением подвздошной кишки. Наличие болезни Крона у родственников увеличивает риск развития болезни и у потомков.
Болезнь Крона – это гранулематозное воспаление желудочно-кишечного тракта с преимущественным поражением подвздошной кишки. Наличие болезни Крона у родственников увеличивает риск развития болезни и у потомков.
Неспецифический язвенный колит (НЯК) – хроническое воспалительное заболевание с поражением прямой и ободочной кишки. Неспецифический язвенный колит часто приводит к развитию опасных осложнений: массивное кровотечение из кишечника, сепсис, сужение просвета кишечника, перфорация (прободение) стенки кишечника. Оба эти заболевания одинаково часто встречаются у мужчин и у женщин, пик заболеваемости приходится на возраст 25-45 лет.
Клиническая картина энтеропатических артритов
Клинические проявления самих воспалительных заболеваний кишечника довольно обширны, чаще всего встречаются следующие:
- боли в животе различной интенсивности,
- диарея (частый жидкий стул),
- снижение веса,
- повышение температуры тела,
- анальные трещины,
- примесь крови в каловых массах,
- болезненные позывы к испражнению кишечника (тенезмы),
- повышенная слабость, утомляемость,
- обезвоживание,
- анемия и некоторые другие.
Как ревматолог, я имею дело с поражением опорно-двигательного аппарата при заболеваниях кишечника. Обычно таких больных мы ведем совместно с гастроэнтерологом. Поражение суставов рассматривается как системное проявление воспалительных заболеваний кишечника. Обычно артриты возникают при тяжелом и агрессивном течении этих заболеваний. В среднем артриты при воспалительных заболеваниях кишечника наблюдаются примерно у каждого пятого пациента, особенно часто при болезни Крона. Особенности артритов при воспалительных заболеваниях кишечника следующие:
- асимметричность поражение суставов,
- мигрирующий характер поражения,
- одновременное поражение до 5 суставов,
- поражение преимущественно суставов ног (чаще всего поражение коленных и голеностопных суставов).
В течении подобных артритов можно выделить довольно четкое чередование периодов ремиссии и обострения. Обычно длительность обострений не превышает 3 месяцев. В большинстве случаев наблюдается одновременное усугубление симптомов поражения кишечника и артрита.
Условно можно выделить 2 варианта течения артрита при воспалительных заболеваниях кишечника. При первом варианте наблюдается поражение ограниченного (не более 5) числа крупных суставов. При втором варианте возникает симметричный полиартрит, который маскирует другие ревматологические заболевания и требует проведения дифференциальной диагностики.

Поражение позвоночника при воспалительных заболеваниях кишечника чаще встречается у мужчин. Это может проявляться воспалением крестцово-подвздошных сочленений (сакроилеит).
При наличии болезни Крона и неспецифического язвенного колита риск развития анкилозирующего спондилоартрита возрастает более чем в 30 раз!
Далеко не всегда сакроилеит проявляет себя клинически, не более чем у 10-20% пациентов, тогда как КТ и МРТ выявляют изменения в позвоночнике и крестцово-подвздошных сочленениях более чем у половины пациентов с заболеваниями кишечника. Симптомы сакроилеита и спондилоартрита при заболеваниях кишечника сходны с клинической картинкой анкилозирующего спондилоартрита (болезни Бехтерева).
При спондилитах на фоне воспалительных заболеваний кишечника могут наблюдаться следующие симптомы:
- характерная боль в спине,
- ограничение подвижности позвоночника в поясничном отделе,
- ограничение подвижности грудной клетки (чувство нехватки воздуха, необходимость вдохнуть “полной грудью”),
- утренняя скованность в спине.
Кратко перечислю другие симптомы при воспалительных заболеваниях кишечника:
- поражение кожи (узловатая эритема, пиодермия),
- поражение слизистых оболочек (язвы слизистой рта, языка),
- глаз (увеиты, конъюнктивит),
- синдром Рейно,
- синдром Шегрена («сухой синдром»),
- тромбофлебит.
Диагностика
Специфических лабораторных анализов как при воспалительных заболеваниях кишечника, так и при спондилоартритах, ассоциированных с ними, нет!
При воспалительных заболеваниях кишечника могут наблюдаться:
- повышение СОЭ и С-реактивного белка (СРБ),
- тромбоцитоз (увеличение числа тромбоцитов),
- анемия,
- лейкоцитоз (увеличение числа лейкоцитов).
Примерно у 50% пациентов обнаруживается положительный HLA-B27. Анализ суставной жидкости выявляет признаки неспецифического неинфекционного воспаления в виде повышения количества лейкоцитов.
Дифференциальная диагностика
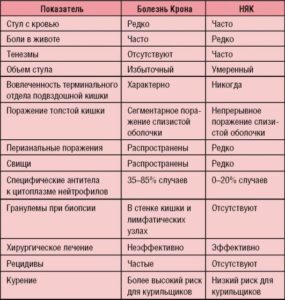 Дифференциальную диагностику болезни Крона и неспецифического язвенного колита следует проводить, прежде всего, друг с другом, так как клинические проявления этих болезней похожи. Различия представлены в таблице. В связи с этим при подозрении и исключении этих заболеваний стоит проводить исследование кишечника (ирригоскопия, колоноскопия), биопсию стенки кишечника. Также дифференциальную диагностику стоит проводить с инфекционными поражениями кишечника (туберкулез, иерсиниоз), синдромом раздраженного кишечника (СРК), медикаментозной энтеропатией и др. При наличии моно- и олигоартритов стоит исключать
Дифференциальную диагностику болезни Крона и неспецифического язвенного колита следует проводить, прежде всего, друг с другом, так как клинические проявления этих болезней похожи. Различия представлены в таблице. В связи с этим при подозрении и исключении этих заболеваний стоит проводить исследование кишечника (ирригоскопия, колоноскопия), биопсию стенки кишечника. Также дифференциальную диагностику стоит проводить с инфекционными поражениями кишечника (туберкулез, иерсиниоз), синдромом раздраженного кишечника (СРК), медикаментозной энтеропатией и др. При наличии моно- и олигоартритов стоит исключать
септический артрит, который может развиваться спонтанно или быть следствием тяжелого иммунодефицита на фоне активной терапии самих воспалительных заболеваний кишечника.
Принципы лечения
Медикаментозная терапия при болезни Крона и неспецифическом язвенном колите сходна. Препаратами первой линии являются нестероидные противовоспалительные препараты (НПВП). Они способны подавлять воспаление в суставах и позвоночнике.
Следует помнить, что одновременно с очевидной пользой, НПВП могут усугублять течение кишечных проявлений воспалительных заболеваний кишечника.
Лечение проводится под контролем гастроэнтеролога и ревматолога. При тяжелом течении этих заболеваний показан прием гормональных препаратов (возможно и внутрисуставное введение глюкокортикоидов при ограниченном числе пораженных суставов).
 Основным базисным противовоспалительным препаратом (БПВП) является сульфасалазин. Этот препарат одновременно эффективно воздействует на течение самих воспалительных заболеваний кишечника и связанных с ними артритов, однако практически не оказывает положительного влияния при поражении позвоночника, что ограничивает применении этого препарата при спондилитах. При отсутствии эффекта от сульфасалазина и глюкокортикостероидных гормонов решается вопрос о назначении метотрексата или азатиоприна.
Основным базисным противовоспалительным препаратом (БПВП) является сульфасалазин. Этот препарат одновременно эффективно воздействует на течение самих воспалительных заболеваний кишечника и связанных с ними артритов, однако практически не оказывает положительного влияния при поражении позвоночника, что ограничивает применении этого препарата при спондилитах. При отсутствии эффекта от сульфасалазина и глюкокортикостероидных гормонов решается вопрос о назначении метотрексата или азатиоприна.
Перспективным направлением является применение генно-инженерных биологических препаратов (ГИБП), в частности, Инфликсимаба (Ремикейд). Однако стоимость лечения подобными препаратами значительно ограничивают их широкое применение.
Иногда приходится прибегать к хирургическому лечению заболеваний кишечника, особенно при развитии серьезных осложнений (массивное кишечное кровотечение, перитонит, перфорация кишечника и др.).
Хирургическое лечение НЕ влияет на течение спондилоартритов при воспалительных заболеваниях кишечника, а соответственно, медикаментозная терапия таким больным должна обязательно проводиться.
Источник
