Реактивный артрит у детей стрептококковый
Воспалительные заболевания суставов являются одной из актуальных проблем современной педиатрической ревматологии. Среди них в течение многих лет ведущая роль принадлежала ювенильному ревматоидному артриту (ЮРА). Однако в последние годы наметилась тенденция к нарастанию реактивных артритов (РеА) у детей. Частота РеА в структуре ревматических заболеваний в различных странах мира составляет от 8 до 41% [1].
В России среди ревматических заболеваний РеА у детей до 14 лет составляет 56%, у подростков 37% [2]. Приведенные данные указывают на значимость РеА в детском возрасте и диктуют необходимость дифференцированного диагностического и терапевтического подхода к различным вариантам данной суставной патологии у детей.
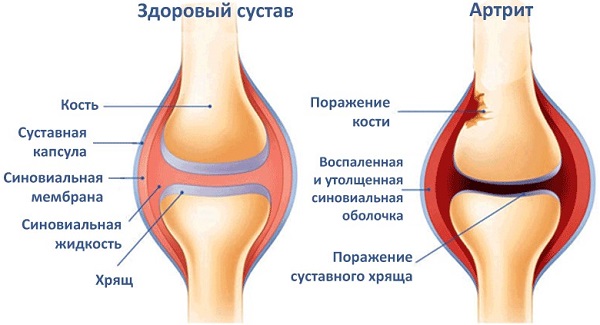
Реактивный артрит – это асептическое (негнойное) заболевание суставов, развивающееся в ответ на внесуставную инфекцию, при которой причинный агент не может быть выделен из сустава.
Термин «реактивный артрит» предложен финскими исследователями Ahvonen с соавт. в 1969 г., впервые описавшими артрит, развившийся после иерсиниозной инфекции. В дальнейшем «реактивный артрит» полностью вытеснил предложенный А.И. Нестеровым в 1959 г. термин «инфекционно-аллергический артрит».
Ранее считалось, что РеА «стерилен», так как из полости сустава не удавалось выделить ни живой причинный агент, ни его антигены. В дальнейшем, по мере совершенствования методологических приемов, из суставных тканей, синовиальной жидкости были выделены отдельные антигены микробов и даже сами микрооргонизмы, способные к размножению [2]. При наших многолетних наблюдениях за детьми с РеА неоднократно удавалось выделить из синовиальной жидкости ДНК хламидий, в одном случае – кишечную палочку. В связи с этим в литературе имеются указания на то, что термин «реактивный артрит» следует применять с осторожностью [2,3,4]. Однако он все еще широко распространен как в литературе, так и в международных классификациях ревматических болезней.
В рабочей классификации ревматических болезней 1985 г. выделялись три группы РеА:
• постэнтероколитический
• урогенитальный
• после носоглоточной инфекции
На IV Международном рабочем совещании по реактивным артритам (г. Берлин, 1999 г.) было достигнуто соглашение по определению реактивных артритов. Рекомендовано называть реактивными артритами воспалительные (негнойные) заболевания суставов, развивающиеся вскоре (обычно не позднее, чем через 4 недели) после острой кишечной или урогенитальной инфекции. Этиологическими факторами постэнтероколитического РеА следует считать иерсинии, сальмонеллы, шигеллы, геликобактер; урогенного – хламидии, уреаплазмы. Другие формы артритов – постстрептококковый, поствирусный, артрит Лайма, по заключению экспертов Международного совещания, следует объединить термином – «артриты, связанные с инфекцией», причем в эту группу не должен входить септический, гнойный артрит. Однако целый ряд вопросов требует дальнейшего изучения. В частности, остается неполным перечень микробных агентов, инициирующих РеА. Возможно, триггерное воздействие оказывают микоплазма, клостридии и другие инфекционные агенты [4].
Исходя из сказанного следует, что в развитии РеА ведущим является инфекционный агент. Иммунный ответ проявляется выработкой антител, циркулирующих в крови и синовиальной жидкости. Длительно сохраняющийся повышенный уровень антител указывает на наличие инфекционного агента, с одной стороны, и на персистенцию антигенов микроба в тканях и синовиальной жидкости, с другой. Кроме того, многочисленные литературные данные указывают на значимость генетической предрасположенности [2,4,5,6,7]. Авторы отмечают тесную взаимосвязь между РеА и одним из антигенов главного комплекса гистосовместимости – HLA–B27. При этом ассоциация HLA–B27 с урогенным артритом наблюдается в 80-90% случаев, с постэнтероколитическим – в 56%. В то же время роль HLA –B27 в развитии РеА полностью не изучена. Имеются лишь отдельные гипотезы:
– HLA–B27, являясь рецептором для микробов, способствует их распространению в организме, в том числе в полости суставов;
– HLA–B27, участвуя в клеточных иммунных реакциях, способен презентировать микробные клетки цитотоксическим Т–лимфоцитам. При этом возможен неаде-кватный иммунный ответ и персистенция микроба.
– в последние годы много сторонников теории микробной мимикрии, когда имеются сходные белки (антигенные детерминанты) у микроба и HLA–B27. При этом иммунный ответ направлен как против инфекционного агента, так и собственных клеток тканей, оказывая на них повреждающее воздействие. Перекрестно реаги-рующие антитела ослабляют иммунный ответ против инфекционного агента, что препятствует полной элиминации и способствует его персистированию [1,8].
Общим клиническим признаком РеА является предшествующая инфекция.
К моменту развития артрита клинические признаки инфекции, как правило, проходят. Возможно стертое, бессимптомное течение урогенитальных инфекций. В отдельных случаях артрит развивается одновременно с диареей, инфекцией мочевой системы, поражением глаз (конъюнктивит, ирит, иридоциклит). В дебюте суставного синдрома часто отмечаются субфебрилитет, слабость, снижение аппетита.
К клиническим особенностям РеА относятся:
• острый характер суставного синдрома
• асимметричность суставного синдрома
• олиго- или моноартрит средних и крупных суставов нижних конечностей
• возможность торпидного течения суставного синдрома
В постановке диагноза помогают диагностические критерии, принятые на Международном совещании ревматологов (1995 г.) (табл. 1).
Для постэнтероколитического РеА характерно острое начало с типичной локализацией – в суставах нижних конечностей. Однако иногда в процесс могут вовлекаться лучезапястные суставы. При этом выражены общие реакции в виде лихорадки (380-390), лейкоцитоза, ускорения СОЭ до 40-45 мм/час. Для этого варианта РеА типично торпидное течение суставного синдрома, в среднем составляющее 3-5 месяцев. В отдельных случаях возможна трансформация в ЮРА.
Урогенный РеА отличает торпидность течения в сочетании с высокой лабораторной активностью.
Одним из вариантов РеА является синдром Рейтера (по МКБ-10 М02.3 – болезнь Рейтера). Заболевание развивается во временной связи с кишечной или урогенитальной инфекциями. В настоящее время синдром Рейтера рассматривается как следствие хламидийной инфекции. При этом у 90% детей выявляется Chlamydia pneumoniae и лишь у 10% – Chlamydia trachomatis [10].
Клиническая картина характеризуется наличием уретро-окуло-синовиального синдрома. У детей поражение урогенитального тракта проявляется лейкоцитурией, дизурическими явлениями, клиникой вульвита или вульвовагинита у девочек, баланитом или баланопоститом у мальчиков. Под нашим наблюдением среди больных с синдромом Рейтера находилось трое мальчиков в возрасте 12-14 лет, у которых баланит протекал с яркими сливными эрозиями с фестончатыми краями.
Поражение глаз в виде конъюнктивита носит непродолжительный, эфемерный характер, однако возможно его рецидивирование. Литературные данные указывают на возможность развития иридоциклита, увеита [3,5,11].
Суставной синдром в виде острого асимметричного артрита протекает со скоплением большого количества синовиальной жидкости (до 50-70 мл в коленных суставах), с вовлечением крупных и мелких суставов нижних конечностей. Достаточно частым является поражение первого пальца стопы с формированием «сосискообразной» деформации. Характерен «симптом лестницы», при котором наблюдается постепенное вовлечение суставов снизу вверх. Типичны периартикулярные поражения в виде бурситов, тендовагинитов, энтезитов и энтезопатий.
К классической триаде симптомов может присоединиться поражение кожи в виде кератодермии ладоней и стоп, псориазоподобных бляшек на коже лица, туловища, конечностей. При затяжном течении развивается ониходистрофия (изменение цвета ногтей, ломкость, шероховатость, бугристость), что нередко расценивается, как микотическое поражение.
Продолжительность синдрома Рейтера при остром течении составляет 2-3 месяца, при затяжном течении возможна трансформация в ЮРА.
Реактивные артриты относят к разряду серонегативных спондилоартропатий. Это объясняется идентичной клинической симптоматикой РеА и дебюта спондилоартропатий. Последние в детском и подростковом возрасте манифестируют реактивным асимметричным олигоартритом нижних конечностей, который сочетается с энтезитами. Особого внимания заслуживает поражение тазобедренных суставов. У 1/3 детей и подростков артрит тазобедренных суставов является первым симптомом спондилоартропатий. В дебюте другие суставы поражаются лишь у 10-15% больных [4,12,15]. Существенно повышает вероятность спондилоартропатий поражение крестцово-подвздошных сочленений.
Заподозрить дебют спондилоартропатии у детей с клиникой РеА позволяют конкретные клинические признаки, имевшие место в прошлом или выявляемые на момент наблюдения. К ним относятся:
• боли в ягодичных мышцах (постоянные или перемежающиеся);
• боли в области крестца или утренняя скованность в поясничном отделе;
• боли в пятке, подошве или иная энтезопатия;
• наличие «сосискообразного» пальца на руке или ноге;
• диарея, дизурические явления за месяц до появления артрита.
Провести своевременную конкретную нозологическую диагностику спондилоартропатии у детей позволяют только динамическое наблюдение, проведение лабораторной и лучевой диагностики.
Обследование детей с РеА включает:
1. Семейный анамнез с акцентом на заболевания опорно-двигательного аппарата, обменные нарушения.
2. Эпидемиологический анамнез.
3. Клинический анализ крови.
4. Общий анализ мочи.
5. Биохимическое исследование крови (СРБ, белковые фракции, фибриноген, мочевая кислота, показатели функции почек и печени).
6. Для идентификации инфекционного агента:
– микробиологическое исследование кала, синовиальной жидкости, соскоба с конъюнктивы, наружных гениталий;
– иммунологические методы с целью выявления антител к антигенам энтеробактерий и внутриклеточных возбудителей в синовиальной жидкости и в сыворотке крови;
– исследование в моче, в эпителии урогенитального тракта, синовиальной жидкости ДНК и РНК хламидий, уреаплазмы с помощью полимеразной цепной реакции;
– посев синовиальной жидкости, отделяемого гениталий на клеточные структуры (культуральный метод – «золотой стандарт» для уточнения триггерной роли хламидий в патологии суставов).
7. Ренгенологическое исследование суставов, позвоночника, крестцово-подвздошных сочленений (по показаниям).
8. Электрокардиография (по показаниям).
При проведении дифференциального диагноза исключаются:
– острая ревматическая лихорадка;
– инфекционный артрит (септический);
– другие заболевания из разряда спондилоартропатий (ювенильный спондилоартрит, дебют болезни Бехтерева и др.);
– серонегативный ЮРА;
– обменный артрит;
– синовит на фоне синдрома гипермобильности суставов;
– другие воспалительные заболевания суставов.
Целью лечения РеА у детей является ликвидация причинного фактора – инфекционного агента, а также излечение либо достижение стойкой клинико-лабораторной ремиссии суставного синдрома.
Всем детям с РеА проводится медикаментозная терапия с учетом возраста, индивидуальной эффективности, соответствующего триггерного агента, а также тяжести и характера течения суставного синдрома.
1. Антибактериальная терапия назначается при выявлении инфекции. Это касается прежде всего хламидийной, мико- и уроплазменной инфекций, а также Helicobacter pylori. Препаратами выбора являются макролиды нового поколения, накапливающиеся внутриклеточно в воспаленных тканях (табл. 2).
Следует отметить, что при увеличении продолжительности одного курса антибактериальной терапии эффективность лечения не повышается [10]. При сохраняющемся суставном синдроме возможно назначение второго курса антибиотиков одним из указанных выше препаратов. При этом интервал между I и II курсами должен составлять не менее 5-7 дней. Необходимо помнить о том, что препараты пенициллинового ряда не показаны при хламидийной инфекции в связи с их трансформацией в L–формы, нечувствительные к антибиотикам. Кроме того, на L–формы практически не реагируют иммунокомпетентные клетки (фагоциты, Т-клетки), что способствует персистенции возбудителя и хронизации суставного синдрома.
По нашим наблюдениям, оправдано сочетание антибактериальной терапии с одним из иммунокорригирующих препаратов – ликопидом, стимулирующим функциональную активность фагоцитов, повышающим синтез специфических антител. Детям в возрасте от 1,5 до 15 лет ликопид назначался в дозе 1 мг/сут. Продолжительность курса составляла не более 15 дней. Начало терапии ликопидом предшествовало назначению макролида (5 дней – ликопид, далее 10 дней – макролид + ликопид). В случае хронизации суставного синдрома иммунокорригирующая терапия требует большой осторожности, так как нельзя исключить развитие иммуноагрессивной стадии воспалительного процесса.
При постэнтероколитических РеА антибактериальная терапия, как правило, неэффективна [16].
2. Нестероидные противовоспалительные препараты (НПВП). Этот класс фармакологических средств является необходимым компонентом лечения РеА. НПВП достаточно быстро уменьшают болевой синдром, снижают интенсивность воспалительного процесса путем подавления активности фермента – циклооксигеназы (ЦОГ), принимающей участие в синтезе простагландинов. В последнее десятилетие представление о точках приложения НПВП в регуляции синтеза простагландинов существенно расширилось. Открыты 2 изоформы ЦОГ: ЦОГ-1 и ЦОГ-2, играющие различную роль в указанной регуляции. Именно ЦОГ-2 принимает участие в синтезе провоспалительных простагландинов, усиливающих процессы воспаления и клеточной пролиферации. Активность ЦОГ-1 определяет продукцию простагландинов, ответственных за нормальные физиологические клеточные реакции, не связанные с воспалением [13]. НПВП, воздействуя на обе изоформы ЦОГ, снижают активность воспалительного процесса и в то же время могут приводить к нежелательным реакциям со стороны различных органов и систем. В настоящее время разработаны и широко применяются НПВП, способные селективно ингибировать ЦОГ-2 (мелоксикам, нимесулид).
Основные НПВП, применяемые при лечении РеА у детей, приведены в таблице 3.
Из данных этой таблицы следует, что терапия НПВП имеет возрастные ограничения. Препаратами выбора для детей до 5 лет являются парацетамол и ибупрофен. Однако минимальная эффективная лечебная доза ибупрофена ниже, чем парацетамола, что значительно снижает риск возможных побочных реакций. Ибупрофен блокирует ЦОГ как в ЦНС, так и в очаге воспаления, что обусловливает отчетливый противовоспалительный эффект. Анальгезирующее действие препарата также двойное (центральное и периферическое), в связи с чем оно более выражено, чем у парацетамола [14]. Препарат не образует токсических метаболитов, хорошо переносится и может быть назначен даже грудным детям.
3. Локальная терапия РеА включает внутрисуставное введение глюкокортикостероидов (ГК) и местное применение НПВП в виде мазей, кремов, гелей. Внутрисуставное введение ГК оказывает отчетливое противовоспалительное и анальгезирующее действие. В комплексе с указанной выше терапией, как правило, достаточно 1-3 введений для купирования суставного синдрома.
Применение мазевых форм НПВП, особенно у детей первых лет жизни, более безопасно и позволяет снизить дозу перорально принимаемых препаратов. Гелям отдается предпочтение, так как присутствующий в их составе спиртовой раствор способствует наиболее быстрому транскутантному эффекту. При этом НПВП подавляет продукцию медиатров воспаления непосредственно в тканях, окружающих сустав.
4. При торпидном течении РеА или хронизации процесса показано назначение сульфасалазина в суточной дозе 20-30 мг/кг, но не более 1,5-2 г в сутки. Начальная доза – 125-250 мг в сутки, повышение дозы до расчетной проводят постепенно, один раз в 5-7 дней. Клинический эффект наступает на 5-6 неделе лечения. Продолжительность курса индивидуальна, но не менее 2 месяцев.
Таким образом, при проведении комплексной терапии РеА у детей следует учитывать биологические особенности инфекционного агента, оценивать характер его взаимодействия с макроорганизмом, синхронизировать лечение с активностью и характером течения, тяжестью, динамикой воспалительного процесса в суставах.
Литература
1. Cassidy. J.T., Petty R.E. Textbook of Pediatric Rheumatology. Noronto, W.B. Saunders Company 2001; 819.
2. Алексеева Е. И., Жолобова Е.С. Реактивные артриты у детей. Вопросы современ-ной педиатрии, 2003, т.2, №1, с. 51-56.
3. Руководство по внутренним болезням. Ревматические болезни под ред. В.А. Насо-новой, Н.В. Бунчука, М. 1997, с. 305-335.
4. Агабабова Э. Р. Некоторые неясные и нерешенные вопросы серонегативных спондилоартропатий. Научно-практ. ревматология, 2001, №4, с. 10-17.
5. Агабабова Э. Р. Реактивный артрит и синдром Рейтера. Ревматология, 1997, гл.11, с. 324-331.
6. Алиева Д. М., Акбаров С.В. Клинические варианты реактивного артрита у детей. Научно-практ. ревматология, 2001, №4, с. 74-79.
7. Жолобова Е.С., Чистякова Е.Г., Исаева К.С. Наследственные и инфекционные факторы в развитии ювенильного хронического артрита. Тезисы Всероссийского конгресса «Детская кардиология 2002», М. 2002; 227.
8. Ikeda V., Yu D.T. The pathogenesis of HLA B27 arthritis: the role of HLA B27 in bacterial defense. Am J Ved Sci 1998; 316:257.
9. Kingsly G., Sieper J. Third International Workshop on Reactive Arthritis: an overview. Ann Rheum Dis 1996; 55: 564-570.
10. Чистякова Е.Г. Хронические заболевания суставов у детей (ювенильный ревматоидный артрит, болезнь Рейтера, ювенильный хронический артрит), ассоциированные с хламидийной инфекцией. особенности клиники и течения. Автореф. дисс. … канд.мед. наук, М. 1998.
11. Молочков В.А. Болезнь Рейтера Consilium medicum 2004, т. 6, №3, с. 200-202.
12. Годзенко А.А. Возможности локальной терапии при спондилоартрите. РМЖ, 2005, т. 13, №24, с. 1632-1636.
13. Насонов Е.Л. Нестероидные противовоспалительные прпараты. РМЖ, 1999, №8,
с. 392-396.
14. Autret E., et al. Evaluation of ibuprofen versus aspirin and paracetamol on efficacy and comfort in children with fever. Eur J Clin 1997; 51: 367-71.
15. Агабабова Э. Р. Современные направления исследований при спондилоартропа-тиях. Актовая речь. Первый Всероссийский Конгресс ревматологов. Саратов, 2003.
16. Ревматология. Клинические рекомендации под ред. Е.Л. Насонова, М., 2005,
с. 86-90.
Источник
 Реактивный артрит у детей, он же инфекционно-аллергический артрит – это патология, провоцирующая воспаление в различных суставах организма, не сопровождается гнойными очагами.
Реактивный артрит у детей, он же инфекционно-аллергический артрит – это патология, провоцирующая воспаление в различных суставах организма, не сопровождается гнойными очагами.
Болезнь является весьма распространённой, так как появляется вследствие поражения тела инфекцией, сбоев в иммунитете, респираторных нарушений и других причин. Медицинская статистика показывает большую склонность к реактивному артриту у ребенка мужского пола, но риск остаётся высоким и у девочек.
Болезнь не угрожает жизни, но приносит серьёзные сложности для жизнедеятельности, её важно начать вовремя лечить.
Что это такое?
Реактивный артрит (РА) – воспаление суставов, которое носит вторичный характер и развивается после перенесенной внесуставной инфекции. Ранее считалось, что при этом заболевании микробы в полости сустава не обнаруживаются. Современная наука доказала, что при РА можно выявить антигены возбудителей в синовиальной оболочке или жидкости с помощью специальных методов исследования.
Среди детей до 18 лет РА впервые развивается примерно у 30 человек из 100000. Распространенность этого заболевания – 87 случаев на 100000 детского населения. Среди всех ревматических заболеваний в детском возрасте доля РА составляет 40 – 50%. Таким образом, реактивный артрит (не путать с ревматоидным!) – достаточно распространенная болезнь суставов у детей.
Причины развития
Аномальная реакция иммунной системы – основная причина возникновения реактивного артрита у детей. В результате иммунного ответа на внедрение болезнетворных микроорганизмов вырабатываются антитела, которые уничтожают чужаков. Иногда организм перестает понимать разницу между рецепторами клеток внутреннего слоя, выстилающего сустав и клетками микробов. Поэтому вместе с микроорганизмами иммунитет по ошибке уничтожает ткани суставов собственного организма. Ненормальная иммунная реакция запускает реактивный воспалительный процесс, разрушающий сустав.
Инфекции, которые могут спровоцировать заболевание:
- Инфекции дыхательных путей и неспецифические чаще приводят к реактивному артриту у ребенка, чем урогенитальные или кишечные. Ему в половине случаев предшествуют болезни дыхательных путей: ангина, ОРЗ, бронхит, фарингит;
- На втором месте – возбудители кишечных инфекций: иерсинии, сальмонеллы, шигеллы, кампилобактер;
- Реже всего у детей встречается воспаление суставов, вызванное возбудителями урогенитальных инфекций: хламидий, уреаплазмы, гонококков, микоплазмы.
По разным данным, связь с возбудителем удается точно установить в 50-60% случаев.
У дошкольников чаще развивается артрит тазобедренного сустава. У школьников и подростков – голеностопного или коленного сустава. Мелкие суставы рук и ног у детей при реактивном артрите нечасто оказываются повреждены.
Развитие реактивного артрита зависит не столько от инфекции, сколько от предрасположенности. 85% больных имеют отягощенную наследственность – являются носителями антигена HLA-B27. Для них риск развития реактивного артрита в 50 раз выше.
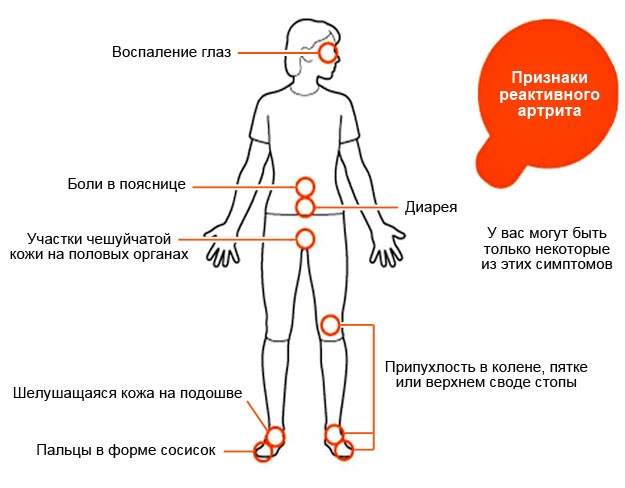
Симптомы и первые признаки
Реактивный артрит у детей Комаровский Е. О. описывает следующей симптоматикой:
- лихорадочное состояние, температура часто достигает 38-39°С;
- глюмерулонефрит;
- тошнота с приступами рвоты, но рвотные позывы появляются не всегда;
- болевые ощущения в любой части головы с головокружением;
- плеврит;
- быстрая утомляемость, слабость;
- признаки болезни проявляются спустя 2-3 недели после инфекционного заболевания;
- ухудшение аппетита и похудание;
- аортальная недостаточность;
- увеличение объёмов лимфоузлов в паху;
- патологии сердечно-сосудистой системы.
Наиболее эффективно лечение реактивного артрита у детей при обнаружении патологии на первом этапе, но в этот период мало характерных симптомов. Недуг полностью излечим на начальной стадии. Если не лечиться или использовать неправильный курс, развивается хроническая форма.
Диагностика
В домашних условиях можно заподозрить реактивный артрит, если воспалению сустава предшествовало какое-либо инфекционное заболевание, а также судя по характерной клинической картине, описанной выше. Далее следует показать ребенка врачу, не начиная самостоятельно никакого лечения, ведь точный диагноз реактивного артрита ставится только после проведения анализов и инструментальных исследований. Все дети с подозрением на реактивный артрит должны быть направлены к ревматологу.
Этапы диагностики:
- Сбор анамнеза.
- Визуальный осмотр.
- Клинический анализ крови (возможно повышение количества лейкоцитов, СОЭ).
- Анализ мочи (также могут быть повышены лейкоциты).
- Ревмопробы (биохимический анализ крови на антистрептолизин О (антитела к стрептококку), СРБ, сиаловые кислоты, общий белок, фибриноген, мочевая кислота, циркулирующие иммунные коплексы), ревматоидный фактор.
- Мазки из мочеиспускательного канала, цервикального канала, конъюнктивы глаза (в случае перенесенной мочеполовой инфекции могут быть выделены хламидии.
- Посев кала на дизгруппу (после кишечной инфекции возможен высев патогенных микроорганизмов – сальмонелл, шигелл, иерсиний).
- Серологические реакции на выявление антител к возбудителям кишечных инфекций.
- Реакция иммунофлюоресценции на обнаружение антигенов хламидий в сыворотке крови и синовиальной жидкости.
- Иммуноферметный анализ – выявляет антитела к хламидиям в сыворотке крови и суставной жидкости.
- Анализ синовиальной жидкости. Может быть повышено количество различных видов лейкоцитов (нейтрофилов – при остром процессе, моноцитов и лимфоцитов – при хроническом).
- Выявление антигена HLA-B27 – в 90 % случаев.
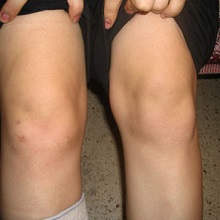
- Рентгенография сустава. Признаки реактивного артрита – кисты в эпифизах, околосуставной остеопороз, воспаление надкостницы, мест крепления сухожилий.
- УЗИ сустава, МРТ – позволяет визуализировать мягкотканые структуры, не видимые на рентгене, наличие суставного выпота.
- Артроскопия – проводится при трудностях в выявлении возбудителя. Врач осматривает сустав изнутри и имеет возможность взять ткани для микроскопического исследования.
К врачу нужно обратиться немедля, если:
- у ребенка покраснение, отек, горячие кожные покровы в области сустава;
- если он жалуется на выраженную боль в суставе;
- при наличии лихорадки.
Последствия реактивного артрита
Без надлежащего лечения реактивные артриты способны вызвать ряд серьезных осложнений. Прежде всего, это касается людей с хроническим течением болезни. Осложнения связаны с частыми обострениями и длительным вяло текущим воспалительным процессом. Чаще всего они встречаются у пациентов, которые обладают генетической предрасположенностью (антигеном HLA-B27).
Наиболее распространенными являются следующие последствия реактивных артритов:
- Хронизация воспалительного процесса. Встречается в среднем у 20% пациентов с реактивными артритами. Она может считаться самым распространенным последствием данного заболевания, так как накладывает отпечаток на жизнь пациента. Человек вынужден длительное время (более года) принимать противовоспалительные препараты, что отражается на его работоспособности.
- Снижение остроты зрения. Является довольно редким последствием синдрома Рейтера. Чаще всего оно вызвано не самой болезнью (которая обычно проходит без последствий самостоятельно), а неправильным приемом препаратов. Без консультации врача-офтальмолога это приведет к обострению хронических заболеваний, если таковые имеются. В частности, речь идет о скрытых формах глаукомы или ускоренном прогрессировании катаракты. Это и становится причиной снижения остроты зрения.
- Ограничение подвижности в суставе. Возникает после интенсивного воспалительного процесса. Отчасти оно объясняется слабостью мышц, если сустав был обездвижен, отчасти – изменениями в полости самого сустава. Наиболее заметно это осложнение при поражении крупных суставов (коленный, локтевой, лучезапястный). При аналогичных проблемах с суставами пальцев ног, например, это не сильно отразится на уровне жизни пациента.
- Хронические болезни внутренних органов. Как уже упоминалось выше, воспалительный процесс при реактивных артритах в редких случаях затрагивает и некоторые внутренние органы. Если пациент поздно обратился к врачу, это может привести к некоторым структурным изменениям и нарушению функции этих органов. В частности, речь идет об утолщении листков плевры и ухудшении фильтрации почек. Наиболее тяжелым осложнением является амилоидоз – отложение патологического белка, которое серьезно нарушает функцию органа.
- Хронические боли в суставе. После перенесенного реактивного артрита остаются редко, но могут беспокоить пациента еще долгие годы. Даже после стихания воспалительного процесса и клинического выздоровления боль иногда остается. Это объясняется структурными изменениями в полости сустава (например, костными наростами на суставных поверхностях или нарушениями выработки суставной жидкости). В результате этих нарушений при движении кости будут сильно тереться друг о друга, что и проявится болевыми ощущениями. Такие боли плохо поддаются медикаментозному лечению и иногда требуют хирургического вмешательства.
Как лечить?
Главной задачей при лечении реактивного артрита у детей в домашних условиях является устранение инфекции.
Если вовремя обратиться к врачу и своевременно начать лечение, то в результате наступает полное выздоровление. К сожалению, некоторые малыши с наследственной предрасположенностью не справляются с болезнью, и реактивный артрит переходит в хроническую форму. При частых рецидивах воспаление может затронуть позвоночник и тем самым вызвать тяжелое заболевание – спондилоартрит.
Медикаменты
Лечение реактивного артрита подразумевает комплексный подход:
- для борьбы с возбудителем заболевания назначают антибиотики, подобранные с учетом вида инфекции;
- для устранения болевых ощущений пациенту рекомендуется принимать нестероидные противовоспалительные препараты (Нурофен, Ибупрофен);
- при острых и длительных болях применяют Нимесулид или Диклофенак;
- в осложненных случаях необходимы гормональные препараты – глюкокортикоиды.
Лечение при острой и хронической формах
При длительном течении болезни для поддержки и укрепления иммунитета рекомендуется принимать иммуномодуляторы. Самые распространенные – Тактивин и Полиоксидоний (рекомендуем прочитать: как давать «Полиоксидоний» детям?). Так как при хронической форме антибиотиков не достаточно, то к лечению подключают еще иммуностимуляторы, которые принимают по определенной схеме. Однако эти препараты нельзя принимать ребенку с симптомами спондилоартрита.
При остром течении коленного артрита деткам в полость сустава вводят гормональные препараты (подробнее в статье: лечение артрита коленного сустава у ребенка). Метод достаточно эффективный, но его нельзя применять, если в полости суставной сумки присутствуют бактерии.
Ремиссия
На этапе ремиссии отсутствуют выраженные симптомы реактивного артрита. Иногда могут возникать слабые дискомфортные ощущения после подвижных игр, переохлаждения. Для их устранения применяются отвлекающие, местнораздражающие наружные средства, например, бальзамы Ким и Барсучок. Во время ремиссии основные усилия врачей направлены на профилактику болезненных рецидивов за счет укрепления защитных сил организма. Для этого детям показан прием сбалансированных комплексов витаминов и микроэлементов: Витамишки, Супрадин Кидс, Мультитабс.
Восстановлению всех функций суставов способствуют физиопроцедуры. Используются магнитотерапия, электрофорез с диметилсульфоксидом, аппликации с парафином и озокеритом, грязелечение, санаторно-курортное лечение. Обязательны ежедневные занятия физкультурой и гимнастикой для укрепления мышц, улучшения кровоснабжения тканей питательными веществами. Также полезны прогулки на свежем воздухе, плавание, аквааэробика.
Профилактика
Ребенка с детства следует приучать к здоровому образу жизни и соблюдению норм личной гигиены. В качестве профилактических мер родителям рекомендуется выполнять следующие рекомендации:
- Своевременно лечить инфекции и хронические заболевания у взрослых членов семьи.
- При планировании беременности женщине следует обследоваться на хламидиоз и при обнаружении инфекции пройти соответствующее лечение, которое предотвратит внутриутробное заражение ребенка.
- Своевременно лечить и вакцинировать домашних животных.
- Приучать ребенка соблюдать личную гигиену( вовремя мыть руки, не брать в рот грязные игрушки, не пользоваться чужими вещами и т.д.).
- Закаливать малыша, повышать его иммунитет, обеспечить ему правильное, полноценное питание, соблюдать режим дня.
- В подростковом возрасте разъяснять вопросы половой гигиены.
Обязанностью каждого родителя является обеспечение ребенку здорового и полноценного образа жизни, а профилактических мер нужно придерживаться не только в периоды болезни, но и на протяжении всей жизни.
Прогноз
У детей с реактивным артритом прогноз в большинстве случаев благоприятный, потому что детский организм быстро восстанавливается. Главным условием является своевременность лечения. В противном случае возможно развитие хронической формы, рецидивы, поражение других органов, развитие ревматоидного артрита и даже слепота.
Источник
