Реактивный урогенный артрит что это

- Классификация урогенных реактивных артритов
- Этиология развития урогенного реактивного артрита
- Клинические признаки развития урогенного реактивного артрита
- Осложнения в течении урогенного реактивного артрита
- Лечение реактивного артрита
Существует несколько видов артрита, которые подпадают под термин урогенный реактивный артрит. Стоит отметить, что этот реактивный артрит проявляется воспалением синовиальной оболочки суставов вследствие осложнения течения генитальной инфекции. Подобные осложнения развиваются крайне редко, но при неправильном или несвоевременном подходе к лечению могут приводить к тяжелым последствиям, в том числе к инвалидности.
Урогенный реактивный артрит чаще встречается у мужчин, чем у женщин. Статистические данные показывают, что примерно 80% случаев заболеваемости урогенным реактивным артритом припадают на представителей сильного пола, в то время как у женщин показатели заболеваемости колеблются всего на уровне 20%. Такое неравное соотношение объясняется разностью микрофлоры половых органов у мужчин и женщин, что делает представительниц прекрасного пола более устойчивыми с иммунной стороны к ряду патогенных инфекций, способных вызвать развитие воспалительного процесса в суставной сумке.
Классификация урогенных реактивных артритов
Рассматривая международную классификацию, можно выделить 3 основных вида реактивного артрита, которые могут иметь урогенную этиологию. Стоит сразу отметить: несмотря на то что воспалительный процесс в суставах вызывается инфекцией мочеполовой системы, все же место локализации первичного процесса может быть в разных органах половой системы. До сих пор неизвестно, играет ли какую-либо роль место локализации воспалительного процесса в органах мочеполовой системы, но все же считается, что наибольший риск развития сопутствующего реактивного артрита наблюдается после или во время течения уретрита. Виды урогенного артрита и частоту их появления необходимо рассмотреть отдельно.
- Болезнь Рейтера. Считается, что это заболевание развивается на фоне хламидийного инфицирования мочеполовой системы. Как правило, болезнь Рейтера развивается на фоне уретрита, цервиита, орхоэпидидимита, простатита и других заболеваний, вызванных поражением тканей органов хламидиями. Болезнь Рейтера считается наиболее часто встречающимся вариантом артрита, вызванного инфекциями мочеполовой системы, так как на него припадает примерно 60% случаев развития урогенных артритов. В международной классификации этот вид артрита числится под кодом М02.3
- Гонококковый артрит. Этот вид урогенного реактивного артрита развивается на фоне ряда инфекционных заболеваний, вызванных гонококковой инфекцией. Гонококковый реактивный артрит наиболее часто развивается вовремя или сразу после перенесения таких заболеваний, как простатит, уретрит, цервиит, орхоэпидидимит, которые были спровоцированы развитием гонококковой инфекции. На гонококковый артрит припадает примерно 16% случаев развития этой болезни суставов после перенесенной ранее инфекции мочеполовой системы. Гонококковый артрит числится в международной классификации под кодом А54.4.
- Другие реактивные артропатии, числящиеся в международной классификацией под кодом М2.8, также являются последствиями перенесенного ранее заражения мочеполовой системы. В основном на этот вид урогенного реактивного артрита припадает примерно 20% случаев заболеваемости. Основными патогенными возбудителями воспаления суставной сумки считаются уреаплазма и микоплазма, которые стали причиной развития ряда начальных заболеваний мочеполовой системы.
Вне зависимости от микроорганизмов, ставших толчком для развития реактивного артрита, сам процесс развития заболевания суставов схож, как и клинические проявления.
Этиология развития урогенного реактивного артрита
В научной медицинской среде нет общего мнения относительно этиологии этого заболевания, но все же на основе клинических исследований были выявлены основные составляющие этого процесса. В основе развития болезни лежит аутоиммунная реакция, поэтому при исследовании суставной жидкости не обнаруживается бактерий или маркеров их присутствия. Аутоиммунная реакция — это сбой в системе иммунитета, при котором антитела, вырабатываемые организмом для борьбы с начальной инфекцией, расположенной в мочеполовой системе, начинают идентифицировать ткань синовиальной мембраны как инородную. При реактивном артрите механизм аутоиммунной реакции довольно сложен, так как его запускает внесуставная инфекция, расположенная далеко от места локализации суставов.

Причины таких сбоев в иммунной системе до сих пор не установлены, но имеется 2 теории относительно того, почему антитела, призванные бороться с инфекцией, начинают нападать на здоровую суставную ткань. Согласно первой теории, основная проблема развития такой реакции кроется в сходстве антигенов, выделяемых клетками синовиального мешка и тех, что выделяют некоторые виды патогенных микроорганизмам для защиты от иммунной реакции. Вторая теория объясняет факт развития аутоиммунной реакции несколько иначе. Возможная причина развития воспаления в суставе кроется в попадании в суставную сумку фрагментов умерших бактерий, которые иммунитет отмечает как инородные тела. В этом случае организм отправляет антитела по «адресу», но так как болезнетворных бактерий нет, происходит сбой, и антитела начинают нападать на ткани суставов, что приводит к неинфекционному воспалительному процессу.
Существует также теория генетической предрасположенности к развитию реактивного артрита, которая тоже не лишена основания, ведь на самом деле у одних больных инфекции мочеполовой системы проходят бесследно, без каких-либо осложнений, а у других наблюдаются столь серьезные воспалительные процессы суставной ткани. Процессы развития аутоиммунной реакции связываются с наличием антител группы HLA.
Кроме того, рассматривается теория, согласно которой патогенные микроорганизмы в процессе своей жизнедеятельности модифицируют антитела, которые изначально вырабатываются организмом для борьбы с ними. Модифицированные антитела начинают нападать на здоровые ткани суставов, которые, возможно, имеют какие-то схожие черты с патогенными организмами, но при этом не трогают патогенные бактерии. Модифицированные антитела не распознаются иммунной системой как патогенные, поэтому иммунитет не препятствует разрушению здоровых тканей.
Клинические признаки развития урогенного реактивного артрита

Клинические проявления реактивного артрита начинают наблюдаться примерно через 30 дней после инфицирования организма патогенными микроорганизмами. В некоторых случаях проявления реактивного артрита наблюдаются уже через 2 недели после проявления симптоматики со стороны инфицированных органов мочеполовой системы. Могут быть выделены 2 основных стадии развития любого вида реактивного артрита.
- Первая стадия урогенного реактивного артрита. Эта стадия развития артрита характеризуется наличием инфекционной составляющей. Как правило, речь идет о наличии патогенных бактерий в уретре, но может наблюдаться и поражение других органов мочеполовой системы. На этой стадии наблюдаются все симптомы заболевания мочеполовой системы и формируется иммунологический ответ на патогенные антигены.
- Вторая стадия урогенного реактивного артрита. На этой стадии развития реактивного артрита наблюдается иммуннопатогенная составляющая, которая сопровождается иммуннокомплексной реакцией, при которой имеет место поражение тканей синовии сустава. Кроме того, могут развиться симптомы конъюнктивита.
Наиболее характерные симптомы поражения суставов при урогенных реактивных артритах наблюдаются в суставах нижних конечностей, то есть в коленях и стопах. Можно выявить ряд клинических симптомов, которые сопровождают развитие урогенного реактивного артрита.
- Боль в суставе.
- Несимметричное поражение сустава.
- Наличие припухлости в области пораженного сустава. В редких случаях этот симптом может отсутствовать.
- Ригидность. Снижение подвижности сустава отчетливо наблюдается при ходьбе и сопровождается сильными болевыми ощущениями.
У определенного процента больных наблюдается осложнение течения болезни фасциитом, дактилитом и тендовагинитом. В редких случаях острый реактивный артрит могут сопровождать сильнейшие боли в суставах и мягких тканях, прилегающих к ним. Для урогенных реактивных артритов характерным является поражение от 1 до 5 суставов. После определенного периода течения болезни также могут поражаться мягкие ткани, расположенные около суставов. При этом имеет место деформация суставов пальцев.
Осложнения в течении урогенного реактивного артрита

При определенных неблагоприятных факторах может развиться ряд осложнений течения артрита. Одним из самых распространенных осложнений является появление хронической форумы артрита, что со временем ведет к полному разрушению поврежденных суставов и может стать причиной распространения болезни на другие элементы, со стороны которых ранее не наблюдалось выраженной симптоматики.
Течение урогенного хронического артрита всегда сопровождается периодом обострений и ремиссий, поэтому вылечить полностью это заболевание не всегда возможно, даже при условии использования современных медицинских средств. К распространенному осложнению этих видов реактивного артрита можно отнести сильные деформации суставов и появление контрактуры. Деформация сустава приводит к тому, что он более не может выполнять свою функцию при движении. Кроме того, подобные явления существенно снижают прочность отдельных его элементов, что может привести к сложным переломам.
Контрактура — это процесс, при котором наблюдается хаотическое сжимание связок или мышц, расположенных вблизи сустава. В случае наличия легкой контрактуры могут наблюдаться редкие подергивания ног в разных областях. При сильной контрактуре нервные подергивания становятся более отчетливыми и сильными. В некоторых случаях хронический реактивный артрит полностью разрушает сустав, это приводит к тому, что полностью исчезает его двигательная способность и появляются сильнейшие боли при попытке движения сустава. К наиболее редким осложнениям урогенного реактивного артрита относится катаракта, которая может привести к полной слепоте.
Лечение реактивного артрита

Можно выделить 3 важнейших компонента лечения реактивного артрита.
- Санация очага инфекции. Для подавления очага инфекции и устранения всех бактерий, которые могут быть в организме, назначается курс антибиотиков, рассчитанный на длительный срок применения. Как правило, антибактериальная терапия длится не менее 4-х недель, что позволяет полностью удалить бактерии, вызвавшие иммунную реакцию из всех органов и тканей. Правильно подобранная антибактериальная терапия позволяет существенно снизить длительность атаки иммунитета на суставы и обеспечить устойчивое излечение без риска развития рецидива.
- Подавление воспалительного процесса в суставах. Для устранения воспалительного процесса используются глюкортикостероиды. Эти препараты назначаются как в виде кремов для наружного применения, так и в виде внутрисуставной инъекции. Кроме того, для снижения воспалительного процесса могут назначаться иммуномодуляторы, которые значительно способствуют устранению главного фактора воспаления, то есть снижают атаки антителами, которые вырабатываются организмом для борьбы с инфекцией в мочеполовой системе.
- Реабилитация. После устранения патогенных бактерий и воспалительного процесса необходим ряд мер, направленных на восстановление подвижности сустава. Для восстановления подвижности и эластичности составляющих сустава используется курс лечебной физкультуры, массаж и другие манипуляции.
Диагностика урогенного реактивного артрита предполагает внешний осмотр и сбор анамнеза, а, кроме того, проведения ряда анализов для выявления инфекции в мочеполовой системе, ставшей причиной развития иммунологического ответа. После постановки диагноза врач, основываясь на клинической картине, назначает адекватное лечение этого заболевания. Хронический урогенный артрит может потребовать дополнительных средств для устранения воспалительного процесса.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
Источник
Реактивные артриты — асептическое воспаление, поражающее суставы, одновременно или вслед за перенесенной внесуставной инфекцией (носоглоточной, кишечной, урогенитальной). Реактивные артриты характеризуются асимметричным поражением суставов, сухожилий, слизистых оболочек (конъюнктивит, уевит, эрозии в полости рта, уретрит, цервицит, баланит), кожи (кератодермия), ногтей, лимфоузлов, системными реакциями. Диагностика реактивных артритов основывается на достоверных клинических признаках, подтвержденных лабораторно. Лечение направлено на устранение инфекции и ликвидацию воспаления. Реактивный артрит имеет прогностически благоприятное течение, возможно полное выздоровление.
Общие сведения
Наиболее частой причиной реактивного артрита является урогенитльная или кишечная инфекция. Однако манифестация реактивного артрита напрямую не связана с попаданием инфекции в сустав, а вторичное воспаление суставов развивается не у всех пациентов, перенесших инфекционное заболевание.
Подобная избирательность, с точки зрения иммуногенетической теории, объясняется предрасположенностью к реактивному артриту лиц с гиперреакцией иммунной системы на микробных агентов, циркулирующих в крови и персистирующих в суставной жидкости и тканях. Вследствие микробной мимикрии — сходства антигенов инфекционного возбудителя и суставных тканей — иммунный гиперответ обращен не только на микроорганизмы, но и на аутоткани сустава. В результате сложных иммунохимических процессов в суставах развивается асептическое (негнойное) реактивное воспаление.
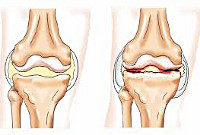
Реактивные артриты
Классификация реактивных артритов
Симптомы реактивных артритов
Классическая триада признаков реактивного артрита включает развитие конъюнктивита, уретрита и собственно артрита. Симптоматика реактивного артрита обычно появляется спустя 2-4 недели после клиники венерической или кишечной инфекции. Вначале развивается уретрит, характеризующийся учащенным мочеиспусканием с болями и жжением. Следом появляются признаки конъюнктивита — слезотечение, покраснение и рези в глазах. В типичных случаях признаки уретрита и конъюнктивита выражены слабо.
Последним манифестирует артрит, проявляющийся артралгиями, отеком, локальной гипертермией, покраснением кожи суставов. Начало артрита острое с субфебрилитетом, ухудшением самочувствия, вовлечением 1-2-х суставов нижних конечностей (межфаланговых, плюснефаланговых, голеностопных, пяточных, коленных), реже — суставов рук. Ввиду выраженного отека и болей страдают функции суставов, нередко отмечаются вертебралгии.
Симптоматика реактивного артрита сохраняется в течение 3-12 месяцев, затем происходит полное обратное развитие клиники. Опасность реактивного артрита заключается в высокой вероятности рецидивирования и хронизации воспаления с постепенным поражением все большего количества суставов. К типичным формам реактивного артрита относится болезнь Рейтера, сочетающая, воспалительные изменения суставов, глаз и мочеполовых путей.
В связи с перенесенным реактивным артритом у части пациентов (около 12%) развивается деформация стоп. Тяжелые формы воспаления могут вызывать деструкцию и неподвижность (анкилоз) сустава. Рецидивирующий или нелеченный увеит способствует стремительному развитию катаракты.
Диагностика реактивных артритов
Изменения в периферической крови при реактивном артрите проявляются повышением скорости оседания эритроцитов; в венозной крови обнаруживается рост С-реактивного белка на фоне отрицательных тестов ревматоидного фактора (РФ) и антинуклеарного фактора (АНФ). Специфическим маркером, свидетельствующим о наличии реактивного артрита, является обнаружение антигена HLA 27. Для дифференциальной диагностики реактивного артрита от артритов ревматического происхождения необходима консультация ревматолога. В зависимости от инфекции, вызвавшей реактивный артрит, пациент направляется для обследования к урологу или венерологу.
ПЦР-исследование биологического материала (крови, мазка из половых путей, кала) позволяет предположить вероятного возбудителя инфекции и причину реактивного артрита. При этом в посеве суставной жидкости возбудители отсутствуют, что позволяет дифференцировать диагноз с бактериальным артритом. При реактивном артрите рентгенография суставов не имеет решающего диагностического значения, однако нередко выявляет наличие пяточных шпор, паравертебральной оссификации, периостита костей стоп. Проведение пункции сустава или артроскопии обычно не требуется.
Лечение реактивных артритов
Основным принципом терапии реактивного артрита является устранение первичного инфекционного очага в урогенитальном или кишечном тракте. Назначается этиологически обоснованная противомикробная терапия в оптимальных дозировках сроком не менее 4-х недель. При реактивном артрите, обусловленном хламидийной инфекцией, используются препараты групп макролидов, тетрациклинов, фторхинолонов. Одномоментному лечению подлежат половые партнеры даже при отрицательных анализах на хламидиоз. В случае отсутствия динамики после проведенного антибактериального курса повторно назначают препараты другой группы.
Для ликвидации воспалительной реакции в суставах проводится лечение НПВС; при тяжелом течении артрита — кортикостероидами (преднизолоном), как системно, так и с помощью внутрисуставных и периартикулярных инъекций. Введение кортикостероидов в область крестцово-подвздошных суставов осуществляется под контролем КТ. Затяжное течение реактивного артрита может потребовать назначения противовоспалительной терапии базисными препаратами — сульфасалазином, метотрексатом.
С помощью препаратов-ингибиторов ФНО (этанерцепта, инфликсимаба) поддаются лечению даже резистентные к терапии формы болезни, купируются признаки артрита, спондилита, острого увеита. Введение стволовых клеток при реактивном артрите помогает восстановить структуру поврежденного хряща, нормализовать метаболизм, ликвидировать воспаление в суставе.
При образовании воспалительного выпота производят его эвакуацию из полости сустава. Локально используются противовоспалительные кремы, мази, гели, аппликации димексида. Из методов физиотерапии при реактивном артрите предпочтение отдается фонофорезу гидрокортизона, синусоидально-модулирующим токам (СМТ), криотерапии, ЛФК. После купирования острой степени воспаления назначаются процедуры, направленные на восстановление функций суставов — лечебные ванны (с солями Мертвого моря, сероводородные, сернистоводородные), грязелечение.
Прогноз и профилактика реактивных артритов
Отдаленный прогноз реактивного артрита вариабелен. У 35% пациентов воспалительные признаки исчезают в течение полугода, и в последующем болезнь не возобновляется. У такого же количества пациентов отмечаются рецидивы с явлениями артрита, энтерита, системными реакциями. В 25% случаев течение артрита приобретает первично хронический характер с тенденцией к незначительному прогрессированию. Еще у 5% больных наблюдается тяжелая форма реактивного артрита, приводящая со временем к деструктивным и анкилозирующим изменениям суставов и позвоночника.
Основной мерой предупреждения реактивного воспаления суставов является профилактика первичных кишечных (сальмонеллеза, иерсиниоза, кампилобактериоза, дизентерии) и мочеполовых (хламидиоза) инфекций.
Источник
