Ремиссия при ювенильном артрите
Раньше считалось, что с воспалительным поражением суставов сталкиваются преимущественно пожилые пациенты. Однако в последние годы все чаще и чаще подобный недуг поражает детей и подростков. Ремиссия при таком заболевании — довольно сложная, но вполне досягаемая цель. Известно, что чем раньше будет поставлен диагноз и начато лечение, тем меньше вероятность развития неблагоприятных последствий. Что же представляет собой ювенильный ревматоидный артрит и почему он возникает? Как эффективно бороться с заболеванием и что сделать, чтобы избежать инвалидности? Пытался разобраться MedAboutMe.
Ювенильный ревматоидный артрит: причины

Юношеский ревматоидный артрит (ЮРА) — это патология, которая поражает преимущественно соединительную ткань и развивается в детском либо подростковом возрасте (до 16-ти лет). Заболевание характеризуется наличием как суставной, так и внесуставной симптоматики. Для болезни типично волнообразное течение, когда ремиссия сменяется обострением. Согласно данным статистических исследований, недуг обнаруживается у 0,06-0,5% детей по всему миру. Девочки страдают в 2 раза чаще мальчиков. Если заболевание диагностировано довольно поздно, устойчивая ремиссия достигается с большим трудом: увеличивается вероятность потери трудоспособности даже в молодом возрасте.
Предполагается, что к развитию артрита у детей приводит сочетанное воздействие факторов экзогенной и эндогенной природы. Причиной манифестации недуга могут стать острые инфекционные заболевания (мононуклеоз, ретровирусная инфекция), травматические повреждения суставов, длительная инсоляция либо резкие перепады температур, инъекции белковых средств. Особую роль играет наследственная предрасположенность к развитию патологии: если один из родителей ребенка страдал от аутоиммунного заболевания, у малыша гораздо больше вероятность заполучить подобную патологию.
В основе патогенеза болезни лежит нарушение работы иммунитета, приводящее к аутоиммунным процессам. В ответ на воздействие какого-либо фактора образуются аутоантигены, на которые вырабатываются аутоантитела (ревматоидные факторы). Именно ревматоидный фактор и запускает каскад патологических реакций, итогом которых служит повреждение суставов и эндотелиальной выстилки сосудов.
Как проявляется ревматоидный артрит у детей?
В подавляющем большинстве случаев артрит у детей начинается остро. В патологический процесс вовлекаются крупные симметричные суставы (колени, локти, запястья, голеностопы). Маленькие пациенты жалуются на внезапно появившийся отек суставов, болевые ощущения при физической активности, утреннюю скованность движений, которая длится более 60-ти минут. Ребенок становится раздражительным, а совсем маленькие дети могут перестать ходить из-за неприятных ощущений. Если болезнь затрагивает мелкие суставы рук, возможно формирование веретенообразной деформации пальцев. Нередко наблюдается поражение шейной части позвоночника и сустава нижней челюсти.
Из других симптомов, характерных для ювенильного артрита, можно обнаружить увеличение в размерах печени и лимфатических узлов, уменьшение массы тела. Ребенок может отставать в физическом развитии от сверстников, что особенно заметно во время периодических осмотров. Системная форма заболевания имеет выраженные внесуставные проявления, к которым относятся:
- лихорадка;
- высыпания на конечностях и теле;
- миокардит и перикардит;
- лимфаденопатия;
- гломерулонефрит.
Среди всех осложнений наиболее неблагоприятным считаются амилоидоз почек, поражение миокарда и кишечника, сердечно-сосудистая недостаточность. Если ремиссия заболевания не наступит в нужное время, увеличивается риск необратимой деформации конечностей с полным ограничением подвижности. В 90% случаев такой ребенок будет инвалидом.
Источник
 Т.Г. Дрепа, детский кардиолог, ревматолог высшей квалификационной категории, главный внештатный детский кардиолог-ревматолог Министерства здравоохранения Ставропольского края, ассистент кафедры педиатрии факультета последипломного образования ФПО ФГБОУ ВО «СГМУ» Минздрава РФ.
Т.Г. Дрепа, детский кардиолог, ревматолог высшей квалификационной категории, главный внештатный детский кардиолог-ревматолог Министерства здравоохранения Ставропольского края, ассистент кафедры педиатрии факультета последипломного образования ФПО ФГБОУ ВО «СГМУ» Минздрава РФ.
– Тамара Григорьевна, расскажите, пожалуйста, что это за заболевание ювенильный артрит? Как оно проявляется? Чем грозит?
Ювенильный ревматоидный артрит (ЮРА) – это воспаление суставов аутоиммунного характера, развивающееся у детей до 16 лет. В основе развития и прогрессирования ЮРА – сочетание генетических и приобретенных дефектов иммунитета. Это приводит к трансформации физиологической воспалительной реакции в хроническое прогрессирующее воспаление с гиперпродукцией «провоспалительных» цитокинов, которые поддерживают хроническое воспаление и вызывают деструкцию хряща и кости.
Заболевание начинается с боли и припухания суставов, скованности движений по утрам, подъемов температуры. В ряде случаев сопровождается высыпаниями на коже, изменениями со стороны глаз. Спровоцировать развитие заболевания могут перенесенные инфекции, травмы, переохлаждение. Доказана генетическая предрасположенность.
Если вовремя не начать лечение или начать его неправильно, то это может привести к инвалидности: ребенок будет прикован к кровати и обездвижен. К счастью, сегодня такого больного увидеть трудно – современные методы лечения помогают сохранить подвижность, а зачастую и полностью устранить проявления заболевания.
– В чем сложность диагностики ревматических заболеваний у детей, в частности ювенильного артрита?
Сложность в разнообразии форм. У кого-то заболевание дебютирует с поражения суставов, а у кого-то – с упорной лихорадки, сыпи без выраженного суставного синдрома.
Педиатр в основном нацелен на диагностику распространенных заболеваний, а данная патология встречается у малого процента пациентов (0,6% детей). И ребенок нередко проделывает долгий путь от педиатра, ортопеда до ревматолога. Этот путь может занимать месяцы. За это время болезнь прогрессирует, и остановить ее значительно сложнее. Мы говорим о вопросах ранней диагностики на кафедре, конференциях, и случаи поздней диагностики в настоящее время встречаются значительно реже.
– Как проходит лечение? Какие современные препараты и методы применяются?
При ювенильном артрите целью терапии становится подавление неправильной реакции организма вырабатывать агрессивные клетки и иммунные комплексы, биологические вещества, вызывающие воспаление против своих же клеток, в данном случае сустава и других тканей ребенка. Только так можно остановить и предотвратить дальнейшее разрушение сустава, достигнуть длительной ремиссии, сохранить двигательную функцию сустава и фактически не допустить инвалидизации ребенка.
Средствами первой линии являются иммунодепрессанты. Эти препараты назначают очень выборочно, в зависимости от формы и типа развития заболевания у ребенка. Применяют их длительно и непрерывно как базисную терапию, так как они действуют на иммунную реакцию, виновную в развитии артрита. Начинают лечение сразу после подтверждения диагноза в течение первых трех месяцев болезни. Отмена иммунодепрессантов у большинства пациентов вызывает обострение процесса.
Детям с ЮРА назначают иммунодепрессанты в маленьких дозах. Базисным противоревматическим препаратом № 1 во всем мире для лечения ЮРА является метотрексат, прошедший 20-летние исследования эффективности. Начало терапии метотрексатом рекомендуется всем пациентам с активным артритом после монотерапии нестероидными противовоспалительными препаратами (НПВП) в сочетании или нет с внутрисуставными инъекциями глюкокортикоидов в качестве комбинированной терапии.
– Есть ли какие-либо прорывы в лечении?
Прорывом в лечении ЮРА можно считать генно-инженерные биологические препараты (ГИБП), которые начали применяться с 2005 г. За 35 лет практики я наблюдала, как у детей падало зрение на 40%, останавливался рост на фоне гормонотерапии – большое счастье, что медицина шагнула вперед. Биологические агенты принципиально отличаются от глюкокортикоидов и иммуносупрессивных препаратов строго селективным действием, они блокируют те цитокины, которые и запускают весь каскад иммуноагрессивного воспаления.
Роль биологических агентов в современном лечении детского артрита незаменима, так как они дают быстрый и выраженный клинический эффект и останавливают разрушение сустава. Их назначают пациентам, не чувствительным к традиционной терапии. Они позволяют избегать назначения глюкокортикоидов, а также добиваться стойкой многолетней ремиссии у детей. И, что самое важное, сохраняют суставы и органы функционально здоровыми, позволяя ребенку полноценно расти и развиваться.
В настоящее время 30% детей с тяжелыми вариантами ЮРА получают биологическую терапию. Современное лечение позволило сократить сроки лечения пациентов в 2 раза, изменить прогноз жизни пациентов при должном отношении к ребенку и заболеванию, соблюдении современных схем лечения и активной реабилитации можно достигнуть длительной ремиссии, а порой и просто забыть о болезни навсегда.
В последние годы ревматология сделала значительный шаг вперед – мы идем нога в ногу с Международными стандартами. Наш коллектив выражает огромную благодарность основоположникам нового прогрессивного этапа развития детской ревматологии в стране: главному детскому ревматологу МЗ РФ Е.И. Алексеевой, профессору И.П. Никишиной. Их профессиональными шагами внедрены стандарты современной терапии, позволившие лечить по-новому, их усилиями проводятся обучающие мероприятия, оказывается помощь с тяжелыми пациентами.
– А есть ли какие-либо сложности в лечении ревматических заболеваний?
Сложности связаны с вопросами финансирования дорогостоящей терапии биологическими агентами. Но в крае эти сложные вопросы решаются. Системный вариант ЮРА с 2012 г. отнесен к орфанным заболеваниям, и все дети получают препарат тоцилизумаб за счет средств краевого бюджета. Дети с другими вариантами ЮРА обеспечиваются адалимумабом, этанерцептом, абатацептом. Неоценимую роль в вопросах финансирования и организации обеспечения ГИБП оказывает МЗ СК. С 2017 г. Фондом ОМС выделяются средства на закупку ГИБП в ДККБ, на базе отделения кардиологии и ревматологии открыт кабинет биологической терапии. Все сложные вопросы можно решить, когда есть понимание важности своевременного оказания помощи на всех уровнях.
– От чего зависит успех в лечении? Что значит комплексный подход к лечению, что он в себя включает?
От тесной и плодотворной взаимосвязи основных участников лечебного процесса «врач–родители–пациент». От своевременного и комплексного подхода к лечению, который включает в себя лекарственную терапию и курс реабилитации.
Лечение ЮРА медикаментозными препаратами может давать очень хорошие результаты и требует регулярного контроля, который должен осуществляться квалифицированным специалистом-ревматологом. В начале лечения пациент должен посещать врача не реже чем 1 раз в месяц, далее – 1 раз в 3 месяца. На каждом визите, в зависимости от активности воспалительного процесса и других показателей, схема лечения по решению ревматолога может меняться: может быть снижена или повышена доза лекарств, могут быть добавлены новые препараты и т. д.
После стихания симптомов артрита приходит очередь реабилитационных мероприятий. Это особый режим, который необходимо соблюдать, пока острые симптомы заболевания не будут купированы. В этот период пациенты соблюдают диету, ходят на физиотерапию, занимаются гимнастикой. Механотерапия на специальных тренажерах, массаж и занятия лечебной физкультурой, которые проходят в специализированном кабинете ЛФК, помогают закрепить положительные результаты лечения на фоне серьезной комплексной терапии.
Хорошо, когда такой кабинет есть. В нашей больнице он открылся только в прошлом году в рамках программы «Больше, чем реабилитация» компании «Pfizer». Занятия в нем показаны всем детям с ЮРА. До того, как такой кабинет открылся, каждый врач индивидуально прорабатывал с пациентом и родителем необходимый комплекс упражнений. У нас давно существует пациентская ревматическая школа, где мы обучаем пациентов и их родителей вопросам реабилитации. Но вот так, чтобы был отдельный кабинет с современным оборудованием – об этом мы только мечтали. Сейчас, конечно же, реабилитационные процедуры в больницы вышли на новый уровень, и мы благодарны этой программе.
– Какие ревматологические центры в нашей стране ведущие? С какими из них вы работаете?
В России три ведущих центра: ревматологическое отделение Научного центра здоровья детей РАМН, НИИ Ревматологии им. В.А Насоновой и Академия им. Сеченова. Мы обращаемся в эти центры, отправляем пациентов на консультации. Как правило, тактика лечения после это не меняется, но мы все равно с ними советуемся.
В ревматологических центрах Москвы мы всегда находим отклик и понимание. Стали традицией ежегодные ревматологические школы для детских ревматологов на базе Института ревматологии, мастер-классы с приглашением ревматологов Израиля, Америки, Германии.
– Подскажите, что включают в себя реабилитационные мероприятия при ЮРА, помимо занятий ЛФК. Что-то еще нужно соблюдать после выписки? Например, диету или какой-то особенный режим.
Диета обязательна. Для профилактики остеопороза включатся продукты, богатые кальцием. Цитостатики, предъявляют повышенные требования к печени, поэтому рекомендуется диета, близкая к диете № 5. Важнейший момент – никакой иммуностимулирующей терапии. Педиатры привыкли назначать виферон при острых респираторных заболеваниях, но здесь этого делать нельзя. Вся иммуностимулирующая терапия может вызвать прогрессирование заболевания. Вакцинация также под запретом, так как любая вакцина может вызвать обострение.
Недопустимы резкая смена климата, поездки на море. Инсоляция вызывает сбои в иммунной системе и зачастую заболевание обостряется. После моря, к сожалению, возрастает риск инфекций.
А вот походы, прогулки, активные движения, развивающие мелкую моторику, например, «Лего», конструкторы, лепка, вышивание радуют детей и восстанавливают функцию суставов.
Педиатрам и родителям нужно не допустить интеркуррентные инфекции, ограничить посещение мест, где можно потенциально заразиться. Исключить инсоляцию. Например, от летней практики, где дети постоянно находятся на солнце, пациент с ЮРА должен быть освобожден. Важно остерегаться травм, так как после них возможно обострение заболевания.
Педиатр должен контролировать переносимость базисной терапии, проверяя общие и биохимические анализы, ежегодно проводить контроль реакции Манту.
Источник
Содержание:
- Что такое ювенильный артрит?
- Симптомы ювенильного артрита
- Причины ювенильного артрита
- Диагностика ювенильного артрита
- Лечение ювенильного артрита
- Прогноз заболевания и профилактика
Что такое ювенильный артрит?
Ювенильный артрит – это заболевание, развивающееся у детей, не достигших 16-летнего возраста. При его развитии у пациентов наблюдается характерное опухание синовиальной оболочки, происходящее из-за воспалительного процесса. Ювенильный артрит можно классифицировать как аутоиммунное заболевание, при прогрессировании которого иммунная система пациента по ошибке начинает процесс саморазрушения.
Согласно имеющимся данным мировой статистики ювенильный артрит диагностируется при осмотре юных пациентов в 0,6% случаях.
Многочисленные исследования, проводимые специалистами всемирно-известных медицинских учреждений, показали следующее:
ювенильный артрит не развивается у детей, не достигших 2-х летнего возраста;
у девочек данное заболевание диагностируется в 2 раза чаще, чем у мальчиков;
очень часто пациенты, проходившие лечение ювенильного артрита, теряют трудоспособность в юном возрасте;
олиноартритом 1 стадии (форма ювенильного артрита) болеют 35-40% пациентов;
олиноартритом 2 стадии (форма ювенильного артрита) болеют 10-15% пациентов мужского пола, достигших 8-ми летнего возраста.
Современная медицина определяет следующие виды ювенильного артрита:
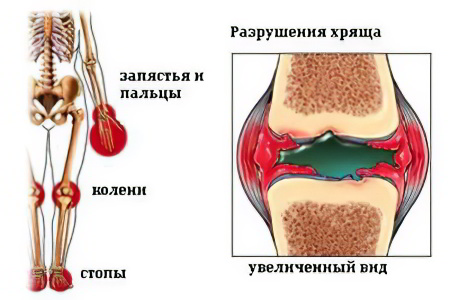
Системный артрит. Эта форма заболевания часто именуется болезнью Стилла, при прогрессировании которой происходит поражение жизненно-важных систем человеческого организма (сердца, органов желудочно-кишечного тракта, лимфоузлов). У пациентов наблюдается характерная симптоматика: высыпания на кожном покрове, повышение температурного режима.
Олигоартрит. Данная форма заболевания имеет ещё одно название – пауциартикулярный (юношеский) артрит. Во время первых 6-ти месяцев развития олигоартрита у пациентов происходит поражение 1-5 суставов. В большинстве случаев параллельно развиваются различные патологические процессы. Чаще всего эта форма болезни диагностируется у юных девочек, и по мере их взросления может полностью исчезнуть.
Полиартрит. При развитии этой формы болезни у пациентов наблюдается поражение более 5-ти суставов. Полиартикулярный артрит чаще диагностируется у девочек и может поражать: суставы нижних и верхних конечностей, челюсти, область шеи и затылка.
Артрит, который развивается после перенесённых травм. Некоторые пациенты, которым диагностирована эта форма артрита, на протяжении нескольких лет страдали от кожных болезней. Иногда при таком артрите происходит поражение костей, сухожилий, позвоночника и суставов. Чаще всего данное заболевание выявляется у мальчиков, не достигших 8-ми летнего возраста, у которых в семье мужчины болеют спондилитом.
Ювенильный артрит классифицируется по клинико-анатомическим способностям:
суставная форма артрита, при которой поражается боле 5-ти суставов (если развивается олигоартрит, у пациента поражается до 4-х суставов);
суставно-висцеральная форма, при которой выявляются синдромы: Висслера-Фанкони, Стилла;
форма артрита с ограниченными висцеритами, при которой у больных поражаются жизненно-важные органы (лёгкие, сердце и т. д.).
Симптомы ювенильного артрита
Ювенильный артрит часто протекает бессимптомно, но в некоторых случаях сопровождается характерной симптоматикой:
болевые ощущения в области поражённых суставов;
скованность движений (появляется обычно после пробуждения от сна);
опухание суставов;
хромота;
изменение походки;
повышение температурного режима;
слабость, вялость;
высыпания на кожном покрове;
резкая потеря веса;
замедление роста;
фебрильная лихорадка;
изменение длины верхних или нижних конечностей;
проблемы с глазами (боли, покраснение, воспалительные процессы, ухудшение зрения);
раздражительность, частая смена настроения и т. д.
Причины ювенильного артрита

К причинам, провоцирующим развитие ювенильного артрита, можно причислить следующие факторы:
перенесённые пациентом вирусные и инфекционные заболевания, которые провоцируют аутоиммунную реакцию в организме;
наследственная предрасположенность к артритам;
активное функционирование иммунной системы пациента, на фоне чего происходит разрушение тканей суставов;
переохлаждение организма;
длительное нахождение на солнце;
нарушение графика профилактических прививок;
травмы суставов;
генетическая предрасположенность пациента к артриту и т. д.
Осложнения
У многих пациентов, проходивших комплексное лечение ювенильного артрита, могут развиваться различные осложнения:
вторичный амилоидоз миокарда и органов желудочно-кишечного тракта;
синдром активации макрофагов (иногда заканчивается летальным исходом);
задержка роста;
лёгочная и сердечная недостаточность;
потеря зрения;
деформация суставов;
потеря подвижности (полная или частичная);
инвалидизация пациента и т. д.
Диагностика ювенильного артрита
Диагностика ювенильного артрита начинается со сбора анамнеза заболевания. Узкопрофильный специалист – ревматолог, проводит личный осмотр пациента, узнаёт о его образе жизни, наследственных заболеваниях, вредных привычках и т. д. При проведении осмотра специалист пальпирует области поражённых суставов. В обязательном порядке врач должен обозначить в медицинской карте больного все симптомы заболевания и жалобы пациента.
После первичного осмотра пациент направляется на дополнительную диагностику. Для этого ему придётся пройти лабораторное и аппаратное обследование:
Клинический и биохимический анализы крови (целью исследования является определение показателей эритроцитов, тромбоцитов, лейкоцитов и т. д.).
Общий анализ мочи.
Анализ крови, целью которого является выявление бактерий, присутствие которых может свидетельствовать об инфицировании кровяного русла.
Анализ, выполняемый хирургом-ортопедом, которым проводится забор образцов синовиальных тканей и жидкости.
Анализ образцов костного мозга для выявления лейкемии.
Рентгенография, во время которой специалисты выявляют переломы и другие повреждения костной ткани.
Компьютерная или магнитно-резонансная томография.
Сканирование костных и суставных тканей, посредством которого можно выявить любые изменения в их структуре.
Тестирование на наличие: болезни Лайма; различных вирусных инфекций; на определение скорости оседания эритроцитов; на выявление антител, которые провоцируют развитие артрита и т. д.
Во время проведения диагностических мероприятий пациентам проводится особое тестирование, цель которого заключается в выявлении антинуклеарных антител. Такой тест показывает аутоиммунную реакцию человеческого организма, при которой происходит саморазрушение иммунитета.
Современная медицина определяет 4 степени данного заболевания:
высокая – 3;
средняя – 2;
низкая – 1;
стадия ремиссии – 0.
В том случае, когда при выявлении ювенильного артрита у пациента не будет обнаружена ярко выраженная симптоматика и признаки данного заболевания, врач должен будет поставить диагноз на основании исключения других болезней:
волчанки;
злокачественных новообразований;
переломов костей;
инфекционных заболеваний;
фибромиалгии;
болезни Лайма.
По теме: Народные методы лечения артрита
Лечение ювенильного артрита
Ювенильный артрит может развиваться следующим образом:
медленно;
умерено;
стремительно.
Лечение данного заболевания специалист назначает только после проведения комплекса исследований, целью которых является подтверждение диагноза. Метод терапии напрямую будет зависеть от типа ювенильного артрита и стадии его развития.
Пациентам, проходящим терапию от ювенильного артрита, запрещается:
любая двигательная активность (прыжки, бег, активные игры, физические нагрузки);
пребывание на открытом солнце;
ограничивается употребление в пищу: белков, соли, жиров, углеводов, сладостей.
Традиционный курс лечения включает следующие медицинские препараты:
обезболивающие (аспирин, индометацин);
противовоспалительные;
иммунотерапия (больным внутривенно вводится иммуноглобулин);
препараты стероидной группы (для уменьшения припухлости сустава и купирования болевого синдрома);
при выявлении различных инфекций пациентам проводится соответствующая терапия антибактериальными медицинскими препаратами;
при обострении заболевания назначаются НПВС (нимесулид, диклофенак и т. д.), глюкокортикостероиды (например, преднизолон);
трансплантация стволовых клеток.
Часто назначаемые препараты при лечении ювенильного артрита:
Нестероидные средства (обладающие противовоспалительным действием). В 25-35% случаях данный препарат оказывает положительное воздействие на пациента. Курс лечения составляет в среднем 4-6 недель. К группе нестероидных препаратов относятся: толметин, напроксен, мелоксикам, ибупрофен. В качестве побочного эффекта можно отметить расстройства функций органов желудочно-кишечного тракта, головные боли и увеличение активности ферментов печени.
Глюкокортикоиды. Препараты этой группы имеют ряд побочных эффектов. Чаще всего оказывается негативное воздействие на костную систему. При инъекциях данного препарата часто назначаются седативные лекарственные средства.
Метотрексат. Дозировка этого препарата в процессе терапии может плавно увеличиваться (максимально до 15 мг/м кВ. в неделю). Эффективность метотрексата напрямую зависит от формы ювенильного артрита и стадии его развития. В качестве побочных эффектов можно отметить: появление язвочек на слизистой полости рта, тошноту, расстройства функций органов желудочно-кишечного тракта и т. д.
Лефлуномид и сульфасалазин. Данные медицинские препараты приносят наибольший результат при лечении ювенильного артрита. У пациентов на протяжении многих лет сохраняется стойкий эффект терапии, даже после отмены препаратов.
Циклоспорин А. Назначается пациентам при лихорадочных состояниях.
Ингибиторы. В эту группу медицинских препаратов входят очень эффективные средства борьбы с ювенильным артритом. Они способны увеличивать плотность костных тканей и замедлять в них деструктивные изменения.
Антагонисты. При лечении пациентов посредством антагонистов, содержащих в больших количествах кальций, были замечены положительные и стойкие результаты.
В обязательном порядке такой категории пациентов показаны физиотерапевтические процедуры:
массаж;
лазерная терапия;
лечебная физкультура;
грязевые ванны;
парафиновые или озокеритовые аппликации;
фонофорез (при задействовании лекарственных препаратов);
УФО и т. д.
Пациентам, у которых ювенильный артрит протекал в тяжёлой форме, часто показано протезирование повреждённых суставов. Это обусловлено тем, что во время прогрессирования данного заболевания у них произошла ярко выраженная деформация суставов, на фоне которой развились тяжёлые анкилозы.
При прохождении курса терапии пациенты должны придерживаться правильного питания. Они должны принимать витаминно-минеральные комплексы, в составе которых присутствуют витамины группы С, РР, В.
В ежедневном рационе больного должны быть следующие продукты:
высокое содержание жиров растительного происхождения;
кисломолочные продукты;
фрукты;
овощи.
Прогноз заболевания и профилактика

Категория пациентов, которым был диагностирован ювенильный артрит, должны понимать, что это заболевание будет напоминать о себе на протяжении всей жизни. Чтобы предотвратить серьёзные последствия они должны получить качественное и адекватное лечение, с последующей реабилитацией.
На протяжении всей оставшейся жизни пациенты должны с регулярной периодичностью проводить профилактические мероприятия:
не переохлаждаться;
минимизировать контакт с больными инфекционными заболеваниями;
отказаться от профилактических прививок;
не принимать стимуляторы иммунной системы;
вести здоровый образ жизни;
не менять климатический пояс;
заниматься лечебной физкультурой и т. д.
Автор статьи: Каплан Александр Сергеевич | Ортопед
Образование:
диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Источник
