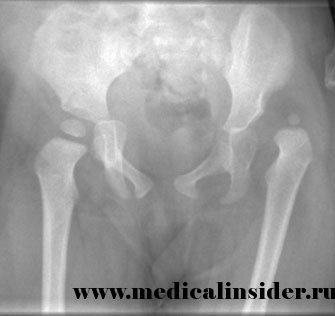
Рентгенологические симптомы врожденного вывиха бедра
Вопрос №5
Рентгенологические признаки дисплазии тазобедренного сустава у детей старшего возраста. Лечение.
Дисплазия тазобедренного сустава – это нарушение развития всех компонентов сустава, которое происходит у плода, а затем и во время жизни человека. Дисплазия приводит к нарушению конфигурации сустава, которое становитсяa причиной нарушения соответствия головки бедра и суставной впадины на костях таза — формируется врожденный вывих тазобедренного сустава.
В среднем распространенность патологии составляет 2 – 4%, она отличается в разных странах. Так, в Северной Европе дисплазия тазобедренного сустава встречается у 4% детей, в Центральной Европе – у 2%. В США – 1%, причем, среди белого населения болезнь распространена больше, чем среди афроамериканцев. В России дисплазией тазобедренного сустава страдает 2 – 4% детей, в экологически неблагоприятных районах – до 12%.
Рентген и ультразвуковая диагностика врожденного вывиха бедра
У детей более старшего возраста после 4х месяцев появляются точки окостенения, что упрощает задачу рентген диагностики дисплазии тазобедренного сустава. Так же используются углы для уточнения степени и в случаях дисплазии обоих суставов. Лечение как консервативное, так и оперативное. В зависимости от степени и возраста ребенка.
Рентгенодиагностика дисплазии тазобедренных суставов – основной, классический метод диагностики, обязательный для подтверждения или исключения диагноза «дисплазия тазобедренного сустава». По современным медицинским стандартам его применение рекомендовано только детям старше 3-х месячного возраста, в связи с опасностью лучевой нагрузки. В более раннем возрасте стандартом инструментальной диагностики является ультразвуковое (УЗ) исследование сустава. Но при определенных обстоятельствах рентгенологический метод применим в любом возрасте.
Рентгено- и УЗ-диагностика дисплазии тазобедренных суставов детей первого года жизни.
Рентгенодиагностика дисплазии тазобедренных суставов
| Рис. 25 |
Большая часть головки бедра и вертлужной впадины у детей раннего возраста состоит из хрящей, которые невидимы на рентгеновском снимке, поэтому для чтения рентгенограмм применяют различные схемы. На рис.25 показана обобщенная схема разметки рентгенограммы, удобная для практического применения.
Прежде всего проводят вертикальную срединную линию (на рис. красного цвета), она проходит через середину крестца. Проводят горизонтальную линию через У-образные хрящи, через нижние точки подвздошной кости (линия Хильгенрейнера). Через наружный верхний край, перпендикулярно горизонтальной линии, проводят линию Перкина. Часто бывает, что на стороне поражения невозможно определить верхний край вертлужной впадины. В этих случаях пользуются методом Рейнберга: симметрично, на таком же расстоянии от срединной линии, проводят вертикальную линию (перпендикулярно горизонтальной). Она и будет обозначать невидимый на рентгенограмме верхнелатеральный край впадины. Через края вертлужной впадины проводят касательную линию до пересечения с горизонтальной линией Хильгенрейнера. Образованный угол называется «ацетабулярный» или угол наклона крыши вертлужной впадины.
К вспомогательным линиям относят линию Шентона и Кальве. Линия Шентона (запирательно-бедренная дуга) в норме «представляет собой мысленное продолжение краниального края запирательного отверстия на медиальный краевой контур шейки бедра» (В.О. Маркс, 1978). При патологии (смещении бедра латерально и вверх) эта линия разрывается. В норме ядро окостенения головки бедренной кости большей своей частью располагается медиальнее линии Перкина и ниже линии Хильгенрейнера. При подвывихе и вывихе она смещается вверх и латерально. Ядра окостенения головки бедра появляются у девочек в 4-месячном, у мальчиков в 6-месячном возрасте. При дисплазии ядра окостенения появляются позже, размеры их меньше, они развиваются медленнее.
Величина ацетабулярного угла в норме составляет менее 300 новорожденных и около 200 у 3-месячных детей старше.
«У нормального новорожденного угол наклона крыши (ацетабулярный угол) равен в среднем 25-29°. Угол наклона у грудного ребенка в связи с прогрессирующим окостенением таза от месяца к месяцу уменьшается. К одному году жизни угол равен в нормальных условиях у мальчиков 18,4°. У девочек – 20,0°. К 5 годам жизни он бывает меньше 15,0° у детей обоего пола. Углы наклона крыши, превышающие средние цифры, означают задержку нормального окостенения, т. е. ту или иную степень дисплазии сустава. Незначительные отклонения от нормы исчезают обычно впервые месяцы жизни младенца». (Маркс В.О.)
Очень важный показатель, характеризующий дисплазию тазобедренного сустава, – «величина h», характеризующая вертикальное смещение головки бедра. Это расстояние от линии Хильгенрейнера до центра головки бедра, то есть примерно до середины видимой на рентгенограмме метаэпифизарной пластинки бедренной кости (на 1-1,5 мм выше). Если даже виден центр оссификации в головке бедра, то центр головки бедра у детей до одного года не совпадает с центром оссификации (см рис. 26 из монографии Волкова М.В., Тег-Егиазарова Г.М. Юкиной Г.П. «Врожденный вывих бедра» (1972). В нормальном тазобедренном суставе центр впадины и центр головки совпадают и, какое бы положение не было придано бедру, положение головки не изменится и центр головки всегда остается в центре впадины. На обычном рентгеновском снимке центр головки бедра определить невозможно. Косвенно центр головки бедра можно определить при функциональном рентген-исследовании, сопоставляя рентгенограммы в стандартном положении и при отведении бедра.
«Если головка смещена по отношению к вертлужной впадине (подвывих и вывих), центр ее не будет совпадать с центром впадины. При изменении положения бедер (отведение) центр головки изменит свое положение по отношению к линии Хильгенрейнера. При подвывихе, так как головка бедра не выходит за пределы отогнутого лимбуса, отведение бедра приведет к постепенному его низведению и центрированию головки во впадине, что на рентгенограмме скажется увеличением расстояния h (рис. 27). При вывихе, когда головка бедра находится за пределами лимбуса, отведение бедра на 45° не приведет к внедрению головки во впадину (мешает лимбус); наоборот, головка поднимется вверх, а на рентгенограмме с отведенными бедрами произойдет уменьшение расстояния h. Если же при изменении положения бедра величина h остается постоянной, то даже при наличии рентгенологически скошенной впадины такие суставы у детей первых месяцев жизни следует расценивать как нормальные, но еще рентгенологически незрелые. Чаще всего такое рентгенологическое состояние сустава детей первых месяцев жизни бывает после самопроизвольного излечения предвывиха бедра у новорожденных».
В норме величина h составляет от 9 до 12 мм. Уменьшение этого размера или различие его справа и слева указывают на дисплазию.
Рассмотрим для примера фронтальный рентген снимок месячного ребенка, выполненный в стандартном положении (см. рис. 28). Через У-образные хрящи проведем линию Хильгенрейнера, а также касательные через края вертлужной впадины (см. рис 29). Далее обозначаем метаэпифизарную пластинку бедренной кости и отмечаем ее середину (см. рис. 30). Из этой точки опускаем перпендикуляр на горизонтальную линию и измеряем величину h и углы наклона вертлужной впадины (см. рис. 31). Справа – нормальный тазобедренный сустав, слева уменьшение h и увеличение угла наклона впадины указывает на подвывих или вывих сустава.
В повседневной практике принято считать, что величина h — это расстояние от горизонтальной линии до наивысшей точки проксимального конца бедренной кости.
И еще один важный показатель – величина d. Показатель латерального смещения головки бедра относительно вертлужной впадины. Это расстояние от дна вертлужной впадины до линии h. В норме он не превышает 15 мм. (см. рис. 32). Если к этому рентген-снимку применить другие схемы разметки, то они также укажут на левосторонний вывих бедра (см. рис. 33). Линия Шентона слева разорвана, проксимальная часть бедренной кости расположена к внешней стороне от вертикали, проходящей через верхне-наружный край суставной впадины.
Ультразвуковое исследование тазобедренных суставов
Основным показанием к применению этого метода являются факторы риска и клинические признаки дисплазии суставов у детей до 3-х месяцев. Это достойная альтернатива рентгеновскому исследованию у детей до 6-ти месячного возраста. Ультразвуковой метод достаточно точен и практически безопасен для ребенка.
| Рис. 36 |
При фронтальном срезе сонографическая картинка примерно соответствует изображению переднезадней рентгенограммы (см.рис. 34). Слева показан рентгеновский снимок, справа вверху сонографическое изобажение. Видна головка бедра, верхне-наружная часть вертлужной впадины, крыло подвздошной кости, отводящие мышцы и лимбус (см. рис. 35). В данном случае головка бедра центрирована, это норма.
При исследовании можно определить смещение головки бедра при различных движениях. Если провести линию параллельно латеральной стенке подвздошной кости, то можно измерить так называемый угол α – угол наклона вертлужной впадины, который характеризует степень развития костной крыши.
Он по мере созревания увеличивается. Угол β характеризует степень развития хрящевой крыши (см. рис. 36). В зависимости от этих и многих других показателей суставы делятся на типы (см. таблицу). При нажатии на таблицу она откроется в новом окне.
*Угол α образован основной линией (проводится параллельно латеральной стенке подвздошной кости) и линией костной крыши – проводится от нижнего костного края подвздошной кости к верхнему костному краю вертлужной впадины. Данный угол характеризует степень развития костной крыши.
** Угол β образован основной линией и линией хрящевой крыши – проводится от верхнего костного края вертлужной впадины через середину лимбуса.
Показанием к различным видам ортопедического пособия является сонографическое выявление предвывиха (2с), подвывиха (3 а/в) и вывиха (4 тип).
Детям с предвывихом бедра и подвывихом без структурных изменений в хрящевой части крыши вертлужной впадины показано лечение на стременах Павлика.
Подвывих бедра со структурными изменениями в хряще и вывих бедра наиболее целесообразно лечить при помощи функциональных гипсовых повязок.
Функциональные тесты при проведении ультрасонографии не являются однозначно достоверными, поэтому не стоит ориентироваться на эти данные без подтверждающего их клинического теста. Достоверность провокационных проб при сравнении их с надежными рентгенологическими методами составляет 69%.
Источник
Врожденный вывих бедра — одна из наиболее часто встречающихся врожденных деформаций опорно-двигательного аппарата. Этот порок развития характеризуется недоразвитием всех элементов тазобедренного сустава и нарушением соотношений головки бедренной кости и вертлужной впадины. Он проявляется в трех формах, переходящих одна в другую: неустойчивое бедро, врожденный подвывих и, наконец, врожденный вывих бедра.
Этиология. Причиной заболевания могут быть порок первичной закладки опорно-двигательного аппарата, задержка внутриутробного развития плода в связи с изменениями витаминного баланса, особенно витамина В2, гормональными нарушениями, токсикозы и нефропатии беременных, сопровождающиеся нарушением водно-солевого и белкового обмена, а также наследственная дисплазия тазобедренных суставов и т. д.
Патогенез врожденного вывиха связан с предшествующим подвывихом, неустойчивостью бедра (или дисплазией). Последняя характеризуется гипоплазией вертлужной впадины плода, ее уплощением, развитие головки бедренной кости замедляется, верхний конец бедренной кости поворачивается кпереди (антеторсия), одновременно замедляется развитие нервно-мышечного и сумочно-связочного аппарата. Если после рождения у ребенка определяется дисплазия бедренной кости или ее подвывих, то с ростом ребенка и при отсутствии раннего неоперативного лечения к времени начала ходьбы развивается врожденный вывих бедра. Поэтому для предупреждения изменений тазобедренного сустава необходим осмотр новорожденного в родильном доме микропедиатром или ортопедом.
Основным, ранним клиническим симптомом неустойчивого бедра у новорожденных и грудных детей является ограничение пассивного разведения согнутых под прямым углом в тазобедренных и коленных суставах ног у новорожденного, лежащего на столе для пеленания. Надо иметь в виду, что у новорожденных повышен тонус мышц конечностей, поэтому полное разведение бедер невозможно, однако разница в углах отведения говорит о децентрации головки бедра в вертлужной впадине, что косвенно указывает на недоразвитие сустава.
Другими признаками являются асимметрия складок кожи на бедре, асимметрия ягодичных складок.
Относительное укорочение и ротация конечности кнаружи также являются симптомом вывиха в тазобедренном суставе. Укорочение нижней конечности можно выявить при осмотре ребенка, лежащего на спине, при сгибании ножек в тазобедренных и коленных суставах (рис. 279, б).
При врожденном вывихе бедра ранее описанные симптомы более выражены. Появление поздних симптомов связано с началом ходьбы: значительное ограничение отведения бедра, напряжение приводящих мышц, большой вертел выше линии Розера — Нелатона. При отведении бедра в положении сгибания в тазобедренном суставе увеличивается глубина бедренного треугольника, в котором отсутствует головка бедра. При одностороннем вывихе бедра выявляются значительное укорочение и ротация конечности наружу (симптом Тренделен-бурга — при стоянии на вывихнутой ноге снижается уровень ягодичной складки с этой стороны, возникает перекос таза — рис. 279, д).
При вывихе нарушается походка. При одностороннем выявляются прихрамывание с отклонением туловища в сторону вывиха, наклон таза в больную сторону и функциональный сколиоз. При двустороннем вывихе бедер походка утиная, таз наклоняется вперед с образованием лордоза.
Рентгенограмму обоих тазобедренных суставов производят в положении больного лежа на спине с вытянутыми и приведенными ногами, расположенными симметрично, а также с небольшой ротацией конечностей внутрь. При оценке рентгенограммы надо иметь в виду, что вертлужная впадина содержит хрящевую ткань и контрастная тень отсутствует, головки бедренных костей — также хрящевые, до 4 мес ядра окостенения отсутствуют, поэтому условно высота головки бедренной кости равна ширине шейки.
К рентгенологическим признакам неустойчивого бедра относятся скошенность крыши впадины тазобедренного сустава и позднее появление ядер окостенения головок бедренных костей.
При вывихе бедра на рентгенограмме головка на стороне вывиха меньших размеров, уплощена и располагается вне впадины. Крыша вертлужной впадины скошена. Нарушение состояния бедренного и тазового компонентов сустава увеличивается по мере роста ребенка.
Ранние рентгенологические признаки врожденного вывиха бедра были описаны в виде триады: 1) повышенная скошенность крыши вертлужной впадины; 2) смещение проксимального конца бедренной кости кнаружи и кверху; 3) позднее появление и гипоплазия ядра окостенения. Была предложена схема, на которой одна линия соединяет верхние части метафизов обоих бедренных костей и две линии проведены перпендикулярно через середины суставных впадин. Смещение проксимального конца бедренной кости кверху и кнаружи от линии пересечения перпендикуляров говорит о поражении сустава. В норме ядро окостенения головки бедренной кости на рентгенограмме появляется на 4—6-м месяце жизни, а при неустойчивом бедре, подвывихе или вывихе окостенение задерживается до 9—10 мес. Если у ребенка имеются лишь первые две формы поражения бедра, желательно использовать схему Хильгенрайнера для оценки рентгенограммы. При этом проводят горизонтальную линию через оба V-образных хряща и от верхней точки диафиза к этой линии восстанавливают перпендикуляр. В норме высота h должна равняться 1—1,5 см, расстояние от дна вертлужной впадины до перпендикуляра d = 1…1,5 см. Угол наклона вертлужной впадины у новорожденного равен 27—30°, а к 2-летнему возрасту — 20°. Но при диагностике неустойчивого бедра важны не сами углы наклона, а разница в углах с обеих сторон. При подвывихе и вывихе расстояние d больше, чем на противоположной стороне.
Описанная клинико-рентгенологическая картина позволяет выявить ранние патологические изменения тазобедренного сустава.
Дата добавления: 2018-10-15; просмотров: 324 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник
Автор Предложить Статью На чтение 7 мин. Опубликовано 27.11.2013 00:36
На стороне вывиха большой вертел бедра находится выше линии Розера-Нелатона соединяющей передне-верхнюю ость подвздошной кости с седалищным бугром.
бедро, симптом, вывих, впадина, головка, линия, рисунок, нога, сустав
Ранние симптомы. Ограничение отведения бедер — проверяют этот симптом следующим образом: ребенка укладывают на спинку, ножки сгибают в тазобедренных и коленных суставах до прямого угла, а затем их отводят. У ребенка с нормально развитыми тазобедренными суставами легко удается отвести ноги в тазобедренных суставах почти до поверхности стола, на котором лежит ребенок. При вывихе из-за контрактуры приводящих мышца бедра отведение ножки ограничено. Симптом соскальзывания (вправления и вывихивания, неустойчивости и симптом щелчка) — при постепенном отведении ножек, согнутых в тазобедренных и коленных суставах раздается щелкающий звук (симптом Маркса-Ортолани). Этот симптом обычно исчезает к 5-7 дню жизни ребенка, но у некоторых детей при наличии кишечной гипотонии может быть положительным до 1-3 месячного возраста. Вывихнутая конечность короче здоровой ноги. Наружная ротация ножки на стороне вывиха, она хорошо видна когда ребенок спит — на этот симптом обращают внимание сами матери.
Асимметрия кожных складок на бедре и ягодичных складок сзади. В норме на передне-внутренней поверхности бедра имеются три складки (паховая, аддукторная, надколенная), которые расположены на одном уровне и имеют одинаковую глубину. На стороне вывиха они становятся больше и глубже, чем на здоровой стороне. Симптом этот не абсолютный и один, без других данных, не может приниматься к сведению, так как наблюдается лишь у 2/3 больных и может встречаться у здоровых детей. При осмотре сзади ягодичные складки бывают не на одном уровне.
Более поздние симптомы. Вышеперечисленные симптомы, кроме симптома соскальзывания становятся более выраженными и добавляются следующие признаки. Дети начинают ходить несколько позже своих сверстников. Хромота на вывихнутую ногу, при двухстороннем вывихе — «утиная походка» — хромота на обе ноги. Симптом Тренделенбурга положительный. При опоре на здоровую ногу ягодичная складка поднимается вместе с согнутой и поднятой ногой. При опоре на вывихнутую ногу ягодичная складка на стороне согнутой ноги опускается в результате функциональной недостаточности ягодичных мышц — положительный симптом Тренделенбурга (рисунок).
На стороне вывиха большой вертел бедра находится выше линии Розера-Нелатона соединяющей передне-верхнюю ость подвздошной кости с седалищным бугром. Линия Шемакера, соединяющая большой вертел с передней верхней остью подвздошной кости и продолжающаяся по передней стенке живота проходит ниже пупка. Головка бедра не пальпируется в скарповском треугольнике. Для врожденного вывиха бедра характерен симптом неисчезающего пульса. При надавливании на бедренную артерию под пупартовой связкой в норме пульс на периферических сосудах на тыле стопы исчезает вследствии прижатия артерии к плотной бедренной головке. При вывихе, когда головка смещена, бедренная артерия при надавливании погружается в мягкие ткани, поэтому пульс ни периферических сосудах не исчезает. Увеличен поясничный лордоз (особенно при двухстороннем вывихе).
Компенсаторный сколиоз позвоночника наблюдается при одностороннем вывихе. Симптом Дюпюитрена — при давлении на пяточную область определяется подвижность ноги по оси и ее смещение вверх. Симптом низведения бедра — в горизонтальном положении, лежа на спине, больного потягивают одной рукой за нижнюю треть бедра, второй рукой фиксируют таз и наблюдают за низведением большого вертела. Симптом позволяет судить о степени фиксации головки и суставной сумки у детей и в какой-то мере дает основание решить вопрос о выборе метода лечения. Рентгенологическая диагностика. Ранние рентгенологические симптомы врожденного вывиха бедра были впервые определены выдающимся болонским ортопедом Путти. В 1927 г. он предложил классическую «триаду Путти» (рисунок):
1. Повышенная скошенность крыши вертлужной впадины — плоская впадина;
2. Смещение проксимального конца бедра кнаружи и кверху относительно вертлужной впадины — латеропозиция бедра;
3. Позднее появление и гипоплазия ядра окостенения головки бедра. Когда не имеется выраженного вывиха, особенно при двусторонней патологии, применяются схемы, предложенные Хильгенрейнером, Путти, Рейнбергом, Эрлахером, Омбреданом и др. Из этих схем наиболее употребимой является схема Хильгенрейнера, дающая возможность упростить диагностику. Схема Хильгенрейнера: на рентгенограмме тазобедренного сустава, произведенной в передне-задней проекции проводится горизонтальная линия через оба «Y»-образных хряща (линия Келлера): от наиболее высоко расположенной точки метафиза бедра проводят перпендикуляр до пересечения с горизонтальной линией. В норме длина этого перпендикуляра бывает равна 1-1,5 см. Расстояние от дна вертлужной впадины до перпендикуляра — h в норме так же равен 1-1,5 см. При вывихе расстояние h уменьшается, а увеличивается. От дна вертлужной впадины проводится третья линия, касательная к наиболее периферическому отделу крыши вертлужной впадины, образующийся угол индекс — Q в среднем равен 20 град. При наличии дисплазии сустава индекс увеличен.
Линия Шентона в виде полуовала проходит от нижне-внутреннего контура шейки бедренной кости на верхний контур запирательного отверстия таза. При вывихе линия Шентона нарушена (рисунок). Дуга Кальве — линия, обрисовывающая наружный контур подвздошной кости и верхне-наружный край шейки бедра, также, как и линия Шентона, она прерывается в случае вывиха.
Угол Виберга определяет степень покрытия головки бедренной кости вертлужной впадиной. Образуется двумя линиями, проведенными из центра головки бедренной кости — вертикально вверх и через наружный край впадины. В норме у детей до 4 лет равен 15 град., а у более старших — 20 град, и выше (рисунок). У детей старше года рентгенологически следует различать 5 степеней вывиха:
I степень — головка находится латерально, но на уровне впадины (предвывих);
II степень — головка находится выше горизонтальной линии Y-образных хрящей и в верхней части скошенной крыши впадины (подвывих);
III степень — вся головка располагается под козырьком вертлужной впадины, возможно образование псевдовпадины;
IV степень — вся головка покрыта тенью крыла подвздошной кости;
V степень — характеризуется крайне высоким расположением головки у верхней части крыла подвздошной кости.
Метод рентгенографии не только имеет диагностическое, но и прогностическое значение. У детей 2-3 лет, когда решается вопрос о выборе открытого или закрытого метода вправления, целесообразно сделать рентгенограмму в положении стоя, лежа, а также при потягивании бедра по оси с противотягой. У детей старше года и особенно у подростков бывает резко выражена антеторсия, поэтому на прямых рентгенограммах сустава в среднем положении нижних конечностей шейка бедра имеет по тени ложную вальгусную форму (рисунок). Рентгенограмма, сделанная при внутренней ротации бедра, выявляет обычно хорошо выраженную, иногда удлиненную шейку бедра с нормальным шеечно-диафизарным углом. При таком положении головка приближается к впадине и по ее профильному снимку можно увидеть изъяны, не видимые на прямой рентгенограмме: истинные ее размеры, уплощение, вдавления посередине в результате дегенерации хряща. Артрография сустава кислородом или контрастными жидкостями имеет диагностическую ценность, так как подтверждает изменения в растянутой сумке и полости сустава. Дифференциальная диагностика. При распознавании врожденного вывиха бедра следует иметь в виду следующие Деформации и заболевания: врожденное уменьшение шеечно-диафизарного угла (coxa vara), паралитический вывих бедра, рахит, артрогрипоз и др. Уменьшение шеечно-диафизарного угла бедра. Хромота, укорочение конечности, положительный симптом Тренделенбурга, большой вертел выше линии Розера-Нелатона. Паралитический вывих бедра. В анамнезе полиомиелит. Разболтанность в суставе. Парез или паралич мышц. Вертлужная впадина относительно хорошо выражена. Патологический вывих бедра. В анамнезе пупочный сепсис, гнойный артрит или туберкулез сустава. В отличии от врожденного вывиха вертлужная впадина не уплощена, а развита нормально. На коже области тазобедренного сустава спаянные с подлежащими тканями грубые рубцы. Застарелые травматические вывихи бедра. В анамнезе травма. Клинически ограничение подвижности в суставе, конечность в положении приведения или отведения, наружной или внутренней ротации.
Рентгенологически довольно хорошо выражена суставная впадина.
Источник
